Витамин а и инфаркт миокарда
Аскорбиновая кислота (витамин С) имеет большое значение в жизнедеятельности организма, участвует в окислительно-восстановительных процессах, в синтезе элементов соединительной ткани, в регуляции сосудистой проницаемости и т.д. Улучшает регенеративные процессы в очаге некроза у больных инфарктом миокарда. Физиологическая норма витамина – около 70-100 мг в сутки.
Больным всеми формами ИБС, в том числе инфарктом миокарда, аскорбиновую кислоту целесообразно назначать по 0,05-0,1 г 3 раза в день во время или после еды, а также в виде внутримышечных инъекций по 1 мл 5%-ного раствора 1-2 раза в день.
Действие аскорбиновой кислоты усиливается при одновременном назначении ее естественного синергиста витамина Р (рутина).
Тиамин (витамин B1) участвует во всех видах обменных процессов, особенно в углеводном. Физиологическая суточная потребность составляет около 2-5 мг. Больным всеми формами ИБС может назначаться внутрь по 5 мг 2-3 раза в день во время или после еды, а также внутримышечно по 1 мл 2,5%-ного раствора 1 раз в день. Тиамин может вызывать аллергические реакции, чаще при парентеральном введении.
Кокарбоксилаза (дифосфорный эфир тиамина) – готовая форма кофермента. В организме в процессе метаболизма тиамин фосфорилируется и превращается в коферментную форму – кокарбоксилазу. Выпускается в ампулах по 50 мг. Кокарбоксилаза наиболее показана при нарушениях обменных процессов в организме, особенно углеводного, что обычно наблюдается при сердечной недостаточности, ишемии, снижении сократительной функции миокарда.
Больным ИБС может вводиться внутримышечно или внутривенно ежедневно или через день. Курс инъекций -15-30 дней.
Не рекомендуется в течение суток превышать дозу 50 мг. Дело в том, что даже при умеренной ишемии в миокарде накапливаются недоокисленные продукты углеводного обмена (пировиноградная, молочная кислоты и др.). В этих условиях избыточное количество кокарбоксилазы может приводить к резкому усилению окисления указанных метаболитов, что будет сопровождаться повышенным потреблением кислорода, и, возможно, усилением ишемических явлений в миокарде.
Пиридоксин (витамин В6) участвует во всех видах обменных процессов, особенно в белковом и липидном. Физиологическая суточная потребность составляет около 2-2,5 мг.
Для ускорения развития коронарных коллатералей у больных ИБС, стимуляции репаративных процессов в зоне некроза у больных инфарктом миокарда пиридоксин назначается по 5-10 мг 2- 3 раза в день во время или после еды, а также внутримышечно или внутривенно по 1 мл 5%-ного раствора 1 раз в день. Курс лечения – 15-30 инъекций.
Пиридоксальфосфат – коферментная форма пиридоксина, который, как и кокарбоксилазу, предпочтительно назначать при нарушении процессов фосфорилирования в организме. Выпускается в таблетках по 0,01 и 0,02 г, а также в ампулах, содержащих по 0,005 и 0,01 сухого препарата. Внутрь назначают по 5-10 мг 2-3 раза в день во время или после еды или в виде подкожных, внутримышечных или внутривенных инъекций в той же дозе. Курс лечения -15-30 инъекций.
Пиридоксальфосфат изредка может вызывать аллергические реакции, чаще при парентеральном введении.
Весьма эффективно сочетанное применение тиамина (кокарбоксилазы) и пиридоксина (пиридоксальфосфата) по 10-15 инъекций каждого препарата, чередуя их через день.
Цианокобаламин (витамин В12) содержит кобальт, участвует в регуляции всех видов обмена, особенно белкового и липидного. Выпускается в ампулах по 1 мл в виде 0,01%-ного (100 мкг), 0,05%-ного (500 мкг), 0,1%-ного (1000 мкг) растворов.
Плохо всасывается при приеме внутрь, поэтому применяется парентерально. Больным всеми формами ИБС может назначаться внутримышечно по 100 мкг 1 раз в день или по 100-200 мкг через день.
Изредка может вызвать аллергические реакции. Противопоказан при эритремии, тромбоэмболиях, опухолях.
Эффективно сочетанное (через день) применение цианокобаламина и тиамина или цианокобаламина и пиридоксина.
Действие цианокобаламина усиливается при одновременном назначении естественного синергиста – фолиевой кислоты по 5-10 мг 3 раза в день во время или после еды.
Из жирорастворимых витаминов при лечении больных ИБС применяются витамины А и Е, обладающие антиоксидантным действием, положительно влияющие на репаративные процессы в миокарде, улучшающие коллатеральное кровообращение.
Ретинол (витамин А) больным ИБС обычно назначается внутрь в виде драже или масляных растворов. Разовые дозы не должны превышать 50 000 ME, суточные 100 000 ME (опасность гипервитаминоза!).
Токоферола ацетат (онпокоферол, витамин Е) применяется внутрь в виде капсул по 0,05 и 0,1 г 1-3 раза в день или в ампулах по 50,100 и 300 мг масляного раствора внутримышечно 1- 2 раза в день ежедневно или через день.
Витаминные препараты при лечении больных всеми формами ИБС целесообразно комбинировать между собой. Например, через день пиридоксин и цианокобаламин, тиамин и пиридоксин, тиамин и цианокобаламин. Общий курс такого комбинированного лечения-около 30-40 дней (по 15-20 инъекций каждого препарата). При возможности целесообразно использовать коферментные формы тиамина и пиридоксина – кокарбоксилазу и пиридоксальфосфат. Не следует вводить витамины в одном шприце. Оптимальной считается комбинация витаминов А, Е, аскорбиновой кислоты в обычных дозах. Можно использовать и готовые комбинированные поливитаминные препараты: «Аевит», «Аэровит», «Декамевит», «Ундевит», «Квадевит» и др.
Аденозинтрифосфорная кислота (АТФ, атрифос, миотрифос, фосфобион) – естественный составной компонент тканей организма человека и животных. Образуется при реакциях окисления и при гликолитическом расщеплении углеводов. Выпускается в ампулах по 1 мл 1%-ного раствора. Участвует во многих обменных процессах. В процессе синтеза аденозинтрифосфорной кислоты из АМФ и АДФ аккумулируется энергия.
При взаимодействии с актомиозином расщепляется на АДФ и неорганический фосфат, при этом высвобождается аккумулированная энергия, которая используется как для механической работы мышц, так и для синтеза белка, других компонентов, участвует в передаче нервных возбуждений и т. д. Улучшает микроциркуляцию, трофику тканей и процессы регенерации. Может купировать наджелудочковые тахиаритмии. В экспериментах улучшает коронарное и церебральное кровообращение.
Назначается по 1 мл внутримышечно 1 раз в день в течение 20-40 дней. Часто введение АТФ целесообразно сочетать (через день) с введением витаминов, особенно их коферментных форм.
Изредка могут появляться слабо выраженные побочные явления: головная боль, тахикардия, усиление диуреза.
Фосфаден [аденозинмонофосфорная кислота, или 5-адениловая кислота (аденозинмонофосфат, АМФ, аденил, витамин Bg)] выпускается в ампулах по 1 мл 2%-ного раствора и в таблетках по 50 мг.
Фосфаден (АМФ) является компонентом аденозинтрифосфорной кислоты, которая участвует в окислительно-восстановительных процессах, входит в состав многих коферментов. Оказывает положительное влияние на коронарное и церебральное кровообращение, улучшает микроциркуляцию, стимулирует трофику тканей и процессы регенерации.
Назначается внутримышечно по 1-2 мл 3 раза в день в течение 3-4 недель. После этого лечение может быть продолжено приемом таблеток по 50 мг 3-4 раза в день.
Изредка могут появляться аллергические реакции, тошнота, головокружение, тахикардия, которые проходят самостоятельно или при уменьшении дозы. При выраженных побочных явлениях (индивидуальная непереносимость), что встречается крайне редко, прием фосфадена прекращается.
В отдельных случаях у больных инфарктом миокарда может проводиться хирургическое лечение, объем которого определяется кардиохирургом.
– Читать далее “Реабилитация после инфаркта миокарда – сколько можно двигаться?”
Оглавление темы “Кардиология”:
- Лечение инфаркта миокарда – общие мероприятия
- Обезболивание при инфаркте миокарда – обезболивающие, нейролептаанальгезия
- Бета-адреноблокаторы при инфаркте миокарда – особенности применения
- ИАПФ при инфаркте миокарда – особенности применения эналаприла, лизиноприла
- Ретаболил, предуктал при инфаркте миокарда – особенности применения
- Витамины при инфаркте миокарда – особенности применения
- Реабилитация после инфаркта миокарда – сколько можно двигаться?
- Причины артериальной гипертензии – этиология
- Механизмы развития артериальной гипертензии – гормональные причины гипертензии
- Механизмы ремоделирования сердца и сосудов при артериальной гипертензии – патогенез
Источник

Общее описание болезни
При инфаркте миокарда происходит частичная гибель сердечной мышцы,
приводящая к серьезным нарушениям во всей сердечно-сосудистой системе.
Во время инфаркта миокарда ослабевает или прекращается совсем приток
крови к сокращающейся мышце сердца, из-за чего гибнут мышечные клетки.
Читайте также нашу специальную статью питание
для сердца.
Причинами могут быть:
- гипертония;
- атеросклероз;
- курение;
- ишемическая болезнь сердца;
- малоподвижный образ жизни;
- излишний вес.
Симптомы заболевания:
- 1 Сильная боль за грудиной в области сердца, отдающая часто в
шею, руку, спину; - 2 Изменения деятельности сердца, зафиксированные с помощью электрокардиограммы;
- 3 Нарушение биохимического состава крови;
- 4 Могут быть обмороки, выступать холодный пот, сильная бледность.
Из-за того, что симптомы не ярко выражены, и инфаркт миокарда может
проявлять себя по-разному, это заболевание часто принимают за другие
патологии. И только комплексное обследование, включающее проведение
УЗИ, сдачу анализов, кардиограмму позволяют поставить правильный
диагноз и спасти больного.
Полезные продукты при инфаркте миокарда
Правильное питание в реабилитационный период позволяет улучшить
функцию работы сердца и ускорить процессы восстановления в миокарде.
В первые десять дней после инфаркта нужно соблюдать строгую диету,
в которую входят только низкокалорийные продукты. Необходимо ограничить
потребление соли и жидкости. Рекомендуется употреблять жидкие каши,
фруктовые, овощные пюре и протертые супы. Из мясных блюд можно отварную
нежирную говядину.
Во второй половине реабилитационного периода (через две недели)
принимается все тоже, но уже можно в отварном, а не протертом виде.
Потребление соли ограничено.
Через месяц, в период рубцевания, необходимы продукты,
обогащенные калием. Он усиливает отток жидкости из организма
и увеличивает способность мышцы сокращаться. Полезно есть сухофрукты,
финики, бананы, цветную капусту.
Как можно больше надо есть яблоки, они способствуют очищению от
шлаков всего организма и укреплению стенок сосудов.
Рекомендуется заменить сахар медом, так как он является природным
биостимулятором. Мед обогащает организм необходимыми микроэлементами
и витаминами, расширяет сердечные сосуды, улучшает кровоснабжение
организма и повышает его защитные реакции.
Полезно есть орехи, особенно грецкие и миндаль.
Грецкие орехи содержат магний, обладающий сосудорасширяющими свойствами,
а также калий, медь, кобальт, цинк, необходимые для образования
эритроцитов.
Очень полезен березовый сок, его можно пить от 0,5 литра до 1 литра
в день.
Полезно есть репу, хурму,
пить свекольный сок.
Людям, которые перенесли инфаркт миокарда, нужно ввести в постоянный
рацион морепродукты, так как в них содержится йод, кобальт и медь.
Эти микроэлементы разжижают кровь и предотвращают образование тромбов.
Народные средства лечения инфаркта миокарда
В период реабилитации очень полезно принимать такие средства.
- 1 Свежевыжатый луковый
сок смешать в равных частях с медом. Принимать два, можно и три
раза в день по ложке. - 2 Очень полезна смесь черноплодной рябины с медом, в пропорции
1:2. Принимать один раз в день по столовой ложке. - 3 Лимонная цедра улучшает работу сердечной мышцы. Ее нужно жевать
в свежем виде. - 4 В первые реабилитационные дни очень полезен сок
из моркови.
Свежевыжатый сок нужно пить по пол стакана, с добавлением немного
растительного масла, два раза в сутки. Очень полезно совмещать
морковный сок с употреблением слабого настоя боярышника в качестве
чая. - 5 Эффективна настойка корня женьшеня с медом. Необходимо 20 грамм
корня женьшеня смешать с ½ кг меда и регулярно перемешивая, настаивать
неделю. Данная настойка также хорошо помогает при пониженном гемоглобине.
Принимать по ¼ чайной ложке трижды в день.
Опасные и вредные продукты при инфаркте миокарда
Пациентам, у которых возник инфаркт миокарда на фоне ожирения
нужно полностью пересмотреть свой рацион и в последующем, обратившись
к специалистам составить диету, направленную на постепенное снижение
массы тела.
Людям, которые перенесли инфаркт по каким-то другим причинам, до
полной реабилитации необходимо полностью исключить из своего рациона
жирные, жаренные,
мучные изделия. Запрещено употреблять продукты, приводящие к вздутию
живота: бобовые, молоко, мучные изделия. Полностью противопоказано
на протяжении всего постинфарктного периода употребление жирных
и жареных блюд.
Исключаются из рациона: копчения,
маринады, грибы, соленые сыры. Противопоказаны блюда, приготовленные
на мясном или рыбном бульоне.
Обогащая свой организм калием, будьте осторожны с крыжовником,
редисом, щавелем, черной
смородиной, так как они помимо калия содержат и щавелевую кислоту,
запрещенную при сердечных заболеваниях.
Внимание!
Администрация не несет ответственности за попытку применения представленной
информации, и не гарантирует, что она не навредит лично Вам. Материалы не могут
быть использованы для назначения лечения и постановки диагноза. Всегда консультируйтесь с профильным врачом!
Достоверность информации
9.5
Питание при других заболеваниях:
Источник
Инфаркт миокарда: классификация
В первую очередь, различают инфаркты по размерам очага поражения на:
– мелкоочаговый;
– крупноочаговый.
От глубины поражения, инфаркт миокарда бывает:
– трансмуральный: поражение некрозом всей толщи стенки миокарда;
– интрамуральный: поражение некрозом в толще стенки;
– субэндокардиальный: поражение некрозом в прилегающей к эндокарду зоне;
– субэпикардиальный: поражение некрозом в прилегающей к эпикарду зоне.
По топографии поражения, инфаркт миокарда бывает:
– левожелудочковый;
– правожелудочковый.
По кратности и периодичности возникновения:
– первичный (думаем, что это слово прояснять не надо);
– рецидивирующий: развивается в течение 2-ух месяцев после первичного;
– повторный: это развивающийся рецидивирующий инфаркт миокарда.
По наличию осложнений:
– неосложненный;
– осложненный.
По локализации и топографии соматик:
– типичный: соматики в перикардиальной области и за грудиной;
– атипичный: с атипичными соматическими проявлениями;
– периферический;
– безболевой;
– малосимптомный;
– комбинированный.
Периоды инфаркта миокарда:
– острейший период (ишемическая стадия);
– острый период (некрозная стадия);
– подострый период (стадия организации);
– постинфарктный период (стадия рубцевания).
Причины инфаркта миокарда
В последнее время инфаркт миокарда очень сильно “помолодел”. Если раньшне считалось, что эта болезнь людей зрелого и преклонного возраста, то сегодня этот “бич ХХ века” поражает и молодых, вполне физически здоровых людей.
Первая и самая основная причина инфаркта миокарда заключается в малой двигательной активности человека на фоне сильнейшего стресса или какой-либо психоэмоциональной перегрузки.
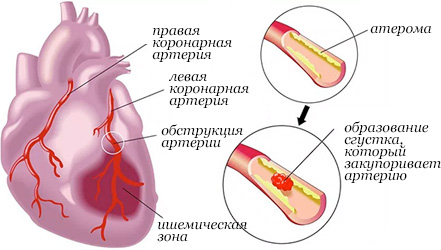
Необходимо отметить, что в 97-98%-ах случаев инфаркта миокарда основой для его возникновения и развития служит атеросклеротические изменения венечных артерий, которые “сужают” их просвет.
Повышенная вязкость крови может вызвать тромбоз, который является причиной частичного или полного прекращения кровоснабжения той или иной области сердца – это еще одна причина инфаркта миокарда.
Есть еще причины инфаркта миокарда, вот они:
– неправильное питание (отсутствие в пище всех необходимых полезных веществ и биоактивных соединений);
– переедание;
– большое потребление животных жиров;
– артериальная гипертония;
– курение и злоупотребление алкоголем;
– депрессии.
Так же причиной инфаркта миокарда может быть сахарный диабет.
Подводя итог выше сказанному, можно сделать вполне определенный вывод, что возникновение этого заболевание происходит из-за сбоев иммунной системы. Именно иммунная система, единственная, которая обеспечивает организм человека всеми необходимыми условиями для нормальной жизнедеятельности, “повинна” во всех заболеваниях сердца и сосудов, в том числе и в инфаркте миокарда.
Инфаркт миокарда: симптомы в разные периоды
а) Острейший период.
Этот период характеризуется сильными соматиками в области грудной клетки и трансформацией их в левое плечо, межлопаточную область, нижнюю челюсть, ключицу, шею, ухо… Тут существует прямая зависимость между площадью поражения и интенсивностью соматик: чем больше область некроза, тем сильнее боли.
Боли в этот период принимают волнообразный характер и длятся от полу часа до нескольких суток, они сопряжения одышкой и чувством страха.
Еще в этот период наблюдаются следующие симптомы:
– резкая бледность;
– повышенное потоотделение;
– чувство необъяснимого беспокойства;
– аритмия сердца;
– повышенное давление;
– может развиться отек легких и сердечная астма.
б) Острый период.
– основные соматики, как правило, исчезают;
– боли сохраняются из-за ишемии в околоинфарктной зоне;
– лихорадка;
– признаки сердечной недостаточности;
– повышенная температура тела.
в) Подострый период.
Соматики отсутствуют, температура тела нормализуется, и самочувствие больного улучшается, симптомы сердечной недостаточности понемногу исчезают, исчезает аритмия.
г) Постинфарктный период.
Клинические проявления инфаркта миокарда отсутствуют полностью , а физикальные и лабораторные данные почти соответствуют норме.
Симптомы атипичных форм инфаркта миокарда:
– локализация соматик в следующих местах: пальцах левой руки, в области горла, в нижней челюсти, в эпигастрии…;
– удушье и кашель;
– отеки, коллапс;
– помрачение сознания;
– головокружение.
Инфаркт миокарда, симптомы которого мы сейчас рассмотрели, очень важно диагностировать на раннем этапе, чтобы своевременное лечение предотвратило его “расползание”.
Диагностика инфаркта миокарда
Этапы диагностики инфаркта миокарда:
– сбор анамнеза;
– отслеживание характерных изменений на электрокардиограмме;
– сбор показателей активности ферментов сыворотки крови.
Подозрение на инфаркт миокарда должно появиться уже после продолжительных (более 30-60 минут) острых болей в области сердца, острой сердечной недостаточности и аритмии.
На ЭКГ появляются соответствующие изменения.
В крови в первые 4-6 часов после приступа происходит повышение концентрации миоглобина.
Уровень активности креатинфосфокиназы повышается на 50% (спустя 8-10 часов после инфаркта миокарда).
Так же отличительной чертой инфаркта миокарда является повышение тропонина-Т и тропонина-1.
Диагностика инфаркта миокарда предусматривает так же проведение эхокардиограммы, с помощью которой определяют локальные нарушения желудочка и истончение его стенки.
Коронарография позволяет определить тромботические “закупорки” и снижение сократимости желудочков.
Болезнь инфаркт миокарда: лечение
При диагностировании инфаркта миокарда требуется экстренная госпитализация больного и ему предписывается постельный режим, покой и специальная диета.
Сразу же необходимо провести купирование болевого синдрома. Для этих целей принимаются наркотические анальгетики с нейролептиками и внутривенное введение нитроглицерина.
Самая первая задача при лечении инфаркта миокарда – это как можно более быстрое возобновление кровообращение и его поддержание в пораженном участке сердца. Для этих целей применяются:
– аспирин;
– прасугрел, тиклопидин, клопидогрел – средства угнетающие процессы тромбообразования;
– тромболитики – средства, растворяющие тромбы.
– гепарин, бивалирудин – препараты угнетающие факторы, которые приводят к тромбообразованию.
Ангиопластика коронарной артерии – лучший метод для восстановления кровотока и восстановления проходимости коронарной артерии.
Для борьбы с аритмиями применяют: атропин, амиодарон, лидокаин…
Для контроля боли: анальгетики, нитроглицерин…
Но нужно знать, что все эти лекарственные препараты являются средствами оперативного применения и они имеют множество побочных явлений о которых, конечно же, не идет и речи когда жизнь находится под угрозой, но тем не менее применять их мы рекомендуем только в комплексе с Трансфер фактор Кардио.
Это иммунный препарат, основу которого составляют иммунные молекулы трансферфакторы, являющиеся “интеллектом” иммунной системы человека. Попадая в организм, эти молекулы выполняют 4 важнейшие функции:
1. Являясь “памятью” иммунной системы, “запоминают” все чужеродные элементы, которые вызывают различные заболевания сердца и сосудов (и не только), и при их повторном появлении, дают команду иммунной системе на их уничтожение.
2. Укрепляют иммунитет в отношении всех антигенов направленных на сердечно-сосудистую систему.
3. Устраняет все побочные эффекты от применения лекарственных препаратов.
4. Усиливают эффект лечебных средств.
Именно все эти достоинства делают этот иммуномодулятор уникальным и самым эффективным в мире, аналогов ему на данный момент нет, он рекомендован абсолютно всем: от новорожденных до глубоких стариков, беременным женщинам. Передозировка им невозможна.
Это лучшее средство для применения в комплексной терапии в лечении инфаркта миокарда.
Болезнь инфаркт миокарда, лечение которой мы вкратце рассмотрели, имеет крайне негативный прогноз острой фазе своего развития: большая часть смертей от инфаркта случается в первые сутки. При повреждении около половины сердечной мышцы оно больше функционировать не может. Поэтому применяйте ТФ Кардио постоянно, как в комплексной терапии, так и в качестве профилактического средства – это вам очень поможет.
Источник


