Вентиляция легких при сердечной недостаточности
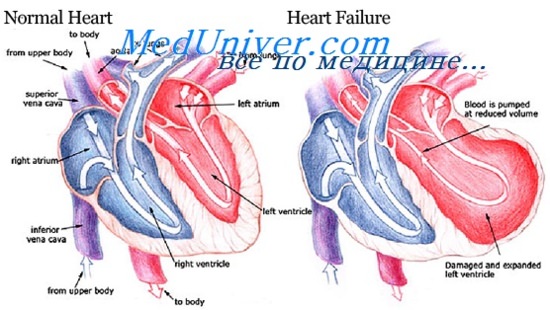
Отек легких и дыхание Cheyne-Stokes при сердечной недостаточности. Общее состояние при сердечной недостаточностиРазвивается в результате транссудации жидкости в альвеолярные пространства вследствие резкого увеличения гидростатического давления в капиллярах на фоне сниженной функции сердца или повышения внутрисосудистого объема. Признаком отека легких могут стать кашель или нарастающее диспноэ. Самая острая форма отека легких сопровождается крайне выраженной одышкой и выделением мокроты с кровью. Если вовремя не принять срочные меры, острый отек легких может привести к летальному исходу. Дыхание Cheyne-Stokes. Такой тип дыхания также называют периодическим, или циклическим, дыханием, которое характерно для прогрессирующей стадии сердечной недостаточности и обычно сопровождается пониженным минутным объемом сердца (МОС). Причиной дыхания Cheyne-Stokes является пониженная чувствительность дыхательного центра к артериальному Рсо2. В нем выделяют фазу апноэ, в течение которой артериальное Ро2 снижается, а артериальное Рсо2 повышается. Эти изменения в артериальной крови раздражают угнетенный дыхательный центр, вызывая гипервентиляцию и гипо-капнию, что сменяется рецидивом апноэ. У пациентов с сердечной недостаточностью также могут присутствовать симптомы со стороны желудочно-кишечного тракта (ЖКТ). Основными жалобами являются анорексия, тошнота и чувство быстрого насыщения, сопровождающееся болью в животе и ощущением переполнения желудка, что может быть связано с отеком стенки кишечника и/или с застойной печенью. Застой в печени и растяжение ее капсулы может вызвать боль в правом подреберье. Церебральные симптомы, такие как спутанность сознания, дезориентация, расстройство сна и настроения, могут наблюдаться у пациентов с острой СН (ОСН), в частности у пожилых пациентов с церебральным атеросклерозом и пониженной церебральной перфузией. Никтурия характерна для СН и может стать причиной бессонницы.
Общее состояние при сердечной недостаточностиПри оценке состояния пациентов с сердечной недостаточностью всегда необходимо проводить тщательное физикальное обследование с целью определения причины СН и оценки степени тяжести. Получение дополнительной информации о гемо-динамическом профиле, реакции на лечение, а также определение прогноза течения болезни являются важными сопутствующими целями физикального обследования. При легкой или умеренной степени сердечной недостаточности пациент не испытывает недомогание в покое, за исключением чувства дискомфорта в положении лежа более нескольких минут. При более тяжелой степени СН пациент может испытывать затруднение дыхания и не всегда способен закончить речь из-за нехватки воздуха. Систолическое артериальное давление может быть нормальным или высоким, но, как правило, снижается при прогрессировании СН из-за тяжелой ДЛЖ. Пульсовое артериальное давление (ПАД) может повышаться вследствие общего сужения кровеносных сосудов. Синусовая тахикардия является неспецифическим показателем, вызванным гиперсимпатикотонией. Сужение периферических кровеносных сосудов приводит к охлажению конечностей, а избыточная симпатическая активность — к цианозу губ и ногтей. – Также рекомендуем “Яремные вены при сердечной недостаточности. Обследование легких, сердца, органов живота при СН” Оглавление темы “Сердечная недостаточность и ее диагностика”: |
Источник
Аппараты искусственной вентиляции легких сегодня есть во всех реанимационных отделениях стационаров, ведь при необходимости этот прибор заменить ничем нельзя, равно как и переоценить его значение.
Что представляет собой аппарат ИВЛ?
Аппарат искусственной вентиляции легких — это медицинский прибор, который требуется для принудительного проведения дыхательного процесса при его недостаточности или невозможности естественным путем. Эти приборы также называют респираторами.
Такой аппарат подает в легкие воздушную смесь с требуемой концентрацией кислорода в нужном объеме под давлением. Обязательно учитывается в его работе и необходимая цикличность данного процесса.
Сам по себе прибор состоит из компрессора, приспособлений для подачи и вывода газовой смеси с системой клапанов. Также в нем есть датчики, управляется он электронно. Устанавливаются параметры между фазами вдоха и выдоха, для чего учитываются время, давление, объем и поток.
Аппарат можно подключать к пациенту двумя путями:
- Инвазивно, т. е. через специальную трубку, называемую интубационной, которую вводят в дыхательные пути или через трахеостому.
- Неинвазивно, когда используют маску.
Воздушную смесь аппарат берет из разных источников в зависимости от модели. Так, воздух может подаваться из центральной системы газоснабжения больницы, из баллона, с помощью мини-компрессора, из кислородного генератора. При этом смесь должна быть подогрета до определенной температуры и насыщена до необходимого уровня влажности.
Есть и ручные варианты. Ручные аппараты ИВЛ — это так называемые мешки Амбу. Такой вариант является частью стандартного реанимационного набора машин скорой помощи. С его помощью насыщают легкие комнатным воздухом или воздухом с дополнительной примесью кислорода.
Классификация
Аппараты ИВЛ обычно классифицируют в зависимости от ряда параметров:
- По возрасту пациента: есть разные варианты для детей старше 6 лет и взрослых, для малышей до 6 лет, для младенцев и новорожденных;
- По способу действия: наружные, внутренние, электростимуляторы;
- По типу привода: ручные, электрические, пневматические;
- По предназначению: стационарные или транспортные (их еще иначе называют мобильными).
Когда используют
Разумеется, аппарат искусственной вентиляции легких — прибор серьезный, используется он не по каждому чиху. Его можно применять при определенных состояниях человека.
Обычно аппарат используют при остро развившемся нарушении ритма дыхания либо при наличии патологических ритмов, а также при отсутствии самостоятельного дыхания у человека. В первом случае речь идет про глубокие нарушения центральной регуляции дыхания.
К числу относительных показаний для использования аппарата относят учащение дыхания свыше 40 ударов в минуту, не связанное с гипертермией или выраженной гиповолемией (уменьшением объема циркулирующей крови).
Риски использования
Стоит понимать, что применение аппарата ИВЛ — это вариант экстренной помощи, когда по-другому спасти жизнь человека нельзя. При этом есть определенные риски в процессе использования такого прибора. И про них стоит знать, чтобы не возникло неприятных сюрпризов.
Все осложнения, которые могут быть связаны с использованием аппарата, условно делятся на две группы: ранние и поздние. Первые развиваются сразу же, в течение нескольких часов с момента подключения. Другие будут отложенными, могут проявиться даже через несколько недель.
Так, например, могут возникнуть проблемы с гемодинамикой. Обычно это бывает у тех, у кого снижается объем крови, т. к. при работе прибора начинаются изменения в давлении и ее оттоке-притоке. Как правило, такое состояние особой серьезной коррекции не требует.
При наличии у человека легочных патологий, например, буллезной эмфиземы, пневмосклероза, деструктивной пневмонии, могут проявляться баротравмы.
Стеноз трахеи после интубации из числа поздних осложнений. Обычно проявляется затруднением дыхания. Из числа отложенных эффектов также можно выделить синуситы, которые могут развиваться на фоне длительной интубации. Обычно врачи видят общую воспалительную реакцию. Диагностику их проводят посредством рентгена. Лечат такой вариант осложнения антибиотиками, подобранными исключительно врачом в зависимости от тяжести ситуации и выраженности симптомов.
Еще один вариант — трахеобронхит. Он чаще всего проявляет себя на второй-третий день, реже на третий-пятый. При легкой форме появляются жалобы на ощущение инородного тела, ощущение распирания, боли. Растет и количество мокроты.

Снятие с аппарата
Конечно же, аппарат в большинстве случаев не отключают сразу одной кнопкой. Снимать пациента с ИВЛ надо правильно. Поддержка легких постепенно прекращается, пациент начинает самостоятельно дышать лучше. Процесс этот сложный, врачам надо определить, все ли под контролем. Обычно отключают от ИВЛ, если податливость близка к норме, нет признаков сердечной недостаточности, отсутствует или идет на убыль (если был) сепсис.
При кратковременном использовании аппарата длительное отключение не требуется, его выдерживают до конца действия анестетика. В остальных случаях, когда ИВЛ была длительной, начинают снижать параметры, в первую очередь те, что способны приводить к серьезным побочным эффектам.
Источник
Причины развития
Под термином сердечно-легочной недостаточности понимают сочетанное нарушение работы дыхательной и сосудистой систем. В основе данного патологического процесса лежит повышение давления в системе сосудов малого круга, который отвечает за газообмен между кровью и окружающей средой.
По своему клиническому течению состояние это может быть острым, когда симптомы возникают и нарастают в течение короткого временного промежутка, или хроническим, при котором признаки становятся заметными лишь спустя несколько лет.
Причины
Острая сердечно-легочная недостаточность обычно является следствием ургентной ситуации и требует немедленного вмешательства доктора.
- ее тробмоз или спазм;
- тромбоэмболия из вен или полости сердца;
- обострение бронхиальной астмы или астматический статус;
- резко развившаяся тотальная пневмония;
- пневмоторакс или гидроторакс (обычно гемотракс), которые в большинстве случаев являются следствием травмы.
Помимо патологических изменений в дыхательной системе, первопричина легочной гипертензии может быть связана с нарушением работы сердечной мышцы.
Чаще всего к подобным изменениям приводит внезапно появившаяся недостаточность митрального клапана тяжелой степени. Обычно возникает разрыв сосочковых мышц в результате острой ишемии миокарда или инфаркта. Возможно и травматическое повреждение. Еще одной причиной может быть дисфункция протезированного клапана, которая, как правило, связана с тромбозом и инфицированием.
При приобретенных клапанных нарушениях давление также обычно повышается постепенно. То же можно сказать и про невыраженные медленно прогрессирующие врожденные состояния.
Симптомы
Симптомы острой сердечно-легочной недостаточности обычно более выражены, чем при хроническом ее течении. Они включают:
- одышку (дыхание поверхностное, частота его доходит до 40 в минуту и выше);
- чувство нехватки кислорода, доходящее до удушья;
- цианоз, обусловленный гипоксией и венозным застоем;
- холодный или липкий пот в связи с централизацией кровообращения;
- коллапс, являющийся следствием внезапного снижения системного давления;
- боль в области грудины, которая связана с ишемией и изменением размера сердца.
Хроническая легочно-сердечная недостаточность имеет менее выраженные клинические признаки, которые связаны с постепенным развитием гипертензии в сосудах малого круга.
На первых этапах симптомы обычно отсутствуют, так как происходит компенсация изменений за счет гипертрофии левого желудочка. В дальнейшем они начинают появляться лишь в периоды выраженной активности.
На конечной стадии проявления заболевания заметны и в состоянии полного покоя.
Последние два признака появляются при вторичных изменениях, происходящих в сердце под действием основного заболевания.
Диагностика
Диагностика данного состояния начинается с осмотра пациента и расспроса о его самочувствии и жалобах. Для более детальной оценки проводят инструментальное обследование:
- рентген легких, при котором выявляют как заболевания дыхательной системы, так и изменения размера сердца;
- КТ груди выполняют в случае необходимости, если после рентгенографии диагноз остается сомнительным;
- УЗИ сердца позволяет установить степень нарушения работы этого органа;
- катетеризация и инвазивная манометрия с высокой точностью определяет давление в легочной артерии и полостях сердца;
- ЭКГ отражает вторичные изменения в далеко зашедших случаях.
Лечение
При остром состоянии лечение следует проводить в стационаре, чаще в условиях реанимации. Пациент должен соблюдать покой и дышать смесью, обогащенной кислородом. Обычно для этого используют увлажненный газ, подающийся через носовые канюли или лицевую маску. В тяжелых случаях производят интубацию трахеи и искусственную вентиляцию легких.
Препараты при этом вводят обычно внутривенно:
- папаверин расширяет сосуды и уменьшает выраженность гипертензии;
- эуфиллин помогает стабилизировать сердечные сокращения и уменьшить степень дыхательной недостаточности;
- атропин вводят для расширения бронхов за счет расслабления их гладкомышечных клеток;
- антикоагулянты оказывают эффективность при наличии тромбоза;
В случае доказанной тромбоэмболии легочной артерии производят тромболизис с использованием актилизы или стрептокиназы. Данные препараты растворяют образовавшиеся тромботические массы и нормализуют кровоток. Если провести его в первые часы после начала заболевания, то шансы на полное выздоровление довольно велики.
Иногда проводят хирургическое вмешательство, однако тяжесть состояния пациента не всегда позволяет выполнить операцию. При наличии инородных предметов в легочной артерии можно провести их удаление с использованием миниинвазивной методики. При этом врач работает катетерами, которые вводятся через бедренную или лучевую артерию.
В случае хронического течения легочно-сердечной недостаточности лечение следует направить на ликвидацию основного первичного заболевания. Например, при воспалительных изменениях используют антибиотики, а при бронхоспазме – гормоны и другие бронходилататоры.
Помимо этого применяют все классы препаратов, которые назначают при сердечной недостаточности (диуретики, ингибиторы АПФ и т.д.). Осторожности требует использование бета-блокаторов, так как они обычно ухудшают течение легочной патологии за счет уменьшения диаметра просвет бронхов.
При низком давлении и угнетении дыхания можно применять средства (кофеин, камфора), стимулирующие сосудодвигательный центр, который находится в головном мозге. Обычно это происходит в терминальной стадии заболевания, и подобные лекарства служат, скорее, мерой отчаяния.
Важную роль в процессе реабилитации играет постоянная поддерживающая терапия, соблюдение охранительного режима и правильной диеты. Необходимо также отказаться от вредных привычек, которые могут усугубить течение заболевания, например, курение. Все это позволяет увеличить выживаемость и уменьшить проявления недостаточности.
Отек легких – это форма острой недостаточности, которая возникает чаще всего в связи с нарушением кровообращения. Основной анатомической частью легких являются альвеолы. В их строе находится большое количество мелких сосудов, которые приводят к ее сокращению и совершению нормального газообмена.
Развитие нарушений в работе жизненно важного может быть спровоцировано:
- острым инфарктом;
- кардиосклерозом;
- систолической дисфункцией;
- пороком сердца;
- слабым кровообращением в левом желудочке;
- хронической недостаточностью организма.
Такое осложнение, как отек легких у людей с сердечной патологией может быть вызвано:
- нарушением сократительных способностей левого желудочка в связи с коронарной недостаточностью;
- перегрузкой объема крови в результате недостаточности митрального или аортального клапанов;
- ростом сосудистого сопротивления в большом круге кровообращения в связи с гипертоническим кризом;
- блокированием кровотока на уровне легочных вен.
Патология очень опасна для здоровья и требует срочного лечения.
Стадии
https://www.youtube.com/watch?v=npUZjQXNJxs
По особенностям течения процесса отек может быть:
- Гидростатическим. Жидкость в легких при сердечной недостаточности накапливается из-за того, что в сосудах малого круга кровообращения повышается давление и стенки капилляров лопаются. Это приводит к поступлению крови в альвеолы, постоянному их наполнению и уменьшению объема легких.
- Мембранным. Его развитие связано с нарушением целостности капилляров, которые составляют структуру альвеол. Заполнение легких жидкостью происходит в короткий срок. Для этого достаточно получаса.
Поэтому при первых проявлениях необходимо посетить врача и пройти лечение.
Патологический процесс может протекать по-разному:
- При молниеносном отеке наблюдается выраженная клиническая картина, которая развивается очень быстро.
- Развитие острой патологии наблюдается в течение часа.
- При затяжной болезни процесс прогрессирует в течение двух дней. Это связано с постепенным обострением хронической формы сердечной недостаточности.
- При подостром отеке симптомы то нарастают, то их выраженность снижается.
В разных случаях проявления отличаются по степени выраженности.
Симптомы и лечение сердечно легочной недостаточности
Лечение
Сердечно легочная недостаточность – это болезнь, сочетающая в себе снижение сократительной функции сердечной мышцы и неспособность системы дыхания обеспечивать кровеносные сосуды необходимым кислородом.
Сердечно легочная недостаточность — это болезнь, сочетающая в себе снижение сократительной функции сердечной мышцы и неспособность системы дыхания обеспечивать кровеносные сосуды необходимым количеством кислорода. Такое заболевание имеет как острый, так и хронический характер и влечет за собой значительное снижение качества жизни человека.
Примечательно, что причины возникновения такого состояния, как легочно сердечная недостаточность могут быть связаны как с отдельными, так и совместными нарушениями в работе сердца и легких.
Основные появления причины болезни таковы:
- сердечная астма и отек легких;
- пневмосклероз;
- легочные васкулиты;
- эмфизема;
- тромбоэмболия;
- бронхиальная астма или ХОБЛ;
- стеноз лёгочной артерии.
Также подобное заболевание может возникнуть при деформации грудной клетки или обычного сколиоза.
Симптоматика
Недостаточность сердечно-легочного происхождения имеет ярко-выраженные симптомы, которые невозможно не заметить.
- Симптомы одышки проявляются уже на начальной стадии болезни. В большинстве случаев, одышка возникает при любых физических нагрузках.
- Симптомы цианоза (синюхи), также становятся заметны сразу. Это происходит из-за недостатка кислорода в артериальной крови. Из-за этого у больного человека кожа становится пепельно-серого цвета.
- Симптомы компенсаторной реакции возникают после появления цианоза. Кровь лишенная необходимого кислорода начинает усиленную выработку гемоглобина и эритроцитов. Поэтому при сдаче анализов, у больного повышены эти компоненты крови.
- Симптомы боли в правом подреберье, также свидетельствуют об недостаточности сердечно-легочной природы, так как это признак недостаточности правых отделов сердца.
- Симптомы внезапной гипотонии тоже могут являться признаками этой болезни. Иногда человек чувствует резкую слабость и головную боль, потемнение в глазах.
Иногда симптомы, описанные выше, могут являться признаками другого заболевания.
Диагностика
Чтобы того чтобы выявить наличие у человека сердечной недостаточности и подобрать необходимое лечение, нужно провести определенные исследования. Эта болезнь выявляется при помощи нескольких видов инструментального исследования.
Рентген показывает изменения размеров и форм тени сердца, а также его желудочков. Существуют типичные рентгенологические признаки сердечно легочной недостаточности. Одним из показателей в этом обследовании является наличие жидкости в плевре и изменения теней легочных вен. Если они расширены, значит, существует отек — соответственно болезнь.
Эхокардиография
Эхокардиография это важный ультразвуковой метод исследование состояния всех отделов сердца, клапанного аппарата, а так же сократительной способности миокарда, скорости и объема крови, которое выбрасывается из предсердий сердца в желудочки и дальше в аорту и легочную артерию. Сужествуют жесткие критерии, которые указывают на наличие или отсутствие право или левожелудочковой сердечной недостаточности.
Электрокардиография
Электрокардиография показывает электрические поля, образуемые при работе сердца. Неправильная работа любого отдела сердца, нарушения ритма, ишемия и гипертрофия хорошо видна на обычной ЭКГ . Иногда используются методы длительного ЭКГ исследования, например Холтеровское мониторирование и исследования с нагрузкой — Велоэргометрия. Нарушения сердечного ритма часто служит причиной появления недостаточности сердечно легочной недостаточности.
Электрокимография
Электрокимография выявляет возможные изменения в сердечно-сосудистой системе, в частности, нарушения движений сердца.
Катетеризация лёгочной артерии и правых полостей сердца определяет кровяное давление в этих органах и тем самым, выявляет возможное заболевание.
Способы лечения
В настоящий момент, лечение недостаточности сердечно-легочного характера осуществляется:
- мочегонными препаратами;
- сердечными гликазидами
- бета-блокаторами;
- хирургическим вмешательством;
- кровопусканием;
- народным врачеванием.
Мочегонные лекарства
Лечение мочегонными препаратами помогает устранить лишнюю жидкость, которая скапливается в организме, в результате снижения сократительной способности сердца. Эффективным и недорогим диуретиком является гидрохлортиазид. Он стабилизирует давление и выводит лишнюю жидкость.
Скоропомощным и более сильным препаратом является фуросемид. Принимают его обычно утром натощак с регулярным контролем электролитно-солевого баланса. Так как вмести с жидкостью из организма выводятся важные микроэлементы. Действие препарата длится 6 часов. Возможно его использование даже при слабой работе почек.
Бета-блокаторы
Лечение болезни с помощью бета-блокаторов улучшает работу левого желудочка сердца, нормализует кровообращение, помогаетснять отеки.
Наиболее действенными бета-блокаторами являются пропранолол и тимолол. Они обладают адрено-селективными свойствами и устраняют практически все симптомы этой болезни. Лечение метопрололом также считается эффективным. Поскольку он обладает максимальной кардиоселективностью и избавляет от всех признаков болезни.
Кардинальное лечение применимо, если заболевание имеет тяжелую форму. Чаще всего используют предсердную септостомию, тромбэндартерэктомию или трансплантацию органов.
Предсердная септомия необходима для снижения давления в правом предсердии и легочной артерии. Тромбэндартерэктомия используется для удаления тромбов из легких. Трансплантация применяется если, лечение другими способами не дало нужного эффекта.
Кровопускание
Это лечение заключается в удалении определенного количества крови из кровяного русла. Из организма страдающего испускают до 400 мл крови. При этом методе спасения от болезни, у пациента снижается давление, устраняется лишняя жидкость, исчезает отечность.
Гликозиды
Самый действенный гликозид, который распространен в России это — дигоксин. Гликозиды являются положительными инотропными средствами, которые улучшают качество жизни пациентов, страдающих недостаточностью легочно-сердечной природы.
Гликозиды назначаются небольшими дозами. Используя сердечные гликозиды больные меньше обращаются за госпитализацией.
Народные средства
Лечение народными средствами нужно осуществлять только после консультации и назначений врача. Поскольку это заболевание является очень серьезным и опасным.
Основным средством, помогающим при этом недуге, служит простая полынь. Она нормализует кровообращение, устраняет боль, выводит лишнюю жидкость. Из полыни нужно приготовить отвар и принимать его перед едой каждый день по три четверти стакана.
Еще одним не менее действенным средством служит отвар из крапивы. Этим отваром надо делать ванночки для рук. Лечение по времени длится 10 минут каждый день
Также отличным средством спасающим от этого недуга является тыквенный сок.
Нужно всегда помнить что одними народными рецептами не обойтись при лечении заболеваний сердца и легких, к тому же некоторые лекарственные препараты нельзя использовать одновременно с растительными из-за возможного усиления побочных действий.
Скопление жидкости в легких проявляется при сердечной недостаточности:
- Одышкой. Ее развитие происходит при небольших физических нагрузках или в состоянии покоя. Этот симптом характерен для сердечной недостаточности, но отек сопровождается нарастанием частоты дыхательных движений за минуту. Самочувствие ухудшается, когда больной принимает лежачее положение. Поэтому больные всегда пытаются присесть и зафиксировать плечевой пояс. При отсутствии лечения происходит нарастание тяжести одышки.
- Болезненными ощущениями в грудной клетке, что связано с недостаточным поступлением кислорода и ишемией сердечной мышцы.
- Хрипами в легких. Во время прослушивания определяются влажные хрипы над поверхностью легких. С ухудшением состояния влажный хрип в легких становиться хорошо слышным даже на расстоянии.
- Учащением сердцебиения. В связи с недостаточностью кислорода компенсаторные возможности сердца пытаются обеспечить организм необходимым объемом крови. Так как нормальный объем за сокращение орган выбросить не может, то сокращения учащаются. При этом наблюдается слабость наполнения и напряжения пульса.
- Сильным кашлем. Во время него выделяется пенистая розовая мокрота, чей цвет объясняется попаданием крови в альвеолы.
- Тотальным цианозом. Посинение поверхности кожного покрова связано с недостаточностью кислорода.
- Выделение холодного липкого пота.
- Набуханием крупных сосудов шеи. Это связано с застоем крови в малом круге кровообращения.
Так как развивается кислородный дефицит, сначала отмечается появление двигательного или эмоционального возбуждения. Но ему на смену приходит заторможенность, спутанность сознания. При отсутствии помощи развивается коматозное состояние.
Прогнозы после терапии
Лечение отека легких при сердечной недостаточности должны проводить в реанимационном отделении.
Интенсивная терапия заключается в таких мерах:
- Если пациент может, то ему помогают принять полусидячее положение.
- На лицо надевают кислородную маску или ставят носовой катетер, чтобы больной дышал воздухом с повышенным содержанием кислорода. При наличии показаний переводят на искусственную вентиляцию легких.
- При артериальном давлении выше 100 мм. рт. ст. под язык кладут таблетку Нитроглицерина или проводят его инфузию внутривенно. Благодаря препарату зона ишемии в сердечной мышце уменьшается, снижается преднагрузка на сердце и уменьшается давление крови внутри сосудов легких.
- В область центральной вены устанавливают катетер. Если с его установкой возникают трудности, то проводят катетеризацию периферических вен.
- Чтобы купировать болезненные ощущения и уменьшить возбуждение дыхательного центра, пациенту дают Морфин.
- Применяют мочегонные препараты. Под их влиянием снижается количество жидкости в организме, вследствие чего и уменьшается ее объем в легких.
- Если отек продолжает нарастать, усиливается одышка, синеет кожный покров, больной находится без сознания и показатели сердечной деятельности снижаются, возникает необходимость в искусственной вентиляции легких.
Также налаживают инфузионное введение лекарственных средств, которые будут корректировать, и поддерживать сердечную деятельность. Во время лечения постоянно наблюдают за сердечной деятельностью и функцией дыхания.
Если курс лечения будет незавершенным, и отек устранят не до конца, то вероятность повторных осложнений очень высока. Рецидивы могут перетекать в спадение доли легкого, инфекционные заболевания, патологии, усугубляющие ишемию и гипоксию.
Если рентген и электрокардиограмма помогут определить развитие отека на начальных этапах, то вполне возможно предотвратить осложнения.
При вялом развитии заболевания правильное и своевременное лечение позволит избежать тяжелых последствий.
Чтобы предотвратить патологический процесс, необходимо периодически проходить обследование. Также рекомендуется соблюдать все меры по лечению сердечной недостаточности, вести здоровый образ жизни, избегать употребления спиртного и курения.
Отек представляет серьезную опасность для здоровья больного, поэтому в случае его возникновения медлить нельзя. Нужно срочно обращаться к врачу.
Источник
