Тромболитическая терапия при ишемическом инсульте методические рекомендации

Введение
Ишемический инсульт (ИИ) — одна из ведущих причин смертности и инвалидизации во всем мире. Широкая распространенность и тяжесть последствий этого недуга делают его острой медико-социальной проблемой.
В марте 2018 г. в ходе обсуждения проекта «В объективе — инсульт» главным специалистом по медицинской реабилитации Минздрава России профессором Г.Е. Ивановой в качестве одной из проблем совершенствования системы медицинской помощи при инсульте было названо недостаточно частое применение тромболитической терапии (ТЛТ), которая в России проводится лишь в 3,5% случаев. В качестве ближайшей задачи определено увеличение этого числа до 5%, а в перспективе, с появлением новых технологий и средств, — до 40%[1].
Первый опыт использования тромболитических препаратов при ИИ был обнародован в США еще в 1958 г. [2].Исследование результативности ТЛТ с применением фибринолизин-гепариновой смеси при ИИ, начатое в Советском Союзе в первой половине 1960-х гг., показало ее эффективность в первые 3–6 ч от начала ИИ. Тогда же были определены и основные показания и противопоказания к ТЛТ. Однако «широкое клиническое внедрение ТЛТ было отложено вследствие отсутствия точной диагностики характера церебрального инсульта и значительной частоты геморрагических осложнений» [2].Новый этап в развитии ТЛТ при ИИ начался с внедрением в клиническую практику рекомбинантного тканевого активатора плазминогена (ТАП) в сочетании с компьютерной и магнитно-резонансной томографией (КТ/МРТ-диагностикой), позволяющими точно установить характер инсульта [2]. В настоящее время частота ТЛТ в Европе и Северной Америке составляет 5–15%. В Российской Федерации число ТЛТ при ИИ в 2017 г. превысило 13 500 процедур, а, по данным Департамента здравоохранения, за первые 6 мес. 2018 г. в Москве ТЛТ получили 18,7% больных с ИИ, поступивших в специализированные сосудистые центры в первые 4,5 ч заболевания [2].
Системную ТЛТ с использованием альтеплазы исследователи оценивают как наиболее эффективный и безопасный метод реперфузии в первые 4,5 ч от начала развития ИИ [3].Неинвазивное вмешательство, которое представляет собой внутривенный тромболизис, — его главное достоинство; недостаток же заключается в невозможности полноценного контроля введения фибринолитика [3].Применение альтеплазы называют «золотым стандартом» ТЛТ (системной и селективной) ИИ, поскольку данный препарат обладает умеренной избирательной активностью, у него отсутствуют антигенные свойства и крайне низок риск развития аллергических реакций [4].
Освоение методики системной ТЛТ севастопольскими неврологами началось в 2016 г. и стало возможным, как было сказано, благодаря внедрению в клиническую практику КТ и МРТ, позволяющих диагностировать характер инсульта. Создание в 2017 г. на базе 1-й городской больницы им. Н.И. Пирогова Регионального сосудистого центра (РСЦ) открыло возможность более широкого применения системной ТЛТ при остром ИИ, постепенно ставшей обычной практикой в неврологическом отделении для больных с острыми нарушениями мозгового кровообращения. Так, по итогам 8 мес. 2019 г. в РСЦ поступили 1226 больных с диагнозом ИИ, из которых в терапевтическом окне находились 217 (16,8%) человек. Из них тромболизис выполнен 127 (13,6%) пациентам (при целевом показателе 4%). Однако как на этапе освоения, так и в настоящий момент по-прежнему актуальными для нас, врачей-практиков, остаются вопросы, связанные с безопасностью и эффективностью данного метода, а также с индивидуальными проблемами пациентов, ограничивающими его применение.
Цель работы: на основе личного опыта применения ТЛТ попытаться: 1) систематизировать результаты, полученные при проведении тромболитических процедур, оценив их безопасность (развитие/отсутствие геморрагических осложнений и аллергических реакций) и эффективность с учетом пола и возраста пациентов; 2) определить факторы, ограничивающие применение ТЛТ.
Собственные результаты
Ниже приведены данные, характеризующие опыт одного врача. Подсчет примененных тромболитических процедур начат в июне 2018 г. (рис. 1). Всего с июня по декабрь 2018 г. проведено 44 процедуры ТЛТ, с января по июль 2019 г. — 37, таким образом, суммарно за рассматриваемый период эту процедуру выполнили 81 раз.
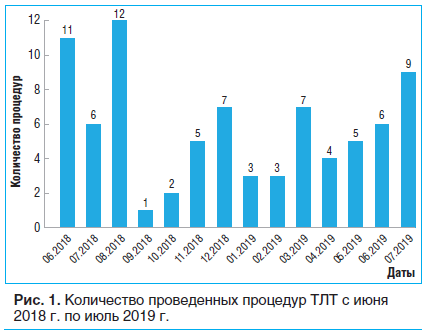
Анализ возможностей использования, эффективности ТЛТ выполнен на основе данных, полученных за период с января по июль 2019 г.
Заметим, что применить ТЛТ для оказания помощи пациентам с ИИ нам удалось лишь в 30% случаев. Какие же факторы ограничили применение ТЛТ?
По мнению исследователей данной проблемы [3], такими факторами являются:
время начала проведения терапии;
наличие и размер области мозга с потенциально обратимыми изменениями;
особенности системной и локальной гемодинамики;
факторы гемостаза;
чувствительность вещества головного мозга к ишемии;
степень повреждения гематоэнцефалического барьера [3].
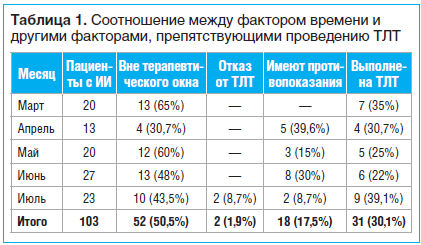
Временной фактор, стоящий в этом перечне на первом месте, определяется наличием/отсутствием окна терапевтических возможностей (4,5 ч от момента начала развития инсульта). Наши наблюдения подтверждают его значимость среди всех препятствий, ограничивающих применение ТЛТ: из 103 больных, госпитализированных нами с диагнозом ИИ, 52 (50,5%) находились вне терапевтического окна (табл. 1). Однако в большинстве случаев даже при наличии окна терапевтических возможностей действовать приходилось в условиях крайнего срока, поскольку в реальных условиях мы часто сталкиваемся с одновременным поступлением сразу нескольких больных, требующих немедленного осмотра и диагностических процедур. Связанные с этим объективные затруднения приводят к неизбежным потерям и без того строго ограниченного времени. Быстрота и слаженность действий медперсонала, участвующего в процедуре ТЛТ, бесперебойная работа диагностического оборудования имеют при этом большое, часто решающее значение. В таблице 1 приводятся данные, иллюстрирующие соотношение между фактором времени и другими факторами, препятствующими проведению ТЛТ. Так, невозможность проведения тромболизиса в 17,5% случаев оказалась связана с наличием у пациентов таких противопоказаний, как неконтролируемая артериальная гипертензия, нарушение трофики в суставах и конечностях, проблемы свертываемости крови. Примерно в 2% случаев мы столкнулись с отказом пациентов от ТЛТ.
Помимо временного фактора, наличия противопоказаний, согласия больного и его родственников при проведении ТЛТ важно учитывать и возраст пациентов. Согласно инструкции по применению препарата альтеплазы, рекомендациям Европейской организации по борьбе с инсультом (European Stroke Organisation), Российским клиническим рекомендациям по проведению тромболитической терапии при ишемическом инсульте [5] больным моложе 18 лет проводить ТЛТ не следует, а пациентам старше 80 лет — проводить с особой осторожностью.Большинство исследователей сходятся во мнении, что проведение ТЛТ у лиц старше 80 лет не ассоциировано с увеличением осложнений, например геморрагической трансформацией очага поражения головного мозга, и, следовательно, не приводит к увеличению смертности [6]. Хорошая степень восстановления нарушенных неврологических функций (26–30%) служит доказательством того, что проведение тромболизиса у пациентов как в возрасте 80–89 лет, так и в возрасте 90–99 лет одинаково безопасно и эффективно [6].
Относительно пациентов молодого возраста (до 45 лет) приводятся данные, свидетельствующие о более благоприятном исходе заболевания с низкой частотой симптомной геморрагической трансформации илучшей степенью восстановления нарушенных неврологических функций [6]. На этом основании делается вывод о том, что ТЛТ эффективна и безопасна во всех возрастных группах. Однако чем старше больные, тем выше количество функционально неблагоприятных исходов и смертей [6].
Далее в нашей работе мы постарались проследить взаимосвязь эффективности и безопасности ТЛТ с полом и возрастом пациентов. Результаты ТЛТ оценивались следующим образом:
положительная динамика — регресс неврологического дефицита при успешности реканализации и реперфузии;
отсутствие динамики — не наблюдается каких-либо изменений вследствие отсутствия реканализации и/или развития необратимого повреждения вещества мозга в очаге поражения;
отрицательная динамика — клиническое ухудшение (проявляется развитием осложнений, прежде всего геморрагических, реокклюзии или реэмболии или нарастанием отека головного мозга в случае незначительного эффекта ТЛТ).
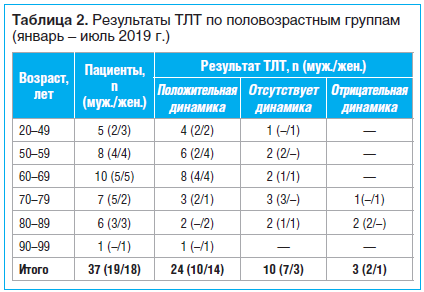
В таблице 2 представлены данные, позволяющие проследить взаимосвязь эффективности ТЛТ и пола и возраста пациентов. Мы разделили наших пациентов на 6 возрастных групп: 1-ю (20–49 лет), 2-ю (50–59 лет), 3-ю (60–69 лет), 4-ю (70–79 лет); 5-ю (80–89 лет), 6-ю (90 и более лет). Оценка эффективности и безопасности ТЛТ (положительная динамика, отсутствие динамики, отрицательная динамика, отсутствие/наличие аллергических реакций) выполнена по результатам суточного наблюдения. Согласно Российским клиническим рекомендациям по проведению тромболитической терапии при ишемическом инсульте в течение суток необходимо контролировать динамику неврологического статуса; положительная динамика в течение первых 24 ч после проведения ТЛТ, как правило, позволяет прогнозировать последующее хорошее восстановление [5].
Обобщая наши наблюдения, можно привести следующие данные.
Общее количество пациентов, перенесших процедуру ТЛТ, — 37. Случаев аллергической реакции не установлено.
Количество мужчин и женщин среди наших пациентов оказалось почти равным (19 и 18 человек соответственно).
Самая старшая возрастная группа (90–99 лет) представлена единственным пациентом — женщиной 92 лет, у которой в результате ТЛТ отмечена положительная динамика (восстановление нарушений мимики и речи).
Самая многочисленная группа (10 человек) — пациенты 60–69 лет, число мужчин и женщин одинаковое. Результаты ТЛТ в каждой из подгрупп совпали: у 4 мужчин и 4 женщин отмечено полное или частичное восстановление нарушенных функций (положительная динамика); у 1 мужчины и 1 женщины динамика отсутствовала (не произошло каких-либо изменений); показатель эффективности ТЛТ в этой группе самый высокий — 82%; отрицательная динамика у представителей этой группы не наблюдалась.
По эффективности тромболитической процедуры возрастные группы могут быть ранжированы следующим образом:
60–69 лет — 82%;
20–49 лет — 80%;
50–59 лет — 75%;
70–79 лет — 43%;
80–89 лет — 33%.
(Группа 90–99 лет, состоящая из 1 человека, в рейтинг не включена.)
Случаи отрицательной динамики с летальным исходом отмечены в 2 группах (70–79 лет и 80–89 лет): у женщины 79 лет и мужчины 84 лет. Однако в обоих случаях, по данным патолого-анатомического исследования, непосредственная связь летального исхода с перенесенной процедурой ТЛТ не установлена. В возрастной группе 80–89 лет отмечен 1 случай геморрагической трансформации (у мужчины 88 лет).
Общее количество женщин, у которых после ТЛТ отмечено полное или частичное восстановление нарушенных функций (14 человек, 58%), превышает количество мужчин с положительной динамикой (10 человек, 42%).
Общий показатель эффективности ТЛТ довольно высок и составляет 64,9% (24 человека из 37) против 8,1% (3 человека) случаев отрицательного эффекта и 27% (10 человек) — отсутствия какого-либо эффекта данной процедуры.
Заключение
Результаты проведенных нами наблюдений позволяют сделать следующие выводы о достоинствах ТЛТ:
достаточно высокая эффективность и безопасность системного тромболизиса с применением альтеплазы;
неинвазивность и низкий риск развития аллергических реакций;
несмотря на определенное снижение показателей эффективности ТЛТ с увеличением возраста пациентов, они остаются достаточно высокими для того, чтобы рекомендовать этот метод лечения, в т. ч. пациентов старших возрастных групп.
Метод системной ТЛТ в современной практике врача-невролога — очень важный и достаточно эффективный инструмент оказания экстренной помощи больным с острым ИИ; однако целый ряд объективных факторов (в частности, жесткие временные рамки, наличие противопоказаний, невозможность полноценного контроля введения фибринолитика) ограничивают его применение. Следовательно, проблема поиска оптимальных способов лечения больных с острым ИИ по-прежнему актуальна.
Источник
Одна из наиболее опасных патологий сердечно сосудистой системы — это ишемический инсульт, который требует максимально эффективного лечения уже в первые часы после возникновения.
Одним из методов для этого является тромболизис, который обязательно входит в схему лечения ишемического инсульта на ранних стадиях. Этот метод основан на введении в кровь пациента лекарственных препаратов, вызывающих разрушение тромбов и улучшающих состав крови.
Цель процедуры
 Ишемический инсульт — это нарушение мозгового кровообращения с повреждением мозга из-за того, что кровь плохо поступает или совсем не поступает в какой-то из его отделов.
Ишемический инсульт — это нарушение мозгового кровообращения с повреждением мозга из-за того, что кровь плохо поступает или совсем не поступает в какой-то из его отделов.
Ему сопутствует размягчение части ткани мозга (инфаркт мозга).
Причиной может быть снижение кровотока в сосудах головного мозга, тромбоз или эмболия, которые появляются в результате заболеваний сердечно-сосудистой системы и крови.
Смертность от него составляет около 20% от общего числа пациентов.
Иногда может встретиться название «инфаркт мозга».
Наиболее эффективен этот метод в первые часы после произошедшего инсульта, на более поздних сроках его не используют. Естественно, для его назначения существует ряд показаний и противопоказаний.
Согласно клиническому протоколу, тромболитическая терапия делится на медикаментозную и механическую.
Показания
Существуют следующие показания для применения ТЛТ:
- со времени проявления симптомов прошло не больше 3 — 6 часов;
- на КТ и МРТ четко видна картина именно ишемического инсульта;
- ярко выраженный неврологический дефицит, т.е. симптомы, указывающие на повреждение участка головного мозга;
- отсутствие общих противопоказаний.
Противопоказания
 В протоколе лечения указаны такие противопоказания:
В протоколе лечения указаны такие противопоказания:
- расслоение аорты;
- нарушения мозгового кровообращения в последние 2 месяца;
- крупная операция, которую провели меньше чем три недели назад;
- множественные инфаркты миокарда с тяжелым кардиосклерозом;
- обострение язвенной болезни;
- цирроз печени;
- гломерулонефрит;
- гипертоническая болезнь, при которой давление практически не падает ниже 180/100;
- беременность;
- прием лекарств, снижающих свертываемость крови;
- недавняя лазеротерапия сетчатки глаза;
- аллергия на стрептокиназу, возникшая в течение двух последних лет.
Важно! Геморрагический инсульт или субарахноидальное кровотечение в последние полгода, любые активные кровотечения в последний месяц — это абсолютные противопоказания для процедуры. Поскольку лекарственные средства расщепят все тромбы, не только появившиеся недавно.
Какие препараты используются?
На данный момент для тромболизиса используют три поколения препаратов.
Первое поколение — это Стрептокиназа и Урокиназа. Эти препараты применяются достаточно редко из-за высокого риска осложнений после их использования. Стрептокиназа вводится на протяжении часа. При применении Урокиназы необходимо внутривенно вводить Гепарин. Оба препарата вводятся капельно.
Важно! Стрептокиназа не совместима с человеческим организмом и зачастую вызывает острые аллергические реакции. При применении Урокиназы подобное наблюдается достаточно редко.
Второе поколение включает в себя Актилизе (Алтеплазу) и Проурокиназу. Первый препарат необходимо вводить в первые 4 — 5 часов с момента инсульта. Дозировка по 0,9 мг на 1 кг веса больного, но не больше 90 мг. Десятую часть дозы вводят струйно, а оставшуюся часть — капельно.
Проурокиназу применяют в первые 6 часов заболевания, но в некоторых случаях допустимо применение при сроке до 12 часов. Вводится за 3 — 6 минут. Есть две формы выпуска препарата негликозированная и гликозированная. Гликозированная действует быстрее.
В третье поколение входят Метализе (Тенектеплаза), Ретиплаза и Анестриплаза. Препараты этого поколения вводят струйно, обычно это занимает примерно 10 секунд.
Дозировка Метализе зависит от веса пациента. До 60 кг — 30 мг, 80 — 90 кг — 45 мг. Действие лекарства усиливается Гепарином и Ацетилсалициловой кислотой (Аспирином). Ретилазу по схеме лечения вводят в два приема.
Второе введение препарата проводят через полчаса после первого. Анистреплаза комплексный препарат, состоящий из Стрептокиназы с плазминогеном, что обеспечивает быстрое воздействие на тромб. Однократно вводится 30 единиц препарата.
Справка! Эти препараты растворяют тромбы, но не препятствуют их дальнейшему образованию. Скорее всего, пациенту будет назначен курс препаратов, снижающих свертываемость крови после проведения тромболизиса.
Насколько эта процедура эффективна
Согласно международным исследованиям, эффективность тромболитической терапии при ишемическом инсульте зависит от времени, прошедшего после начала заболевания.
В целом можно сказать, что при проведении такого лечения в срок до 4,5 часов, улучшение состояния больных выше на 30%, чем без него. Наилучший результат достигается, если лечение началось не позже, чем через три часа.
При этом значительно снижается смертность и вероятность необратимых повреждений мозга, приводящих к инвалидизации.
Перед согласием на проведение такого лечения обязательно нужно требовать прохождения КТ/МРТ в как можно более сжатые сроки, потому что должно быть исключено наличие кровотечений, и на счету будет каждая минута течения заболевания.
Предлагаем Вам посмотреть интересное видео по теме:
Также обязательно необходимо рассказать врачу обо всех заболеваниях пациента за период в два года, даже если это кажется незначительным. При возможности настаивать на терапии средствами последнего поколения для максимально быстрого растворения тромба.
Источник
 Нарастающая частота церебрального ишемического инсульта и его «омоложение», в конечном итоге приводящие к крайне неблагоприятным социально-экономическим последствиям, заставляют пересмотреть традиционную технологию лечения и реабилитации пациентов с этим тяжелым заболеванием.
Нарастающая частота церебрального ишемического инсульта и его «омоложение», в конечном итоге приводящие к крайне неблагоприятным социально-экономическим последствиям, заставляют пересмотреть традиционную технологию лечения и реабилитации пациентов с этим тяжелым заболеванием.
Новые подходы к лечению ишемического инсульта, прежде всего, включают применение современных высокоэффективных методов реперфузии вещества головного мозга в первые часы заболевания с помощью восстановления кровотока в окклюзированном сосуде, что позволяет предотвратить или минимизировать объем и тяжесть поражения головного мозга.
Согласно последним рекомендациям Европейской инсультной организации (ESO) и Американской инсультной ассоциации, тромболитическая терапия (ТЛТ), проводимая при помощи рекомбинантного тканевого активатора плазминогена (rt-PA, алтеплаза), является наиболее эффективным методом терапии при ишемическом инсульте (класс I, уровень доказательности А).
Проведение терапевтической реперфузии целесообразно в пределах первых часов с момента острой окклюзии, затем при ее применении значительно нарастает риск не только реперфузионного повреждения, но и геморрагических осложнений. Таким образом, реперфузия должна быть ранней, по возможности активной и кратковременной.
Введение фибринолитических препаратов может осуществляться двумя способами:
- а) системный тромболизис, когда фибринолитик вводится в периферическую вену;
- б) селективный тромболизис, при котором препарат вводится через катетер, установленный непосредственно в окклюзированной внутримозговой артерии.
Первым мультицентровым рандомизированным двойным слепым плацебоконтролируемым испытанием rt-PA явилось исследование NINDS (NINDS rt-PA Stroke Study Group, 1995), в которое были включены 624 пациента с острым ишемическим инсультом. Лечение rt-PA начиналось в первые 3 ч развития заболевания, препарат применялся в дозе 0,9 мг/кг (максимальная доза 90 мг).
Первые 10% дозы вводились внутривенно болюсно, оставшаяся часть – в виде инфузии в течение 1 ч. В группе, получавшей rt-PA, уровень функционального восстановления был на 30% выше по сравнению с группой плацебо, однако в основной группе в 6,4% случаев наблюдалось развитие симптомных внутримозговых кровоизлияний в течение первых 36 ч от начала инсульта, тогда как в группе, получавшей плацебо, – только в 0,6% случаев.
Несмотря на преобладание пациентов с геморрагической трансформацией в группе, получавшей rt-PA, достоверных различий между группами по уровню летальности отмечено не было. Результаты данного исследования позволили Инспекции по контролю качества пищевых и лекарственных продуктов США (FDA) одобрить системную ТЛТ с помощью rt-PA в качестве метода лечения ишемического инсульта.
При проведении объединенного анализа исследований NINDS, ECASS и ATLANTIS была выявлена тесная связь между эффективностью лечения и временем введения rt-PA: у пациентов, которым ТЛТ проводилась в первые 180 мин от начала инсульта, вероятность положительного исхода была наибольшей.
В первые 90 мин отношение шансов (ОШ) составило 1,96; 95% доверительный интервал (ДИ) – 1,30-2,95. В период с 91-й до 180-й минуты ОШ составило 1,65; 95% ДИ 1,23-2,22 [6]. За пределами 3-часового терапевтического окна (до 4,5 ч от начала заболевания) сохранялась вероятность благоприятного исхода (ОШ 1,34; 95% ДИ 1,04-1,72). Позднее (от 4,5 до 6 ч) тромболизис был неэффективен (ОШ 1,04; 95% ДИ 0,84-1,29).
Таким образом, были созданы предпосылки для проведения следующего Европейского кооперативного исследования острого инсульта (ECASS 3), завершившегося в 2008 г., результаты которого показали эффективность и безопасность внутривенного тромболизиса в пределах до 4,5 ч от начала заболевания.
С 2001 г. проводится международный регистр тромболитической терапии при ишемическом инсульте – SITS (Safe Implementation of Thrombolysis in Stroke), основной задачей которого является подтверждение безопасности и эффективности тромболизиса в рутинной клинической практике.
В настоящее время в SITS принимают участие около 500 центров в Европе, Австралии и Азии, в исследование включены более 20 000 пациентов с инсультом, которым был проведен тромболизис при помощи rt-PA. По итогам регистра в условиях реального клинического использования тромболизис оказался более безопасным и эффективным методом лечения по сравнению с рандомизированными контролируемыми испытаниями.
В настоящее время фибринолитические препараты I поколения (стрептокиназа, стрептодеказа) для лечения ишемического инсульта не применяются, поскольку во всех исследованиях с их назначением была показана высокая частота геморрагических осложнений, приводящая к достоверно более высокой летальности по сравнению с группами, получавшими плацебо.
Из-за высокого риска внутричерепных кровоизлияний Европейская инсультная организация исключила стрептокиназу из своих рекомендаций и не рекомендовала ее для лечения ишемического инсульта.
Фибринолитические препараты II поколения, созданные с помощью генной инженерии (rt-PA), лишены недостатков, присущих препаратам I поколения, прежде всего, антигенной активности и системного влияния на уровень фибриногена.
Механизм действия тромболитиков II поколения связан с превращением плазминогена в плазмин, расщепляющий нити фибрина в тромбе. Препараты данной группы обладают относительной фибрин-специфичностью, т. е. их активация происходит в области свежего тромба, влияние же на циркулирующий фибриноген невелико.
Для системной тромболитической терапии при ишемическом инсульте в настоящее время используется препарат rt-PA (алтеплаза). Ее применение показано в течение первых 3 ч от начала развития инсульта у больных в возрасте от 18 до 80 лет.
При системном тромболизисе алтеплаза вводится в дозе 0,9 мг/кг (максимальная доза 90 мг), 10% дозы вводятся в виде болюса внутривенно струйно в течение 1 минуты, оставшаяся доза вводится внутривенно капельно в течение 1ч.
Противопоказания к проведению тромболизиса
Противопоказаниями к проведению системного тромболизиса при помощи алтеплазы являются:
- позднее начало лечения (более 3 ч от момента появления первых симптомов инсульта);
- признаки внутричерепного кровоизлияния;
- размер гиподенсивного очага более 1/3 бассейна средней мозговой артерии при КТ;
- малый неврологический дефицит или значительное клиническое улучшение перед началом тромболизиса,
- тяжелый инсульт;
- систолическое артериальное давление выше 185 мм рт. ст. и/или диастолическое выше 105 мм рт. ст.;
- количество тромбоцитов менее 100 000;
- уровень глюкозы в сыворотке крови менее 2,8 или более 22,5 ммоль/л;
- международное нормализованное отношение выше 1,7;
- хирургические вмешательства на головном и спинном мозге в анамнезе;
- любые состояния с высоким риском геморрагий (эндокардит, панкреатит, язвенная болезнь, эрозии органов желудочно- кишечного тракта);
- прием варфарина, фенилина до инсульта;
- хирургические вмешательства, травмы, инсульты в предшествующие 3 мес;
- пункции центральных вен, аборты, беременность;
- перенесенный непрямой массаж сердца в течение предшествующих 10 дней.
Необходимые условия
Безусловно, тромболитическая терапия при ишемическом инсульте должна проводиться только в стационарах скорой медицинской помощи, в отделении нейрореанимации или блоке интенсивной терапии, при условии обязательного наличия в структуре стационара круглосуточных служб нейровизуализации (компьютерной или магнитно-резонансной томографии) и лабораторной диагностики.
Тромболизис может проводиться лишь после исключения геморрагического характера поражения мозга, что делает невозможным его выполнение при инсульте на догоспитальном этапе из-за невозможности точной дифференциации ишемического и геморрагического инсульта.
Желательным является первичное проведение и мониторирование ультразвуковой транскраниальной допплерографии (ТКДГ) для уточнения факта окклюзии артерии, верификации локализации окклюзии и контроля постепенного открытия сосуда.
Во время и после проведения тромболизиса чрезвычайно важен мониторинг основных жизненно важных функций в течение, как минимум, 24-36 ч: уровня артериального давления, частоты сердечных сокращений, частоты дыхания, температуры тела, уровня сатурации кислородом.
Во время тромболитической терапии необходимо контролировать динамику неврологического статуса каждые 15 мин, после окончания – каждый час, оптимальным является использование формализованных шкал для оценки неврологического дефицита.
Следует также тщательно контролировать артериальное давление, систолическое давление не должно превышать 185 мм рт. ст., диастолическое – 105 мм рт. ст. С этой целью следует измерять артериальное давление каждые 15 мин в течение 2 ч от начала проведения тромболизиса, далее каждые 30 мин – в течение 6 ч и каждый час до конца первых суток.
Для снижения артериального давления применяются препараты быстрого действия с возможностью внутривенного введения (клонидин, нитропруссид натрия). Повышение артериального давления во время тромболитической терапии или после нее значительно увеличивает риск развития наиболее грозного осложнения тромболизиса – геморрагической трансформации очага ишемического поражения мозга.
В течение первых суток после проведения тромболизиса не рекомендуется применять прямые антикоагулянты (гепарин) и антиагреганты (аспирин), вопрос об их назначении следует рассмотреть после проведения через 24-36 ч повторного КТ-исследования, которое позволит исключить геморрагическую трансформацию инфаркта мозга (частота которой может достигать 10%).
Если во время или после проведения тромболитической терапии у больного наблюдается развитие менингеального синдрома, появление или нарастание общемозговых симптомов, значительно усиливается очаговая неврологическая симптоматика, что может свидетельствовать о развитии геморрагических осложнений, необходимо остановить введение алтеплазы и начать введение свежезамороженной плазмы. При возникновении локальных геморрагий (из мест инъекций или десен) прекращения процедуры тромболизиса не требуется.
Факторами, увеличивающими риск развития геморрагической трансформации очага ишемического поражения при проведении тромболизиса, являются:
- возраст старше 80 лет,
- значительная выраженность неврологического дефицита,
- гиподенсивность более 1/3 бассейна средней мозговой артерии с выраженным масс-эффектом при КТ,
- гипергликемия в дебюте инсульта.
Использование транскраниальной допплерографии (ТКДГ) не является облигатным условием проведения тромболизиса, однако проведение ТКДГ в динамике до, во время и после системной тромболитической терапии позволяет верифицировать наличие и уровень окклюзии мозговых сосудов, а также скорость лизиса тромба или эмбола, что может свидетельствовать об эффективности проводимой терапии.
Одной из причин клинического ухудшения после тромболизиса, наряду с геморрагической трансформацией, является повторная окклюзия мозговых сосудов (частота до 30%), выявление которой возможно при повторных ТКДГ-исследованиях.
Длительное (в течение 2 ч от начала тромболизиса) ТКДГ-мониторирование способствует более быстрому и полному лизису тромба, что связано с механическим воздействием направленного пучка ультразвука на причину, вызвавшую окклюзию сосуда.
Таким образом, тщательный клинико-лабораторный контроль над проведением ТЛТ позволяет отслеживать клиническую динамику и предупредить развитие многих осложнений тромболизиса. Фактор времени, так называемое терапевтическое окно, определяет реальную действенность ТЛТ.
Все выполненные исследования подтвердили высокую клиническую эффективность тромболизиса (степень доказательности А) при его проведении в течение первых 3 ч после развития инсульта. Это справедливо в отношении не только функционального восстановления пролеченных больных, но и снижения комбинированного показателя смертности и/или зависимости от окружающих и, в меньшей степени, в отношении индивидуального показателя смертности.
Селективный тромболизис
Методика селективного тромболизиса имеет ряд существенных преимуществ перед системным тромболизисом:
- возможны верификация локализации окклюзии, ее характера, выяснение индивидуальных особенностей мозговой циркуляции;
- доза фибринолитического препарата значительно меньше, чем при внутривенном введении, тем самым снижается риск геморрагических осложнений;
- предоставляется возможность дополнительного механического воздействия на тромб, для чего используется микрокатетер или проводник;
- селективный тромболизис может проводиться за пределами 3-часового временного окна,
- наличие катетера в пораженной артерии позволяет с помощью дробной ангиографии контролировать процесс лизиса тромба и восстановления циркуляции.
В настоящее время в мировой практике накоплен достаточно большой опыт использования различных фибринолитиков для проведения внутриартериальной тромболитической терапии (rt-PA, урокиназа, рекомбинантная проурокиназа).
В мета-анализе 27 исследований внутриартериальной ТЛТ было продемонстрировано, что использование данного метода лечения приводило к достоверному улучшению степени функционального восстановления у большего числа пациентов и снижению летальности, несмотря на более высокую частоту развития симптомных внутричерепных кровоизлияний.
Таким образом, внутриартериальная ТЛТ является высокоэффективным методом лечения ишемического инсульта у наиболее тяжелого контингента больных с окклюзией крупных мозговых артерий.
Впервые в Российской Федерации методы системного и селективного внутриартериального тромболизиса были внедрены в клинике НИИ инсульта Российского государственного медицинского университета.
Краеугольным камнем внедрения метода ТЛТ в широкую клиническую практику является увеличение количества госпитализированных больных с инсультом в пределах терапевтического окна. В связи с этим большое значение имеют точная диагностика острого нарушения мозгового кровообращения на догоспитальном этапе и максимально быстрая транспортировка пациента в стационар.
Целесообразно предварительное уведомление принимающего стационара, а также госпитализация непосредственно в кабинет томографии, минуя приемное отделение, с целью сокращения времени от момента поступления до начала ТЛТ (время «от двери до иглы»).
Внедрение подобной схемы госпитализации больных в НИИ инсульта позволило сократить данный показатель с 80 мин при обычном способе госпитализации до 40 мин при госпитализации минуя приемное отделение.
Таким образом, новые технологии реперфузионной терапии в первые часы ишемического инсульта качественно изменяют подходы к ведению больных и достоверно улучшают исход заболевания: позволяют не только снизить летальность, но и достоверно увеличить количество пациентов с хорошим восстановлением нарушенных неврологических функций.
Важной задачей, стоящей перед отечественным здравоохранением, является внедрение современных высокоэффективных методов тромболизиса во всех регионах Российской Федерации. Это требует существенного совершенствования системы оказания медицинской помощи больным с инсультом в нашей стране.

В. И. Скворцова, Н. А. Шамалов, Г. Р. Рамазанов, А. М. Сидоров, М. Г. Кириллов, А. Л. Лукьянов
2008 г.
Источник
