Трофические язвы сердечная недостаточность

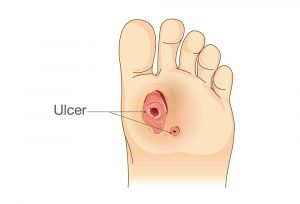
Трофические язвы на ногах – одна из проблем медицины в течение многих веков. В современных условиях ее актуальность постоянно увеличивается. В мире насчитывают до 2,5 млн людей, страдающих трофическими язвами нижних конечностей. Более 70% из них вызваны варикозной болезнью вен нижних конечностей. Другие основные заболевания, сопровождающиеся развитием трофических язв, — сахарный диабет и облитерирующий атеросклероз. Малигнизация (переход в злокачественную стадию) язв происходит в 3% случаев.
Заболевания, вызывающие трофические язвы
 Сахарный диабет — одна из самых частых причин образования трофических язв.
Сахарный диабет — одна из самых частых причин образования трофических язв.
Причины трофических язв многообразны. Рассмотрим основные из них.
- Хроническая венозная недостаточность при варикозной болезни вен или после тромбофлебитов.
- Хроническая артериальная недостаточность, возникающая при облитерирующем атеросклерозе.
- Сахарный диабет. Это заболевание вызывает развитие микро- и макроангиопатий (поражение сосудов на разном уровне), а также нейропатию (нарушение деятельности нервной системы). В результате возникает синдром диабетической стопы, сопровождающийся трофическими язвами.
- Синдром Марторелла: формирование артериовенозных шунтов.
- Системные заболевания: васкулиты, коллагенозы, болезни крови, нарушение обмена веществ. Наиболее частые формы:
- ливедо-васкулит (сочетание тромбоза и воспаления мелких сосудов): бывает при системной красной волчанке, системной склеродермии и антифосфолипидном синдроме, криоглобулинемии, криофибриногенемии, или встречается идиопатическая форма;
- криоглобулинемический васкулит, а именно его кожно-некротизирующая форма.
- На фоне денервации при поражении нервных стволов, в зонах усиленного давления (пролежни).
- На поверхности послеоперационных или посттравматических рубцов.
- Прогрессирующая эпифасциальная гангрена.
- Хроническая сердечная недостаточность, сопровождающаяся застойными явлениями в большом круге кровообращения, то есть отеками.
- Гнойные заболевания кожи ног при недостаточном уходе за конечностями, чаще у асоциального контингента.
- Инфекции, в том числе специфические: сифилис, туберкулез, лепра, тропические заболевания, риккетсиоз, лейшманиоз, онхоцеркоз.
- Новообразования кожи (злокачественные опухоли).
- Синдром Лайелла – тяжелое токсическое поражение кожи, вызванное приемом лекарственных препаратов.
- Ангиодисплазии.
- Лучевая болезнь.
- Ожоги и отморожения.
- Артифициальные (например, поддерживаемые самостоятельно с целью членовредительства).
Механизм развития
Причины, способные вызвать развитие трофической язвы на ноге, разнообразны. Однако все они запускают общие патогенетические механизмы, приводящие к образованию этого дефекта:
- На уровне ткани: ишемия, гипоксия. Недостаток кровоснабжения ткани ведет к ее кислородному голоданию.
- На уровне микроциркуляторного русла: микротромбозы, выход фибрина за пределы сосудов. Накопление и склеивание форменных элементов крови в просвете капилляров (сладж-феномен) сопровождается экстравазацией белка. В результате вокруг капилляров образуются «фибриновые манжеты», ухудшающие обмен веществ между сосудистым руслом и тканями. Стимулируется некроз эпидермиса (поверхностного слоя кожи).
- На уровне клеток: в ответ на патологические процессы в микроциркуляторном русле активируются защитные клетки – лимфоциты. Они выбрасывают в окружающее пространство лизосомальные ферменты, способные растворять клеточные элементы.
- На системном уровне: повышается вязкость крови.
Все перечисленные процессы вызывают активацию в пораженной области процессов перекисного окисления липидов. Возникает большое количество особых веществ — цитокинов, направленных на разрушение тканей. Возникает первичный язвенный дефект на конечности.
Дефект верхнего слоя кожи – эпидермиса – приводит к снижению ее барьерной функции. Процесс распространяется вглубь кожного покрова, затрагивая все его слои. Происходит некроз (отмирание) мягких тканей, развивается активное воспаление.
Сформировавшаяся язва быстро контаминируется (заселяется) болезнетворными бактериями, что ухудшает течение болезни и приводит к тяжелым осложнениям, вплоть до сепсиса (заражения крови). В самых тяжелых случаях развивается полиорганная недостаточность, сопровождающаяся сниженной активностью всех основных систем жизнеобеспечения организма.
Классификация
Во-первых, трофические язвы классифицируют в зависимости от заболеваний, их вызвавших. В 90% случаев они относятся к хронической венозной или артериальной недостаточности и синдрому диабетической стопы.
По глубине поражения выделяют язвенные дефекты:
- I степень: поверхностная эрозия, не выходящая за пределы дермы (основного слоя кожи).
- II степень: язва доходит до подкожно-жировой клетчатки.
- III степень: дефект достигает фасции или более глубоких структур (мышц, сухожилий, костей), а также проникает в полость сустава.
Если площадь язвы менее 5 квадратных см, ее считают малой, от 5 до 20 квадратных см – средней. Если площадь дефекта более 50 квадратных см, его называют гигантским.
Клиническая картина
При хронической венозной недостаточности язвы встречаются и у мужчин, но чаще у женщин. Способствуют их появлению профессиональный спорт, поднятие тяжестей, роды, перенесенный тромбофлебит. Излюбленная локализация – медиальная (внутренняя) поверхность нижней трети голени. Болезненность умеренная, отмечаются выраженные изменения окружающей кожи: отек, уплотнение, синюшность. При ультразвуковом ангиосканировании (УЗАС) определяется венозный рефлюкс или патология глубоких вен.
Трофические язвы при хронической артериальной недостаточности чаще возникают у мужчин. Им предшествует перемежающаяся хромота и онемение нижних конечностей. Располагаются дефекты на передне-боковой поверхности нижней трети голени, в области стопы, тыльной и боковой поверхностей пальцев ног. Характерна выраженная болезненность язв, атрофия мышц голени и отсутствие оволосения на ногах. При УЗАС определяется стеноз или окклюзия (сужение) магистральных артерий нижних конечностей.
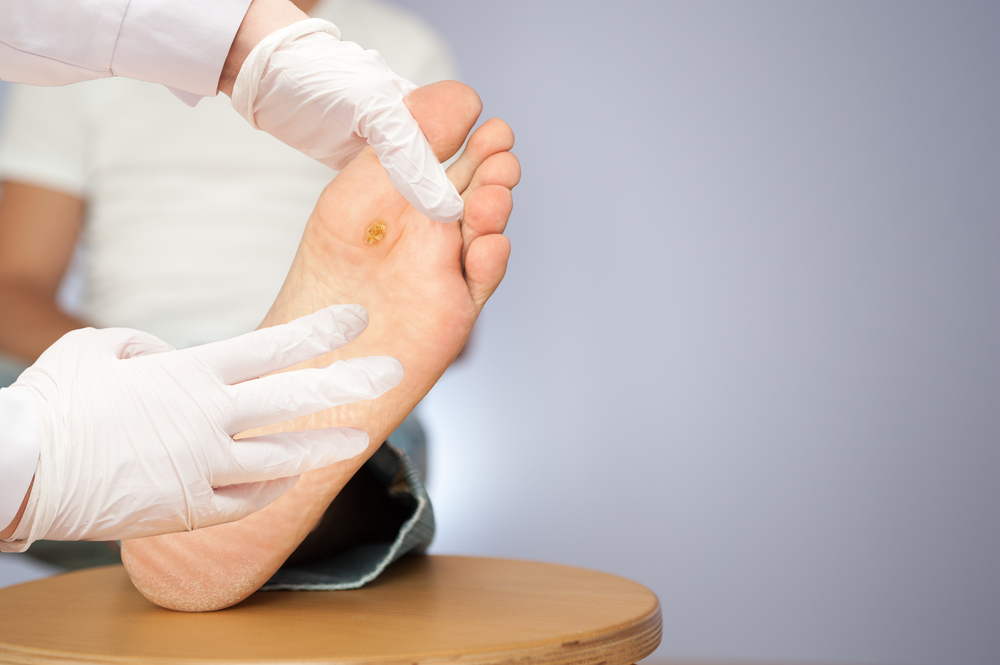
Нейропатическая форма синдрома диабетической стопы чаще встречается у женщин, и связана она прежде всего с нарушением нервной регуляции сосудов. Язвы появляются в местах опоры стопы на плоскость – в проекции головок плюсневых костей, на пальцах, редко — на тыльной стороне стопы. Язвы имеют омозолелые края, они безболезненны, сопровождаются натоптышами и деформацией стопы. При УЗАС признаков поражений магистральных сосудов нет.
При нейроишемической форме синдрома диабетической стопы, сопровождающейся нарушением как нервной регуляции, так и кровоснабжения, страдает тыльная и боковая поверхности пальцев и стопы. Болезненность чаще незначительная или отсутствует. Патологический процесс может распространяться под кожей по ходу сухожилий стопы. При УЗАС определяется стеноз артерий нижней трети голени.
Синдром Марторелла чаще встречается у женщин, страдающих тяжелой формой гипертонической болезни с поражением сосудов. Язвы появляются на передней и боковой поверхности голени, на любом ее уровне, часто сразу на обеих ногах. Несмотря на то, что дефекты поверхностные, отделяемого из них нет, — они очень болезненны. При УЗАС симптомов сосудистой недостаточности нет. В диагностике применяют гистологическое исследование.
Криоглобулинемический васкулит чаще встречается у женщин, страдающих аутоиммунными заболеваниями, гепатитом, артралгией. Он сопровождается появлением очень болезненных язв в области лодыжек, тыльной части стопы, пальцев рук и ног, реже – на туловище. Характерен неудержимый распад тканей с быстрым рецидивом после оперативного лечения. УЗАС не показывает признаков артериальной или венозной недостаточности. Помогает в диагностике определение криоглобулинов.
Нейротрофические язвы встречаются одинаково часто у мужчин и у женщин. Они возникают при травме спинного мозга или конечности с повреждением центральных нервных стволов. В зоне пяток или проекций головок плюсневых костей формируются безболезненные кратерообразные глубокие дефекты без грануляций. УЗАС патологии сосудов не выявляет. Определяется неврологическое заболевание.
После операций или травм в зоне рубца иногда формируются «чистые» язвы без отделяемого, умеренно болезненные. Характер их можно уточнить с помощью гистологического исследования.
Фагеденические язвы возникают на месте локальной травмы нижней конечности, располагаются циркулярно на голени. Они очень болезненны, характеризуются зловонным запахом и быстрым некрозом тканей (кожи, клетчатки), напоминающим рыбье мясо. Помогают в диагностике наличие диспротеинемии и увеличенная скорость оседания эритроцитов (СОЭ).
При декомпенсации хронической сердечной недостаточности, сопровождающейся выраженными отеками ног, появляются застойные язвы. Они располагаются в средней и нижней третях голени, незначительно болезненны. Из таких дефектов отделяется студнеобразная слизь, явного некроза нет, видны вялые грануляции. УЗАС не дает признаков поражения артерий или вен.
Пиогенные язвы чаще встречаются у асоциальных граждан с гнойными заболеваниями кожи. Располагаться они могут на любом участке тела, умеренно болезненны. Дно покрыто струпом (плотной коркой), вокруг имеется воспалительная реакция – отек, покраснение кожи. УЗАС не подтверждает артериальную или венозную недостаточность.
Сифилитические, лепрозные и туберкулезные язвы появляются на коже голеней, они незначительно болезненны. При сифилисе дно язвы гладкое, края плотные. Туберкулезная язва выглядит как изъязвление плотного узла. Для лепры характерна местная реакция на йодистый калий.
Малигнизированные язвы сопровождаются изменением вида уже существовавшего дефекта. Располагаются они на передней поверхности голени, тыльной стороне стопы, пятке, умеренно или значительно болезненные. Язвы выступают над поверхностью кожи. Гистологически это высокодифференцированный плоскоклеточный рак кожи.
Тропические язвы возникают после посещения жарких стран, они болезненны, появляются чаще на конечностях. Для их диагностики проводятся бактериологические, гистологические исследования, полимеразная цепная реакция (ПЦР).
Синдром Лайелла характеризуется появлением резко болезненных язв на любом участке тела. Провоцируют его чаще всего аллопуринол, сульфаниламиды, аминопенициллины, барбитураты и нестероидные противовоспалительные средства. Для заболевания характерно обширное поражение, образование язв и пузырей. Подтверждается оно гистологически.
Лучевые язвы могут возникнуть в результате действия вредных факторов на производстве или при лучевой терапии онкологических заболеваний. Они незначительно болезненны, имеют круглую форму, обрывистые края, дно с участками некроза. Кожа вокруг склерозирована. Подтвердить диагноз помогает гистология.
Отморожения чаще встречаются на кистях и стопах. Язвы умеренно болезненные, множественные, на фоне цианотичной (синюшной) кожи. Для диагностики используют гистологическое исследование.
Видеожурнал «Говорит эксперт», сюжет на тему «Как лечить трофические язвы на ногах»:
Телепередача «Будем здоровы» на тему «Трофические язвы»:
Источник

Хроническая артериальная недостаточность (ХАН) нижних конечностей – патологическое состояние, сопровождающееся уменьшением притока крови к мышцам и другим тканям нижней конечности и развитием ее ишемии (недостаточное количество в тканях насыщенной кислородом крови) при увеличении выполняемой ею работы.
Наиболее удаленные отделы нижних конечностей (нижняя треть голеней, стопа и особенно пальцы стоп) обычно страдают от трофических язв больше, что связано с естественным уменьшением артериального давления в самых “последних” отделах конечности.
Ткани в этих местах не получают необходимое количество крови насыщенной кислородом, которая доставляются током артериальной крови. Это может привести к необратимым последствиям, вплоть до ампутации конечности на различных уровнях.
Клиническая картина ХАН может быть обусловлена как изолированными, так и сочетанными окклюзиями (закрытием просвета) брюшной части аорты, ее бифуркации, подвздошных, бедренных, подколенных артерий, а также артерий голени и стоп.
Причины недостаточного артериального кровотока в тканях нижних конечностей
- Атеросклероз артерий нижних конечностей – патологическое состояние, обусловленное перекрытием просвета артерий за счет возникиших в просвете артерий атеросклеротических бляшек, которое при прогрессировании, в конечном итоге, приводит к ишемии ткани (любого органа: сердца, мозга, конечностей, кишечника), кровоснабжаемым этими артериями, с возникновением соответствующих клинических проявлений.
- Диабетическая макроангиопатия – по сути аналогичное атеросклеротическое поражение артерий органов, но главным патогенетическим звеном процесса сужения просвета артерий является хронически повышенный уровень глюкозы.
- Артериальный тромбоз. В этом случае непроходимость артерии возникает за счет внезапной остановки кровообращения вследствие возникшего тромба в просвете артерии. Также кровяной сгусток мог переместится в сосуд нижней конечности из другого места, это называется эмболией.
- Облитерирующий эндартериит. При этом воспаляются стенки артерии, что приводит к спазму сосуда. При этом стоит особенно отметить, что основой патогенетической цепи поражения артерий при эндартериите является курение.
Симптомы хронической артериальной недостаточности
Субъективные симптомы
Cначала симптомы отсутствуют, со временем появляется быстрая утомляемость конечностей, повышенная чувствительность к холоду, парестезии.
Чаще всего больные обращаются к врачу по поводу перемежающейся хромоты, есть боли, которые возникает довольно регулярно после определенной мышечной нагрузки (прохождение определенной дистанции).
Боль (иногда описывается пациентами как ощущение онемения, затвердевания мышц) в мышцах заставляет пациента остановиться и спонтанно исчезает через несколько десятков секунд или несколько минут отдыха. Чаще всего боль локализуется в мышцах голени, преимущественно по задней поверхности.
Хромота стопы пораженной конечности (глубокую боль в средней части стопы [короткие мышцы стопы]) возникает редко, чаще — при облитерирующем тромбангиите (болезни Бюргера) и при сахарном диабете.
У больных с обтурацией аорты или подвздошных артерий может развиться синдром Лериша — перемежающаяся хромота, отсутствие пульса в паховых складках, импотенция.
Объективные симптомы
Кожа голеней и стоп бледная или цианотическая (особенно, в вертикальном положении), холодная, на поздних стадиях — с трофическими изменениями (депигментация, потеря оволосение, язвы и некроз); мышечная атрофия, слабый, отсутствует или асимметричный пульс на артериях, ниже стеноза / окклюзии, иногда — сосудистый шум над большими артериями конечностей.
На нижних конечностях пульс оценивают на следующих артериях: дорсальной артерии стопы (на тыле стопы между I и II костями плюсны, у 8% здоровых людей не определяется), задней большеберцовой (по медиальной лодыжкой), подколенной (в подколенной ямке), бедренной (в паху, сразу ниже паховой связки).
Стадии заболевания
Асимптомное течение (Хроническая артериальная недостаточность 1 стадии)
Асимптомное течение заболеваний артерий нижних конечностей — доклиническая стадия хронического поражения артерий, не вызывающая отчетливых клинических проявлений хронической артериальной недостаточности конечности.
Эта стадия характеризуется поражением (чаще всего атеросклеротическим) артерий без гемодинамически значимых стенозов или с незначительными изменениями регионарной гемодинамики, не вызывающими отчетливых клинических проявлений хронической ишемии конечности (переодические онемения, похолодание, потеря волос на голени).
Перемежающаяся хромота (Хроническая артериальная недостаточность 2а-2б стадии)
Перемежающаяся хромота – синдром преходящей хронической ишемии конечности, которая проявляется недомоганием, дискомфортом или болью в мышцах нижней конечности (чаще – в икре, реже – ягодичной области, бедре, стопе), возникающих при ходьбе.
На этой стадии изменения в артериях значительны и достаточны для того, чтобы вызвать отчетливые гемодинамические сдвиги, суть которых сводится к угнетению параметров объемной скорости кровотока и перфузионного давления в артериях, дистальнее очага облитерирующего поражения.
Как с позиций патогенеза, так и в свете клинического течения, перемежающаяся хромота характеризует стадию субкомпенсации заболевания артерий нижних конечностей – основные симптомы проявляются при физической нагрузке.
Критическая ишемия конечности (Хроническая артериальная недостаточность 3-4 стадии)*
*Боли покоя менее 2 недель, купируемые приемами нестероидных противоспалительных средств, являются проявлением хронической артериальной недостаточности 3 стадии, но не являются проявлением критической ишемии (см. далее).
Критическая ишемия конечности – синдром декомпенсации хронической артериальной недостаточности конечности вследствие заболеваний артерий нижних конечностей, основными клиническими признаками которого являются боль в покое в течение минимум 2 недель, не купируемая нестероидными противовоспалительными средствами и(или) наличие язвенно-некротического процесса стопы.
Основой патогенеза критической ишемии конечности является прогрессирующее поражение артериального русла такой степени выраженности, при которой компенсаторные механизмы (гемодинамические и метаболические) не в состоянии предотвратить недостаточность кровоснабжения тканей нижних конечностей.
Стоит отметить, что на этой стадии консервативная терапия неэффективна, больному абсолютно показано проведение оперативного лечения на артериях конечности (при сохраненной жизнеспособности конечности, при операбельности больного, а также реконструктабельности артерий конечности).
Классификация по Покровскому – Фонтейну
- I стадия: Полная компенсация.
Проявляется только при значительной физической нагрузке в виде возникновений парастезий, утомляемости, зябкости стоп, ощущений похолоданий, иногда повышенной потливости. - II стадия: Недостаточность кровообращения при функциональной нагрузке.
К клиническим проявлениям I степени ишемии добавляется перемежающаяся хромота – возникновение болей в области голени, вынуждающие больного ограничить темп ходьбы или остановиться для отдыха.
При возникновении болей в икроножных мышцах при прохождении расстояния более 200 метров – хроническая артериальная недостаточность 2а стадии, менее 200 метров 2б стадии. - III стадия: Недостаточность кровообращения в покое.
Проявляется сильными изнуряющими постоянными и /или/ ночными болями. Больной вынужден опускать конечность вниз для уменьшения болевого синдрома. - IV стадия: Язвенно-некротические изменения конечности. На терминальной IV стадии появляются трофические расстройства в виде некрозов, язв, струпа на различных отделах конечностей, преимущественно в пяточной области и в области пальцев.
Диагностика
Методы объективной диагностики у постели больного
- Термометрия – определение снижения температуры кожи.
- Оценка движений, происходящих в суставах.
- Определение чувствительности.
- Исследование периферической пульсации.
Инструментальные методы диагностики
- Измерение лодыжечно-плечевого индекса (ЛПИ) – отношение давления на задней большеберцовой артерии к отношению артериального давления на плечевой артерии.
- Нормальный: 1 – 1,29.
- Граничный: 0,91 – 0,99
- Легкая степень: 0,71 – 0,90
- Средняя степень: 0,41 – 0,7
- Тяжелая степень: <0,4
- Ультразвуковое дуплексное (триплексное) сканирование артерий — ультразвуковое сосудистое исследование позволяет обнаружить сужение или непроходимость артерии, измерить диаметр сосуда.
- Компьютерная ангиография нижних конечностей – исследование, проводимое на спиральном компьютерном томографе с одновременным введением контраста в вену верхней конечности, дающее информацию о наличии и протяженности сужения, непроходимости, расширения артерий.
- Ангиография нижних конечностей – инвазивное контрастное исследование артерий нижних конечностей, оценивающее их проходимость. При этом исследовании контрастное вещество вводится в лучевую или бедренную артерию после чего проивзодится серия ретнгеновских снимков.
Лечение
Прогноз естественного течения (без адекватного лечения) окклюзионных процессов в артериях нижних конечностей малоблагоприятен.
У пациентов с критической ишемией конечности (боли покоя более 2 недель, трофические нарушения) через год после диагностики заболевания 25% умирают от сердечно-сосудистых осложнений, еще четверть пациентов переносят высокие ампутации конечности, при этом примерно у 50% отмечается вовлечение второй конечности.
Лечение зависит от степени ишемии и от того, насколько протяженными являются участки поражения артерий. Первое, что необходимо сделать пациенту — отказаться от вредных привычек (категорический отказ от курения). Курение сильно усугубляет это заболевание (особенно течение облитерирующего эндартериита), способствуя его быстрому развитию.
Кроме того, если ишемия только начала развиваться, полезными могут оказаться регулярные физические упражнения, с помощью которых улучшается кровоснабжение конечности (например тренировочная ходьба, бег, велосипед).
Для ряда пациентов изменения образа жизни, а также подбор необходимой консервативной терапии на самых начальных стадиях развития атеросклероза бывает достаточным для остановки прогрессирования заболевания, однако часть пациентов требует проведения хирургическое лечение с медикаментозной поддержкой.
Факторы, которые увеличивают риск потери конечности у больных с критической ишемией конечности.
Факторы, приводящие к ослаблению кровотока в микроциркуляторном русле:
- сахарный диабет (особенно инсулинозависимый);
- тяжелое повреждение почек (особенно у пациентов на хроническом гемодиализе);
- выраженное снижение сердечного выброса (тяжелая хроническая сердечная недостаточность, шок) (определяющим является снижением фракции выброса менее 46%);
- вазоспастические состояния (болезнь Рейно, продолжительное пребывание на холоде и т.п.);
- курение.
Консервативное лечение
Консервативное лечение хронической артериальной ишемии нижних конечностей включает в себя медикаментозное лечение, физиотерапевтичекое лечение.
По современным рекомендациям именно консервативная терапия показано при хронической артериальной недостаточности 1-2б стадии:
- Двойная дезагрегантная терапия (при отсутствии показаний для ее проведения) (клопидогрель + ацетилсалициловая кислота).
- Отслеживания уровня липидов (общий холестерин, липопротеиды высокй и низкой плотности, индекс атерогенности). Снижение уровня холестерина с помощью статинов (под контролем АЛС и АСТ).
- Возможно проведение инфузионной терапии простагландинами (Вазапростан, Иломедин внутривенно капельно курсами) по назначению врача.
Хирургическое лечение
Хирургическое лечение при атеросклерозе артерий нижних конечностей при 3 и 4 стадии хронической артериальной недостаточности, то есть при наличии болей покоя или при наличии трофических расстройств в области конечностей. Именно на этих стадиях консервативная терапия неэффективна.
- Баллонная ангиопластика, стентирование артерий нижних конечностей. Эта методика позволяет завести специальный инструментарий в просвет артерий конечности из небольшого прокола артерии в различных точках конечности для расширения артерий специальными баллонами, установки стентов при необходимости.
- Эндартерэктомия — удаление из просвета артерий атеросклеротических отложений с помощью различных лопаток или петель.
- Шунтирование, протезирование — восстанавление поступление крови в артерии, расположенные ниже пораженного участка путем обходного шунтирования (вена или протез) или протезирования (удаления поврежденного участка артерии и замещение его искусственным протезом или поверхностной веной взятой с любой конечности).
- Ампутация конечности – удаление конечности при ее нежизнеспособности. Проводится либо при невозможности восстановления проходимости артерий, либо при неоперабельности больного (больной не может перенести большую операцию на артериях нижней конечности по тяжести состояния), либо при невозможности сохранения жизнеспособности/опороспособности конечности.

Стоит отметить, что при наличии трофических язв конечности, вызванных артериальной непроходимостью, ни один из видов консервативного лечения (как единственный способ лечения) не проводится! Пациенту показано проведения оперативного лечения на артериях нижней конечности с дальнейшим лечение трофических расстройств.
Для более наглядного представления хотелось бы указать некоторые клинические случаи.
Ознакомьтесь с нашими клиническими случаями
Мужчина, 70 лет
СДС (нейроишемическая форма), Хроническая артериальная недостаточность
Женщина, 81 год
СДС (нейроишемическая форма), Хроническая артериальная недостаточность

Прием ведет Фомин Кирилл Николаевич:
- Сердечно-сосудистый хирург
- Врач-хирург с направлением гнойно-септической хирургии
- УЗИ-специалист
- Член ассоциации сосудистых хирургов России, член Российского общества ангиологов и сосудистых хирургов, член Европейского общества сердечно-сосудистых хирургов (ECVS), член Европейского общества сосудистых хирургов (ESVS)
- Специализируется на диагностике и лечении артериальной и венозной
патологии, на лечении трофических язв, хронических незаживающих ран.
Владеет методикой ультразвукового исследования сосудов - Занимается лечением гнойно-воспалительных заболеваний мягких тканей (гнойная амбулаторная хирургия)
- Имеет опыт работы в многопрофильных стационарах города Санкт-Петербурга
- Регулярно выступает с докладами, на тему научной и практической деятельности в городах страны. Участвует в проведении мастер-классов по лечение сложных ран нижних конечностей в различных лечебных учреждениях России
Источник
