Трансмуральный и крупноочаговый инфаркт миокарда

Трансмуральный инфаркт миокарда. Изменения ЭКГ при крупноочаговом инфаркте миокарда
На основании электрокардиографических данных в США принято различать инфаркт миокарда, который сопровождается либо не сопровождается развитием патологического зубца Q на ЭКГ (соответственно “Q wave” либо “non-Q wave myocardial infarction”). Как отмечает A. L. Goldberger (1991), с точки зрения электрокардиографиста эта терминология предпочтительнее, чем применявшиеся в США ранее определения — субэндокардиальный, когда отсутствовал, или трансмуральный инфаркт миокарда, когда присутствовал патологический зубец Q (QS) на ЭКГ.
А как же быть с привычным для наших врачей разделением инфаркта миокарда по электрокардиографическим данным на мелкоочаговый, крупноочаговый и трансмуральный, исходя из развития на ЭКГ соответственно только длительно сохраняющихся негативных зубцов Т, патологического зубца Q либо QS? (Термин субэндокардиальный инфаркт миокарда использовался у нас в тех случаях, когда на ЭКГ длительно сохранялись депрессия сегмента ST и отрицательный зубец Т без развития патологического зубца Q.)
Здесь необходимо вспомнить о том, что при длительной окклюзии коронарной артерии волна некроза распространяется сквозь толщу миокарда от эндокарда к эпикарду. Как отмечает A. L. Goldberger (1991), когда некроз захватывает более половины миокардиальной стенки, на ЭКГ регистрируются патологические зубцы Q, хотя инфаркт и не трансмуральный. В связи с тем что наши врачи в таком случае говорят о крупноочаговом, а не о трансмуральном инфаркте миокарда, явного противоречия здесь нет. Точно так же, когда поражается менее половины толщи стенки сердца, зубец Q не развивается.
И привычный для нас термин “мелкоочаговый инфаркт миокарда” вполне подходит в этом случае.
Таким образом, не забывая об американской специфике (когда под рубрикой “Q wave myocardial infarction” объединяют крупноочаговый и трансмуральный инфаркт миокарда) и вообще об относительности ЭКГ — патологоанатомических корреляций, вполне можно продолжать пользоваться устоявшимися определениями.
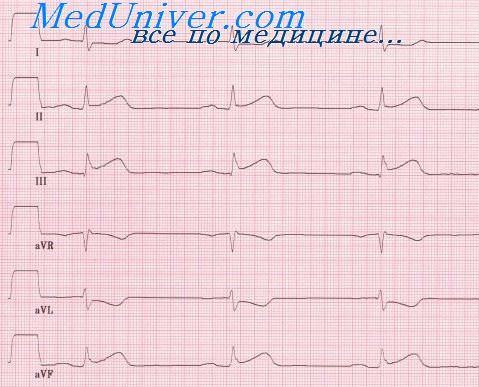
Изменения ЭКГ при крупноочаговом инфаркте миокарда
Напомним, что в течении крупноочагового (трансмурального) инфаркта миокарда различают:
– острейшую стадию (от нескольких минут до нескольких часов);
– острую стадию (от нескольких часов до 2 недель);
– под острую стадию (от 2 недель до 1,5—2 мес);
– рубцовую стадию (спустя 2 мес) от развития инфаркта миокарда.
Для острейшей стадии характерен выраженный подъём сегмента ST с началом формирования через 1—2 ч от момента развития инфаркта миокарда патологического зубца Q. Подъём сегмента ST сливается с положительным или со временем двухфазным либо отрицательным зубцом Т. Отрицательный коронарный (глубокий, заострённый, равносторонний) зубец Т также был описан Н. Е. В. Pardee (1925).
Острая стадия крупноочагового (трансмурального) инфаркта миокарда характеризуется подъёмом сегмента ST, с которым сливается вначале положительный, а затем отрицательный зубец Т, и формированием патологического зубца Q или комплекса QS. Через несколько суток (часов — в тромболитическую эру) сегмент ST приближается к изолинии. Быстрое снижение сегмента ST до изолинии считается одним из косвенных доказательств эффективности тромболизиса. Подъём сегмента ST может сохраняться на протяжении от 48 ч до 4 недель после развития инфаркта миокарда.
Сохраняющийся спустя 1 мес после развития инфаркта миокарда подъём сегмента ST > 1 мм в одном или нескольких отведениях ЭКГ в сочетании с патологическим зубцом Q (QS) свидетельствует о развитии аневризмы левого желудочка.
Для подострой и рубцовой стадии крупноочагового (трансмурального) инфаркта миокарда характерно наличие патологического зубца Q (QS), сегмент ST — на изолинии, зубец Т — отрицательный, изоэлектрический, двухфазный либо положительный.
Учебное видео ЭКГ при инфаркте миокарда
Скачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь.
– Также рекомендуем “Топическая диагностика инфаркта миокарда. Определение локализации инфаркта миокарда”
Оглавление темы “Инфаркт миокарда на ЭКГ”:
1. Динамика тропонинов при инфаркте миокарда. Диагностика острого коронарного синдрома
2. ЭКГ признаки инфаркта миокарда. Волна Парди при инфаркте миокарда
3. Патологический зубец Q. Происхождение зубца Q
4. Трансмуральный инфаркт миокарда. Изменения ЭКГ при крупноочаговом инфаркте миокарда
5. Топическая диагностика инфаркта миокарда. Определение локализации инфаркта миокарда
6. Инфаркт миокарда с блокадой левой ножки пучка Гиса. Значение ЭКГ в диагностике инфаркта миокарда
7. Псевдоинфарктные изменения ЭКГ. Электрокардиокоронарографические изменения ЭКГ
8. Коронарное кровообращение. Левая коронарная артерия
9. Огибающая ветвь левой коронарной артерии. Правая коронарная артерия
10. Формы кровоснабжения сердца. Особенности кровотока в сердце
Источник

Инфарктом называется явление, при котором из-за недостатка кровоснабжения начинает отмирать часть какого-либо органа.
Инфаркты миокарда – сердечной мышцы – встречаются часто и чрезвычайно опасны для жизни, потому они на слуху у многих людей, интересующихся медициной и заботящихся о собственном здоровье.
Давайте разберемся, что такое трансмуральный инфаркт миокарда и чем это состояние отличается от других форм.
Особенности
Приставка «транс» в медицине и биологии означает «через», «сквозь». Трансмуральный отличается от других видов инфаркта тем, что при нём отмирание клеток происходит не только в средней сердечной мышце, но и других слоях сердца – эпикарде и эндокарде.
Некротический очаг, то есть зона, клетки в которой отмерли, подверглись некрозу, пронизывает стенку сердца насквозь. Другие же формы инфаркта миокарда не задевают внешнюю и внутреннюю оболочки сердца, ограничиваясь лишь средней, мышечной оболочкой.
Около 1/5 всех внезапных смертей приходится на трансмуральный инфаркт. У мужчин болезнь распространена в 5 раз больше, чем у женщин. Из всех перенесших эту форму до 19-20% умирают в первый месяц.
Причины и факторы риска
 Инфаркты происходят в результате недостаточного кровоснабжения органа или его участка. Лишившись доступа кислорода и питательных веществ, клетки начинают погибать, то есть, происходит некроз. Трансмуральный инфаркт миокарда происходит по той же схеме.
Инфаркты происходят в результате недостаточного кровоснабжения органа или его участка. Лишившись доступа кислорода и питательных веществ, клетки начинают погибать, то есть, происходит некроз. Трансмуральный инфаркт миокарда происходит по той же схеме.
Нарушения кровоснабжения возникают из-за того, что просвет венечной артерии перекрывается атеросклеротической бляшкой. В результате сердце недополучает кислород и питательные вещества, но в спокойном состоянии это не опасно.
Когда возникает стрессовая ситуация или человек занимается интенсивным трудом, скорость тока крови увеличивается, вокруг бляшки возникает турбулентное завихрение. Оно повреждает внутреннюю поверхность сосуда и вызывает образование тромба, который ещё больше осложняет кровоснабжение сердца.
В результате нехватки кислорода, который поставляется клеткам всех трёх слоёв сердца вместе с кровью, начинается гибель этих клеток.
Первопричиной данного вида инфаркта является наличие склеротических бляшек в венечных артериях. Факторами риска являются:
- Возраст (трансмуральный инфаркт – заболевание людей старше 45-ти лет);
- Генетическая предрасположенность;
- Повышение холестерина в крови;
- Ожирение;
- Курение табака;
- Гиподинамия;
- Стрессовые ситуации;
- Неправильный рацион;
При этом, более 35% случаев связаны именно с курением, что делает его самым важным фактором риска.
Осложнения и последствия
Из всех разновидностей инфаркта данный вид является самым опасным, так как затрагивает все три оболочки сердца. В зависимости от площади нектротических изменений выделяют мелкоочаговый и крупноочаговый трансмуральный инфаркт. Последний характеризуется многочисленными и очень опасными осложнениями, среди которых:

- Тромбоэмболия;
- Отёк лёгких (причины, клиника, тактика помощи);
- Параличи конечностей;
- Нарушения речи;
- Мерцание желудочков, которое ведёт к смерти;
- Отказ различных органов и систем;
- В тяжёлых случаях – разрыв сердца.
Небольшие тромбы, которые при инфаркте образуются в большом количестве, могут заноситься с током крови в головной или спинной мозг, закупоривая капилляры и лишая кровоснабжения отдельные части этих органов. Это и служит причиной нарушения речи или параличей.
Закупорка сосудов тромбами может приводить к отказу любых органов и является одним из опаснейших осложнений.
Разрыв сердца наступает внезапно и представляет собой нарушение целостности сердца в районе, поражённом некрозом. Чем больше этот район по площади, тем больше вероятность разрыва.
Мерцание желудочков – явление, при котором вместо нормальных сокращений желудочки сердца начинают бессистемно дрожать. При этом выталкивать кровь они не могут, из-за чего прекращается кровоснабжение всех органов и систем, которые остаются без поступления кислорода и питательных веществ.
Мерцание желудочков вскоре может переходить в трепетание – дрожь с частотой до 400 Гц. В этом состоянии сердце тоже не может обеспечить кровообращение, а потому вскоре наступает смерть.
Симптомы
Симптомы могут быть различны и зависят от особенностей течения болезни. Но есть и группа симптомов, общая для большинства перенесших острый трансмуральный инфаркт миокарда:

- Частое болезненное сердцебиение (тахикардия);
- Ощущение «замирания» сердца;
- Острая сжимающая боль, которая отдаёт в левую руку, левую лопатку, левую половину нижней челюсти, зубы, левое ухо;
- Побледнение кожи и слизистых оболочек;
- Волнообразная продолжительная боль, которая может не отпускать от нескольких часов до суток;
- Приступы удушья, напоминающие астму (сердечная астма).
Диагностика
Для того чтобы диагностировать трансмуральный инфаркт миокарда, нужно провести ЭКГ. Поскольку электрокардиография основана на изучении электрических потенциалов в разных участках сердца, а при некрозе картина распределения этих потенциалов резко меняется, опытный специалист сможет на основе ЭКГ и выяснить, где находится участок поражения, и примерно его площадь, и отличить трансмуральный инфаркт от других видов некротических изменений в сердце.
О площади зоны поражения можно узнать на основе анализа крови. Так, после инфаркта повышается число белых кровяных телец (лейкоцитов). Лейкоцитоз может продержаться до 14-ти дней, а когда число лейкоцитов начинает снижаться, повышается скорость оседания красных телец (эритроцитов).
Первая помощь
Трансмуральный инфаркт – очень опасное состояние, смерть может наступить внезапно и в любой момент, потому мероприятия по оказанию помощи нужно начинать до прибытия врача. Вот перечень таких мероприятий:
- Вызвать скорую;
- Уложить больного в горизонтальное положение;
- Больному следует принять нитроглицерин – 1 таблетку. Если боль не уходит, через 5 минут взять ещё одну. Больше 3-х таблеток принимать не следует;
- Также следует принять таблетку аспирина;
- При одышке и хрипах в лёгких больного нужно перевести в сидячее положение, а под спину ему подсунуть валик или подушку.
Больше о помощи больному с инфарктом и потерей сознания смотрите на видео:
Эти простые мероприятия помогут спасти жизнь больному до приезда специалистов.
Тактика лечения
На госпитальном этапе лечение основывается на трёх направлениях:

- Борьба с болевым синдромом и психологическими последствиями;
- Борьба с тромбообразованием;
- Борьба с нарушениями ритма сердца.
Чтобы избавить больного от болевого синдрома, применяют сильные наркотические средства, в т.ч., морфин и промедол, а для борьбы со страхами и возбуждением – транквилизаторы, напр., реланиум.
Тромболитическая терапия направлена на устранение тромбов в коронарных сосудах и восстановление нормального кровоснабжения сердца. Для этого применяются такие препараты как фибринолизин, альтептаза, гепарин. Борьбу с тромбами нужно начинать уже в первые часы после инфаркта.
Для борьбы с аритмиями применяют средства, блокирующие бета-адренорецепторы (атенолол), и нитраты (упоминавшийся уже нитроглицерин).
При этом поддерживающая терапия может продолжаться всю оставшуюся жизнь пациента.
Прогноз
Прогноз зависит от площади поражения оболочек сердца. Поражение более 50% миокарда приводит к смерти. Даже при небольшой площади поражения сохраняется возможн,ость гибели в результате тромбоэмболии или разрыва сердца.
Даже если острый период был пройден и серьёзных осложнений не возникло, прогноз считается условно-неблагоприятным из-за необратимых изменений в мышечной ткани, которые возникают в результате инфаркта.
Реабилитация
В реабилитационный период очень важно правильное питание. Пища должна быть негрубой, легкоперевариваемой и приниматься малыми порциями 5-6 раз в день. На первых порах рацион должен состоять из каш, сухофруктов, соков и кефира. Так же полезны курага, свекла и другие продукты, способствующие опорожнению кишечника.
Со временем рацион расширяется, а режим питания становится обычным, но жирной пищи с высоким содержанием холестерина следует избегать на протяжении все жизни.
Физическая реабилитация включает постепенное возвращение пациенту двигательной активности. На ранних этапах важно предотвратить застойные явления в лёгких, атрофию мышц и прочие последствия неподвижного образа жизни. Постепенно по мере выздоровления больного начинаются занятия лечебной физкультурой, ходьбой.
Желательно проводить реабилитационные мероприятия в санаториях. Срок реабилитации индивидуальны и зависят как от площади поражения сердца, так и от осложнений.
Профилактика
Меры профилактики сводятся к устранению факторов риска, которые перечислены выше. Чтобы избежать трасмурального инфаркта, необходимо:

- Отказаться от курения;
- Соблюдать низкохолестериновую диету;
- Снизить потребление поваренной соли;
- Бороться с ожирением;
- Контролировать давление (оно не должно превышать 140/90 мм.рт.ст.);
- Избегать сильных стрессов;
- Избегать больших физических нагрузок.
От иных видов инфаркта миокарда трансмуральный инфаркт отличается тем, что поражает не только миокрард, но и две другие сердечные оболочки (эпикард и эндокрад), состоящие из соединительной ткани. По этой причине повышается вероятность разрыва сердца и тромбоэмболии.
Источник
Содержание:
Инфаркт миокарда (ИМ) – самая серьезная клиническая форма ишемии сердца. Это острое, угрожающее жизни, состояние, обусловленное относительным либо абсолютным недостатком кровоснабжения определенной части миокарда вследствие тромбоза коронарной артерии, в результате чего формируется очаг некроза, т.е. область с отмершими клетками – кардиомиоцитами.
Инфаркт сердца – одна из ведущих причин смертности населения планеты. Его развитие напрямую зависит от возраста и пола человека. В связи с более поздним появлением атеросклероза у женщин инфаркты диагностируются у них в 3–5 раз реже, чем у мужчин. В группу риска попадают все представители мужского пола, начиная с 40-летнего возраста. У людей обоих полов, перешедших рубеж 55–65 лет, заболеваемость примерно одинакова. По статистике 30–35% всех случаев острого инфаркта сердечной мышцы заканчиваются летальным исходом. До 20% внезапных смертей вызваны этой патологией.
Причины инфаркта
Главные причины развития ИМ:
- Атеросклероз сосудов сердца, в частности коронарных артерий. В 97% случаев атеросклеротическое поражение стенок сосудов приводит к развитию ишемии миокарда с критическим сужением просвета артерий и длительным нарушением кровоснабжения миокарда.
- Тромбоз сосудов, к примеру, при коронарите различного генеза.Полное прекращение кровоснабжениямышцы происходит вследствиеобтурации (закупорки) артерий или мелких сосудов атеросклеротической бляшкой или тромбом.
- Эмболия венечных артерий, например, при септическом эндокардите, реже заканчивается образованием некротического очага, тем не менее являясь одной из причин формирования острой ишемии миокарда.
Нередко встречается сочетание вышеперечисленных факторов: тромб закупоривает спастически суженный просвет артерии, пораженной атеросклерозом или формируется в области атеросклеротической бляшки, выпяченной из-за произошедшего кровоизлияния в ее основание.
- Пороки сердца. Коронарные артерии могут отходит от аорты вследствие формирования органического поражения сердца.
- Хирургическая обтурация. Механическое вскрытие артерии или ее перевязка во время проведения ангиопластики.
Факторы риска инфаркта миокарда:
- Пол (у мужчин чаще).
- Возраст (после 40–65 лет).
- Стенокардия.
- Порок сердца.
- Ожирение.
- Сильный стресс или физическое перенапряжение при имеющейся ИБС и атеросклерозе.
- Сахарный диабет.
- Дислипопротеинемия, чаще гиперлипопротеинемия.
- Курение и прием алкоголя.
- Гиподинамия.
- Артериальная гипертония.
- Ревмокардит, эндокардит или другие воспалительные поражения сердца.
- Аномалии развития коронарных сосудов.
Механизм развития инфаркта миокарда
Течение болезни делится на 5 периодов:
- Прединфарктный (стенокардия).
- Острейший (острая ишемия сосудов сердца).
- Острый (некробиоз с формированием некротической области).
- Подострый (стадия организации).
- Постинфарктный (образование рубца в месте некроза).
Последовательность патогенетических изменений:
- Нарушение целостности атеросклеротического отложения.
- Тромбоз сосуда.
- Рефлекторный спазм поврежденного сосуда.
При атеросклерозе избыточный холестерин откладывается на стенках сосудов сердца, на которых образуются липидные бляшки. Они сужают просвет пораженного сосуда, замедляя кровоток по нему. Различные провоцирующие факторы, будь то гипертонический криз или эмоциональное перенапряжение, приводят к разрыву атеросклеротического отложения и повреждению сосудистой стенки. Нарушение целостности внутреннего слоя артерии активирует защитный механизм в виде свертывающей системы организма. К месту разрыва прилипают тромбоциты, из которых формируется тромб, закупоривающий просвет сосуда. Тромбоз сопровождается выработкой веществ, приводящих к спазмированию сосуда в области повреждения либо по всей его длине.
Клиническое значение имеет сужение артерии на 70% размера ее диаметра, при этом просвет спазмируется до такой степени, что кровоснабжение не может быть компенсировано. Это возникает вследствие атеросклеротических отложений на стенки сосудов и ангиоспазма. В результате нарушается гемодинамика области мышцы, получающей кровь через поврежденное сосудистое русло. При некробиозе страдают кардиомиоциты, недополучая кислород и питательные вещества. Нарушается метаболизм и функционирование сердечной мышцы, ее клетки начинают отмирать. Период некробиоза длится до 7 часов. При незамедлительно оказанной в этот промежуток времени медицинской помощи происходящие изменения в мышце могут быть обратимы.
При формировании некроза в пораженной области восстановить клетки и повернуть процесс вспять невозможно, повреждения приобретают необратимый характер. Страдает сократительная функция миокарда, т.к. некротизированная ткань не участвует в сокращении сердца. Чем обширнее область поражения, тем сильнее снижается сократимость миокарда.
Единичные кардиомиоциты или небольшие их группы гибнут спустя примерно 12 часов от начала острого заболевания. Через сутки микроскопически подтверждается массовое омертвление клеток сердца в зоне поражения. Замещение области некроза соединительной тканью начинается через 7–14 дней от начала инфаркта. Постинфарктный период продолжается 1,5–2 месяца, в течение которых окончательно формируется рубец.
Передняя стенка левого желудочка – наиболее частое место локализации некротической зоны, поэтому в большинстве случаев выявляется трансмуральный ИМ именно этой стенки. Реже поражается верхушечная область, задняя стенка или межжелудочковая перегородка. Инфаркты правого желудочка в кардиологической практике встречаются редко.
Классификация инфаркта миокарда
Относительно размера поражения ткани инфаркт миокарда бывает:
- Мелкоочаговый. Формируется один или несколько маленьких по размеру некротических участков. Диагностируется в 20% случаев от общего числа инфарктников. У 30% пациентов мелкоочаговый инфаркт трансформируется в крупноочаговый.
- Крупноочаговый (чаще трансмуральный). Образуется обширная область некроза.
По глубине некротического поражения различают:
- Трансмуральный. Некротическая область охватывает всю толщу миокарда.
- Субэпикардиальный. Участок с отмершими кардиомиоцитами прилегает к эпикарду.
- Субэндокардиальный. Некроз сердечной мышца в районе прилегания к эндокарду.
- Интрамуральный. Участок некроза находится в толще левого желудочка, но не доходит до эпикарда или эндокарда.
В зависимости от кратности возникновения:
- Первичный. Возникает первый раз.
- Повторный. Развивается через 2 месяца или позже после начала первичного.
- Рецидивирующий. Появляется на стадии формирования рубцовой ткани первичного инфаркта, т.е. в течение первых 2 мес. от первичного острого поражения миокарда.
Относительно локализации процесса:
- Левожелудочковый.
- Правожелудочковый.
- Септальный, или инфаркт межжелудочковой перегородки.
- Сочетанный, к примеру переднебоковой ИМ.
Отталкиваясь от электрокардиологических изменений, фиксируемых на кардиограмме:
- Q-инфаркт. Электрокардиограмма фиксирует сформировавшийся патологический з. Q или желудочковый комплекс QS. Изменения характерны для крупноочаговых ИМ.
- Не Q-инфаркт с инверсией з. Т и без патологии з. Q. Чаще встречается при мелкоочаговых инфарктах.
В зависимости от развития осложнений:
- Неосложненный.
- Осложненный.
Формы острого ИМ, относительно наличия и места расположения болей:
- Типичная. Боль сосредоточена в прекардиальной либо загрудинной области.
- Атипичная. Форма заболевания с атипичной локализацией болей:
Периоды заболевания:
- Острейший.
- Острый.
- Подострый.
- Постинфарктный.
Симптомы инфаркта миокарда
Интенсивность и характер болевых ощущений зависят от нескольких факторов: размера и локализации некротического очага, а также стадии и формы инфаркта. У каждого пациента клинические проявления различны в силу индивидуальных особенностей и состояния сосудистой системы.
Признаки типичной формы инфаркта миокарда
Яркая клиническая картина с типичным и выраженным болевым синдромом наблюдается при крупноочаговом (трансмуральном) инфаркте сердца. Течение болезни разделяю на определенные периоды:
- Прединфарктный, или продромальный период. У 43–45% инфарктников этот период отсутствует, т.к. болезнь начинается внезапно. Большинство пациентов перед инфарктом отмечают учащение приступов стенокардии, загрудинные боли становятся интенсивными и продолжительными. Изменяется общее состояние – снижается настроение, появляется разбитость и страх. Эффективность антиангинальных средств значительно снижается.
- Острейший период (от 30 мин до нескольких часов). При типичной форме острый инфаркт сопровождается нестерпимой загрудинной болью с иррадиацией в левую сторону туловища – руку, нижнюю челюсть, ключицу, предплечье, плечо, область между лопатками. Редко под лопатку или левое бедро. Боли могут быть жгучими, режущими, давящими. Некоторые ощущают распирание в груди или ломоту. В течение нескольких минут боль достигает своего максимума, после чего сохраняется до часа и дольше, то усиливаясь, то ослабевая.
- Острый период (до 2 суток, при рецидивирующем течении до 10 дней и дольше). У подавляющего большинства больных ангинозная боль проходит. Ее сохранение свидетельствует о присоединении эпистеноперикардиального перикардита либо о продолжительном течении ИМ. Нарушения проводимости и ритма сохраняются, также как и артериальная гипотензия.
- Подострый период (длительность – 1 мес). Общее состояние пациентов улучшается: температура нормализуется, проходит одышка. Полностью или частично восстанавливается сердечный ритм, проводимость, звучность тонов, но блокада сердца регрессу не поддается.
- Постинфарктный период – завершающий этап течения острого ИМ, длящийся до 6 месяцев. Некротическая ткань окончательно заменяется плотным рубцом. Сердечная недостаточность устраняется за счет компенсаторной гипертрофии сохранившегося миокарда, но при обширной площади поражения полная компенсация невозможна. В этом случае проявления сердечной недостаточности прогрессируют.
Начало боли сопровождается сильной слабостью, появлением обильного липкого (профузного) пота, чувством страха смерти, учащением сердцебиения. При физикальном обследовании выявляется бледность кожи, липкий пот, тахикардия и другие нарушения ритма (экстрасистолия, фибрилляция предсердий), возбуждение, одышка в покое. В первые минуты повышается артериальное давление, потом резко понижается, что свидетельствует о развивающейся недостаточности сердца и кардиогенном шоке.
При тяжелом течении развивается отек легких, иногда сердечная астма. Тоны сердца при аускультации приглушены. Появление ритма галопа говорит о левожелудочковой недостаточности, от степени выраженности которой зависит аускультативная картина легких. Жесткое дыхание, хрипы (влажные) подтверждают застой крови в легких.
Ангинозная боль в этом периоде нитратами не купируется.
В результате перифокального воспаления и некроза появляется лихорадка, сохраняющаяся на протяжении всего периода. Температура поднимается до 38,50 С, высота ее подъема зависит от размера некротического очага.
При мелкоочаговом инфаркте мышцы сердца симптоматика менее выражена, течение болезни не такое четкое. Редко развивается недостаточность сердца. Аритмия выражается в умеренной тахикардии, которая бывает не у всех больных.
Признаки атипичных форм инфаркта миокарда
Подобные формы характеризуются нетипичной локализацией болей, затрудняющей своевременную установку диагноза.
- Астматическая форма. Характерен кашель, приступы удушья, проливной холодный пот.
- Гастралгическая (абдоминальная) форма проявляется болями в эпигастральной области, рвотой, тошнотой.
- Отечная форма бывает при массивной очаге некроза, приводящем к тотальной сердечной недостаточности с отеками, одышкой.
- Церебральная форма характерна для пожилых пациентов с выраженным атеросклерозом не только сердечных, но и мозговых сосудов. Проявляется клиникой ишемии головного мозга с головокружениями, потерей сознания, шумом в ушах.
- Аритмическая форма. Единственным ее признаком может быть пароксизмальная тахикардия.
- Стертая форма отличается отсутствием жалоб.
- Периферическая форма. Боли могут быть только в руке, подвздошной ямке, нижней челюсти, под лопаткой. Иногда опоясывающая боль схожа с болями, возникающими при межреберной невралгии.
Осложнения и последствия инфаркта миокарда
- Тромбоз в желудочках.
- Острый эрозивный гастрит.
- Острый панкреатит либо колит.
- Парез кишечника.
- Желудочное кровотечение.
- Синдром Дресслера.
- Острая, а в дальнейшем хроническая прогрессирующая недостаточность сердца.
- Кардиогенный шок.
- Постинфарктный синдром.
- Эпистенокардиальный перикардит.
- Тромбоэмболии.
- Аневризма сердца.
- Отек легких.
- Разрыв сердца, приводящий к его тампонаде.
- Аритмии: пароксизмальная тахикардия, экстрасистолия, внутрижелудочковая блокада, фибрилляция желудочков и другие.
- Инфаркт легких.
- Пристеночный тромбоэндокардит.
- Психические и нервные расстройства.
Диагностика инфаркта миокарда
Анамнез болезни, электрокардиографические признаки (изменения на ЭКГ) и характерные сдвиги ферментативной активности в сыворотке крови являются основным критериями при диагностике острого ИМ.
Лабораторная диагностика
В первые 6 часов острого состояния в крови выявляется повышенный уровень белка – миоглобина, участвующего в транспортировке кислорода внутрь кардиомиоцитов. В течение 8–10 часов больше чем на 50% увеличивается креатинфосфокиназа, показатели активности которой нормализуются к концу 2 суток. Этот анализ повторяют каждые 8 часов. Если получают троекратный отрицательный результат, то инфаркт сердца не подтверждается.
На более позднем сроке необходим анализ на определение уровня лактатдегидрогеназы (ЛДГ). Активность этого фермента увеличивается спустя 1–2 суток от начала массового омертвления кардиомиоцитов, по прошествии 1–2 недель приходит в норму. Высокой специфичностью отличается повышение изоформ тропонина, увеличение уровня аминотрансфераз (АСТ, АЛТ). В общем анализе – повышение СОЭ, лейкоцитоз.
Инструментальная диагностика
ЭКГ фиксирует появление отрицательного з. Т либо его двухфазность в определенных отведениях (при мелкоочаговом ИМ), патологии комплекса QRS или з. Q (при крупноочаговом ИМ), а также различные нарушения проводимости, аритмии.
Электрокардиография помогает определить обширность и локализацию области омертвения, оценить сократительную способность сердечной мышцы, выявить осложнения. Рентгенологическое исследование малоинформативно. На поздних этапах проводят коронарографию, выявляющую место, степень сужения или непроходимости коронарной артерии.
Лечение инфаркта миокарда
При подозрении на инфаркт сердца срочно вызывают скорую помощь. До приезда медиков нужно помочь больному принять полусидячее положение с согнутыми в коленях ногами, ослабить галстук, расстегнуть одежду, чтобы она не стягивала грудь и шею. Открыть форточку или окно для доступа свежего воздуха. Под язык положить таблетку аспирина и нитроглицерина, которые предварительно измельчить или попросить больного их разжевать. Это необходимо для более быстрого всасывания действующего вещества и получения скорейшего эффекта. Если ангинозные боли не прошли от одной таблетки нитроглицерина, то его следует рассасывать через каждые 5 минут, но не больше 3 таблеток.
Больной с подозрением на инфаркт сердца подлежит незамедлительной госпитализации в кардиологическую реанимацию. Чем раньше реаниматологи начнут лечение, тем благоприятнее дальнейший прогноз: можно предупредить развитие ИМ, предотвратить появление осложнений, сократить площадь очага некроза.
Основные цели первоочередных лечебных мероприятий:
- снятие болевого синдрома;
- ограничение некротической зоны;
- предотвращение осложнений.
Купирование болевых ощущений – один из важнейших и неотложных этапов лечения ИМ. При неэффективности таблетированного нитроглицерина, его вводят в/в капельно либо наркотический анальгетик (например, морфин) + атропин в/в. В некоторых случаях проводят нейролептанальгезию – в/в нейролептик (дроперидол) + анальгетик (фентанил).
Тромболитическая и антикоагулянтная терапия направлена на сокращение зоны некроза. Впервые сутки от появления первых признаков инфаркта для рассасывания тромба и восстановления кровотока возможно проведение процедуры тромболизиса, но для предотвращения гибели кардиомиоцитов эффективнее ее делать в первые 1–3 часа. Назначают тромболитические препараты – фибринолитики (стрептокиназа, стрептаза), антиагреганты (тромбо-АСС), антикоагулянты (гепарин, варфарин).
Антиаритмическая терапия. Для устранения нарушений ритма, сердечной недостаточности, восстановления метаболизма в ткани сердца применяют антиаритмические препараты (бисопролол, лидокаин, верапамил, атенолол), анаболики (ретаболил), поляризующую смесь и т.д.
Для лечения острой недостаточности сердца используют сердечные гликозиды (коргликон, строфантин), диуретики (фуросемид).
Для устранения психомоторного возбуждения применяют нейролептики, транквилизаторы (седуксен), седативные средства.
Прогноз заболевания зависит от быстроты оказания первой квалифицированной помощи, своевременности проведения реанимационных мероприятий, размера и локализации очага поражения миокарда, наличия либо отсутствия осложнений, возраста пациента и имеющихся у него сопутствующих сердечно-сосудистых патологий.
Источник
