Трансаминаза при инфаркте миокарда

Оглавление темы “Лабораторная диагностика инфаркта миокарда.”:
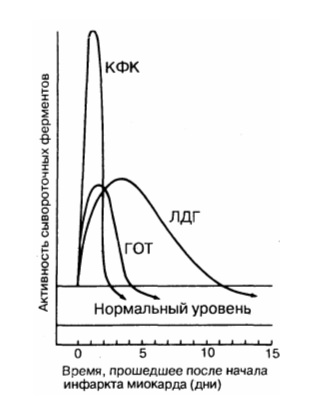
Трансаминазы при инфаркте миокарда. Лактатдегидрогеназы при инфаркте миокарда.Трансаминазы – ACT и АЛТ – обладают весьма низкой специфичностью и чувствительностью в диагностике ИМ и не рекомендуются к использованию как маркеры ИМ. К примеру, рост ACT часто выявляется и при поражениях печени, и при панкреатитах, и при ТЭЛА, после приема больших доз алкоголя, после внутримышечного введения ЛС. Определение трансаминаз — дешевый метод, но требуется выполнять такие правила: анализ крови должен быть сделан в течение первых 6 ч, а затем в динамике (через 12, 18 и 24 ч). В этих условиях значительно чаше регистрируется увеличение трансаминаз, имеющее диагностическое значение. Если сделан только один анализ (при поступлении больного в стационар), то его результатам не следует доверять. Надо помнить о том, что выход трансаминаз происходит дискретно, в связи с расширением зоны некроза (который имеет определенный темп нарастания). Так, ACT (ее много в скелетных мышцах) повышается через 6—12 ч, пик наблюдают на 2-е сутки, а нормализацию — в конце 1-й (а то даже и в начале 2-й) недели. Лактатдегидрогеназа (ЛДГ) также содержится во многих органах (и в немалом количестве). Суммарная ЛДГ (имеется 5 изоэнзимов) — поздний маркер ИМ, она реагирует позже, чем остальные ферменты. Ее определение обычно производят у больных, поздно поступающих в стационар (через 48—72 ч от начала ИМ). Изофермент ЛДГ] (его много в сердце) информативнее, ибо его уровень повышается раньше, чем суммарная ЛДГ, а кроме того, может увеличиваться на фоне ее нормальных значений. Обычно ЛДГ определяют, когда видят, что повышена КФК. Уже с 4—6-го ч (а иногда и со 2-го ч) инфаркт миокарда на фоне нормальных значений СОЭ начинает появляться лейкоцитоз — обычно до 12—15-10 /л, нередко со сдвигом формулы влево. Уровень лейкоцитоза лучше, чем лихорадка, отражает размеры некротического очага. Высокий лейкоцитоз (более 20-10 /л) — неблагоприятный прогностический признак. Лейкоцитоз обычно сохраняется 3—4 дня и к концу 1-й недели снижается, если нет осложнений. В тяжелых случаях он длится более 10 дней (особенно, если появляются осложнения).
Со 2-го дня инфаркт миокарда постепенно, медленно начинает повышаться СОЭ (максимум до 30 мм/ч). Пик ее значений отмечается между 12-м днями (к этому времени число лейкоцитов нормализуется — феномен «ножниц»), потом СОЭ нормализуется. Если она превысила 30 мм/ч — «жди осложнений ИМ». Со 2-го дня инфаркт миокарда (иногда уже через 4—8 ч) начинает увеличиваться и температура тела (как неспецифический ответ на некроз миокарда) до невысоких цифр (37,3—38,0 °С), держится в течение 5—6 дней и нормализуется обычно к 6—10-му дню. Интенсивность лихорадки и ее длительность индивидуальны, зависят от обширности ИМ и реактивности организма в целом. Температурной кривой, характерной для ИМ, нет. Обычно (но не всегда) чем больше зона ИМ, тем выше лихорадка (кроме КШ, когда лихорадки нет). Появление лихорадки после ангинозного приступа является важным диагностическим симптомом инфаркта миокарда (отличает его от Ст) и должно настораживать врача. Длительное сохранение ее указывает на формирование осложнений ИМ (тромбоэндокардит, затяжное течение). Регистрация изменений числа лейкоцитов, СОЭ и температуры тела имеет значение в диагностике мелкоочагового инфаркта миокарда, если нельзя опредечить ферменты. Сохраняет свое некоторое диагностическое значение и рост показателей острой фазы воспаления — СРП, фибриногена, сиаловых кислот, альфа2- и у-глобулинов. Для достоверного диагноза инфаркта миокарда необходимо иметь 2 или 3 надежных критерия. Возможны разные комбинации трех ведущих критериев ИМ, поэтому в каждом конкретном варианте необходим свой минимум обследований. ЭКГ-признаки ИМ могут и отсутствовать, поэтому ИМ нужно ставить всегда с учетом динамики клинических симптомов.
Видео урок изменений в анализе крови при инфаркте миокардаПри проблемах с просмотром скачайте видео со страницы Здесь – Также рекомендуем “Дифференциальный диагноз инфаркта миокарда. Острый перикардит. Гипертрофическая кардиомиопатия.” |
Источник
Трансаминаза – это общее название ферментов, находящихся внутри клеток разных органов. При разрушении или повреждении тканей, при травмах или патологиях, ферменты выходят из клеток, поэтому их уровень в крови повышается.
Роль этих белков в организме очень велика: они участвуют в процессе, необходимом для азотистого и энергетического обмена. Эти ферменты ускоряют перенос аминогрупп от аминокислот в кетокислоты.
Содержание трансминазы в крови имеет значение в диагностике, поскольку является признаком определенных заболеваний. Особое внимание в диагностической практике уделяется двум видам ферментов – АСТ и АЛТ. Их содержание в крови служит маркером поражений печени, сердца, поджелудочной железы (самые частые случаи – гепатит, инфаркт миокарда, панкреатит). Их абсолютные значения и соотношение уровней АСТ И АЛТ позволяют определить пораженный орган, проследить динамику патологического процесса и установить степень поражения.
Содержание трансаминазы определяют во время биохимического исследования. Кровь на анализ берут из вены. Накануне процедуры нельзя есть жирную пищу, принимать алкоголь, заниматься тяжелым физическим трудом, а также следует за одну-две недели до сдачи прекратить прием некоторых препаратов по согласованию с врачом.

Для биохимического анализа на трансаминазу делают забор венозной крови
АЛТ
Полное название фермента – аланинаминотрансфераза. Из названия понятно, что этот белок занимается переносом аминокислоты аланина. В основном содержится в печени, а также в клетках сердца, поджелудочной железы, почек, мышц.
Норма в крови
Для женщин и мужчин допустимые значения разные:
- для женщин норма составляет не выше 32 единиц/литр;
- для мужчин – менее 40 единиц/литр.
Для детей разного возраста нормы отличаются:
- в первые пять дней жизни – до 49 единиц/литр;
- до полугода – 56;
- от полугода до года – 54;
- от года до трех – 33;
- от трех до шести лет – 29;
- от шести до 12 – не выше 39.
Причины повышения
Высокий уровень АЛТ характерен для таких патологий:
- цирроз печени;
- острый гепатит (вирусный, алкогольный);
- острый панкреатит;
- злокачественная опухоль печени или метастазы;
- механическая желтуха;
- распад опухоли;
- обширный инфаркт;
- заболевания сердца, при которых происходит разрушение клеток сердечной мышцы (сердечная недостаточность, миокардит);
- ожоги;
- обширные травматические повреждения мышц.
Незначительное повышение наблюдается в следующих случаях:
- после операции на сердце;
- при неосложненном инфаркте;
- хроническом гепатите;
- жировом гепатозе;
- мононуклеозе.
Кроме патологических причин повышения уровня АЛТ, есть физиологические. К ним относятся:
- большие физические нагрузки;
- прием некоторых лекарственных препаратов (антибиотиков, валерианы, эхинацеи, нестероидных противовоспалительных средств, контрацептивов);
- прием некоторых БАДов, которые негативно влияют на печеночные клетки;
- незначительное повышение может наблюдаться у беременных в первом триместре (такое состояние считается нормальным);
- неправильное питание (присутствие в рационе фастфуда, газировок, блюд из полуфабрикатов).

Трансаминаза АЛТ в крови – маркер заболеваний печени
Особое значение имеет показатель в диагностике болезней печени. Высокий уровень АЛТ – это специфический признак печеночной патологии. Уже за 1-4 недели до появления симптоматики в крови обнаруживается повышенное содержание этого фермента. В случае острого заболевания печени он превышает норму более чем в пять раз. Если высокий уровень сохраняется в течение длительного времени или на поздних стадиях болезни происходит его рост, то это свидетельствует о массивном разрушении тканей печени.
Этот показатель позволяет выявить такое опасное заболевание, как цирроз печени, на ранней стадии. Как правило, эта патология длительное время не имеет симптомов, и только с помощью биохимического анализа крови по высокому уровню АЛТ можно заподозрить такой диагноз. В этом случае норма превышена, как правило, в три раза.
Анализ на АЛТ показан:
- при диагностике патологий печени, желчевыводящих путей, поджелудочной железы;
- для контроля лечения вирусного гепатита;
- при дифференциальной диагностике печеночной и гемолитической желтухи;
- при сердечной недостаточности и других сердечных заболеваниях;
- при патологиях скелетной мускулатуры;
- при обследовании крови донора.
Анализ назначают людям со следующей симптоматикой:
- постоянная слабость;
- быстро наступающая усталость;
- плохой аппетит;
- темная моча и светлый кал;
- желтизна кожи и белков глаз;
- вздутие живота;
- тошнота, рвота;
- боль в животе.
Анализ на АЛТ может быть назначен людям, находящимся в группе риска:
- имевшим контакт с больным гепатитом;
- страдающим сахарным диабетом;
- имеющим лишний вес;
- страдающим алкогольной зависимостью;
- принимающим лекарства с токсическим действием;
- людям с наследственной склонностью к болезням печени.
Важно знать, что нормальный уровень АЛТ – это еще не гарантия отсутствия заболеваний печени.
АСТ
АСТ, или аспартатаминотрансфераза, участвует в переносе аминокислоты аспартата. Содержится преимущественно в сердце, печени, почках, мышцах.
Норма
Содержание АСТ в крови должно составлять:
- у женщин – от 20 до 40 единиц/литр;
- у мужчин – от 15 до 31 единиц/литр;
- у новорожденных (5 суток) – до 140 единиц/литр;
- у детей до девяти лет – не более 55.

Повышенный уровень АСТ в крови – важный диагностический признак инфаркта миокарда
Причины повышения
Повышенная активность АСТ в крови наблюдается в следующих случаях:
- при гепатитах разного происхождения;
- инфаркте миокарда;
- миокардите;
- воспалении сердечной мышцы при острой ревматической лихорадке;
- раке печени и вторичных опухолях в печени;
- циррозе и некрозе печени;
- алкоголизме;
- аутоиммунных заболеваниях мышц;
- панкреатите (остром и хроническом);
- желчнокаменной болезни и других патологиях, при которых нарушен отток желчи;
- холестазе;
- мононуклеозе;
- гепатозе;
- ожогах;
- тепловом ударе;
- отравлении грибами;
- травмах.
Чаще всего показатель используется для диагностики патологий сердца и печени. При разрушении тканей других органов его повышение хоть и имеет место, но не может считаться специфическим признаком, поэтому большой диагностической ценности не представляет.
При инфаркте миокарда АСТ в крови повышается в 5 раз и держится на высоком уровне в течение пяти суток, при этом АЛТ возрастает незначительно. Если снижения не происходит спустя пять дней, можно говорить о плохом прогнозе, а если уровень растет, вероятно, зона некроза тканей миокарда расширилась.
Повышается содержание АСТ и при некрозе тканей печени. Чем выше его значение, тем тяжелее поражение.
Как отличают болезни печени от инфаркта?
Чтобы по анализу крови узнать, в каком органе – миокарде или печени – происходит разрушение тканей, нужно определить соотношение АСТ/АЛТ, норма которого – 1,3. Если значение превышает 1,3, это инфаркт, если ниже нормы – печеночная патология.
Заключение
Определение уровня трансаминазы в крови имеет большое значение при диагностике некоторых заболеваний. Содержание АЛТ особенно важно для выявления печеночных патологий разного происхождения. Изменения такого показателя, как АСТ, в сторону увеличения – важный диагностический признак повреждения клеток миокарда при инфаркте.
Источник
На сегодняшний день врач любой специальности может назначить определение трансаминаз для установления причины того или иного заболевания, оценки его тяжести и мониторировании состоянии больного. К сожалению, интерпретация полученных данных зачастую носит вторичный характер. При этом редко учитываются внепеченочные источники проблем, что ставит под сомнение не только целесообразность такой диагностики, но и квалификацию врача.
Определение
Прежде всего я хочу внести ясность в понятия. При оценке трансаминаз можно встретить выражение «печёночные маркеры», которое не является корректным, так как эти показатели отражают не дисфункцию органа, а клеточное (гепатоцеллюлярное, миокардиальное) повреждение. Они относятся к динамическим показателям, так как представляют ферменты (активные белки) по своей природе. При разрушении тканей они попадают в кровоток. Однако гибель клеточных структур происходит и в нормальных условиях, когда срок их жизни физиологически подходит к концу, что обуславливает их постоянное присутствие в крови.
Трансаминазы крови в клинике представлены двумя ферментами – АЛТ (АлАТ) и АСТ (АсАТ). Они необходимы для обеспечения углеводно-белкового обмена во всех активно функционирующих тканях человеческого организма.
Аланиновая аминотрансфераза
АЛТ – аланинаминотрансфераза, которую еще называют индикатором термогенеза, так как она отражает процессы катаболизма в организме человека. Хотя ее определение традиционно принято считать «печеночным» тестом, увеличение может происходит при поражении других тканей.
Аланиновая трансаминаза повышена при повреждении следующих органов:
- Печень (содержание АЛТ в организме – 358 Ед/г белка);
- Сердце (66 Ед/г белка);
- Почки (52 Ед/г белка);
- Скелетные мышцы (33 Ед/г белка);
- Поджелудочная железа (20 Ед/г белка).
Аспарагиновая трансаминаза
Как и АЛТ, аспартатаминотрансфераза синтезируется в клетках различных тканей организма, при повреждении которых следует ожидать, что она будет повышена в крови при заболеваниях. В отличие от АЛТ, АСТ содержится не только в цитозолях, но и митохондриях (миниатюрные энергетические «станции») следующих органов:
- Миокард (содержание АСТ в организме – 1166 Ед/г белка);
- Головной мозг (1230 Ед/г белка);
- Печень (612 Ед/г белка);
- Скелетные мышцы (357 Ед/г белка);
- Почки (265 Ед/г белка);
- Поджелудочная железа (86 Ед/г белка);
- Легкие (18 Ед/г белка);
- Форменные элементы крови: эритроциты, лейкоциты (в минимальном количестве).
Норма у взрослых и детей
Хочется обратить ваше внимание на то, что «нормы» для трансаминаз должны иметь вид интервала, который может в значительном степени отличаться в разных лабораториях и даже странах.
Их норма в крови подвержена влиянию следующих факторов:
- Половой признак (норма трансаминазы в крови у женщин немного ниже);
- Вес (более высокие пороговые значения при ожирении при отсутствии патогномоничных заболеваний);
- Возраст;
- Время суток, климатические условия;
- Частота дыхания и сердцебиения, температура тела;
- Расовая принадлежность (у представителей негроидной расы и азиатов верхняя граница нормы АЛТ выше на 15%, чем таковая у европеоидов);
- Физическая нагрузка, средний уровень тренированности организма;
- Генетические особенности (наследственность);
- Соблюдение необходимых норм при лабораторном исследовании.
Печеночные трансаминазы у детей и мужчин имеют более высокие показатели в норме. Ребенок постоянно растет, то есть процессы анаболизма повышенные. А представители сильного пола к тому же имеют большую мышечную массу.
Для удобства я постаралась выразить нормативы в табличном виде:
Фермент | Единицы измерения | Величины в зависимости от возраста | |||||
1-7 день | 10-12 мес | 4-6 лет | 10-12 л | Взрослые | |||
АлАТ | Ммоль/л | 0,1-0,68 | |||||
Ед/л | 13-45 | 10-40 | 10-40 М – до 40 Ж – до 32 | ||||
АсАТ | Ммоль/л | 0,1-0,45 | |||||
Ед/л | 25-75 (до 97) | 25-75 (до 82) | 15-60 | 10-30 М – до 41 Ж – до 30 | |||
Примечательно, что у беременных эти правила не всегда применимы, так как показатели могут быть и повышены, и понижены, что является вариантом нормы.
Коэффициент де Ритиса
Соотношение продукции АСТ/АЛТ в печени – 2,5/1. Но при удовлетворительной скорости регенерации их конечный уровень в сыворотке крови практически одинаков (до 30-40 Ед/л) из-за меньшего периода полувыведения АСТ (18ч против 36 у АЛТ). Именно это различие в продолжительности жизни ферментов позволяет оценивать не только факт повреждения, но и его стадию (давность).
Колебания этого соотношения получило название коэффициента де Ритиса, который впервые описал преобладание активности АЛТ над АСТ при остром вирусном гепатите. Обратная зависимость может служить маркером алкогольного поражения гепатоцитов.
У здоровых людей определяют следующие границы нормы:
- Женщины – до 1,7;
- Мужчины – до 1,3;
- Дети – 1,5-2;
- Новорожденные – 2.
Причины повышения показателей
По своему опыту могу сказать, что у многих врачей отсутствует четкое понимание индивидуальности каждого показателя. Печеночные трансаминазы следует интерпретировать в соответствии с конкретным клиническим случаем.
Значительное повышение трансаминаз — синдром цитолиза, то есть неспецифическая реакция клеток на повреждающие факторы (воспаление, токсины, вирусы, инфекции), что отражается таким каскадом биохимических процессов:
- Некроз клетки (гибель);
- Повышение проницаемости их мембран (стенок);
- Дистрофия (ведет к замещению дефекта нефункциональной соединительной тканью — рубец) или регенерация.
Сразу уточню, что пониженное значение трансаминаз встречается довольно редко. Физиологически это может быть при беременности. В худшем случае снижение происходит при тяжелом поражении печени или сердца (декомпенсированные заболеваний на последних стадиях), когда разрушаться уже практически нечему.
Печеночные факторы
Повышение активности печеночных трансаминаз характерно для следующих заболеваний:
- Дефицит альфа1-антитрипсина (генетическая патология);
- Болезнь Вильсона;
- Гемахроматоз;
- Аутоиммунный, хронический вирусный гепатит (В, С);
- Алкоголизм;
- Цирротическое поражение печени;
- Желчнокаменная болезнь, сопровождающаяся холестазом (застой желчи);
- Стеатогепатит или неалкогольная жировая болезнь печени (НАЖБП);
- Острый вирусный гепатит (чаще А);
- Шоковая печень (ишемический гепатит).
Самые высокие уровни трансаминаз (более 50 норм) определяют при ишемическом повреждении печени. В моей практике были случаи повышения показателей в 25 раз при вирусных и токсических гепатитах с желтухой.
У меня были пациенты, страдавшие от лекарственных гепатитов, поэтому стоит ожидать повышение АЛТ/АСТ при длительном употреблении следующих фармацевтических средств:
- Антикоагулянты;
- Оральные контрацептивы, тестостерон;
- Антидепрессанты трициклического ряда;
- Аскорбиновая кислота;
- НПВП («Парацетамол»);
- Антибиотики («Эритромицин», «Изониазид», «Тетрациклин», «Нитрофуран»);
- Противосудорожные («Карбамазепин», «Фенобарбитал», «Вальпроевая кислота»);
- Антиаритмические («Амиодарон»);
- Препараты, снижающие уровень холестерина в крови (статины).
Уровень ферментов при лекарственном гепатите чаще всего возвращается в норму спустя несколько недель или месяцев после отмены препарата.
Внепеченочные факторы
Мне, как сертифицированному врачу, не раз приходилось сталкиваться с внепеченочными факторами изменения уровня АЛТ и АСТ. Первые подозрения прежде всего вызывает непропорциональное или изолированное увеличение показателей, особенно АСТ. Причины повышения этих трансаминаз следующие:
- Инфаркт миокарда;
- Резкая потеря массы тела (строгая диета, онкология);
- Метаболический синдром;
- Сахарный диабет;
- Запредельные физические нагрузки;
- Макроферментная изоформа АСТ;
- Массивный внутрисосудистый гемолиз;
- Гипер- или гипотиреоз (патология щитовидной железы);
- Миопатия;
- Целиакия (непереносимость глютена);
Если при инфаркте миокарда АСТ на 4-й день болезни не снижается, это принято считать плохим диагностическим признаком.
Симптоматика
Незначительные отклонения от нормы редко вызывают жалобы у больных. Когда же трансаминазы повышены критически, следует ожидать развитие таких симптомов:
- Необъяснимая слабость;
- Тошнота, рвота, отсутствие аппетита, неприятный привкус во рту;
- Боль в области правого подреберья, живота, мышцах, за грудиной;
- Непропорциональное увеличение размеров живота (возможный асцит);
- Зуд кожных покровов, желтуха, обесцвечивание кала, темная моча;
- Частые кровотечения (носовые, из расширенных вен пищевода).
Мне встречались больные с явной клинической картиной гепатита, но результаты биохимического исследования были в пределах нормы. Поэтому все имеющиеся данные стоит рассматривать комплексно, исключая серьезные диагнозы более точными методами (биопсия печени, ПЦР).
Подготовка к исследованию
Показания для проведения лабораторного исследования устанавливаются врачом на основании жалоб, имеющихся симптомов, факторов риска и других диагностических данных. Чтобы правильно подготовиться к сдаче анализа, необходимо следовать этим рекомендациям:
- Забор крови проводится натощак (последний прием пищи за 7-8 часов, исключается также сладкий чай), лучше с утра;
- За 8-10 дней до процедуры нужно прекратить прием любых фармацевтических средств (это следует обсудить с лечащим врачом);
- Перед анализом 2-3 дня желательно придерживаться «щадящего» режима питания;
- Также необходимо воздержаться от тяжелой физической нагрузки.
Как снизить АЛТ/АСТ
Чтобы понизить трансаминазы, нужно избавиться от причинно-значимого фактора (вирус, бактериальная инфекция, алкоголь) Только в условиях лечебного учреждения можно выяснить источник изменения показателей после проведения тщательного диагностического поиска. В соответствии с установленным диагнозом врач назначит терапию (таблетки, действенные в отношении заболевания) или направит к другому специалисту (хирург, инфекционист, онколог), что позволить уменьшить значения АЛТ/АСТ.
Хочу вас предупредить о том, что только при своевременном обращении можно эффективно снизить проявления болезни, добившись полного выздоровления. Игнорирование проблемы чревато развитием тяжелых осложнений вплоть до летального исхода.
Источник