Стенокардия приводит к инфаркту
Прогрессирующая стенокардия представляет собой одну из разновидностей ишемической болезни сердца, в дальнейшем, ИБС. Возникновение подобного заболевания вызвано рядом различных признаков.
ИБС — это так называемое патологическое состояние, характеризующееся нарушением кровообращения миокарда, с последующим нарушением работы коронарных артерий. Возникает ИБС по причине нарушения связи между кровоснабжения миокарда и метаболического процесса сосудов сердца.
Разновидности стенокардии
На сегодняшний день, выявлено несколько вариантов проявления стенокардии:

- Стенокардия напряжения. Этот вид заболевания характеризуется тем, что возникает на фоне эмоциональных или физических перегрузок, т.е. перенапряжения различного рода, отсюда и название болезни.
- Стенокардия покоя. Особенность этого типа обусловливается тем, что она возникает в спокойном состоянии, причины бывают самые различные. Также, этот тип заболевания может возникать даже ночью, во время сна.
- Нестабильная стенокардия.Стенокардия, в которой высока вероятность развития инфаркта миокарда, называется нестабильной, одним из состояний которой является прогрессирующая стенокардия. Рассмотрим это состояние более подробно.
Совет! Не перегружайте свой организм физически, а также старайтесь минимально нагружать себя моральными переживаниями.
ИБС прогрессирующая стенокардия
Основной причиной заболевания является ишемия сердца: нехватка кислорода в миокарде и образование атеросклеротических бляшек.
Симптомы заболевания
Возникновение стенокардии обусловливается тем, что боль появляется чаще и сильнее, имеет сжимающий или сдавливающий характер. Чаще всего, боль направлена на сторону сердца, т.е. левая рука, левая нога, нижняя челюсть и т.д.
Приступ боли может длиться до 10 минут. Прекратить болевые ощущения можно окончанием физической нагрузки или принятием нитроглицерина. По описанию больных стенокардией, боль имеет иррадиирущий характер.
Основное время болевых ощущений от 1 до 10 мин, но в медицине были случаи, когда боль длилась от 30 секунд до 30 минут.
Совет! Постоянно следите за своим состоянием. Своевременное обнаружение признаков болезни может спасти жизнь вам или вашим близким.
Приступ стенокардии можно отличить от другого заболевания тем, что такое заболевание имеет именно характер приступа, т.е. возникает и затихает при особых обстоятельствах, а также легко обнаруживает себя. Именно вышеуказанные симптомы говорят о том, что перед вами человек со стенокардией, а не каким-либо другим заболеванием сердца или грудной клетки.
Признаки болезни
У прогрессирующей стенокардии есть несколько признаков:
- Разрыв бляшки.
- ИБС – это во многих случаях образование атеросклеротической бляшки. Если происходит разрыв такой бляшки, то возникает болевое ощущение или приступ.
- Тромбоз.
- Другими словами, тромбоз – это образование тромба. Есть некоторые факторы, которые «помогают» образованию и закреплению тромба в вашем организме.
- Спазм сосудов.
- Спазм сосудов возникает чаще всего на местах нестабильной бляшки. Врачи – кардиологи считают, что именно это способствует развитию тромбоза.
- Поражение коронарных артерий.
- При инфаркте миокарда обнаруживается, чаще всего, единичное поражение артерий, если же таких поражений несколько, значит, заболевание носит систематический характер.
- Вторичная стенокардия.
- При неосложненных бляшках может возникать стенокардия, образовавшаяся в состоянии покоя.
Диагностика
Существует несколько критериев ИБС прогрессирующей стенокардии:
- Клинический критерий. Этот критерий является одним из самых важных. Он подразумевает собой полный осмотр, а также детальный опрос больного. После опроса следует выявить причину заболевания и назначить соответствующие препараты и лечение.
- Электрокардиографика. Так называемая, процедура ЭКГ также необходима для того, что выявить заболевание и провести качественное лечение. Для более ясной картины, специалисты проводят суточное сравнение ЭКГ.
- Лабораторные методы изучения. ИБС можно выявить лабораторным путем. У человека с данным диагнозом, в основном, повышенные лейкоциты в крови. Также повышается содержание некоторых веществ, например Тропонина Т.
- Эхокардография. С помощь процедуры можно выявить повышения сокращения сердечных мышц. По мере стабилизации ИБС данная уменьшается в объемах, или исчезает совсем.

Лечение
Для начала следует сказать, что препараты для лечения стенокардии у мужчин и женщин немного отличаются друг от друга. Но, пока не проведены исследования, женщинам назначаются те же препараты, что и мужчинам. Лечение ИБС прогрессирующая стенокардия может осуществляться несколькими способами:
- Хирургическое вмешательство. ИБС лечится хирургическими способами, но каждый врач пытается предотвратить хирургическое вмешательство, т.к. это небезопасно для здоровья пациента.
- Лечение нитроглицерином. Нитроглицерин – один из самых распространенных препаратов, назначаемых при ИБС.Препарат бывает в различных видах: таблетки для приема внутрь, мази и пластыри для наружного применения.
- Бета – блокаторы. Доказано, что применение данных препаратов способствует снижению АД, стабилизации ЧСС, а также улучшению тока в крови.
Как и у всех медицинских препаратов, у бета-блокаторов есть противопоказания. К примеру, пациенткам с первой степенью сахарного диабета (инсулинозависимых), не нужно принимать препарат, т.к. он способствует повышению сахара в крови. Подобные препараты подразделяются на две группы: препараты старого и нового поколений.
Старое поколение: Пропранолол т Тимолол – лечение ИБС распространено применением этих препаратов. Но, употребление данных лекарственных средств вызывает слишком много побочных эффектов.
Новое поколение: Атенолол и Метопролол. Ученые, долго работая над данными препаратами, усовершенствовали их и теперь применение этих лекарств практически не вызывает никаких побочных эффектов:
- Блокаторы кальциевых каналов. Чаще всего для лечения стенокардии у женщин применяют такие блокаторы, как нифедипин, верапамил. Существует такая разновидность болезни, как стенокардия капилляров. При таком заболевании лечение может вообще не понадобиться, но для снятия приступа боли назначают эти препараты.
Совет! Всегда помните о противопоказаниях, которые указаны в инструкции к применению препарата. А также необходимо знать свою группу крови и наличие аллергических реакций.
- Профилактика аспирином. Ацетилсалициловая кислота – один из самых эффективных препаратов, предназначенных для профилактики заболевания. Считается, что именно принятие этого препарата снижает вероятность образование тромбоцитоза. Благодаря ежедневному применению этого препарата, вы сможете предотвратить возникновения стенокардии или сердечного приступа в будущем.
Итак, из всего сказанного можно сделать вывод о том, что для выявления болезни вам необходимо регулярно посещать врача-кардиолога. Важно помнить, что развитие заболевания можно предотвратить различными способами, которые также описаны в нашей статье.
Источник
Обычно люди, почувствовав боль в области сердца, говорят о стенокардии. Это утверждение не всегда верно: не все сердечные боли связаны с этой болезнью. Заболевание вызывается недостатком кислорода в миокарде и проявляется всегда приступообразно.
Стенокардия, при условии прогрессирования болезни и отсутствия правильного лечения, с большой вероятностью может привести к инфаркту. Каждому человеку следует помнить: нельзя терпеть боль в сердце, в том числе и стенокардическую. При этом Валидол, любимый народом еще с советских времен, не сможет остановить развитие острой ишемии миокарда и инфаркта.
Стенокардия — что это за болезнь?
Стенокардия — это периодически возникающие приступы болей за грудиной, обусловленные острой ишемией миокарда. Нарушение кровотока в сердечных сосудах приводит к серьезной недостаточности кислорода в сердечной мышце. Стенокардический приступ практически всегда начинается на фоне «провокации»: физической нагрузки или стрессовой ситуации. Нередко заболевание обусловлено органической патологией:
- Сердечно-сосудистая патология — атеросклероз коронарных сосудов и повышение уровня холестерина, кардиомиопатии, гипертония, левожелудочковая гипертрофия, стеноз аорты и порок клапана, инфаркт;
- Эндокринные нарушения — сахарный диабет, сбои в синтезе половых гормонов (подростковый период и климакс у женщин);
- Заболевания крови — чаще всего это повышенный показатель ее свертываемости;
- Интоксикация — отравление угарным газом, тяжелые инфекционные заболевания, острые аллергические реакции и т. Д.
Важно! Люди, имеющие в анамнезе патологию сердца, могут столкнуться с приступом стенокардии после переедания, выкуривания сигареты, приема даже небольшого количества алкоголя.
Высокая вероятность возникновения болезни у людей, ведущих адинамичный образ жизни (сидячая работа, инвалидность — повышают риск стенокардии в 5 раз), страдающих ожирением или соблюдающих строгую диету. В молодом возрасте стенокардические приступы чаще возникают у мужчин (у каждого второго, обусловлены привычкой держать эмоции в себе).
Однако после 50 лет женщины также часто страдают от болевых приступов в силу изменения гормонального фона, сильно влияющего на эмоциональное состояние. К тому же всем известно, организм начинает стареть с сосудов, а плохое кровообращение и приводит к возникновению стенокардии.
Формы стенокардии

За характерный болевой симптом стенокардию прозвали «грудной жабой»
Классификация стенокардии учитывает влияние провоцирующих приступ факторов и характер течения заболевания. По наличию или отсутствию провоцирующего момента, диагностируется следующая форма заболевания:
- Стенокардия напряжения — приступы всегда провоцирует неблагоприятный фактор (стресс, физическое напряжение);
- Стенокардия покоя — возникновение загрудинной боли не связано с физической нагрузкой или эмоционально реакцией.
Для полной оценки состояния больного и, главное, прогноза, стенокардию рассматривают более детально. Так, врачи могут диагностировать стабильную стенокардию — болевой приступ провоцирует определенный уровень физической нагрузки. Прогрессирование заболевания — учащение приступов, увеличение их длительности — не наблюдается. Состояние больного при стабильной стенокардии зависит от функционального класса:
- I — приступообразные боли за грудиной редкие, возникают только после серьезной физической нагрузки или эмоционального потрясения, не влияют на качество жизни больного;
- II — приступ возникает после плотного обеда (жирная пища, празднества) или нагрузки, сравнимой с быстрой ходьбой или подъемом по лестнице.
- III — уровень физических возможностей пациента значительно ограничен: болевой приступ возникает спокойная ходьба по ровной местности на 100 м или на 1 этаж, провокатором может стать незначительное волнение и даже пребывание на улице в холодную погоду.
- IV — качество жизни больного сравнимо с тяжелой инвалидностью: загрудинные боли возникают при малейшем волнении и даже в покое (стенокардия покоя).
Важно! Атеросклероз — наиболее частая причина стенокардии. При сужении просвета сосуда на 75% и больше стенокардический приступ возникает даже при незначительных нагрузках. По функциональному классу болезни можно судить о тяжести развития атеросклероза.
Нестабильная стенокардия — к ней относится впервые возникшая, когда пациент ранее не испытывал болевых приступов. Приступ нестабильной стенокардии может возникнуть без внешнего воздействия (первичная форма) или ишемию провоцирует негативный фактор (вторичная), в первые 2 нед. после инфаркта (постинфарктная) или вследствие внезапного сосудистого спазма (спонтанная стенокардия Принцметала). Симптомы нестабильной стенокардии постепенно ухудшаются — требуется все меньшее физическое напряжение для возникновения болей или приступы становятся чаще.
Нестабильная стенокардия, с учетом длительности ее течения, подразделяется на следующие классы (классификация Браунвальда):
- I класс — диагностированное в последние 2 мес. заболевание с прогрессирующим течение, однако не достигшее фазы, когда приступы возникают в покое. Ишемия миокарда может быть спровоцирована (IА) или нет (IВ), возникать в первые 2 нед.после инфаркта (IC).
- II класс — это стенокардия покоя, фиксируемая в период 2 сут. — 2 мес. Соответственно I классу, рассматриваются варианты IIA, IIВ и IIС.
- III класс — приступы возникли последние 2 сут. Соответственно I и II классу, рассматриваются варианты IIIA, IIIВ и IIIС.
Симптомы стенокардии и характерные отличия

Симптомы приступа стенокардии специфичны, отличаются от других заболеваний сердца:
- Внезапное начало.
- Основной симптом — интенсивные болевые ощущения за грудиной давящего или жгучего характера. Боль отдает в шею и нижнюю челюсть, руку или под лопатку с левой стороны. Боль устраняется после отдыха или эмоционального успокоения, купируется приемом Нитроглицерина.
- Больной отмечает учащенное сердцебиение (сердце как бы выскакивает из груди), одышку, частый пульс. Лицо бледнеет, лоб покрывается потом (испариной). Руки становятся холодными, зачастую немеют пальцы. Как и при любой другой сердечной боли, пациент испытывает необоснованный страх.
По совокупности этих симптомов — боли в груди, одышка, сердцебиение — стенокардию в народе называют грудной жабой. Однако только при наличии этих признаков сложно достоверно диагностировать болезнь. Для дифференциации диагноза следует знать отличительные особенности приступов:
- Часто стенокардия протекает по варианту гастрита с повышенной кислотностью — боль локализуется в области желудка, появляется тошнота, возможна диспепсия. Отличить её от гастрита можно так: прием антацидных средств (Ренни, Альмагель, Маалокс и т. д.) не устраняет боль.
- Стенокардический приступ длится не более 15 мин.! Некупируемая, более длительная загрудинная боль — ангиозный приступ — прямой предвестник инфаркта.
Первая помощь при стенокардии, препараты
Наиболее важно своевременно оказать больному помощь во время приступа. Появились симптомы стенокардии, что надо делать:
- Приостановить физическое напряжение, усадить больного. Наилучший вариант — полусидячее положение, в котором облегчается работа сердца.
- Открыть окна для доступа свежего воздуха.
- По возможности успокоить человека, допустимо дать капли валерьяны, пустырника, Корвалола, Валокордина.
- Измерить давление.
- Положить под язык Нитроглицерин. Допустим прием до 3 таб. лекарства с интервалом в 2-3 мин.
- Также дать выпить больному 500 мг (1 таб.) Аспирина. Для быстрой всасываемости лучше разжевать таблетку.
Важно! Ни Валидол, ни Корвалол и Валокордин (седативные препараты) не способны улучшить кровоток в сердечных сосудах и устранить причину стенокардического приступа. Валидол допустим только в случае отсутствия Нитроглицерина или при его непереносимости пациентом (встречается крайне редко, проявляется в виде кратковременной сильной боли в голове). Валидол можно давать под язык до 6 таб. с интервалом в 5 мин.
В случае впервые возникшего приступа стенокардии или неэффективности всех предложенных мер необходимо вызвать скорую помощь. На прием в поликлинику к кардиологу необходимо записаться при учащении приступов и ухудшении состояния.
Схема лечения стенокардии:
- Прием нитратов (Нитроглицерина, Нитросорбида), устраняющих спазм сосудов сердца;
- Выбор ингибитора АПФ (Периндоприл, Рамиприл, Эналаприл) — обладают гипотензивным действием и в комплексе с другими препаратами снижают вероятность сердечной недостаточности;
- Назначение бета-адреноблокаторов (Атенолол, Карведиол, Небилет, Целипролол) — снижают уровень потребности сердечной мышцы в кислороде;
- Прием минимум 1 мес. препаратов, содержащих ацетилсалициловую кислоту в кардиодозировке (Аспирин максимум 1/4 таб., Кардиомагнил, Тромбо АСС) — предупреждают формирование тромбов, тем самым, снижают вероятность инфаркта;
- Выбор препарата из группы статинов (Симвастатин, Аторвастатин, Липитор, Розувастатин) — борются с «плохим» холестерином;
- Длительный прием антогонистов кальция (Изоптин, Верапамил, Амлодипин) — действие на сердечную мышцу аналогично адреноблокаторам, однако эти препараты повышают риск развития аритмии, поэтому назначаются с большой осторожностью.
Важно! Таблетки Рибоксина, инъекции АТФ не улучшают течение стенокардии так же, как и прием поливитаминных препаратов.
Выбор лекарственных средств, определение их дозы и длительности приема — задача лечащего кардиолога. Только доктор, изучив анамнез и оценив ЭКГ/анализы крови, назначит оптимальную лечебную схему. Лечение народными средствами — лимоном, смесью меда и чеснока и др. — в основном направлено на разжижение крови и обязательно должно быть одобрено доктором.
В тяжелых случаях сердечной патологии доктор может рекомендовать оперативное лечение: аортокоронарное шунтирование, расширение суженного коронарного сосуда с помощью стента или баллонной пластики, протезирование сердечного клапана. Сейчас есть возможность проводить операции на работающем сердце через минипроколы или же эндоваскулярным (чрескатетерным) методом.
Прогноз лечения
Стенокардия, хоть и является острым проявление ишемической болезни сердца (ИБС), все-таки обратимое состояние: кислородная недостаточность устраняется (самостоятельно или при приеме лекарств). В противном случае развивается некроз сердечной мышцы (инфаркт).
Исход зависит от своевременности обращения к квалифицированному доктору и формы заболевания. Наиболее благоприятна в плане улучшения состояния и скорейшего излечения стабильная стенокардия напряжения I-II функционального класса. Однако на пути к выздоровлению пациенту необходимо приложить некоторые усилия:
- отказаться от сигарет и алкоголя;
- избавиться от лишних килограммов;
- контролировать давление;
- избегать эмоциональных перепадов;
- скорректировать двигательный режим с учетом общего состояния;
- точно следовать назначениям врача.
Эти меры не только позволят больному добиться уменьшения частоты сердечных приступов, но и помогут здоровому человеку избежать стенокардии и других сердечных патологий.
Метки: сердце
Источник
Стенокардия – форма ИБС, характеризующаяся приступообразными болями в области сердца, вследствие острой недостаточности кровоснабжения миокарда. Различают стенокардию напряжения, возникающую при физических или эмоциональных нагрузках, и стенокардию покоя, возникающую вне физического усилия, чаще по ночам. Кроме болей за грудиной проявляется ощущением удушья, бледностью кожных покровов, колебаниями частоты пульса, ощущениями перебоев в работе сердца. Может вызывать развитие сердечной недостаточности и инфаркта миокарда.
Общие сведения
Стенокардия – форма ИБС, характеризующаяся приступообразными болями в области сердца, вследствие острой недостаточности кровоснабжения миокарда. Различают стенокардию напряжения, возникающую при физических или эмоциональных нагрузках, и стенокардию покоя, возникающую вне физического усилия, чаще по ночам. Кроме болей за грудиной проявляется ощущением удушья, бледностью кожных покровов, колебаниями частоты пульса, ощущениями перебоев в работе сердца. Может вызывать развитие сердечной недостаточности и инфаркта миокарда.
Как проявление ишемической болезни стенокардия встречается почти у 50% пациентов, являясь самой частой формой ИБС. Распространенность стенокардии выше среди мужчин – 5-20% (против 1-15% среди женщин), с возрастом ее частота резко возрастает. Стенокардия, ввиду специфической симптоматики, также известна как «грудная жаба» или коронарная болезнь сердца.
Развитие стенокардии провоцируется острой недостаточностью коронарного кровотока, вследствие которой развивается дисбаланс между потребностью кардиомиоцитов в поступлении кислорода и ее удовлетворением. Нарушение перфузии сердечной мышцы приводит к ее ишемии. В результате ишемии нарушаются окислительные процессы в миокарде: происходит избыточное накопление недоокисленных метаболитов (молочной, угольной, пировиноградной, фосфорной и других кислот), нарушается ионное равновесие, уменьшается синтез АТФ. Эти процессы вызывают сначала диастолическую, а затем и систолическую дисфункцию миокарда, электрофизиологические нарушения (изменения сегмента ST и зубца Т на ЭКГ) и, в конечном итоге, развитие болевой реакции. Последовательность происходящих в миокарде изменений носит название «ишемического каскада», в основе которого лежит нарушение перфузии и изменение метаболизма в сердечной мышце, а заключительным этапом является развитие стенокардии.
Кислородная недостаточность особенно остро ощущается миокардом во время эмоционального или физического напряжения: по этой причине приступы стенокардии чаще случаются при усиленной работе сердца (во время физической активности, стресса). В отличие от острого инфаркта миокарда, при котором в сердечной мышце развиваются необратимые изменения, при стенокардии расстройство коронарного кровообращения носит преходящий характер. Однако если гипоксия миокарда превышает порог его выживаемости, то стенокардия может перерасти в инфаркт миокарда.

Стенокардия
Причины стенокардии
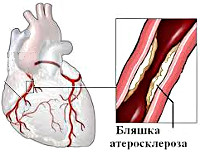
Ведущей причиной стенокардии, как и ишемической болезни сердца, является вызванное атеросклерозом сужение коронарных сосудов. Приступы стенокардии развиваются при сужении просвета коронарных артерий на 50-70%. Чем выраженнее атеросклеротический стеноз, тем тяжелее протекает стенокардия. Степень тяжести стенокардии также зависит от протяженности и локализации стеноза, от количества пораженных артерий. Патогенез стенокардии часто носит смешанный характер, и наряду с атеросклеротической обструкцией могут иметь место процессы тромбообразования и спазма коронарных артерий.
Иногда стенокардия развивается только в результате ангиоспазма без атеросклерозирования артерий. При ряде патологий желудочно-кишечного тракта (диафрагмальной грыже, желчнокаменной болезни и др.), а также инфекционно-аллергических заболеваниях, сифилитических и ревматоидных поражениях сосудов (аортит, периартериит, васкулит, эндартериит) может развиваться рефлекторный кардиоспазм, вызванный нарушением высшей нервной регуляции венечных артерий сердца – так называемая, рефлекторная стенокардия.
Факторы риска
На развитие, прогрессирование и проявление стенокардии влияют модифицируемые (устранимые) и немодифицируемые (неустранимые) факторы риска.
К немодифицируемым факторам риска стенокардии относятся пол, возраст и наследственность. Уже отмечалось, что мужчины наиболее подвержены риску возникновения стенокардии. Эта тенденция преобладает до 50-55 лет, т. е. до наступления менопаузальных изменений в женском организме, когда снижается выработка эстрогенов – женских половых гормонов, «защищающих» сердце и коронарные сосуды. После 55 лет стенокардия встречается у лиц обоего пола приблизительно с равной частотой. Часто стенокардия наблюдается у прямых родственников пациентов, страдающих ИБС или перенесших инфаркт миокарда.
На модифицируемые факторы риска стенокардии человек имеет возможность повлиять или исключить их из своей жизни. Нередко эти факторы тесно взаимосвязаны, и уменьшение негативного влияния одного устраняет другой. Так, уменьшение жиров в потребляемой пище ведет к снижению холестерина, массы тела и артериального давления. В число устранимых факторов риска стенокардии входят:
- Гиперлипидемия. У 96% пациентов со стенокардией обнаруживается повышение холестерина и др. липидных фракций, обладающих атерогенным действием (триглицеридов, липопротеинов низкой плотности), что ведет к отложению холестерина в артериях, питающих миокард. Повышение липидного спектра, в свою очередь, усиливает процессы тромбообразования в сосудах.
- Ожирение. Обычно возникает у лиц, употребляющих высококалорийную пищу с чрезмерным содержанием животных жиров, холестерина и углеводов. Пациентам со стенокардией необходимо ограничение холестерина в питании до 300 мг, поваренной соли – до 5 г, увеличение употребления пищевой клетчатки – более 30 г.
- Гиподинамия. Недостаточная физическая активность предрасполагает к развитию ожирения и нарушению липидного обмена. Воздействие сразу нескольких факторов одновременно (гиперхолестеринемия, ожирение, гиподинамия) играет решающую роль в возникновении стенокардии и ее прогрессировании.
- Курение. Курение сигарет повышает в крови концентрацию карбоксигемоглобина – соединения угарного газа и гемоглобина, вызывающего кислородное голодание клеток, в первую очередь кардиомиоцитов, спазм артерий, повышение АД. При наличии атеросклероза курение способствует раннему проявлению стенокардии и повышает риск развития острого инфаркта миокарда.
- Артериальная гипертония. Часто сопровождает течение ИБС и способствует прогрессированию стенокардии. При артериальной гипертензии из-за повышения систолического АД возрастает напряжение миокарда и увеличивается его потребность в получении кислорода.
- Анемия и интоксикации. Эти состояния сопровождаются снижением доставки кислорода к сердечной мышце и провоцируют приступы стенокардии, как на фоне коронарного атеросклероза, так и при его отсутствии.
- Сахарный диабет. При наличии сахарного диабета риск ИБС и стенокардии повышается в 2 раза. Диабетики с 10-летним стажем заболевания страдают выраженным атеросклерозом и имеют худший прогноз в случае развития стенокардии и инфаркта миокарда.
- Увеличение относительной вязкости крови. Способствует процессам тромбообразования в месте развития атеросклеротической бляшки, повышает риск атеротромбоза коронарных артерий и развития опасных осложнений ИБС и стенокардии.
- Психоэмоциональный стресс. Сердце при стрессе работает в условиях повышенной нагрузки: развивается ангиоспазм, возрастает АД, ухудшается снабжение миокарда кислородом и питательными веществами. Поэтому стресс является мощным фактором, провоцирующим стенокардию, инфаркт миокарда, внезапную коронарную смерть.
В число факторов риска стенокардии также включают иммунные реакции, дисфункцию эндотелия, повышенную частоту сердечных сокращений, преждевременную менопаузу и прием гормональных контрацептивов у женщин и др.
Сочетание 2-х и более факторов, даже выраженных умеренно, увеличивает суммарный риск развития стенокардии. Наличие факторов риска должно учитываться при определении лечебной тактики и вторичной профилактики стенокардии.
Классификация
По международной классификации, принятой ВОЗ (1979 г.) и Всесоюзным кардиологическим научным центром (ВКНЦ) АМН СССР (1984 г.), выделяют следующие виды стенокардии:
Стенокардию напряжения – протекает в виде преходящих приступов загрудинных болей, вызываемых эмоциональными или физическими нагрузками, повышающими метаболические потребности миокарда (тахикардия, повышение АД). Обычно боли исчезают в покое или купируются приемом нитроглицерина. Стенокардия напряжения включает:
Впервые возникшую стенокардию – продолжительностью до 1 мес. от первого проявления. Может иметь различное течение и прогноз: регрессировать, перейти в стабильную или прогрессирующую стенокардию.
Стабильную стенокардию – продолжительностью свыше 1 мес. По способности пациента переносить физические нагрузки подразделяется на функциональные классы:
- I класс – хорошая переносимость обычных физических нагрузок; развитие приступов стенокардии вызывается чрезмерными нагрузками, выполняемыми длительно и интенсивно;
- II класс – обычная физическая активность несколько ограничена; возникновение приступов стенокардии провоцируется ходьбой по ровной местности более чем на 500 м, подъемом по лестнице более чем на 1 этаж. На развитие приступа стенокардии оказывают влияние холодная погода, ветер, эмоциональное возбуждение, первые часы после сна.
- III класс – обычная физическая активность резко ограничена; приступы стенокардии вызываются ходьбой в привычном темпе по ровной местности на 100-200 м, подъемом по лестнице на 1 этаж.
- IV класс – стенокардия развивается при минимальной физической нагрузке, ходьбе менее чем на 100 м, среди сна, в покое.
Прогрессирующую (нестабильную) стенокардию – увеличение тяжести, продолжительности и частоты приступов в ответ на привычную для пациента нагрузку.
Спонтанную (особую, вазоспастическую) стенокардию – обусловленную внезапным спазмом коронарных артерий. Приступы стенокардии развиваются только в покое, в ночные часы или рано утром. Спонтанная стенокардия, сопровождающаяся подъемом сегмента ST, называется вариантной, или стенокардией Принцметала.
Прогрессирующая, а также некоторые варианты спонтанной и впервые возникшей стенокардии объединяются в понятие «нестабильная стенокардия».
Симптомы стенокардии
Типичным признаком стенокардии являются боли за грудиной, реже левее грудины (в проекции сердца). Болевые ощущения могут быть сжимающими, давящими, жгущими, иногда – режущими, тянущими, сверлящими. Болевая интенсивность может быть от терпимой до весьма выраженной, заставляющей пациентов стонать и кричать, испытывать страх близкой смерти.
Боли иррадиируют преимущественно в левую руку и плечо, нижнюю челюсть, под левую лопатку, в эпигастральную область; в атипичных случаях – в правую половину туловища, ноги. Иррадиация боли при стенокардии обусловлена ее распространением от сердца к VII шейному и I—V грудными сегментам спинного мозга и далее по центробежным нервам к иннервируемым зонам.
Боль при стенокардии чаще возникает в момент ходьбы, подъема по лестнице, усилия, стресса, может возникать в ночные часы. Приступ боли продолжается от 1 до 15-20 минут. Факторами, облегчающими приступ стенокардии, являются прием нитроглицерина, положение стоя или сидя.
Во время приступа пациент испытывает нехватку воздуха, старается остановиться и замереть, прижимает руку к груди, бледнеет; лицо принимает страдальческое выражение, верхние конечности холодеют и немеют. Вначале пульс учащается, затем урежается, возможно развитие аритмии, чаще экстрасистолии, повышение АД. Затянувшийся приступ стенокардии может перерасти в инфаркт миокарда. Отдаленными осложнениями стенокардии служат кардиосклероз и хроническая сердечная недостаточность.
Диагностика
При распознавании стенокардии учитывают жалобы пациента, характер, локализацию, иррадиацию, продолжительность болей, условия их возникновения и факторы купирования приступа. Лабораторная диагностика включает исследование в крови общего холестерина, АСТ и АЛТ, липопротеидов высокой и низкой плотности, триглицеридов, лактатдегидрогеназы, креатинкиназы, глюкозы, коагулограммы и электролитов крови. Особую диагностическую значимость имеет определение кардиальных тропонинов I и Т – маркеров, свидетельствующих о повреждении миокарда. Выявление этих миокардиальных белков говорит о произошедшем микроинфаркте или инфаркте миокарда и позволяет предупредить развитие постинфарктной стенокардии.
ЭКГ, снятая на высоте приступа стенокардии, выявляет снижение ST-интервала, наличие отрицательного зубца Т в грудных отведениях, нарушения проводимости и ритма. Суточное ЭКГ-мониторирование позволяет зафиксировать ишемические изменения или их отсутствие при каждом приступе стенокардии, ЧСС, аритмии. Возрастающая перед приступом частота сердечных сокращений позволяет думать о стенокардии напряжения, нормальная ЧСС – о спонтанной стенокардии. ЭхоКГ при стенокардии выявляет локальные ишемические изменения и нарушения сократимости миокарда.
Велгоэргометрия (ВЭМ) является пробой, показывающей, какую максимальную нагрузку может перенести пациент без угрозы развития ишемии. Нагрузка задается с помощью велотренажера до достижения субмаксимальной ЧСС с одновременной записью ЭКГ. При отрицательной пробе субмаксимальная ЧСС достигается за 10-12 мин. в отсутствие клинических и ЭКГ-проявлений ишемии. Положительной считается проба, сопровождающаяся в момент нагрузки приступом стенокардии или смещением ST-сегмента на 1 и более миллиметр. Выявление стенокардии также возможно путем индуцирования контролируемой преходящей ишемии миокарда с помощью функциональных (чрезпищеводная стимуляция предсердий) или фармакологических (изопротереноловой, пробы с дипиридамолом) нагрузочных тестов.
Сцинтиграфия миокарда проводится с целью визуализации перфузии сердечной мышцы и выявления в ней очаговых изменений. Радиоактивный препарат таллий активно поглощается жизнеспособными кардиомиоцитами, а при стенокардии, сопровождающейся коронаросклерозом, выявляются очаговые зоны нарушения перфузии миокарда. Диагностическая коронарография проводится для оц
