Специфический маркер инфаркта миокарда
Оглавление темы “Лабораторная диагностика инфаркта миокарда.”:
Лабораторные методы диагностики инфаркта миокарда. Ферменты инфаркта миокарда.Помимо клинических данных и ЭКГ, в диагностике инфаркта миокарда существенное значение имеет резорбционно-некротический синдром — неспецифическая реакция миокарда, возникающая вследствие асептического некроза, всасывания продуктов некроза и эндогенной интоксикации. Его критерии: лихорадка, гиперферментемия (ферменты выходят из погибших миоцитов при разрушении их мембран) и изменения общего анализа крови. Верификация инфаркта миокарда базируется на существенном росте уровня кардиоспецифических ферментов в плазме. Весьма важны сроки определения уровня ферментов у больного ИМ. Ферменты «быстрого реагирования», которые выходят в периферический кровоток из зоны некроза: • тропонин-Т (специфический миокардиальный белок, отсутствующий в скелетных мышцах) имеет первый пик роста через 2—3 ч с максимумом через 8—10 ч, и высокий уровень сохраняется на протяжении 4-7 дней. Однократное измерение этого теста через 72 ч может быть показателем распространенности ИМ. Тропониновый тест имеет прогностическое значение: если у больного с НСт нет повышения тропонина (в начале ангинозного приступа и через 12 ч), то у него отсутствует свежий инфаркт миокарда. Обычно для верификации диагноза ИМ достаточно двух исследований тропонина-Т (в отличие от необходимости многократных исследований МВ-КФК и КФК). При мелкоочаговом инфаркте миокарда тропонин начинает повышаться с такой же скоростью, как и МВ-КФК, но возвращается к норме более длительно (до 7—14 дней начального периода).
• изофермент МВ-КФК более специфичен (в высоких концентрациях отмечен только в сердце, но в небольших концентрациях содержится в скелетных мышцах). Уровень менее 10 мкг/л указывает на мелкоочаговый ИМ, а более 10 мкг/л — на крупноочаговый. Чтобы исключить ИМ, МВ-КФК регистрируют каждые 8 ч (нужны минимум 3 отрицательных результата). Оценка МВ-КФК весьма полезна, когда имеется сопутствующее поражение мышц или мозга (в них есть КФК, но нет МВ-КФК); • суммарная КФК (норма – 20-80 усл. ед., или до 1,2 ммоль/л, в СИ) повышается через 4—6 ч (пик через 1—2 суток), а нормализуется на 4-й день. КФК содержится не только в сердце, но и в скелете, мышцах, мозге, потому рост ее может быть обусловлен травмами или болезнями мышц (полимиозит, миопатия); катетеризацией сердца; ИЭ и миокардитом (при которых интервал ST может повышаться во многих отведениях); ЭИТ; длительной иммобилизацией; шоком или алкогольной интоксикацией. Необходимо определять КФК в динамике (3-4 раза). Уровень КФК ее возрастает в ходе первых, суток, сохраняется стабильным в течение 3—4 суток и снижается к 6-7-м суткам. Пиковый уровень КФК (и МВ-КФК) на 2-е сутки после ИМ в большей мере, чем другие сывороточные маркеры, указывает на размер некроза. Ранняя диагностика инфаркта миокарда (6—8 ч от начала) с помощью этих кардиоспецифических тестов важна для «сортировки» больных с наличием боли в грудной клетке, для определения соответствующего лечения вследствие объективных трудностей разграничения кардиальной ишемии от ИМ на основе клинических данных. В целом, исследование биохимических специфических маркеров некроза миокарда весьма важно (особенно, если данные ЭКГ позволяют сомневаться в диагнозе инфаркта миокарда). На основе их величин выделяют ОКС с некрозом (ИМ) и без некроза (НСт). Диагностика кардиоспецифических сывороточных ферментов (находившихся в миокардиоцитах и при их разрушении оказавшихся в кровяном русле) имеет большое значение для верификации ИМ без Q.
Видео урок изменений в анализе крови при инфаркте миокардаПри проблемах с просмотром скачайте видео со страницы Здесь – Также рекомендуем “Трансаминазы при инфаркте миокарда. Лактатдегидрогеназы при инфаркте миокарда.” |
Источник
Инфаркт миокарда – очень грозное заболевание, как не крути. Даже малосимптомные проявления, которые практически не беспокоили, дадут о себе знать в будущем. Поэтому так много сил и времени уделяется максимально ранней диагностике этого недуга.
Источник картинки: pixabay.com
Инфаркт миокарда – это острый коронарный синдром, который возникает из-за внезапного и полного прекращения кровотока в коронарной артерии в связи с тромбозом и с последующим развитием очагов ишемического некроза в сердечной стенке.
В США показатель догоспитальной смертности составляет около 50% всех случаев острого ИМ, а практически все случаи первичной фибрилляции желудочков происходят в первые 4 часа после начала инфаркта миокарда. Думаю вы и сами понимаете, насколько это опасное заболевание и насколько важно быстро его диагностировать.
Диагностические методы
Чтобы врачу определить, что перед ним именно инфаркт миокарда, нужно сопоставить три важных показателя: клиническую картину, изменения на ЭКГ, повышение маркеров в крови.
Если говорить о клинической картине (затяжная, более 20 минут, ангиозная боль, которая не снимается нитроглицерином), то её трактовка достаточно субьективна, и некоторые врачи могут не обратить на неё внимание, либо не иметь достаточных знаний чтобы распознать, к примеру, атипичные клинические проявления.
Типы боли при инфаркте миокарда. Источник: Внутренняя медицина за Неттером.
Всё вышесказанное можно отнести и к ЭКГ (электрокардиография), которая, хоть и способна показать изменения, обладает довольно существенным минусом – необходимостью в интерпретации, из-за чего субьективность расшифровки, а, следовательно, возможная неквалифицированность медика сыграет злую шутку с больным.
Вид инфаркта на ЭКГ. Отчётливо видна элевация сегмента ST в отведенияз V1-V5, avR, avL. Если хотите понять, что видно на ленте – добро пожаловать в мою статью про ЭКГ на канале.. Источник картинки – Я.Картинки
Вот тут мы и подходим к третьему пункту диагностики инфаркта и, по совместительству, темой нашего сегодняшнего разговора – сердечным маркерам. Давайте разбираться, что это.
Маркеры инфаркта миокарда
Что же такое биохимические маркеры заболевания? Это специфические вещества, наличие в крови которых в норме минимально, либо отсутствует вовсе. Их повышение сигнализирует о том, что в организме случился сбой, и повредился именно тот орган, с которым конкретный маркер ассоциирован. Для всего организма существуют самые различные маркеры (тот же альфа-фетопротеин как онкомаркер рака печени, аминотрансферазы как маркеры повреждения почек, печени, поджелудочной железы, сердца(в меньшей степени). Все они повышаются при тех или иных патологиях.
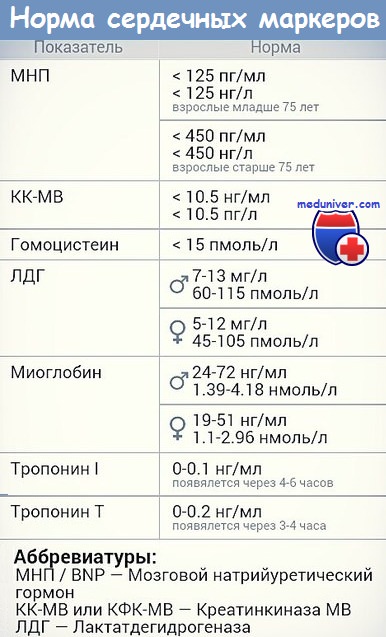
Конкретно для сердца существуют четыре основных маркера: миоглобин, сердечные тропонины, КФК-МВ, ЛДГ. Остановимся на каждом из них.
Миоглобин
Миоглобин – это белок, который транспортирует кислород в скелетные мышцы и миокард. При повреждении мышечной ткани концентрация этого белка в крови повышается в 5-10 раз. Поскольку миоглобин содержится не только в сердечных мышцах, он не является специфическим маркером, однако реагирует он одним из первых: уже через час концентрация его в крови значительно вырастает.
Кроме ИМ, миоглобин выявляется при синдроме длительного сдавливания, травмах мышц, после хирургических операций.
Сердечные тропонины
Сердечные тропонины – тропонин I и тропонин Т – обнаруживаются только в сердечной мышце. Это белки, которые так же, как и миоглобин, в норме не обнаруживаются в крови, и высвобождаются при повреждении сердца. Повышение значений происходит несколько позже, чем у миоглобина – через 4-5 часа, и держится повышенным до 10-14 дней.
Креатинфосфокиназа-МВ
Креатинфосфокиназа-МВ (КФК-МВ) – даный маркер повышается в крови спустя 4-8 часов, что немного уступает по скорости тому же миоглобину. Однако он обладает значительным преимуществом перед коллегами – его уровень снижается уже на 3 сутки (вышеописанный тропонин начинает снижаться только с 8-10 дня), что даёт возможность определить повторный инфаркт миокарда в случае его возникновения.
Лактатдегидрогеназа
Лактатдегидрогеназа 1 и 2 (ЛДГ) – это ферменты гликолиза, которые преобладают в сердце (Другие изоформы ЛДГ преобладают в лёгких, поджелудочной железе). Не является специфическим показателем инфаркта, так как изоформы 1 и 2 также находятся в других органах, хоть и в меньшей мере. Имеет самый длительный период выхода в кровь (выявляется только спустя 8-10 часов), и не имеет первоочередную ценность в диагностике инфаркта миокарда, однако в сумме с остальными маркерами всё же используется.
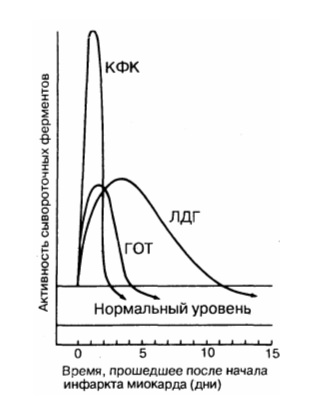
Источник картинки: Передерий, Ткач. Основы внутренней медицины, 2009г.
Суммируя всё вышесказанное, стоит сказать, что ни один из маркеров не лишён недостатков, однако в комплексной диагностике они дают чёткую картину развития инфаркта миокарда.
Спасибо, что читали статью! Подписывайтесь, чтобы получать новую дозу интересных и познавательных статей из мира медицины!
Источник
Причины некроза миокарда

Острый инфаркт миокарда способствует развитию некроза участка сердечной мышцы. Это происходит в результате острой коронарной недостаточности вызванной внезапным прекращением кровотока по коронарной артерии или недостаточным количеством кислорода и питательных веществ, потребляемых миокардом.
Инфаркт миокарда может спровоцировать закупорка одного из сосудов тромбом, который образуется в районе атеросклеротической бляшки. Необходимо понимать, что при сердечных недомоганиях нужна всегда экстренная помощь, при первых симптомах необходимо обращаться за помощью к доктору, потому, что такая коварная болезнь прогрессирует быстро.
Кода тромб перекрывает сосуд питающий сердце, запаса кислорода хватает на 10 секунд. Затем еще 30 минут сердечная мышца остается жизнеспособной и за этот короткий период еще можно спасти серце при помощи интенсивной терапии. Но если не оказать помощь, то начинаются необратимые изменения в клетках и через 3-6 часов от начала нарушения проходимости кровеносных сосудов мышца сердца на этом участке погибает.
Некроз может поражать всю толщу миокарда (трансмуральный) или захватывает небольшой участок, в зависимости от размера омертвевшие участки называют – крупно и мелкоочаговый инфаркт. Клиническая картина инфаркта миокарда сложна и многообразна, это затрудняет установление правильного диагноза в максимально короткий срок.
Выявление диагноза основано на трех характерных показателях:
· типичный болевой синдром
· изменения на электрокардиограмме
· изменения параметров биохимического анализа крови
Боль, самый первый симптом этого заболевания, она может быть разной по интенсивности и продолжительности. Человек может ощущать длительную сжимающую, давящую боль за грудиной в области сердца, с иррадиацией в руку, шею, спину область лопаток, но симптомы могут проявляться дискомфортом и перебоями сердца.
Бывает и так, что боль совсем отсутствует и только бледность кожи, холодный пот и обморочное состояние являются сигналом болезни. Трудны в диагностике случаи, корда заболевание проявляется затруднением дыхания с одышкой и болью в животе. Ежедневно врачи-кардиологи приемных отделений больниц проводят диагностику обратившихся пациентов с жалобами на ощущения боли в грудном отделе.
Если при обследовании возникают проблемы с диагнозом тогда необходимо произвести определение в крови маркеров некроза миокарда. Выявление уровня маркеров некроза миокарда помогает определить степень тяжести состояния и выбрать максимально благоприятное лечение.
— Нашли ошибку в тексте? Выделите ее (несколько слов!) и нажмите Ctrl + Enter
— Вам не понравилась статья или качество поданной информации? — напишите нам!
— Неточный рецепт? — напишите об этом нам, мы его обязательно уточним из первоисточника!
Виды маркеров некроза миокарда
Существуют критерии требований к биохимическому маркеру:
· высокая специфичность;
· высокая чуствительность к некрозу миокарда;
· достижение значимого уровня за короткое время от начала симптомов и сохранение его в течение нескольких дней;
К сожалению пока такого одного идеального маркера обладающего всеми этими критериями не существует.
Для диагностики инфаркта миокарда используют:
1. Ранний маркер:
· миоглобин – сложный белок мышц, связывающий переносимый гемоглобином кислород с образованием оксимиоглобина, обеспечивает работающую мышцу запасом кислорода. Это так называемый дыхательный пигмент мышечной ткани человека, его содержание в сыворотке крови повышается в пределах 2 ч после возникновения симптомов инфаркта. Как самостоятельный маркер не используется по причине низкой спецефичности.
· сердечная форма креатинфосфокиназы( КФК) — также присутствует в мышечной ткани человека, для диагностики ИМ определяют массу данного фермента а не его активность, поскольку он имеет низкую специфичность в отношении некроза миокарда. Появляется в сыворотке крови через 3-4 час после начала патологических процессов.
· сердечная форма белка, связывающего жирные кислоты – обладает чувствительностью при выявлении некроза миокарда;
2. Поздний маркер обладает высокой специфичностью и показывает диагностический результат через 6-9 часов.
· лактатдегидрогеназа (ЛДГ) – цитозольный белок с пятью изоэнзимами. Из-за позднего повышения концентрации в сыворотке крови маркер ЛДГ не применяется при ранней диагностике инфаркта миокарда.
· аспартатаминотрансфераза (АсАТ) – в большом количестве содержится в печени, имеет низкую специфичность в отношении некроза миокарда. Для диагностики применяется в сочетании с чуствительными и специфичными маркерами.
· сердечные тропонины I и Т- высокая специфичность и чувствительность позволяет называть данный маркер «золотым стандартом» при биохимических исследованиях. В настоящее время это наиболее убедительный маркер.
Длительность выявления маркера помогает уточнять диагноз инфаркта миокарда в поздние сроки. Для точного определения сроков болезни исследуют «короткоживущие» маркеры некроза. Биомаркеры некроза миокарда измеряются у всех больных с симптомами острого коронарного синдрома.
Лабораторные методы диагностики инфаркта миокарда. Ферменты инфаркта миокарда.
Помимо клинических данных и ЭКГ, в диагностике инфаркта миокарда существенное значение имеет резорбционно-некротический синдром — неспецифическая реакция миокарда, возникающая вследствие асептического некроза, всасывания продуктов некроза и эндогенной интоксикации. Его критерии: лихорадка, гиперферментемия (ферменты выходят из погибших миоцитов при разрушении их мембран) и изменения общего анализа крови. Верификация инфаркта миокарда базируется на существенном росте уровня кардиоспецифических ферментов в плазме. Весьма важны сроки определения уровня ферментов у больного ИМ.
Ферменты «быстрого реагирования », которые выходят в периферический кровоток из зоны некроза:
• миоглобин — мышечный белок (норма в крови — до 40 нг/мл), при повреждении миокарда повышается уже через 1—2 ч в 10 раз и более (максимум повышения — через 4—8 ч). Нормализация происходит к концу первых суток ИМ. Специфичность этого фермента для патологии миокарда не столь высока;
• тропонин-Т (специфический миокардиальный белок, отсутствующий в скелетных мышцах) имеет первый пик роста через 2—3 ч с максимумом через 8—10 ч, и высокий уровень сохраняется на протяжении 4-7 дней. Однократное измерение этого теста через 72 ч может быть показателем распространенности ИМ. Тропониновый тест имеет прогностическое значение: если у больного с НСт нет повышения тропонина (в начале ангинозного приступа и через 12 ч), то у него отсутствует свежий инфаркт миокарда. Обычно для верификации диагноза ИМ достаточно двух исследований тропонина-Т (в отличие от необходимости многократных исследований МВ-КФК и КФК). При мелкоочаговом инфаркте миокарда тропонин начинает повышаться с такой же скоростью, как и МВ-КФК, но возвращается к норме более длительно (до 7—14 дней начального периода).
Поэтому тропонины не только высокоспецифичные, но и «поздние» диагностические маркеры, позволяющие выявить «пропущенный» ИМ, протекавший ранее без явных клинических и ЭКГ-признаков заболевания. У больных ИМ, доставленных через 48—72 ч от начала появления симптоматики, особенно при минимальных изменениях ЭКГ, предпочтительнее использовать тропониновый тест (он остается повышенным в течение 7—14 дней);
• изофермент МВ-КФК более специфичен (в высоких концентрациях отмечен только в сердце, но в небольших концентрациях содержится в скелетных мышцах). Уровень менее 10 мкг/л указывает на мелкоочаговый ИМ, а более 10 мкг/л — на крупноочаговый. Чтобы исключить ИМ, МВ-КФК регистрируют каждые 8 ч (нужны минимум 3 отрицательных результата). Оценка МВ-КФК весьма полезна, когда имеется сопутствующее поражение мышц или мозга (в них есть КФК, но нет МВ-КФК);
• суммарная КФК (норма — 20-80 усл. ед. или до 1,2 ммоль/л, в СИ) повышается через 4—6 ч (пик через 1—2 суток), а нормализуется на 4-й день. КФК содержится не только в сердце, но и в скелете, мышцах, мозге, потому рост ее может быть обусловлен травмами или болезнями мышц (полимиозит, миопатия); катетеризацией сердца; ИЭ и миокардитом (при которых интервал ST может повышаться во многих отведениях); ЭИТ; длительной иммобилизацией; шоком или алкогольной интоксикацией. Необходимо определять КФК в динамике (3-4 раза). Уровень КФК ее возрастает в ходе первых, суток, сохраняется стабильным в течение 3—4 суток и снижается к 6-7-м суткам. Пиковый уровень КФК (и МВ-КФК) на 2-е сутки после ИМ в большей мере, чем другие сывороточные маркеры, указывает на размер некроза.
Ранняя диагностика инфаркта миокарда (6—8 ч от начала) с помощью этих кардиоспецифических тестов важна для «сортировки» больных с наличием боли в грудной клетке, для определения соответствующего лечения вследствие объективных трудностей разграничения кардиальной ишемии от ИМ на основе клинических данных.
В целом, исследование биохимических специфических маркеров некроза миокарда весьма важно (особенно, если данные ЭКГ позволяют сомневаться в диагнозе инфаркта миокарда). На основе их величин выделяют ОКС с некрозом (ИМ) и без некроза (НСт). Диагностика кардиоспецифических сывороточных ферментов (находившихся в миокардиоцитах и при их разрушении оказавшихся в кровяном русле) имеет большое значение для верификации ИМ без Q.
Оглавление темы «Диагностика и лечение инфаркта миокарда.»:
Сывороточные маркеры инфаркта
Некроз миокардиальной ткани ведет к разрывам сарколеммы, и внутриклеточные макромолекулы попадают сначала в интерстициальное пространство, а затем в кровоток (рис. 7.8). Лабораторные методы выявления этих молекул в сыворотке крови играют важную роль в диагностике инфаркта миокарда.
Креатинфосфокиназа. Фермент креатинфосфокиназа (КФК) обратимо переносит фосфатную группу с креатинфосфата, эндогенной резервной формы макроэргических фосфатов, на АДФ, образуя таким образом АТФ. Поскольку креатинфосфокиназа содержится в сердце, скелетных мышцах, мозге и многих других органах, ее концентрация в сыворотке может повышаться после повреждения любой из этих тканей.
Однако КФК имеет три изофермента, что улучшает диагностическую специфичность в отношении миокарда: КФК-ММ (содержится в основном в скелетных мышцах), КФК-ВВ (доминирует в мозговой ткани) и КФК-МВ (характерна для миокарда). Оценка динамики КФК-МВ в сыворотке сейчас является золотым стандартом ферментной диагностики ИМ; современные моноклональные тест-системы для этого изофермента обладают высокой чувствительностью и специфичностью. Необходимо отметить, что сердце также содержит КФК-ММ, так что во время острого инфаркта миокарда уровень этого изофермента также повышается. Более того, небольшие количества КФК-МВ обнаруживаются в других тканях, включая матку, простату, кишечник, диафрагму и язык. В отсутствие
травм этих органов повышение КФК-МВ высоко специфично для повреждения миокарда. Поскольку КФК-МВ составляет 1%-3% от всей КФК скелетной мускулатуры, мышечная травма или внутримышечные инъекции также могут вызывать появление в крови этого изофермента. Поэтому для уточнения диагноза инфаркта миокарда принято вычислять отношение: КФК-МВ/общая КФК. При использовании чувствительного моноклонального тестового набора для КФК-МВ это отношение обычно составляет > 2,5% в случае повреждения миокарда и менее 2,5%, если источником является только скелетная мускулатура.
Уровень КФК-МВ в сыворотке начинает повышаться через 4—8 часов после инфаркта, достигает пика через 24 часа и возвращается к норме через 48—72 часа (рис. 7.8). Эта временная последовательность очень важна, так как КФК-МВ из других источников (например, поврежденых скелетных мышц) или при другой патологии сердца (например, при миокардите) обычно не подчиняется этому закону. Реперфузия (например, в результате тромболитической терапии) при инфаркте миокарда приводит к быстрому вымыванию фермента и более раннему пику КФК и КФК-МВ.
Поскольку уровень КФК-МВ в первые несколько часов от начала инфаркта повышается незначительно, нормальное его значение при однократном определении в приемном отделении больницы не исключает инфаркта миокарда. Поэтому уровень КФК-МВ не может использоваться для принятия решения, кого из пациентов с болью в грудной клетке следует госпитализировать для дальнейшего наблюдения, а кого можно отпустить домой. В настоящее время подобное решение принимается исходя из анамнеза, физикальных данных и ЭКГ.
Для лучшей диагностики инфаркта миокарда в критические первые часы после начала приступа было предложено определять несколько других сывороточных маркеров. Например, были описаны изоформы КФК-МВ. КФК-МВ2 высвобождается из зоны инфаркта миокарда и, поступая в кровь, подвергается ферментативному превращению в КФК-МВ
Лактатдегидрогеназа (ЛДГ) катализирует обратимую реакцию образования лактата из пирувата. ЛДГ содержится во многих тканях и имеет пять изоформ. Наиболее специфичным для сердца изоферментом является ЛДГ! и величина отношения ЛДГ! / ЛДГ2 >1,0 указывает на некроз миокарда. (ЛДГ2 содержится в эритроцитах, ЛДГ4 и ЛДГ5 обнаруживаются в печени и скелетных мышцах.) Поскольку ЛДГ достигает своего пика на 3—5 сутки после ИМ, определение этого фермента диагностически значимо для пациентов, поступающих в стационар в эти сроки, когда повышение КФК уже прошло.
Если симптоматика и результаты стандартного лабораторного обследования неоднозначны, для диагностики острого ИМ могут быть полезны некоторые другие методы. Эхокардиография может выявить появившиеся нарушения локальной сократимости в зоне инфаркта. Она может также помочь в диагностике механических осложнений инфаркта, таких как дефект межжелудочковой перегородки или митральная регургитация. Сцинтигра-фия миокарда с технецием-99т пирофосфатом может подтвердить наличие некротизированной ткани: пирофосфат накапливается в зонах с высокой концентрацией кальция, что в частности характерно для инфаркта миокарда. Через 12 часов после инфаркта миокарда очаг инфаркта выявляется как зона повышенной интенсивности радиоактивного излучения.
Источник