Спазмолитики при инфаркте миокарда
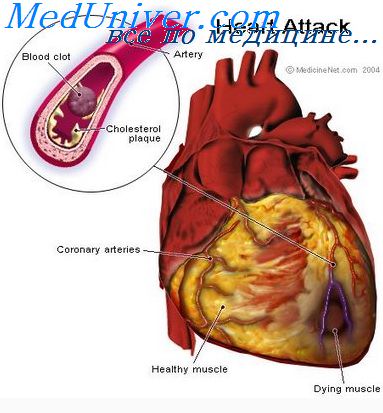
Инфаркт миокарда – поражение сердечной мышцы вследствие тромбоза коронарной артерии с развитием некроза. Возникает на фоне ИБС, чаще встречается у мужчин. Заболевание требует немедленного лечения в стационарных условиях (медикаментозного и/или хирургического). Затем длительного восстановительного периода в санаторно-курортных учреждениях и дома, постоянного приема лекарств, изменения образа жизни.
Препараты для лечения инфаркта миокарда
До приезда в больницу не всегда можно определить, точно ли у пациента инфаркт, поэтому часто ставят «рабочий диагноз»: острый коронарный синдром с элевацией сегмента ST или без. Больному необходимо придать положение лежа со слегка приподнятой головой, обеспечить доступ свежего воздуха, помочь успокоиться.
Перечень средств, применяемых для купирования острого состояния при инфаркте миокарда:
- «Нитроглицерин» (антиангинальный, сосудорасширяющий эффект) под язык в таблетках по 0,5-1,0 мг или 1-2 дозы в аэрозоле. При необходимости действие повторяют (если давление (АД) не очень низкое) по истечении времени действия предыдущей таблетки (каждые 5-10 минут). При сильном болевом синдроме вводят 2,0 мл 1% раствора «Нитроглицерина», разведя его в 500 мл 0,9% NaCl или 5% глюкозы. Раствор вводят внутривенно капельно под контролем АД и пульса. Инфузию останавливают при систолическом давлении <90 мм рт. ст.
- Ацетилсалициловая кислота («Аспирин», АСК) – разжевать дозу в 160-325 мг. Можно применить «Клопидогрель» 300 мг пациентам до 75 лет. Больным после этого возраста – 75 мг.
- Кислород подают в объеме 2-4 л за минуту.
- β-адреноблокаторы назначают всем при отсутствии противопоказаний (брадикардия, артериальная гипотензия, застойная сердечная недостаточность). Применяют неселективные вещества: «Пропранолол» – 20-40 мг; «Метопролол» – 25-50 мг перорально или внутривенно медленно струйно; «Эсмолол» – 250-500 мг болюсно (шприцем в вену) с последующей инфузией в расчете 50-100 мкг на килограмм веса в минуту.
- Блокаторы кальциевых каналов («Верапамил», «Дилтиазем») дают, если есть противопоказания к β- адреноблокаторам.
- При острых нарушениях ритма применяют антиаритмические лекарственные средства: «Кордарон» – 5 мг на кг веса в/в капельно, разводя на 250 мл 5% глюкозы. Вводят на протяжении 20-120 мин.
- Наркотические анальгетики (во избежание болевого шока необходимо обезболивание): «Морфина гидрохлорид» используют в количестве 1,0 мл 1%-го разведенного вещества в 20 мл 0,9%-го NaCl (вводить по 4-10 мл, дробно); «Промедол» – по той же схеме; при угнетении дыхания дают «Налоксон» (0,1-0,2 мг через каждые 15 мин.).
- Антикоагулянты: нефракционированный гепарин в дозе 60 ЕД на килограмм веса больного нужно развести в 20 мл 0,9% NaCl и вводить внутривенно; «Эноксапарин» – подкожно 0,1 мл на 10 кг веса; «Фондапаринукс» – подкожно 2,5 мг.
- При эмоциональном и психомоторном возбуждении можно применить транквилизатор «Диазепам».
Медикаменты, используемые в условиях стационара
В стационаре больным проводят реперфузию (восстановление нормального кислородного питания сердца), применяя тромболитические средства. Также в первые 12 часов после возникновения симптомов инфаркта больному можно провести чрескожное коронарное вмешательство (стентирование), что считается наилучшим способом лечения в данном случае.
Для проведения тромболизиса используют:
- «Стрептокиназа» – 1,5 млн ЕД в/в на протяжении 30-60 мин. (противопоказан, если ранее не применялся).
- «Альтеплаза» – 15 мг в/в болюсно (0,75 мг на кг веса вводят за 30 мин., далее 0,5 мг/кг за 60 мин., общая доза составляет не более 100 мг).
- «Тенектеплаза» – применяют в/в болюсно: 30 мг при массе пациента меньше 60 кг; 35 мг на 60-69 кг; 40 мг – на 70-79 кг; 45 мг – 80-89 кг; 50 мг, если масса > 90 кг.
Пациенту, которому назначен тромболизис, нужны антиагреганты: ацетилсалициловая кислота, «Брилинта» или «Клопидогрель», а также антикоагулянты: «Эноксапарин», нефракционированный гепарин. При необходимости врачи продолжают применять лекарства, используемые при инфаркте миокарда на догоспитальном этапе: нитраты, противоаритмические средства, бета-адреноблокаторы.
Что пить после инфаркта?
Лекарства после инфаркта миокарда, применяемые в качестве длительной или постоянной терапии:
- Антитромбоцитарная и/или антикоагулянтная терапия. Антиагреганты: «Аспирин» (АСК) должен приниматься ежедневно в дозе 75-100 мг/сутки; «Клопидогрель» – 75 мг/сутки на протяжении 12 месяцев.
- Если эти препараты противопоказаны, рекомендованы антикоагулянты: «Варфарин» (при условии постоянного контроля анализа на МНО), «Ривароксабан», «Дабигатран». В обязательном порядке их назначают при мерцательной аритмии, тромбе в левом желудочке, наличии искусственных клапанов.
- Иногда применяют комбинации антикоагулянтов и низких доз АСК, «Клопидогреля».
- β-адреноблокаторы и ингибиторы АПФ («Периндоприл», «Рамиприл») назначают независимо от уровня артериального давления и состояния левого желудочка.
- Обязательная гиполипидемическая терапия (снижающая фракции холестерина): «Аторвастатин», «Розувастатин». Лечение статинами начинают сразу при постановке диагноза, начиная с максимально допустимых доз, постепенно их снижая со временем.
- Мочегонные средства применяют при сердечной недостаточности: «Торасемид» в ежедневной дозе 10 мг.
Как долго пить таблетки
Медикаментозное лечение инфаркта миокарда необходимо продолжать и во время реабилитации после него. Это не дает прогрессировать ишемии, тем самым увеличивая выживаемость и уменьшая смертность. Прием лекарств профилактирует осложнения и повторное возникновение приступов, а такие препараты, как бета-блокаторы и ингибиторы АПФ, даже борются с возникшими последствиями болезни.
Выводы
Фармакология постоянно движется вперед. Методики терапии и препараты при инфаркте совершенствуются, а выживаемость пациентов увеличивается. Правительство регулярно внедряет законопроекты, которые обеспечивают льготы на лечение острой ишемии, поскольку от факта постоянного употребления таблеток зависит риск повторного эпизода. Но следует помнить, что лучший способ борьбы с патологией – ее профилактика, которая включает в себя отказ от вредных привычек, правильное питание, спорт, полноценный сон и отдых, регулярные медицинские обследования.
Источник
Инфаркт миокарда – это некроз (необратимое изменение) в сердечной мышце, развивающийся вследствие резкого нарушения кровотока (тромбоз, закупорка сосудов атеросклеротической бляшкой, длительный спазм коронарных сосудов).
Клинически картина инфаркта очень разнообразна, но чаще всего возникают сильные боли с различной иррадиацией, аритмии, острая сердечная недостаточность, снижение артериального давления вплоть до коллапса.
Лечение инфаркта миокарда:
1. Для купирования болей используют наркотические анальгетики: морфина г/х, промедол, фентанил, средства для ингаляционного наркоза – закись азота.
2. Для восстановления ритма используют противоаритмические средства: лидокаин.
3. Для усиления сердечной сократимости используют сердечные гликозиды: строфантин, коргликон.
4. Для поддержания артериального давления прессорные средства α-адреномиметики: мезатон.
5. Для профилактики тромбообразования используют антикоагулянты прямого действия: гепарин.
6. Для растворения уже образовавшихся тромбов фибринолитические средства: фибринолизин.
Антигипертензивные средства– это средства, которые снижают артериальное давление. |
Современные антигипертензивные средства подразделяются на две основные группы: препараты первого ряда, которые используются в первую очередь и препараты второго ряда, применение которых ограничивается значительными побочными действиями.
Классификация
І ряда: ІІ ряда:
1. адреноблокаторы: 1. препараты центрального
α-адреноблокаторы нейронного действия:
– прозазин – клофелин
β-адреноблокаторы – метилдофа
– анаприлин 2. симпатолитики:
– атенолол – резерпин
– бисопролол – раунатин
2. ингибиторы АПФ: – октадин
– каптоприл 3. миотропные спазмолитики:
– эналаприл – дибазол
3. блокаторы кальциевых каналов: – папаверина г/х
– верапамил – но-шпа
– амлодипин – магния сульфат
– нифедипин
4. диуретики:
– дихлотиазид
– фуросемид
Комбинированные препараты: адельфан, трирезид, синепрес, кристепин.
На начальных стадиях гипертонической болезни и в период ее обострения, связанного с эмоциональным стрессом, большое значение в лечение имеют седативные средства и транквилизаторы. Они хоть и не относятся к антигипертензивным средства, но могут в определенной мере нормализовать активность различных структур головного мозга и способствовать нормализации давления.
Артериальная гипертензия – это состояние, при котором артериальное давление повышается выше 140/90 мм. рт. ст.
Кратковременное повышение могут вызвать физические нагрузки, нервно-эмоциональное напряжение. Причинами длительного повышения могут быть заболевания почек, эндокринные заболевания, длительное употребление некоторых лекарственных средств, период беременности, неумеренное употребление алкоголя и пищи. Уровень артериального давления зависит от работы сердца, тонуса сосудов, объема и электролитного состава крови. Тонус сосудов зависит от нервной регуляции центральной и периферической, влияние гуморальных факторов. Современные антигипертензивные средства имеют различный уровень влияния на регуляцию артериального давления.
Гипертонический криз – это тяжелое состояние, которое характеризуется значительным повышением артериального давления, нарушением мозгового кровообращения и сердечной деятельности.
Нифедипин.
Фармакологический эффект: антигипертензивный.
Применение: гипертоническая болезнь.
Побочное действие: покраснение кожи лица, шеи, головная боль, тошнота, сонливость.
Форма выпуска: таблетки, капсулы внутрь.
Клофелин.
Фармакологический эффект: гипотензивный, седативный, снижает внутриглазное давление.
Применение: для лечения гипертонии, купирование гипертонического криза, для лечения глаукомы.
Побочное действие: сонливость, сухость во рту, запоры, брадикардия, ортостатический коллапс. При резкой отмене может развиться «синдром отмены», который характеризуется резким повышением артериального давления, чувством страха, бессонницей, сердцебиением.
Форма выпуска: таблетки внутрь, раствор 0,01% в/м, в/в, конъюнктивально.
Метилдофа.
Фармакологический эффект: гипотензивный, седативный.
Применение: для лечения гипертонии.
Побочное действие: сонливость, головная боль, диспепсия, нарушение картины крови (лейкопения, тромбоцитопения), нарушение функции печени, «синдром отмены».
Форма выпуска: таблетки внутрь.
В более поздних стадиях гипертонической болезни, а также при почечной гипертензии, повышение артериального давления связанно с активацией системы ренин-ангиотензин. Поэтому более эффективны средства, угнетающие систему ренин-ангиотензин.
Каптоприл.
Фармакологический эффект: гипотензивный, улучшает почечное кровообращение.
Применение: для лечения гипертонии, особенно с нарушением функции почек.
Побочное действие: тахикардия, головная боль, аллергия, нарушение картины крови (тромбоцитопения).
Форма выпуска: таблетки внутрь.
Миотропные спазмолитики действуют непосредственно на гладкую мускулатуру кровеносных сосудов, вызывая их расслабление. Сосуды расширяются и артериальное давление снижается. Миотропные спазмолитики препятствуют сосудосуживающим влиянием как симпатической нервной системы, так и системы ренин-ангиотензин.
Дибазол.
Фармакологический эффект: гипотензивный, спазмолитический, иммуности-
мулирующий.
Применение: для лечения гипертонической болезни, для купирования гипертонического криза, как спазмолитик применяется при язвенной болезни, пилороспазме, для расслабления гладкой мускулатуры ЖКТ, как иммуностимулятор для профилактики острых респираторных вирусных инфекций в том числе гриппа.
Побочное действие: практически не имеет.
Форма выпуска: таблетки внутрь, раствор 0,5-1% в/м, в/в.
Магния сульфат.
Фармакологический эффект: гипотензивный, седативный, противосудорожный
Применение: для лечения гипертонической болезни, для купирования гипертонического криза. Для купирования судорог, особенно эффективен при нефропатии (поздний токсикоз беременных).
Побочное действие: угнетение дыхания (особенно при быстром в/в введении), при в/м введении могут образовываться болезненные инфильтраты.
Форма выпуска: раствор 25% в/в, в/м.
В комплексном лечении гипертонии следует уделить большое внимание препаратам из группы седативных средств, транквилизаторов, нейролептиков. Если повышение давления связанно с задержкой в организме избытков ионов натрия, то следует использовать диуретические средства, т.к. они выводят ионы натрия из организма. Кроме того, диуретики уменьшают объем плазмы крови, что также способствует снижению артериального давления.
Монотерапия гипертонии любыми антигипертензивными средствами может привести к включению компенсаторных механизмов, которые значительно уменьшают эффект лечения. Для устранения этого явления и потенцирования (усиления) действия препаратов их часто используют в виде комбинаций. Наиболее эффективными считаются следующие комбинации:
1. β-адреноблокатор + диуретик + миотропный спазмолитик
2. спазмолитик + диуретик
3. клофелин + диуретик
4. резерпин + диуретик + спазмолитик
Для лечения гипертонии могут быть также использованы лекарственные растения, обладающие гипотензивным действием: ромашка мелкая, боярышник колючий, орех грецкий, живокост лекарственный, ягоды калины, цветки календулы, синюха голубая, пустырник, спорыш.
Препараты неотложной помощи при гипертоническом кризе: | |||
Мочегонные средства (диуретики) – это средства, которые выводят излишки ионов натрия и воды из организма. |
Классификация:
1. Салуретики: 2. Калийсберигающие средства:
– дихлотиазид (гипотиазид) – спиронолактон (верошпирон)
– фуросемид (лазикс) – триамтерен
– кислота этакриновая (урегит)
– клопамид
3. Осмотические средства:
– маннит
– мочевина для инъекций
С помощью современных диуретиков можно увеличить диурез до 6-8 литров в сутки. Это обычно приводит к быстрому уменьшению отеков. Как уже указывалось, диуретики обладают сильным гипотензивным действием. Диуретики применяются в качестве вспомогательных средств для лечения сердечно-сосудистых заболеваний, болезни почек, печени, при которых в организме скапливаются соли и вода. Некоторые мочегонные средства понижают внутриглазное давление. Большое значение имеют препараты для лечения отека мозга, эпилепсии. Наиболее активные и быстродействующие средства маннит, фуросемид, применяют при острых отравлениях (для проведения форсированного диуреза).
Дополнительная информация.
Отеки – скопление жидкости в органах и тканях, являются симптомом очень многих заболеваний. Они развиваются при патологии сердечно-сосудистой системы (синдром сердечной недостаточности), при патологии почек (нефрит, пиелонефрит, почечная недостаточность), при патологии печени (печеночная недостаточность, цирроз печени), при травмах мозга (отек мозга), при интоксикациях. По течению можно выделить острые отеки (развивающиеся в течение короткого промежутка времени) и хронические (развивающиеся постепенно, в течение достаточно длительного времени).
По механизму действия диуретики подразделяются на средства, влияющие на функции эпителия почечных канальцев (это салуретики и калийсберигающие средства) и средства, нарушающие реабсорбцию воды и ионов натрия (это осмотические диуретики). Говоря о нежелательном действие диуретиков, в первую очередь принимают во внимание выведение из организма ионов калия, что естественно ведет к гипокалиемии. Это препараты группы салуретиков.
Источник
Обезболивание при инфаркте миокарда. Купирование боли при инфаркте миокарда.Адекватное и быстрое обезболивание при инфаркте миокарда (первоочередная проблема) должно проводиться еще на догоспитальном этапе. Оно помогает разорвать порочный круг (ишемия миокарда -> боль -> ишемия миокарда), снизить активность симпатической нервной системы (уменьшить работу миокарда), ослабить рефлекторные влияния из очага поражения на тонус периферических сосудов и сердечный выброс (предотвратить формирование рефлекторного КШ). Подход к купированию боли состоит из двух этапов: уменьшения ишемии миокарда и непосредственного влияния на боль. Антиишемическая терапия включает реинфузию, назначение р-АБ, нитратов, ингаляции кислорода. Больному нельзя давать половинные дозы анальгетиков, он не должен терпеть боль – это угроза его жизни. Важный аспект обезболивания — снижение ПО2 миокардом (на фоне строгого постельного режима, нормализации ЧСС и АД). Оптимальный путь обезболивания — устранение причины боли, т.е. восстановление коронарного кровотока (тромболизис). Для купирования боли в отсутствие гипотонии сразу используют не более 3 раз сублингвальный прием нитроглицерина (в домашних условиях, если нет возможности ввести парентерально обезболивающие), потом его назначают внутривенно капельно. Если боль не купируется, то обычно вводят внутривенно наркотические ЛС (но не внутримышечно или подкожно, ибо в этом случае анальгезирующий эффект слаб и наступает поздно). При болевом синдроме на фоне возбуждения и повышения АД наркотические ЛС назначают сразу. Они уменьшают ишемию миокарда, страх и тахикардию. Наркотики купируют боль не только прямо, но и опосредованно за счет снижения тонуса САС, что уменьшает П02 миокардом. В качестве дополнительных мер (когда внутривенное введение опиатов оказалось недостаточно эффективным) назначают внутривенно АБ и нитраты.
Купирование боли при инфаркте миокарда включает следующее. САД должно не снижаться менее 100 мм рт. ст. или уменьшаться на 15% от исходного у больных с нормальным АД (на 30% у гипертоников). Нитроглицерин полезен в лечении ИМ, осложненного ОСН в случае сохранения симптоматики или повышения АД. Вместо нитроглицерина можно использовать изокет (внутривенно капельно 50 мг в 100 мл изотонического раствора со скоростью вливания 8—10 капель в минуту под контролем АД). Нитраты не назначают больным с САД менее 90 мм рт. ст., ЧСС менее 50 уд/мин или более 110 уд/мин и подозрением на ИМ ПЖ. После внутривенного введения нитратов больным с СН или сохраняющейся ишемией назначают их орально с большими временными интервалами, чтобы избежать тахифилаксии. Нитраты нормализуют коронарный кровоток, особенно в ишемизированной зоне, и уменьшают боль (за счет снижения ПО2 миокардом вследствие возникновения периферической вазодилатаиии), зону некроза, напряжение и объем желудочков, ремоделирование миокарда в пораженной зоне и частоту механических осложнений. Но надо иметь в виду, что нитраты купируют ангинозную боль, тогда как при ИМ превалирует боль от околонекрозных участков, поэтому здесь лучше использовать наркотические ЛС. • Назначение оксигенотерапии (100% увлажненный кислород) позволяет повысить диффузию кислорода в ишемизированный миокард. Она должна проводиться каждому больному через носовой катетер в первые 6 ч, а при появлении признаков застоя в легких, ОЛ или КШ — через маску или интубационную трубку. • АБ показаны всем больным (при отсутствии противопоказаний) в первые 4—12 ч инфаркта миокарда независимо от проведения тромболизиса при гипердинамических состояниях (тахиаритмиях, повышении АД), повторно возникающих ангинозных приступах, не «отпускающих» после введения наркотических ЛС, прогрессирующем росте кардиоспецифических ферментов (что указывает на расширение зоны ИМ). Р-АБ снижают симпатическое влияние на миокард, ЧСС и ПО2 миокардом (этим сохраняют его жизнеспособность), вероятность повторной ишемии (и нового ИМ), зону некроза миокарда (при раннем назначении), боль, потребность в анальгетиках и появление опасных аритмий. Для быстрого эффекта Р-АБ назначают сначала в малой дозе внутривенно болюсом метопролол по 5 мг через каждые 5—10 мин, 3 болюса — под контролем ЭКГ и АД (ориентиры — целевая ЧСС 50—60 уд/мин, САД 100 мм рт. ст. и более) и потом внутрь (обычно при сохранении стабильной гемодинамики после 3-й дозы) по 50 мг через каждые 6 ч в течение 2 дней, а позднее – по 100 мг 2 раза в сутки; альтернатива — внутрь пропранолол (по 50 мг через каждые 6 ч; поддерживающая доза — 50—200 мг/сут) или атенолол (внутривенно 2 болюса по 5 мг с интервалом в 5 мин, потом поддерживающая доза — 100 мг/сут). У больных с пограничными параметрами гемодинамики лечение начинают с небольших доз АБ (метопролол 12,5—25 мг 2 раза в сутки). Орально АБ должны использоваться в лечении ИМ как можно раньше, независимо от параллельного проведения ПЧКА или тромболизиса. Р-АБ должны назначаться в период клинических проявлений ИМ до тех пор, пока не появятся «специфические» осложнения (слабость ЛЖ, брадикардия). Эти ЛС уменьшают ударный объем сердца, который при ИМ уже заметно снижен. Они противопоказаны при ОСН (влажные хрипы выше 10 см над диафрагмой); тяжелой ХСН с малой ФВЛЖ; гипотонии (САД менее 90 мм рт. ст.); брадикардии (ЧСС менее 60 уд/мин); прогрессирующей АВ-блокаде II степени (или PQ более 0,24 с); бронхоспастическом синдроме (даже в анамнезе); выраженной патологии периферических артерий, инсулинзависимом СД. Следует избегать назначения АБ у больных с неясной тахикардией, так как это может вызвать декомпенсацию имеющейся СН у больных с компенсаторной тахикардией. – Также рекомендуем “Тактика при интенсивных болях инфаркта миокарда. Восстановление перфузии ишемизированной зоны миокарда.” Оглавление темы “Диагностика и лечение инфаркта миокарда.”: |
Источник
