Снимок мозга при инсульте

Среди сосудистых патологий инсульт занимает стабильно высокие позиции и с течением времени ситуация с заболеваемостью усугубляется. Инсульт у людей молодого возраста случается все чаще, что грозит им инвалидностью в трудоспособном возрасте.
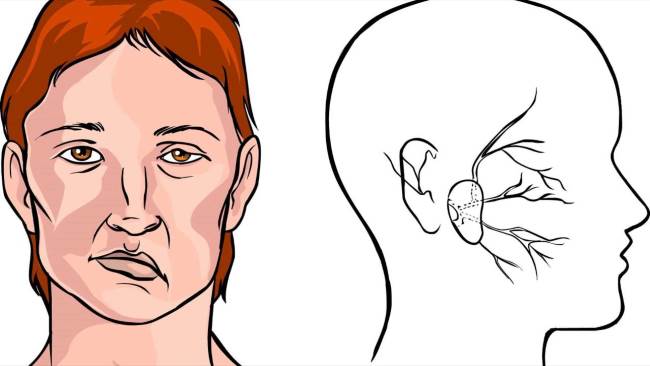
Как выглядит инсульт у людей
Выглядит инсульт у людей (фото 1) как потеря сознания, предобморочное состояние, однако нарушения в головном мозге более серьезные, чем при обычном обмороке. Появляются симптомы инсульта не внезапно – обычно человек ощущает характерные признаки ухудшения здоровья, но мало кто знает, что за ухудшением здоровья последует развитие инсульта.
Первые признаки инсульта появляются в виде внезапной слабости, головокружения, резких болей в голове, зрительных расстройств. Вслед за этими симптомами у пострадавших от инсульта урежается пульс, к лицу приливает кровь, выступает холодный пот на лбу, нарушается речь или двигательная активность, как и инфаркт миокарда, инсульт может провоцировать онемение конечностей или части тела.
Иногда головной мозга поражает микроинсульт (фото в гал.) – его еще называют транзиторными ишемическими атаками. Признаки микроинсульта могут быть не так заметны, поэтому пациенты жалуются лишь несущественные ухудшения здоровья – головокружение, «мушки» в глазах, слабость, предобморочное состояние, не всегда заканчивающееся обмороком. Инсульт лица развивается в виде мышечного пареза одной из сторон.
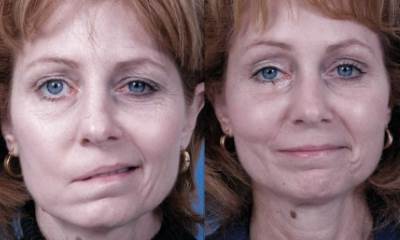
Люди после инсульта
Если у человека случился инсульт, определить предварительно диагноз не сложно. Люди после инсульта (фото 2) имеют характерные признаки, по совокупности которых можно с высокой вероятностью сказать, есть ли кровоизлияние в мозг, или нет. Осложняет инсульт гипертония, если она диагностирована у больного. Врачи выделяют следующие признаки заболевания:
- Появление кривой улыбки – если попросить пострадавшего после инсульта улыбнуться, то его улыбка при инсульте не будет как у здорового человека, поэтому и можно заподозрить неладное. Лицо после инсульта (фото внизу) выглядит страдальческим, уголки губ становятся несимметричными, один опускается вниз, а второй поднимается вверх.
- Речь пострадавших, перенесших приступ, также имеет характерные признаки – инсульт у людей проявляется медленным произношением. Внешне человек похож на пьяного, он может путать слова или вовсе заикаться.
- При просьбе поднять руки обычно инсультники не могут этого сделать синхронно, к тому же одна рука будет ниже другой.
- Если попросить человека высунуть язык, можно заметить, что он становится перекошенным, слабовольно западет на одну сторону.
Инсульт у людей провоцирует все эти признаки, просто какие-то выражены больше, а какие-то меньше. Если оказать помощь в первые три часа после приступа, то в этом случае есть возможность избежать большинства осложнений, которые возникают после острого нарушения мозгового кровообращения.
Мозг после инсульта
Инсульт мозга (см. фото 3) провоцирует патологические изменения, наступающие из-за сосудистых проблем, например, артериальный тромбоз, резко прекращающий доступ кислорода к клеткам головного мозга. 20% кислорода, поступающего в организм, идет на обеспечение деятельного головного мозга – настолько затратные все процессы, происходящие в мозге.
В результате нарушения поступления кислорода в нейронах нарушаются жизненно важные клеточные процессы, они становятся неспособными осуществлять проводниковую функцию. Достаточно пяти минут ишемии, чтобы мозг после инсульта привел к необратимым изменениям в локальных зонах. Даже микроинсульт не проходит бесследно, хотя тяжесть осложнений, безусловно, намного меньше.
Инсульт мозга провоцирует нарушение основных процессов – речи, двигательной активности, мышления. Клетки головного мозга, отвечающие за определенные процессы, постепенно теряют свои функции, а спустя некоторое время и вовсе наступает некроз – смерть клетки. В зависимости от того, какое количество клеток поражено, и проявляется тяжесть инсульта. Место поражения дает визуальные проявления патологии.
Как выглядит геморрагический инсульт
Геморрагический инсульт (см. фото 4) происходит в том случае, если у пациента на фоне сосудистых проблем наблюдается кровоизлияние в мозг. Мозговые нарушения провоцируют атеросклероз, тромбоз и другие патологии сосудов головного мозга. Параллельно с геморрагией развивается отек головного мозга, усугубляющий патологию.
От 50 до 80% таких инсультов заканчиваются летальным исходом. Определить геморрагический инсульт на МРТ очень просто – область кровоизлияния и отечности станет видна в результате сканирования.
Примечательно то, что геморрагический инсульт гораздо реже дает предвестники нарушений. Люди могут вовсе не чувствовать себя дурно, зато угрожающая симптоматика нарастает за считанные секунды. Головная боль при геморрагическом инсульте намного сильнее. Редко может быть инсульт глаза – при внутримозговом кровоизлиянии заметно повреждение мелких сосудов глаз.
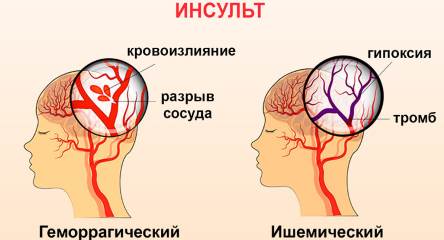
Как проявляется ишемический инсульт
Ишемический инсульт (см. фото 5), как правило, имеет краткий период проявления симптомов патологии. При этом типе поражения головного мозга признаки нарастают медленно, головная боль практически отсутствует, а если и есть, то она слабая, ноющая. На фоне таких признаков практически никогда не повышается давление, как это бывает при геморрагическом инсульте.
После инсульта у пациентов могут возникнуть рвота, непроизвольное мочеиспускание. Первые признаки инсульта у женщины обычно переносятся тяжелее, чем у мужчины и могут быть спровоцированы беременностью, гормональными всплесками, меньшей стрессоустойчивостью женщин. Ишемический инсульт головного мозга может спровоцировать инвалидизацию, но пациенты остаются живы.
Галерея фотографий инсульта
Источник
Магнитно-резонансная томография – один из самых точных и достоверных способов диагностики инсульта. Первые признаки инсульта на МРТ снимках головного мозга появляются уже в первые минуты после начала острого нарушения мозгового кровообращения. Традиционно для диагностики инсульта в первые несколько часов используется компьютерная томография, как более доступный, экономичный и быстрый метод. МРТ, по сравнению с КТ, не только точнее, но и информативнее.
Что такое инсульт
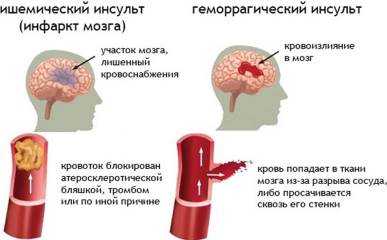
Инсульт – острая патология головного мозга, которая сопровождается тромбозом/закупоркой (ишемический инсульт) или разрывом артерий с последующим внутримозговым или субарахноидальным кровотечением (геморрагический инсульт). Возникающее в результате острое нарушение мозгового кровообращения приводит к отёку мозга, некрозу участков белого или серого вещества, гибели нервных клеток. Симптомы инсульта – внезапная сильная головная боль, помутнение и потеря сознания, тошнота, рвота, паралич конечностей и т.п. неврологические признаки. Острые нарушения мозгового кровообращения находятся на 2 месте по смертности после ишемической болезни сердца – ежегодно из-за инсультов погибает около 6-7 миллионов человек. Опаснее всего геморрагический инсульт с летальностью 40%.
Основные причины инсультов – атеросклероз и гипертоническая болезнь. Отложения холестерина в стенках сосудов нарушают кровообращение, способствуют образованию тромбов, снижают прочность и гибкость артериальной стенки, легко рвущейся при повышении артериального давления.
Можно ли делать МРТ после инсульта
Магнитно-резонансная томография не является противопоказанием при инсульте, если состояние больного стабильно и не требует интенсивной терапии и реанимационных мероприятий, таких как искусственная вентиляция лёгких. Более того, применение МРТ в диагностике острых нарушений мозгового кровообращения позволяет уточнить диагноз, выявить наличие тромбов, атеросклеротических бляшек и обнаружить источник кровоизлияния. Однако если состояние пациента нестабильно и требует интенсивной терапии, от магнитно-резонансной томографии приходится отказываться в пользу менее точной, но более быстрой компьютерной томографии.
Магнитно-резонансная томография при инсульте используется не только для диагностики, но и для оценки динамики восстановления пострадавшей части головного мозга через несколько дней, недель и даже месяцев. Метод идеально подходит для этой цели, так как компьютерная томография не может применяться с такой частотой из-за облучения, и уступает по точности МРТ.
Диагностика инсультов на МРТ
Для диагностики инсульта проводится стандартная магнитно-резонансная томография головного мозга. Применение контраста позволяет увеличить чувствительность метода в спорных случаях – симптомы, похожие на острое нарушение мозгового кровообращения, могут возникать при опухолях, резком снижении уровня глюкозы крови у больных сахарным диабетом и других болезнях.
Какое МРТ делать при инсульте? При подозрении на инсульт исследование проводится в нескольких режимах, в том числе обязательно в ангио-режиме для поиска сосудистой патологии, послужившей причиной заболевания (тромбоз, эмболия, аневризма сосуда или сосудистая мальформация, атеросклероз артерий головного мозга).
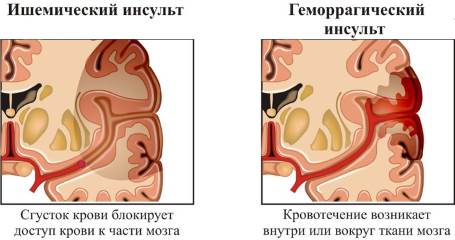
Ишемический инсульт
80% всех инсультов происходит по ишемическому типу. Основная причина ишемического инсульта – тромбоз артерий головного мозга. Реже причиной острого нарушения мозгового кровообращения по ишемическому типу может служить длительный спазм артерий или резкое снижение артериального давления. Закупорка артерии, питающей соответствующий участок головного мозга, приводит к гибели нервных клеток и некрозу тканей. Тяжесть состояния определяется тем, какой сосуд был блокирован, и за что отвечают участки мозга, попавшие в зону некроза.
Признаки ишемического инсульта на МРТ головного мозга
В первые минуты после закупорки сосуда прекращение поступления крови к тканям головного мозга приводит к ишемии или недостатку кислорода и питательных веществ. Если сосуд был перекрыт не полностью, и какая-то часть крови продолжает поступать, ишемия может сохраняться в течении нескольких часов или даже дней – такое состояние называют транзиторной ишемической атакой. Однако если тромб перекрыл артерию полностью, уже через 5-10 минут ишемия приводит к гибели нервных клеток и некрозу тканей мозга – необратимому состоянию.
Изменения на МРТ после ишемического инсульта – в стандартных режимах на снимках отсутствуют явные изменения, однако в некоторых режимах (DWI, ADC) уже через несколько минут после начала инсульта видны четкие признаки ишемии и некроза. В ангио-режиме можно обнаружить тромб, вызывавший закупорку артерии, определить его расположение, протяженность, от которых будет зависеть прогноз.
Через 6 часов после начала острого нарушения мозгового кровообращения по ишемическому инсульту начинают появляться структурные изменения, видные и в других режимах МРТ (FLAIR, T2). Оборудование “видит” участок мозга, подвергшийся некрозу, из-за отека тканей. Такая картина сохраняется на протяжении 1-2 недель. Через 3 недели картина начинает приходить в норму, однако отмерший участок мозга никогда не будет прежним, что частично видно на снимках вне зависимости от того, сколько времени прошло. Если некроз возник в зонах мозга, отвечающих за речь, слух, зрение, двигательную активность, восстановление соответствующих функций может занять месяцы и годы или же не произойти никогда.
Геморрагический инсульт
Геморрагические инсульты или внутримозговые кровоизлияния составляют 15% всех острых нарушений мозгового кровообращения. Непосредственная причина – разрыв артерий головного мозга, ослабленных атеросклеротическими изменениями и повышением артериального давления. Гипертоническая болезнь – один из главных факторов риска геморрагического инсульта.
Признаки геморрагического инсульта на МРТ головного мозга
Изменения на МРТ после геморрагического инсульта появляются на снимках уже через несколько минут после начала болезни. Магнитно-резонансная томография имеет отдельный режим (SWI) для обнаружения крови, что позволяет с высокой точностью установить факт наличия кровоизлияния в головной мозг. Причем расположение, объём и протяженность гематомы имеют прогностическое значение. В сосудистом режиме обнаруживаются артерии головного мозга, с явными признаками атеросклероза.
Через 1-2 часа после кровоизлияния кровь сворачивается, из-за чего соответствующие изменения начинают появляться и на снимках, сделанных в обычных режимах. Область гематомы изменяется, вокруг нее появляется кольцо, обусловленное отеком мозга и нарушением кровообращения. В центре – неоднородная масса, соответствующая сгустку крови. Такая картина сохраняется на протяжении нескольких дней или даже недель и соответствует тяжелому поражению мозга. В некоторых случаях возможно проведение хирургического удаления гематомы, однако на практике из-за высокой летальности (40-70%) и тяжелого состояния пациента такие операции проводятся редко.
Субарахноидальные кровоизлияния
Субарахноидальные кровоизлияния – один из вариант геморрагического инсульта, однако источником кровотечения в этому случае служат разрывы аневризм артерий, расположенных на основании головного мозга. Гематома при субарахноидальном кровоизлиянии находится между мягкой и паутинной мозговой оболочкой. Предрасполагающим фактором также служит гипертоническая болезнь.
Изменения на МРТ после этого типа геморрагического инсульта видны сразу после начала болезни (в режимах SWI и FLAIR). Магнитно-резонансная томография легко обнаруживает кровь в субарахноидальном пространстве. В ангио-режиме можно увидеть непосредственную причину кровоизлияния – аневризму или другой источник кровотечения. В первые несколько дней на МРТ-снимках также могут обнаруживаться ишемические изменения, связанные с реактивным спазмом артерий головного мозга. Как и в случае с геморрагическими инсультами, субарахноидальное кровоизлияние уже через несколько часов видно в других режимах, из-за сворачивания крови.
Острая гипертоническая энцефалопатия
Острая гипертоническая энцефалопатия – патологическое состояние, возникающие из-за повышенного артериального давления (АД выше 200/130 мм. ртутного столба, реже при более низком давлении). Характеризуется возникновением участков ишемии в тканях головного мозга, вплоть до образования микроскопических кровоизлияний. В норме при повышении артериального давления происходит спазм мелких артерий головного мозга, однако при острой гипертонической энцефалопатии этот же спазм может стать запредельным, что и приводит к возникновению участков тканей мозга, испытывающих недостаток кислорода. Резкое расширение спазмированных артерий ведет к отеку мозга. Острая гипертоническая энцефалопатия – предвестник геморрагического инсульта.
На МРТ-снимках признаки гипертонической энцефалопатия проявляются в виде множественных очагов ишемии/микроскопических кровоизлияний в тканях головного мозга. В ангио-режиме одновременно обнаруживается спазм одних и расширение других артерий.
Что показывает МРТ при инсульте и после него
Магнитно-резонансная томография при инсульте позволяет выяснить, какой участок головного мозга был затронут острым нарушением мозгового кровообращения, какова его протяженность, расположение и объём. Вместе с другими прогностическими признаками эти данные важны для последующего прогноза и оценки состояния больного, выбора тактики лечения и оценки результатов терапии.
МРТ также отлично подходит для динамического наблюдения за результатами лечения. Исследование можно повторять столько раз, сколько это необходимо врачу, без вреда для здоровья пациента. Наблюдая за изменениями на снимках, можно оценить эффективность лечения, и при необходимости провести его коррекцию. Все, что покажет МРТ при инсульте, может помочь врачам, в том числе и при подготовке к хирургическому лечению.
Как выглядит инсульт фотоснимках МРТ головного мозга
Геморрагический и ишемический инсульты на большинстве МРТ снимках головного мозга видны в виде пятен неправильной формы, имеющих более темную или более яркую окраску, в зависимости от выбранного режима исследования. Локализация, размер и форма очагов соответствует месту расположения, объёму и границам пораженных тканей.
Источник
Данный системный подход на основе презентации Majda Thurnher и адаптирован для Radiology Assistant Robin Smithus.
Содержание.
Роль КТ и МРТ в диагностике инсульта.
Ранние признаки инфаркта на КТ и МРТ.
Введение.
Цель визуализации у пациентов с острым инфарктом.
- 1) исключить кровотечение.
- 2) дифференцировать мертвую ткань головного мозга и ткань в риске-пенумбры.
- 3) выявить стеноз или окклюзию экстра- и интракраниальных артерий.

Пенумбра: Окклюзия в СМА. Черным указано ткань с необратимыми изменениями или мертвая ткань. Красным выделена ткань-риска или пенумбра.
Ранние признаки инсульта на КТ.
КТ является золотым стандартом для выявления геморрагии в первые 24 часа. Геморрагии также выявляются на МРТ. На КТ возможно определить 60% инфарктов в первые 3-6 часов, остальную часть возможно выявить впервые 24 часа. Общая чувствительность КТ при диагностике инфаркта составляет 64% и специфичность 85%. Ниже представлены ранние признаки на КТ.
КТ ранние признаки инсульта.
- — Зона с гиподенсной плотностью головного мозга.
- — Обскурация чечевицеобразных ядер.
- — Симптом плотной СМА.
- — Островковый ленточный симптом.
- — Потеря островковых очертаний.
Гиподенсная зона головного мозга.
Причиной, по которой визуализируется зона ишемии с цитотоксическим отеком, является нарушение работы натрий-калиевого насоса, что в свою очередь связано со снижением количества АТФ.
Увеличение содержания воды в мозге на 1% приводит к снижению плотности головного мозга на КТ на 2,5 единицы Хаусфильда.
У пациента выше представленного гиподенсивная область головного мозга в правом полушарии. Вытекающий диагноз из данных находок — инфаркт так, как локализация средней мозговой артерии и вовлечение в патологический процесс белого и серого вещества, что типично для инфаркта.
Обнаружение в первые 6 часов гиподенсной зоны является специфичным признаком необратимого ишемического повреждения мозга.
У пациентов с клиникой инсульта и выявленным гиподенсной областью впервые 6 часов есть риск увеличения зона ишемии, ухудшения симптоматики и кровотечения, а также данная группа пациентов имеет более хуже ответ на проводимую медикаментозную терапию в сравнении с пациентами с клиникой инсульта, у которых данная область не выявлена.
Таким образом выявления гиподенсной зоны является неблагоприятным прогнозом. Соответственно, что если гиподенсная зона не выявлена, это благоприятный прогноз.
У данного пациента выявлен гиподенсная область — это инфаркт в области средней мозговой артерии — безвозвратная ишемия головного мозга.
Обскурация чечевицеобразного ядра.
Обскурация чечевицеобразного ядра также ещё называют симптом расплывшегося пятна базальных ядер и является важным признаком инфаркта.
Данный симптом является одним из ранних изменений при инсульте и часто встречаемым признаком инфаркта. Базальные ганглии также часто поражаются при инсульте в средней мозговой артерии.
Обскурация чечевицеобразного ядра.
Островковый ленточный симптом.
Данный симптом включает в себя: гиподенсную зону и отек коры головного мозга в области островка. Данный симптом также относится к ранним проявлениям ишемии в средней мозговой артерии. Область головного мозга, относящаяся к средней мозговой артерии, очень чув- ствительна к гипоксии в связи с тем, что СМА не имеет коллатералей.
Дифференциацию стоит проводить с поражением ГМ при герпесном энцефалите.
Симптом плотной СМА.
Данный симптом проявляется в следствии тромбирования или эмболизации СМА.
У ниже представленного пациента симптом плотной СМА. На КТ ангиография визуализируется окклюзия СМА.
Гемморагический инсульт.
По статистике 15% инсультов в бассейне СМА являются геморрагическими.
Геморрагии хорошо визуализируются на КТ, а также отлично на МРТ при использовании Gradient ECHO.
КТА и КТ-перфузия.
После того, как лучевой диагност обнаружил область ишемии, используя КТ-ангиографию ищет тот сосуд, который вовлечён в патологический процесс.
Нормальная КТА.
Оцените ниже лежащие изображения после того, как оцените — продолжите чтение.
В данном случае признаки инфаркта едва уловимые. Гиподенсная зона в островковой области справа. В данном случае эти изменения соответствуют инфаркту, но у пожилых пациентов с лейкоэнцефалопатией тяжело отдифференцировать эти две разные патологии.
Вышележащие изображения — КТ-ангиография. После выполнения КТА — диагноз инфаркта в области СМА, как на ладоне.
КТ-перфузия (КТП).
При использовании КТ и МРТ-диффузии мы можем с уверенностью найти ту зону, которая ишемизирована, но не сможем сказать о зоне большой ишемической пенумбры (ткань риска).
При помощи перфузии можем ответить на вопрос, какая ткань находится в риске. По статистике 26% пациентам следовало бы выполнить перфузию для уточнения диагноза. Возможности МРТ перфузии и КТ сопоставимы.
Было проведено исследование для сравнения КТ и МРТ, при котором было установлено, что для выполнения КТ, КТА и КТП при условии, что у вас хорошо сложенная команда, требуется 15 минут.
В данном случае была выполнена только КТ так, как выявлено кровоизлияние.
В этом случае изначально выполнены КТ без контрастирования и КТ-перфузия так, как выявлен дефект перфузии было целесообразно выполнение КТ-ангиографии, на которой выявлено диссекция левой внутренней артерии.
МРТ при диагностике острого нарушения мозгового кровообращения.
На PD/T2WI и FLAIR выглядит гиперинтенсивно. На PD/T2WI и FLAIR последовательностях возможно диагностировать до 80% инфарктов впервые 24 часа, но впервые 2-4 часа после инсульта изображение также может быть неоднозначным.
На PD/T2WI и FLAIR продемонстрировано гиперинтенсивность в районе левой средней мозговой артерии. Обратите внимание на вовлечение в процесс лентиформного ядра и островковой доли.
Область с гиперинтенсивным сигналом на PD/T2WI и FLAIR соответствует гиподенсивной области на КТ, что в свою очередь прямой признак гибели клеток мозга.
Диффузно-взвешенное изображение.
DWI наиболее чувствительна к инсульту. В результате цитотоксического отека возникает дисбаланс внеклеточной воды к Броуновскому движению, поэтому данные изменения выявляются отлично на DWI. В норме протоны воды диффундируют внеклеточно, поэтому теряется сигнал. Высокая интенсивность сигнала на DWI указывает на ограничение протонов воды диффундировать внеклеточно.
Представлены ДВИ инфаркт передней, задней, средней мозговой артерии.
Обратите внимание на изображение и предположите, где патология.
После продолжите чтение.
Вывод:
Есть некоторая гиподенсность и отек в левой лобной доли со старостью борозд в сравнении с контр-латеральной стороной.
Далее DWI снимки того же пациента.
После просмотра DWI нет сомнения, что это инфаркт. Именно поэтому DWI называют инсульт последовательностью.
Когда мы сравниваем результаты на T2WI и DWI во времени, мы заметим следующее: В острой фазе T2WI норма, но со временем зона инфаркта станет гиперинтенсивной.
Гиперинтенсивность на T2WI достигает своего максимума между 7 и 30 дней. После этого сигнал начинает угасать.
На DWI гиперинтенсивная область в острой фазе, а затем становится более интенсивной с максимумом на 7 дней.
На DWI у пациента с инфарктом головного мозга визуализируется гиперинтенсивная область примерно на 3 недели после начала заболевания (при инфаркте спинного мозга на DWI визуализируется гиперинтенсивная область на одну неделю!).
На ADC будет сигнал низкой интенсивности с минимальной интенсивностью в первые 24 часа, после сигнал будет увеличиваться в интенсивности и, наконец, становится максимально интенсивным в хроническую стадию.
Псевдо-улучшение на DWI.
Псевдо-улучшение наблюдается на 10-15 день.
Слева показана норма на DWI.
На T2WI там могут быть гиперинтенсивная область в правой затылочной доле в сосудистой территории задней мозговой артерии. В T1WI после введения контрастного препарата на основе гадолиния визуализируется повышение сигнала (зона инфаркта указана стрелкой).
Псевдо-улучшение на ДВИ после 2 недельного инфаркта.
Прежде считалось, что гиперинтенсивный сигнал на DWI — это мертвые ткани. Новейшие исследования доказывают, что некоторые очаги из них вероятно могут быть потенциально обратимым повреждениям.
Это наглядно показано, если сравнить изображения одного и того же пациента DWI в острейшую фазу и Т2WI в хроническую фазу. Размер поражения на DWI намного больше.
МРТ перфузия.
Перфузия на МРТ сопоставима с КТ-перфузией. При МР-перфузии используется болюс с контрастным веществом Gd-DTPA. Т2 последовательности более чувствительны к изменению сигнала, поэтому используются для МР-перфузии.
Зона с дефектом перфузии является безвозвратно ишемизированной тканью или зоной пенумбры (ткань риска). При комбинировании диффузно-взвешенного изображения и перфузии есть возможность отдифференцировать зоны пенумбры и зоны безвозвратной ишемии.
На нижележащих изображениях слева представлена диффузно-взвешенное изображение, на котором возможно выявить ишемизированную ткань. Среднее изображение соответствует мр- перфузии, на котором визуализируется огромная область гипоперфузии. На крайне правом изображении diffusion-perfusion mismatch визуализируется зона ткани-риска, которая отмечена синим и возможно будет сохранена после терапии.
Ниже представлены изображения пациента, у которого были установлены неврологические проявления около часа назад. Постарайтесь выявить патологические изменения, а после продолжите чтение.
Данные изображения соответствуют норме, поэтому следует перейти к диффузно-взвешенному изображению. Взгляните на следующие изображения.
На DWI выявляется зона ограничения диффузии, и если после выполнения перфузии не будет выявляться зона перфузии, то следовательно нет смысла выполнять тромболизис.
На выше лежащих изображениях визуализируется инфаркт в бассейне СМА. На КТ четко визуализируются необратимые изменения. Далее представлены DWI и перфузия. При сопоставлении зон становится ясно, что не нужно выполнять тромболизис
Выше представлены ADC и DWI map.
При ознакомлении с перфузионными изображениями, то визуализируется несоответствие. В левом полушарии выявлена область гипоперфузии. Данный пациент абсолютный кандидат на тромболитическую терапию.
- Acute stroke: usefulness of early CT findings before thrombolytic therapyby R von Kummer et al.
Radiology 1997, Vol 205, 327-333, - Early CT finding in cerebral infarction: obscuration of the lentiform nucleusby N Tomura et al
Radiology 1988, Vol 168, 463-467 - State-of-the-Art Imaging of Acute Strokeby Ashok Srinivasan et al
RadioGraphics 2006;26:S75-S95
Источник
