Смерть от геморрагического инфаркта

Геморрагический инфаркт – это одна из разновидностей нарушения кровообращения или невозможности оттока венозной крови, что препятствует поступлению с кровью кислорода к пораженным участкам. Как же именно характеризуется геморрагический тип инфаркта, как диагностируется и лечится, узнайте далее.
Что это за инфаркт?
Многие ассоциируют инфаркт с болезнью сердца, однако этот медицинский термин имеет более широкую трактовку и означает омертвение ткани из-за неправильного кровоснабжения. Это явление может поразить практически любой орган – и мозг, и легкие, и кишечник и т. д. Оно возникает вследствие таких причин, как:
- нарушение подачи кислорода к клеткам;
- разрыв кровоснабжающего сосуда;
- закупорка вены тромбом или эмболией (сгустком жира, пузырьком воздуха и т. п.).
Что же означает именно геморрагическая разновидность инфаркта? Это пропитывание кровью пораженного органа, поэтому часто такой вид повреждения также называется красным инфарктом. Как уже было указано, это травма органа вследствие разлива крови в нем. Конечно же, в таком состоянии клетки органа уже не могут нормально выполнять свои функции. Клетки головного мозга, например, без протока эритроцитов начинают отмирать через 5-10 минут, а легких – через 20 минут.
Иногда также встречается белый инфаркт с геморрагическим венцом. В таком случае та часть органа, что недополучает кровь, приобретает бледный цвет, а ее периметр, напротив, покрывается кровоизлияниями вследствие появления микроразрывов сосудов. Именно так зачастую происходит известный всем инфаркт миокарда.

В зависимости от преобладающего типа ветвления кровеносных сосудов в органе форма пораженного участка может быть двух типов:
- Конусовидная. В легких, почке и селезенке присутствует четкое деление на омываемые кровью участки и раздельное ветвление сосудов, поэтому в них геморрагический инфаркт имеет форму конуса.
- Неопределенной. В сердце или головном мозге нет такого однозначного распределения, поэтому размер и вид пораженного инфарктом участка невозможно предсказать.
Вследствие инфаркта происходит следующее:
- Кровь длительное время бесконтрольно вытекает прямо внутрь органа.
- Нормальное снабжение кислородом клеток той части органа, которую снабжал кровеносный сосуд, прекращается.
- Клетки органа без снабжения кислородом начинают погибать.
- Клетки застойной крови также начинают отмирать, чем усугубляют общую ситуацию.
В пораженных участках ткани сердце продолжает откачивать кровь через вены. В сосудах возникает пониженное давление, поэтому туда может начать притекать кровь из параллельных сосудов – коллатералей. Иногда это помогает сохранить работоспособность части органа на некоторое время.
Геморрагический инфаркт – это грозное явление, которое невозможно эффективно лечить в домашних условиях, поэтому при первых же подозрениях на приступ следует немедленно вызвать «Скорую помощь» и госпитализировать пострадавшего.
Особенности поражения разных органов
Так как кровеносная система пронизывает весь человеческий организм и снабжает кислородом все органы, любой из них может испытать на себе геморрагический инфаркт. Наиболее часто поражаемые системы рассмотрим далее.
Легкие
Своевременная терапия позволит полностью нормализовать состояние болезни. Наиболее вероятно, что внутреннее кровоизлияние локализуется, зарубцуется и появится киста. При этом не исключено развитие пневмонии. Более неблагоприятный прогноз ставится в случае, если геморрагический инфаркт осуществляется повторно, причем поражает и мелкие сосудистые ветви. Не исключается вероятность дыхательной или сердечной недостаточности, если происходит закупорка крупных легочных ветвей с выключением одной или двух долей. Подробнее о инфаркте легкого читайте здесь.
Кишечник
При поражении кишечника может пострадать как небольшая его часть, так и весь орган полностью. Особенность заключается в том, что границы поражения четко очерчены, что связано со строением кровеносной системы кишечника. Возможно, потребуется срочное оперативное вмешательство и удаление поврежденной ткани. Врачи дают высокие шансы на благополучный исход и практически полное выздоровление.
Головной мозг
Геморрагический инфаркт головного мозга – это опаснейшее явление. В первые сутки после удара погибает около 80% пациентов. Преимущественно поражается серое вещество мозга (кора), но не исключен инфаркт мозговых желудочков или продолговатого мозга. К сожалению, это практически смертный приговор, потому что именно продолговатый мозг отвечает за ежесекундно необходимые жизненные функции – биение сердца, дыхание, терморегуляцию. В других случаях шанс выжить выше, но чаще всего пострадавший получает инвалидность или частичный паралич.

Сердце
Инфаркт миокарда – один из наиболее частых опасных последствий ишемической болезни сердца. Мышца снабжает кровью не только весь организм в целом, но и себя. При этом так называемая коронарная артерия, осуществляющая подачу крови к самому сердцу, вследствие ее сужения уже не может обеспечивать поступление кислорода к миокарду, и он подвергается некрозу, однако в редких случаях такое сужение приводит к разрыву артерии, и кровь изливается в миокард. Такой приступ часто приводит к острой недостаточности кровообращения и дыхания.
Только в редких случаях под воздействие геморрагического инфаркта подпадают и другие органы – селезенка, печень, почки, глаза. Как правило, это последствие уже совершенно нездорового состояния кровеносных сосудов, которое наступает после поражения основных жизненных органов либо параллельно с ними.
Причины и факторы риска
Причиной геморрагического инфаркта в подавляющем большинстве случаев является разрыв мелкого кровеносного сосуда в органе. Этот разрыв, в свою очередь, происходит на фоне повышенного артериального давления, особенно во время гипертонического криза. Сочетание высокого артериального давления с ослаблением либо хрупкостью стенок кровеносных сосудов и является главным спусковым крючком необратимых процессов в тканях.
Даже при резком изменении атмосферного давления риск инфаркта возрастает, поэтому если вы знаете о неважном состоянии стенок ваших кровеносных сосудов и склонности к гипертонии при каждом повышении давления принимайте профилактические меры.
В редких случаях геморрагический инфаркт – следствие закупорки кровеносного сосуда, а не его разрыва. Обычно это происходит при появлении застрявшего сгустка крови в вене. Такой тромб не позволяет крови нормально циркулировать по органу. Сердце продолжает работать, а артерия – накачивать орган кровью, но оттока нет. В результате происходит местное избыточное повышение кровяного давления, и ткани пропитываются венозной кровью.
Бывают случаи, когда к геморрагическому инфаркту приводит резкое сужение просвета кровеносных сосудов. При нездоровом состоянии стенок капилляров и их повышенной проницаемости это служит причиной разлива крови в органе.
Далее перечислим факторы, повышающие риск возникновения геморрагического инфаркта:
- прием препаратов, снижающих густоту крови (это может быть даже обычный Аспирин, поэтому не допускайте его бесконтрольного применения);
- прием медикаментов, снижающих эластичность кровеносных сосудов;
- гемофилия – пониженная свертываемость крови;
- сахарный диабет обеих видов;
- проявления атеросклероза сосудов в разных формах;
- воспаление мозга (энцефалит);
- злокачественные (раковые) и доброкачественные опухоли мозга, сердца, легких и других органов;
- пожилой возраст.

Также вероятность инфаркта повышается из-за неправильного образа жизни. Так, спусковым крючком могут стать:
- большие физические нагрузки;
- стрессы;
- курение табака и сильнодействующих веществ;
- токсическое воздействие на организм (например, на производстве);
- перегрев организма на солнце;
- алкоголизм;
- наркомания.
Симптомы
Основные признаки геморрагического инфаркта зависят от того, какой орган подвергся поражению, поэтому каждый случай заслуживает отдельного рассмотрения:
- Легкие. Кашель, кровохаркание с прожилками крови и даже значительными сгустками, резкая постоянная боль в любой части грудины. В тяжелых случаях возникает одышка, а кожа становится синюшного цвета. При этом возрастает частота сердечных сокращений, что сопровождается явлениями сердечной недостаточности, пульсацией и набуханием вен шеи.
- Мозг. Судороги, онемение конечностей, потеря чувствительности кожи, покраснение лица, постоянное сильное головокружение, обморок, коматозное состояние. Человек не может нормально говорить, мимические мышцы работают асинхронно – улыбка кривая, один уголок рта опущен или поднят выше другого. Язык во рту лежит не по центру, глотание затруднено. Не получается одновременно поднять обе руки.
- Сердце. Неровный пульс, острая боль в области грудины или между лопатками, нехватка воздуха для дыхания, бледность лица, артериальное давление ниже нормы (возможно, после кратковременного резкого повышения).
- Кишечник. Боли в животе, тошнота, рвота (не приносит облегчения состояния), непроходимость, запор, вздутие живота.
- Почка. Постоянная острая боль в боку, кровь в моче (гематурия).
- Глаз. Кровь вытекает внутрь глаза через лопнувший кровеносный сосуд со всеми последствиями. Как правило, возникает на фоне запущенного сахарного диабета.
Диагностика
Врач ставит диагноз по клинической картине. Для точного его подтверждения исходит из результатов объективных методов исследования, то есть компьютерной томографии (КТ), МРТ, рентгена. Помимо этого, врач просит предоставить достаточную информацию об образе жизни и обстоятельствах возникновения критической ситуации. Если больной не в состоянии поделится данной информацией, на помощь должны прийти родственники или друзья.
Лечение
Геморрагический инфаркт любого органа требует немедленной госпитализации, иначе даже при изначально не самой опасной его форме возможен быстрый летальный исход. Современная медицина не знает надежного способа восстановления лопнувшего кровеносного сосуда, поэтому лечение происходит либо с помощью удаления участка ткани вместе с поврежденным капилляром, либо путем оказания мер для скорейшего заживления пораженной зоны (например, если размеры артерии не позволяют произвести хирургическое вмешательство).
Также проводятся противоотечные мероприятия – ограничение потребления воды и других жидкостей, возможен прием мочегонных препаратов. Это делается для уменьшения количества крови, вытекающей через поврежденный сосуд и для повышения ее густоты. Обычно во избежание осложнений врач прописывает антикоагулянты с параллельным контролем над свертываемостью крови. При инфаркте в мозгу возможен прием ноотропов (нейрометаболических стимуляторов) – препаратов для улучшения работы нервных клеток мозга.

Практически во всех случаях геморрагического инфаркта прописываются болеутоляющие лекарства.
Профилактика
Конечно же, инфаркт геморрагического типа не может случиться со здоровыми сосудами. Если же они повреждены, организм задолго до приступа подает об этом сигналы в виде головных болей, постоянной гипертонии, учащенного сердцебиения и т. п. Все эти симптомы должны стать причиной превентивного визита к врачу-кардиологу. Он назначит лечение по восстановлению здоровья сосудов, что и позволит избежать инфаркта.
В любом случае постарайтесь в угрожающий период снизить любые физические и психологические нагрузки, питаться здоровой пищей, ограничить или прекратить потребление алкоголя и курение. Подробнее о профилактике инфаркта – читать тут.
Если вы знаете о «склонности» своей крови формировать тромбы, постарайтесь не провоцировать их появление неправильным питанием и приемом внутрь коагулирующих кровь веществ.
Геморрагический инфаркт поражает легкие, мозг, сердце (миокард) и кишечник. Другие органы либо поражаются очень редко, либо не являются столь жизненно важными. В любом случае при первых же подозрениях на приступ нужно вызвать бригаду скорой помощи, чтобы не допустить различных осложнений и даже летального исхода.
Источник
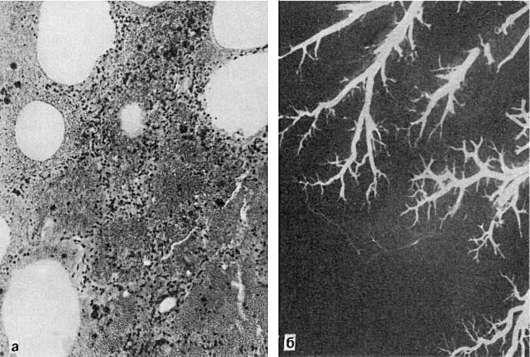 Рис. 48. Геморрагический инфаркт легкого:
Рис. 48. Геморрагический инфаркт легкого:
а – альвеолы заполнены кровью; б – ангиорентгенограмма легкого
121
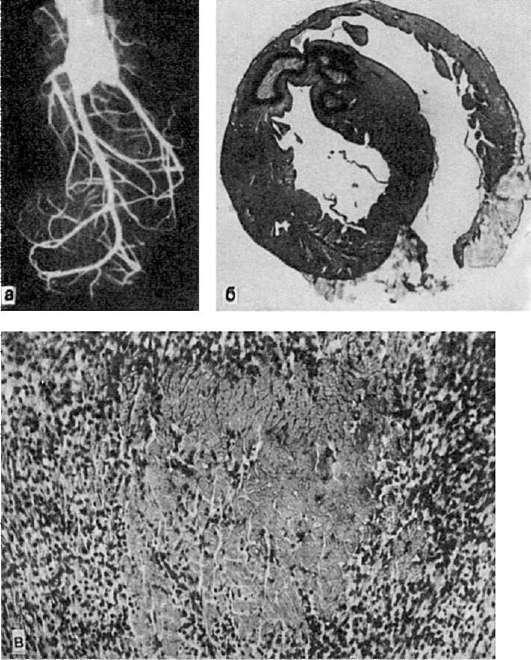 Рис. 49. Инфаркт миокарда:
Рис. 49. Инфаркт миокарда:
а – ангиорентгенограмма сердца кролика, у которого был воспроизведен инфаркт миокарда (перевязка нисходящей ветви левой венечной артерии); сосуды зоны ишемии не инъецированы; б – фокусы ишемического инфаркта, окруженные зоной геморрагий; в – участок некроза миокарда, окруженный грануляционной тканью
Она образуется в результате того, что спазм сосудов по периферии инфаркта сменяется паретическим их расширением и развитием кровоизлияний. Такой инфаркт находят в почках, миокарде.
122
При красном (геморрагическом) инфаркте участок омертвения пропитан кровью, он темнокрасный и хорошо отграничен (см. рис. 48). Благоприятным условием для такого геморрагического пропитывания является венозный застой. Определенное значение для развития красного инфаркта имеют и особенности ангиоархитектоники органа (анастомозы между бронхиальной и легочной артериями). Встречается геморрагический инфаркт, как правило, в легких, редко – в кишечнике, селезенке, почках.
Наибольшее клиническое значение имеют инфаркты сердца (миокарда), головного мозга, легких, почек, селезенки, кишечника.
Всердце инфаркт обычно белый с геморрагическим венчиком, имеет неправильную форму, встречается чаще в левом желудочке и межжелудочковой перегородке (рис. 49), крайне редко – в правом желудочке и предсердиях. Омертвение может локализоваться под эндокардом (субэндокардиальный инфаркт), эпикардом(субэпикардиальный инфаркт) или охватывать всю толщу миокарда (трансмуральный инфаркт). В области инфаркта на
эндокарде нередко образуются тромботические, а на перикарде – фибринозные наложения, что связано с развитием реактивного воспаления вокруг участков некроза. Чаще всего инфаркт миокарда встречается на фоне атеросклероза и гипертонической болезни и рассматривается как самостоятельное заболевание (см. Ишемическая болезнь сердца).
Вголовном мозге чаще возникает белый инфаркт, который быстро размягчается (очаг серого размягчения мозга, рис. 50). Если инфаркт образуется на фоне значительных расстройств кровообращения, венозного застоя, то очаг омертвения мозга пропитывается кровью и становится красным (очаг красного размягчения мозга). Инфаркт локализуется обычно в подкорковых узлах, разрушая проводящие пути мозга, что проявляется параличами. Инфаркт мозга, как и инфаркт миокарда, чаще всего встречается на фоне атеросклероза и гипертонической болезни и является одним из проявлений цереброваскулярных заболеваний.
Влегких в подавляющем большинстве случаев образуется геморрагический инфаркт (см. рис. 48). Он хорошо отграничен, имеет форму конуса, основание которого обращено к плевре. На плевре в области инфаркта появляются наложения фибрина (реактивный плеврит). У острия конуса, обращенного к корню легкого, нередко обнаруживается тромб или эмбол в ветви легочной артерии. Омертвевшая ткань плотна, зерниста, темно-красного цвета.
Геморрагический инфаркт легких обычно возникает на фоне венозного застоя, причем развитие его в значительной мере определяется особенностями ангиоархитектоники легких, наличием анастомозов между системами легочной и бронхиальных артерий. В условиях застойного полнокровия и закрытия просвета ветви легочной артерии в область
123
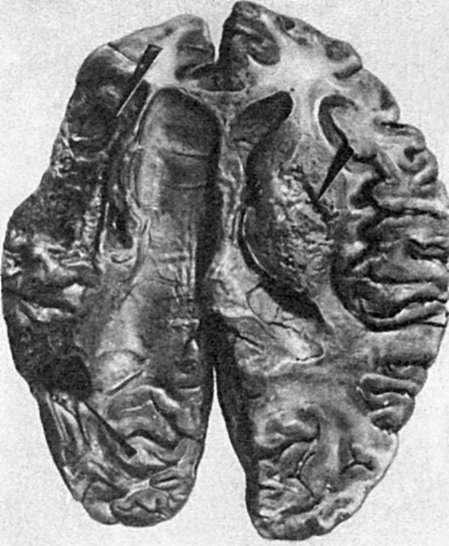 Рис. 50. Очаг размягчения (справа) и киста (слева) в головном мозге (показано стрелками)
Рис. 50. Очаг размягчения (справа) и киста (слева) в головном мозге (показано стрелками)
омертвения ткани легкого из бронхиальной артерии поступает кровь, которая разрывает капилляры и изливается в просвет альвеол. Вокруг инфаркта нередко развивается воспаление легочной ткани(периинфарктная пневмония). Массивный геморрагический инфаркт легкого может быть причиной надпеченочной желтухи. Белый инфаркт в легких – исключительная редкость. Возникает он при склерозе и облитерации просвета бронхиальных артерий.
В почках инфаркт, как правило, белый с геморрагическим венчиком, конусовидный участок некроза охватывает либо корковое вещество, либо всю толщу паренхимы (см. рис. 47). При закрытии основного артериального ствола развивается тотальный или субтотальный инфаркт почки. Своеобразной разновидностью инфарктов являются симметричные некрозы коркового вещества почек, ведущие к острой почечной недостаточности. Развитие ишемических инфарктов почек связано обычно с тромбоэмболией, реже – с тромбозом ветвей почечной артерии, осложняющим ревматизм, затяжной септический эндокардит,
124
гипертоническую болезнь, ишемическую болезнь сердца. Редко при тромбозе почечных вен возникает венозный инфаркт почек.
Вселезенке встречаются белые инфаркты (см. рис. 46), нередко с реактивным фибринозным воспалением капсулы и последующим образованием спаек с диафрагмой, париетальным листком брюшины, петлями кишечника. Ишемические инфаркты селезенки связаны с тромбозом и эмболией. При тромбозе селезеночной вены иногда образуются венозные инфаркты.
Вкишечнике инфаркты геморрагические и нередко подвергаются гангренозному распаду, что ведет к прободению стенки кишки и развитию перитонита.
Редко инфаркты встречаются в сетчатке глаза, печени, мышцах, костях.
Причины развития инфаркта – длительный спазм, тромбоз или эмболия артерии, а также функциональное напряжение органа в условиях недостаточного его кровоснабжения. Огромное значение для возникновения инфаркта имеет недостаточность анастомозов и коллатералей, которая зависит от степени поражения стенок артерий и сужения их просветов (атеросклероз, облитерирующий эндартериит), от степени нарушения кровообращения (например, венозного застоя) и от уровня выключения артерии тромбом или эмболом.
Поэтому инфаркты возникают обычно при тех заболеваниях, для которых характерны тяжелые изменения артерий и общие расстройства кровообращения (ревматические болезни, пороки сердца, атеросклероз, гипертоническая болезнь, затяжной септический эндокардит). Острой недостаточностью коллатерального кровообращения обусловлено и развитие инфаркта при функциональном отягощении органа, обычно сердца, кровообращение которого нарушено. С недостаточностью анастомозов и коллатералей связано развитиевенозных инфарктов при тромбозе
вен в условиях застойного полнокровия. Для возникновения инфаркта большое значение имеет такжесостояние тканевого обмена, т.е. метаболический фон, на котором развивается ишемический инфаркт. Обмен веществ в органах и тканях, в которых возникает инфаркт, как правило, нарушен в связи с гипоксией, обусловленной общими расстройствами кровообращения. Лишь закупорка крупных магистральных артерий может привести к омертвению без предшествующих расстройств кровообращения и метаболических нарушений в ткани.
Исход инфаркта. Исход зависит от особенностей причинного фактора и заболевания, которое осложняет инфаркт, от состояния организма и органа, в котором он развивается, и от размеров инфаркта.
Небольшие фокусы ишемического некроза могут подвергаться аутолизу с последующей полной регенерацией. Наиболее частый благоприятный исход инфаркта, развивающегося по
125
типу сухого некроза, – его организация иобразование рубца (рис. 51). Организация инфаркта может завершиться его петрификацией или гемосидерозом, если речь идет об организации геморрагического инфаркта. На месте инфаркта, развивающегося по типу колликвационного некроза, например в мозге, образуется киста.
Неблагоприятный исход инфаркта – его гнойное расплавление, которое обычно связано с тромбобактериальной эмболией при сепсисе.
Значение инфаркта. Для организма значение инфаркта чрезвычайно велико и прежде всего потому, что инфаркт – это ишемический некроз. Все, что было сказано о значении некроза, относится и к инфаркту. Однако важно отметить, что инфаркт является одним из самых частых и
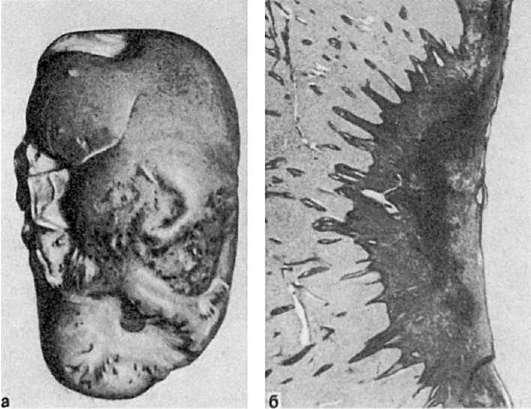 Рис. 51. Организация инфаркта:
Рис. 51. Организация инфаркта:
а – втянутые рубцы на поверхности почки после заживления инфаркта; б – рубец на месте инфаркта в селезенке (лупа)
грозных осложнений ряда сердечно-сосудистых заболеваний. Это прежде всего атеросклероз и гипертоническая болезнь. Необходимо отметить также, что инфаркты при атеросклерозе и гипертонической болезни наиболее часто развиваются в жизненно важных органах – сердце и головном мозге, и это определяет высокий процент случаев скоропостижной смерти и инвалидизации. Медико-социальное значение инфаркта миокарда и его последствий
126
позволило выделить его как проявление самостоятельного заболевания – ишемической болезни сердца.
Исход некроза. При благоприятном исходе вокруг омертвевших тканей возникает реактивное воспаление, которое отграничивает мертвую ткань. Такое воспаление называется демаркационным, а зона отграничения -демаркационной зоной. В этой зоне
кровеносные сосуды расширяются, возникают полнокровие, отек, появляется большое число лейкоцитов, которые высвобождают гидролитические ферменты и расплавляют (рассасывают) некротические массы. Вслед за этим размножаются клетки соединительной ткани, которая замещает или обрастает участок некроза. При замещении мертвых масс соединительной тканью говорят об ихорганизации. На месте некроза в таких случаях образуется рубец (рубец на месте инфаркта – см. рис. 51). Обрастание участка некроза ведет к его инкапсуляции (рис. 52). В мертвые массы при сухом некрозе и в очаг омертвения, подвергшийся организации, могут откладываться соли кальция. В этом случае развиваетсяобызвествление (петрификация) очага некроза (см. Минеральные дистрофии). В некоторых случаях в участке омертвения отмечается образование кости – оссификация. При рассасывании тканевого детрита и формировании капсулы, что встречается обычно при влажном некрозе и чаще всего в головном мозге, на месте омертвения появляется полость – киста (см. рис. 50).
Неблагоприятный исход некроза – гнойное расплавление очага омертвения. Таково гнойное расплавление инфарктов при сепсисе (такие инфаркты называют септическими). В исходе некроза на ранних этапах внутриутробного развития возникает порок органа, части тела.
Значение некроза. Оно определяется его сущностью – «местной смертью», поэтому некроз жизненно важных органов нередко ведет к смерти. Таковы инфаркты миокарда, ишемические некрозы головного мозга, некрозы коркового
127
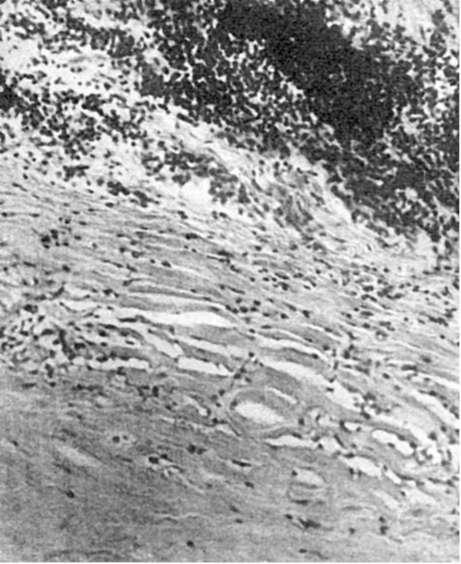 Рис. 52. Участок некроза (внизу), окруженный фиброзной капсулой (инкапсуляция некроза)
Рис. 52. Участок некроза (внизу), окруженный фиброзной капсулой (инкапсуляция некроза)
вещества почек, прогрессирующий некроз печени, острый панкреонекроз. Нередко омертвение ткани является причиной тяжелых осложнений многих заболеваний (разрыв сердца при миомаляции, параличи при гипертоническом инсульте, инфекции при массивных пролежнях и т.д.), а также интоксикации в связи с воздействием на организм продуктов тканевого распада (например, при гангрене конечности). Гнойное расплавление очага омертвения может быть причиной гнойного воспаления серозных оболочек, кровотечения, сепсиса. При так называемом благоприятном исходе некроза его последствия бывают весьма значительными, если он имел место в жизненно важных органах (киста в головном мозге, рубец в миокарде).
Смерть, признаки смерти, посмертные изменения
Смерть как биологическое понятие является выражением необратимого прекращения жизнедеятельности организма. С наступлением смерти человек превращается в мертвое тело, труп (cadaver).
128
В зависимости от причины, ведущей к наступлению смерти, различают естественную (физиологическую), насильственную и смерть от болезней.
Естественная смерть наступает у людей старческого возраста и долгожителей в результате естественного (физиологического) изнашивания организма (физиологическая смерть). Срок жизни человека не установлен, однако, если руководствоваться продолжительностью жизни долгожителей нашей планеты, он может составлять 150 лет и больше.
Понятен интерес к проблеме старости и старения, которой занимается особая отрасль медико-биологической науки – геронтология (от греч. geron – старый и logos – учение), и к заболеваниям старческого возраста, изучаемым гериатрией (от греч. geron – старый
и iatreia – лечение), являющейся разделом геронтологии.
Насильственная смерть наблюдается в результате таких действий (умышленных или неумышленных), как убийство, самоубийство, смерть от различного рода травм (например, уличная, производственная или бытовая травма), несчастных случаев (например, транспортная катастрофа). Насильственная смерть, являясь социально-правовой категорией, изучается судебной медициной и органами юстиции.
Смерть от болезней возникает в результате несовместимости жизни с теми изменениями в организме, которые вызваны патологическими (болезненными) процессами. Обычно смерть от болезни наступает медленно и сопровождается постепенным угасанием жизненных функций. Но иногда смерть наступает неожиданно, как бы среди полного здоровья – внезапная, или скоропостижпая смерть. Наблюдается она при скрыто протекающем или
достаточно компенсированном заболевании, при котором внезапно развивается смертельное осложнение (обильное кровотечение при разрыве аневризмы аорты, острая ишемия миокарда при тромбозе венечной артерии сердца, кровоизлияние в мозг при гипертонической болезни и т.д.).
В зависимости от развития обратимых или необратимых изменений
жизнедеятельности организма различают смерть клиническую и биологическую.
Клиническая смерть характеризуется остановкой дыхания и кровообращения, однако эти изменения жизнедеятельности организма в течение нескольких минут (время переживания коры головного мозга) обратимы. В основе клинической смерти лежит своеобразное гипоксическое состояние (прежде всего ЦНС) в связи с прекращением кровообращения и отсутствием центральной его регуляции.
Наступлению клинической смерти предшествует агония (от греч. agon – борьба), отражающая некоординированную деятельность гомеостатических систем в терминальном периоде
129
(аритмии, паралич сфинктеров, судороги, отек легких). Поэтому агонию, которая может длиться от нескольких минут до нескольких часов, относят к так называемым терминальным состояниям, заканчивающимся клинической смертью. При терминальных состояниях (агония, шок, кровопотеря и т.д.) и клинической смерти используют комплекс реанимационных (от лат. re и animatio – оживление) мероприятий. Основные закономерности угасания и восстановления жизненных функций человека изучает особый раздел медицины, называемый реаниматологией.
Биологическая смерть – необратимые изменения жизнедеятельности организма, начало аутолитических процессов. Однако гибель клеток и тканей при наступлении биологической смерти происходит не одновременно. Первой погибает ЦНС; уже через 5-6 мин после остановки дыхания и кровообращения происходит разрушение ультраструктурных элементов паренхиматозных клеток головного и спинного мозга. В других органах и тканях (кожа, почки, сердце, легкие и т.д.) этот процесс растягивается на несколько часов и даже суток, общая структура многих органов и тканей, наблюдаемая после смерти под световым микроскопом, довольно долго сохраняется, лишь при электронно-микроскопическом исследовании отмечается деструкция ультраструктур клеток. Поэтому патологоанатом, изучая микроскопически материал, взятый от трупа, может судить о характере патологических изменений органов и тканей.
В связи с тем что после смерти гибель многих органов и тканей растягивается на сравнительно долгое время, материал, взятый от трупа, используют для трансплантации (пересадки) органов и тканей. В настоящее время в клинической практике широко применяются трупная кровь для переливания, консервированные ткани (роговица, кожа, кости, сосуды) и органы (почка) трупа для трансплантации.
Вскоре после наступления биологической смерти появляется ряд признаков смерти и посмертных изменений: охлаждение трупа; трупное окоченение; трупное высыхание; перераспределение крови; трупные пятна; трупное разложение.
Охлаждение трупа (algor mortis) развивается в связи с прекращением после смерти выработки в теле тепла и выравниванием температуры
мертвого тела и окружающей среды. Если перед смертью у больного была очень высокая температура или в длительном атональном периоде наблюдались судороги, то охлаждение трупа происходит медленно. В ряде случаев (смерть от столбняка, отравления стрихнином) в ближайшие часы после смерти температура трупа может повышаться.
Трупное окоченение (rigor mortis) выражается в уплотнении произвольных и непроизвольных мышц. Оно обусловлено исчезновением после смерти из мышц аденозинтрифосфорной кислоты и накоплением в них молочной кислоты. Трупное окоченение развивается обычно через 2-5 ч после смерти и к концу суток охватывает всю мускулатуру. Сначала окоченению подвергаются жевательные и мимические мышцы лица, затем мышцы шеи, туловища и конечностей. Мышцы становятся плотными: чтобы согнуть в суставе конечность, приходится
130
Источник
