Скрытая сердечная недостаточность это

Чем старше становится человек, тем больше проблем со здоровьем у него возникает. Хронические заболевания сердца и сосудов давно и успешно конкурируют с онкологической патологией по летальности на 10 000 населения. Скрытая сердечная недостаточность входит в круг наиболее распространенных болезней. Под данной патологией медики подразумевают неспособность сердца снабжать органы и системы человеческого организма необходимым объемом крови. Это приводит к нарушению питания тканей и возникновению состояния гипоксии. Скрытая сердечная недостаточность диагностируется у 5 — 7% людей старше 50 лет, а у лиц более преклонного возраста эта цифра достигает 15 — 20%.
Классификация хронической недостаточности сердечной деятельности
Скрытая сердечная недостаточность считается ранней стадией развития этой грозной патологии. Все хронические нарушения работы сердца в мировой медицинской литературе классифицируются следующим образом:
- Первая стадия заболевания или скрытая сердечная недостаточность в обычной практике кардиолога проявляется одышкой, выраженной тахикардией при физической нагрузке, быстрой утомляемостью.
- Если у пациента наблюдается застой в малом или большом круге кровообращения, говорят о 2-й стадии хронической сердечной недостаточности. В начальном периоде этого процесса отмечается сердцебиение, тахикардия и одышка при незначительной физической активности. Основные нарушения происходят в малом круге кровообращения, что часто приводит к цианозу кожных покровов, сухому кашлю и кровохарканью. При появлении отеков можно смело утверждать о том, что в процесс сердечной недостаточности вовлечен большой круг кровообращения.
- Третья стадия заболевания представляет собой апофеоз нарушений сердечной деятельности. В процесс втянуто большинство органов и систем человеческого организма. Основным проявлением последней стадии является клиника полиорганной недостаточности.
Помимо данной классификации, существует и разделение сердечной недостаточности на 4 класса по выраженности патологии и влиянию этого заболевания на другие органы больного.
Причины развития скрытой сердечной недостаточности
Возникновение заболевания обусловлено уменьшением сократительной способности миокарда.
При возникновении подобной патологии количество поступающей в сердце крови значительно превышает его возможности по перекачке ее в артерии. Это и приводит к застойным явлениям в сосудистом русле.
Причины возникновения слабости сердечной мышцы достаточно разнообразны, но для удобства классификации их разделили на две большие группы. К первой группе относят все заболевания, поражающие стенку сердца и приводящие к нарушению обмена веществ в миокарде:
- Инфекционные и воспалительные процессы в мышечной массе сердца. Это миокардиты различного генеза, токсическое отравление миокарда различными ядами, алкоголем и наркотиками.
- Нарушение трофики сердечной мышцы вследствие острой анемии и других процессов в человеческом организме, приводящих к снижению общего объема крови в сосудистом русле.
- Различные гормональные заболевания, нарушение обмена веществ, авитаминоз.
Вторая группа причин развития скрытой сердечной недостаточности представляет собой заболевания, основой которых становятся патологические изменения в самом сердце. Сюда можно отнести различные пороки сердца или процессы тромбообразования в коронарных сосудах. Они приводят к перегрузке правого или левого желудочков, или, чаще всего, к нарушению работы всего сердца.
Механизм развития скрытой сердечной недостаточности
Независимо от причин, вызвавших нарушения в нормальной работе сердца, организм пациента пытается компенсировать подобную проблему собственными силами. Это приводит к включению различных экстракардинальных факторов, которые должны стабилизировать работу всей ССС в новых патологических условиях.
Что же происходит с работой сердца в этом случае:
- Система собственной иннервации сердца усиливает силу сердечных сокращений.
- При повышении давления на устье полых вен рефлекторно учащается ритм работы сердца и пропорционально увеличивается число сердечных сокращений.
- Для скорейшего и полного опорожнения сердца расширяются артериолы и капилляры, что приводит к падению диастолического давления.
- Органы и системы человеческого организма резко увеличивают поглощение кислорода своими тканями.
Все эти процессы характерны для начальной стадии скрытой сердечной недостаточности. При дальнейшем развитии болезни происходит эффект обратной связи: сердечный выброс уменьшается, количество крови в желудочках становиться чрезмерным, что приводит к развитию тоногенной дилатации миокарда. Этот процесс, в свою очередь, вызывает излишнюю нагрузку на волокна сердечной мышцы и приводит к гипертрофии миокарда.
Длительная гипертрофия сердечной мышцы провоцирует быстрое изнашивание тканей, развитие в сердце дистрофических и склеротических процессов.
Это вызывает увеличение сердечных полостей и еще больше усложняет процесс перекачивания крови в сосуды. Подобный замкнутый круг приводит к застою в артериях и венах, провоцирует общее нарушение гемодинамики.
Клиника скрытой сердечной недостаточности
Начальная стадия данного заболевания протекает практически при полном отсутствии симптоматики. Нарушение работы сердца могут проявляться в появлении выраженной одышки при физической нагрузке, быстрой утомляемости. Та физическая работа, которую пациент еще недавно легко выполнял, становится недоступной.
Внешними признаками развития болезни могут стать проявления дыхательной недостаточности легкой степени. Это может быть:
- цианоз ногтей при сердечной недостаточности (появление голубоватого оттенка на платистине);
- кашель;
- затруднение дыхания;
- чувство нехватки воздуха после физических упражнений.
Однако подобные симптомы редко вызывают настороженность у больного, и обращение за помощью к специалисту наступает после появления более выраженных проявлений патологии сердечной деятельности.
Возможна клиника и общего недомогания. Гипертрофированный миокард уже не в состоянии в полном объеме обеспечивать ткани кислородом, что внешне может проявляться снижением работоспособности, ухудшением памяти, тахикардией и общей слабостью. Пациенты достаточно редко связывают свое состояние с сердечной патологией, грешат на тяжелую работу и нервные стрессы.
При дальнейшем развитии болезни появляется симптоматика застоя в малом и большом кругу кровообращения. Сюда можно отнести:
- кровохарканье,
- боли в области сердца ноющего характера,
- нарушение ритма,
- отеки туловища и нижних конечностей.
Именно ухудшение состояния заставляет многих людей обратиться за помощью к специалистам.
Диагностика скрытой недостаточности сердечной деятельности
При возникновении первых проблем с работой сердца большинство больных обращаются за помощью в поликлинику по месту жительства. Здесь все зависит от профессионализма врача. Учитывая практическое отсутствие симптомов сердечной патологии, доктор должен после проведения осмотра и сбора анамнеза заподозрить серьезные проблемы у пациента, назначить ряд дополнительных обследований и анализов.
За наличие у больного сердечной недостаточности в первую очередь должны говорить данные осмотра. Одышка и цианоз кожных покровов, при отсутствии патологических проявлений со стороны легких, являются симптомами скрытой сердечной недостаточности.
Проведение лабораторных методов исследования помогут установить, является ли клиника сердечной недостаточности последствиями воспалительного заболевания сердечной мышцы, острого малокровия, или это результат воздействия другой патологии:
Метод | Что покажет диагностика |
ЭКГ | На ранних стадиях заболевания еще может не возникнуть грубых отклонений, однако при помощи этого метода легко обнаружить пороки сердца, участки перенесенного инфаркта миокарда, признаки гипертрофии левого желудочка и другие симптомы, обычно сопровождающие скрытую недостаточность. |
Рентгенография грудной клетки | На снимке рентгенолог легко обнаружит участки гипертрофии желудочков, смещение оси сердца и другие признаки хронического заболевания сердечной мышцы. |
Эхокардиография | Позволит уточнить симптомы нарушения функции миокарда, изменения гемодинамики в сердце и прилегающих сосудах. |
При сложных диагностических случаях проводят именно его. Так можно точно определить объем полостей сердца, толщину мышечного слоя обоих желудочков. Кроме этого, МРТ дает возможность найти участки скрытого некроза сердечной мышцы, что могло стать толчком для нарушения его сократительной функции. |
Несколько слов о профилактике скрытой сердечной недостаточности
Несмотря на то, что скрытая сердечная недостаточность является в основном заболеванием пожилого возраста, необходимо проводить профилактику любой патологии миокарда уже сейчас. Профилактические меры для предотвращения прблемы не носят специфического характера и доступны любому человеку.
Речь, разумеется, идет о здоровом образе жизни. Около 30% случаев скрытой сердечной недостаточности возникли на фоне злоупотребления алкоголем, табаком и наркотиками. Большую группу заболевших составляют представители вредных производств и жители современных мегаполисов с их загрязненной атмосферой. Специалисты давно доказали возможность токсического пускового механизма при развитии скрытой сердечной недостаточности.
Нельзя забывать и о стрессовом факторе развития. При сильных эмоциях происходит большой выброс адреналина в сосудистое русло, в том числе и в коронарные сосуды. Это приводит к нарушению питания сердечной мышцы и снижению сократительной функции данного органа. Следом идет развитие гипертрофии миокарда и скрытой сердечной недостаточности.
Лучшей профилактикой развития скрытой сердечной недостаточности будет здоровый образ жизни, отказ от вредных привычек, ежедневный режим труда и отдыха с дозированными физическими нагрузками и сеансами кислородотерапии.
Не следует забывать и о диете. Жирная, острая и соленая пища часто приводит к атеросклерозу коронарных сосудов, что является прямой причиной возникновения скрытой сердечной недостаточности. Соблюдение этих простых советов поможет многим людям избежать проблем с сердцем долгое время.
Источник
Над статьей доктора
Гринберг М. В.
работали
литературный редактор
Елена Бережная,
научный редактор
Сергей Федосов
Дата публикации 14 декабря 2017Обновлено 29 октября 2020
Определение болезни. Причины заболевания
Хроническая сердечная недостаточность — синдром, который выражается в снижении систолической и диастолической функции сердца и хронической гиперактивации нейрогормональных систем. Возникает в результате различных сердечно-сосудистых заболеваний.
Сегодня в мире отмечается значительное число людей с хронической сердечной недостаточностью. Из тех, кто обращается в поликлинику, пациентов с этим диагнозом всего 1-2%, однако в старших возрастных группах встречаемость заболевания повышается до 10%. Почти каждый второй больной (49%) с заболеванием в стадии декомпенсации подлежит госпитализации в кардиологическое отделение стационара.[1] Благодаря успехам в развитии кардиологии выявление сердечной недостаточности среди населения повысилось настолько, что выглядит как настоящая эпидемия. Если своевременно лечить инфаркты и прочие заболевания, можно значительно увеличить продолжительность жизни пациентов.
Хроническая сердечная недостаточность возникает в основном из-за атеросклероза, ишемической болезни сердца, гипертонии. Сахарный диабет часто приводит к хронической сердечной недостаточности у людей старшего возраста. В России к заболеванию приводит также хроническая обструктивная болезнь легких (13%) и острое нарушение мозгового кровообращения в анамнезе (10,3%).[6] Многие другие заболевания сердечно-сосудистой системы, которые приводят к хронической сердечной недостаточности (порок сердца, кардиомиопатия, миокардит, нарушение сердечного ритма) в общем числе составляют не более 5%, так как успешно лечатся.[2] В случае отказа от своевременно предложенного хирургического лечения могут быть необратимые последствия для жизни и здоровья.
В России хроническая сердечная недостаточность чаще регистрируется у женской части населения, а во всем мире ее зачастую можно встретить у мужчин. Возможно, это объясняется более пристальным вниманием женщин к вопросам своего здоровья.
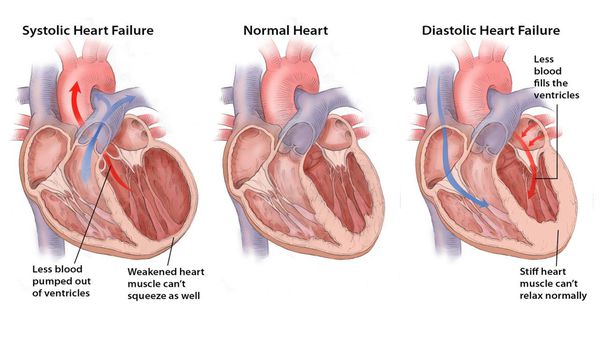
Формы дисфункции левого желудочка при хронической сердечной недостаточности:
- Хроническая сердечная недостаточность с нарушением систолической функции — когда фракция выброса левого желудочка снижается в 75% случаев.
- Хроническая сердечная недостаточность с нарушением диастолической функции — фракция выброса левого желудочка не снижена, а определяется нарушение его наполнения, вследствие чего повышается давление в легочных венах у 25% больных.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы сердечной недостаточности
В начале заболевания симптомы сердечной недостаточности отмечаются исключительно при физических нагрузках. Наблюдается появление одышки (частое и глубокое дыхание, не соответствующее уровню нагрузки), при повышении давления в легочных сосудах возникает кашель, иногда с кровью. В результате физической активности, принятия большого количества пищи и в лежачем положении — усиленное сердцебиение. Пациент жалуется на чрезмерную утомляемость и слабость. С течением времени происходит усиление симптомов, которые теперь беспокоят не только при физической активности, но и в состоянии покоя.
При сердечной недостаточности, как правило, происходит уменьшение количества мочи, пациенты ходят в туалет в основном в ночное время суток. К вечеру появляются отеки нижних конечностей, начинаются со стоп, а затем «поднимаются» вверх, скапливается жидкость в брюшной полости — асцит, грудной клетке — гидроторакс, перикарде — гидроперикард.[3] Кожа стоп, кистей, мочек ушей и кончика носа становится синюшного оттенка. Сердечную недостаточность сопровождает застой крови в сосудах печени, способствуя возникновению чувства тяжести и боли под правым ребром.
Со временем при сердечной недостаточности происходит нарушение кровообращения во всем организме, приводя к общему раздражению, быстрому утомлению в результате умственных нагрузок. Снижается масса тела, уменьшается двигательная активность, происходит нарастание одышки и отеков. Слабость увеличивается, пациент уже не встает в постели, сидит или на лежит на подушках с высоким изголовьем. Иногда больные насколько месяцев находятся в тяжелом состоянии, после чего наступает смерть.
Патогенез сердечной недостаточности
Когда уменьшается ударный объем кровообращения, запускаются механизмы компенсации: увеличивается частота и сила сердечных сокращений в результате активации кардиальных и экстракардиальных факторов (активации нейрогуморальных систем организма — симпатоадрениловой, ренин ангиотензин-альдостероновой системы, каликреинкининовой системы, системы натрийуретических пептидов) На ранних стадиях благодаря этому поддерживается минутный объем кровообращения за счет увеличения метаболизма миокарда, ремоделирования сердца.
В дальнейшем происходит гиперактивация нейрогуморальных систем, в результате чего повреждается миокард, увеличивается пре- и пост нагрузка, происходит задержка натрия и воды, нормальные кардиомиоциты замещаются коллагеном, происходит некроз кардиомиоцитов, возникают аритмии и снижается сократительная способность миокарда.[7]
Развивается ремоделирование сердца: структурно-геометрические изменения левого желудочка, в результате которых миокард гипертрофируется и происходит дилатация (расширение) сердца. В итоге изменяется геометрия сердца и нарушаются систолическая и диастолическая функции. Они включают как изменения отдельных кардиомиоцитов, уменьшение их количества, так и изменения геометрии левого желудочка: дилатация, сферическая конфигурация, истончение стенки, относительная митральная регургитация.
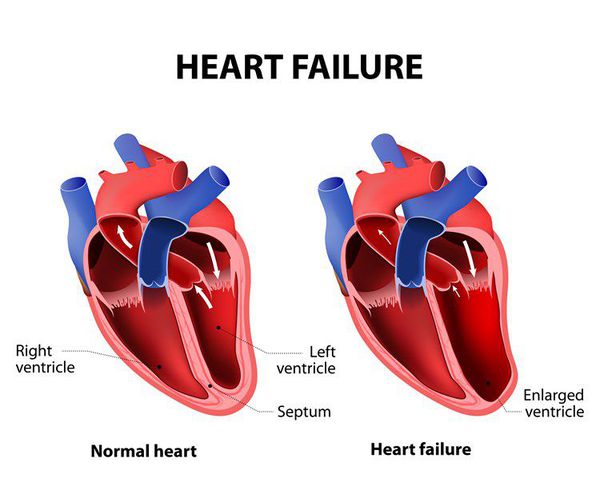
Из-за воздействия вышеперечисленных факторов уменьшается сократимость миокарда, величина минутного объема, возрастает конечное диастолическое давление желудочка и появляется застой крови в венозном русле малого или большого кругов кровообращения.
Классификация и стадии развития сердечной недостаточности
Современная классификация хронической сердечной недостаточности объединяет модифицированную классификацию Российской кардиологический школы по стадиям, которые могут только ухудшаться (В. Х. Василенко, М. Д. Стражеско, 1935 г.), и международную классификацию по функциональным классам, которые определяются способностью больного переносить физическую нагрузку (тест с 6-ти минутной ходьбой) и могут ухудшаться или улучшаться (Нью-Йоркская классификация кардиологов).[2]
Классификация ХСН Российского общества специалистов по сердечной недостаточности (2002 г.)
| ФК | ФК ХСН (могут изменяться на фоне лечения) | НК | Стадии ХСН (не меняются на фоне лечения) |
|---|---|---|---|
| 1ФК | Ограничений физической активности нет; повышенная нагрузка сопровождается одышкой и/или медленным восстановлением | 1 ст | Скрытая сердечная недостаточность |
| 11ФК | Незначительное ограничение физической активности: утомляемость, одышка, сердцебиение | 11а ст | Умеренно выраженные нарушения гемодинамики в одном из кругов кровообращения |
| 111ФК | Заметное ограничение физической активности: по сравнению с привычными нагрузками сопровождается симптомами | 11б ст | Выраженные нарушения гемодинамики в обоих кругах кровообращения |
| 1У ФК | Симптомы СН присутствуют в покое и усиливаются при минимальной физической активности | 111 ст | Выраженные нарушения гемодинамики и необратимые структурные изменения в органах-мишенях. Финальная стадия поражения сердца и других органов |
Осложнения сердечной недостаточности
- внезапная смерть (втрое чаще, чем у людей без ХСН);[3]
- тромбоэмболия легочной артерии, сосудов головного мозга и т. д.;
- инфаркт;
- нарушения ритма;
- острая сердечная недостаточность, отек легких.
Диагностика сердечной недостаточности
- электрокардиограмма;
- эхокардиограмма (ЭхоКГ, УЗИ сердца);
- рентген грудной клетки;
- холтеровский мониторинг;
- общеклинические анализы: общий анализ крови, мочи, биохимия (креатинин, биллирубин, белок, холестерин и др.);
- анализ крови на мозговой натрийуритический пептид (гормон, уровень которого повышается даже при незначительной сердечной недостаточности).[3]
Лечение сердечной недостаточности
Правильно подобранная медикаментозная терапия способна значительно продлить жизнь больных даже с тяжелыми формами хронической сердечной недостаточности (по данным литературы — до 10 лет).[4] Стандарты диагностики и лечения сердечной недостаточности, которые утверждены Минздравом, предписывают определенные исследования и манипуляции для пациентов, обратившихся с симптомами, напоминающими сердечную недостаточность; там же есть список лекарственных средств, но без указания, кто и как должен это лечить. Терапевты в поликлиниках не имеют соответствующей подготовки и не могут грамотно оказывать помощь этим больным. В России сегодня почти нет специализированных отделений, где принимали бы больных с этим заболеванием, проводили бы дифференциальную диагностику и подбирали лечение (в Западной Европе введена врачебная специальность «специалист по сердечной недостаточности»). Кто реально занимается индивидуальным подбором лекарственных препаратов для больного? Терапевт, который назначает преимущественно фуросемид (мочегонный препарат), выводящий калий, снижающий давление и ускоряющий наступление летального исхода? Кардиологические отделения районных больниц, куда с огромным трудом можно госпитализировать тяжелого больного на очень короткий срок, где опять же назначат фуросемид и лишь выведут избыточно накопленную жидкость, а через 1-2 месяца опять наступит ухудшение (правило 4-х госпитализаций: время между каждой последующей госпитализацией сокращается, состояние ухудшается, после 4-й госпитализации больных не остается!) В то время как современные препараты в постепенно повышающихся дозах могут обеспечить гемодинамическую разгрузку сердца, улучшить состояние пациента, уменьшить потребность в госпитализациях, продлить жизнь больного.
При хронической сердечной недостаточности показано сохранять режим питания и нагрузок и непрерывно принимать лекарственные препараты. Одно-двухдневный пропуск может ухудшить состояние, симптомы могут вернуться, и станет неизбежной госпитализация. Хроническая сердечная недостаточность часто встречается у людей пожилого возраста и сочетается с энцефалопатией, и помощь близких может значительно повысить их приверженность к лечению. Нужно обучение правильному питанию, режиму дня, контролю за задержкой жидкости (за рубежом эти функции выполняет специально обученная медсестра, которая осуществляет патронаж больного).
Острая или тяжелая форма хронической сердечной недостаточности подразумевает постельный режим, полный психический и физический покой. В остальных случаях показаны умеренные нагрузки, которые не сказываются на самочувствии. Следует потреблять не более 500-600 мл жидкости в сутки, соли – 1-2 г. Назначается витаминизированное, легкоусвояемое диетическое питание, олигомерные питательные смеси.
Медикаментозное лечение
- Ингибиторы ангиотензинпревращающего фермента (ИАПФ) и блокаторы рецептора ангиотензина II (БРА): снижают нагрузку на сердце. В наше время неназначение ингибиторов АПФ/БРА больному с ХСН приравнивается к неоказанию медицинской помощи пациенту. Назначаются в минимально переносимых дозах, которые постоянно титруются на повышение под контролем АД и уровня креатинина. [12]
- Бета-блокаторы: уменьшают повреждающее воздействие адреналина на сердце, снижают число сердечных сокращений, удлиняя диастолу, улучшают коронарный кровоток. Дозы этих препаратов тоже постепенно увеличивают.
- Диуретики (мочегонные средства): позволяют вывести из организма задержанную жидкость, принимаются ежедневно (а не дважды в неделю, как было принято 10-15 лет назад). Современные диуретики не так значительно выводят калий, а в комбинации с калийсберегающими диуретиками это побочное действие значительно уменьшено. Они предотвращают развитие фиброза миокарда, остановливают прогрессирование ХСН.[8]
- Ингибиторы неприлизина: позволяют увеличить продолжительность жизни больных с ХСН.
- Блокаторы IF каналов: уменьшают частоту сердечных сокращений. ЧСС около 70 в 1 мин. при хронической сердечной недостаточности делают работу сердца наиболее эффективной.
- Сердечные гликозиды: усиливают работу сердца, урежают сердечный ритм.
- Антикоагулянты и антиагреганты: снижают риск тромбообразования, а это, с учетом заболеваний, которые вызывают хроническую сердечную недостаточность, является одной из главных задач в профилактике осложнений.
- Препараты омега-3 полиненасыщенных жирных кислот: улучшают свойства эндотелия сосудов, увеличивают сократимость миокарда, снижают риск жизнеопасных аритмий. В комплексе с основными препаратами дополнительно уменьшают риск смерти.
Если развивается приступ острой левожелудочковой недостаточности (отек легких), больной подлежит госпитализации, где ему оказывают неотложную помощь. Лечение заключается в введении диуретиков, нитроглицерина, препаратов, которые повышают сердечный выброс (добутамин, дофамин), проводятся ингаляции O2.
Если развивается асцит, показано проведение пункционного удаления жидкости из брюшной полости, при возникновении гидроторакса — плевральная пункция.
Поскольку сердечная недостаточность сопровождается выраженной гипоксией тканей, пациентам показана кислородная терапия. [10]
Хирургические и механические методы лечения
- Восстановление кровотока по коронарным артериям: стентирование коронарных артерий, аорто-коронарное шунтирование, маммаро-коронарное шунтирование (если сосуды сердца значительно поражены атеросклерозом).
- Хирургическая коррекция клапанных пороков сердца (если значительно выражен стеноз или недостаточность клапанов).
- Трансплантация (пересадка) сердца (при ХСН, не поддающейся медикаментозной терапии).
- Ресинхронизирующая терапия при ХСН с широкими комплексами QRS>130 мс., имплантация кардиостимулятора, регулирующего работу сердца.
- Имплантация кардиовертера-дефибрилятора, способного остановить приступ жизнеопасной аритмии.
- Лечение мерцательной аритмии — восстановление синусового ритма.
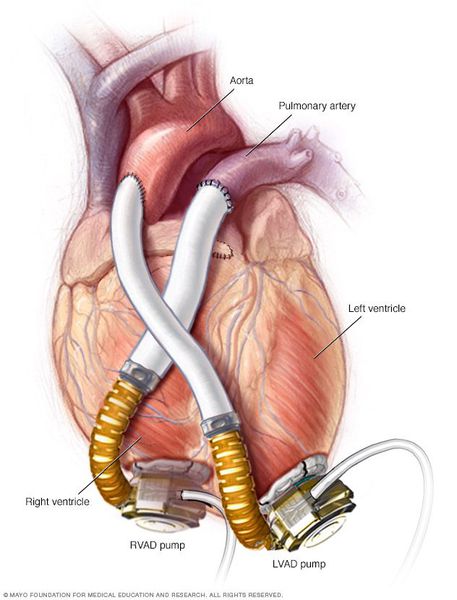
- Использование аппаратов вспомогательного кровообращения — искусственных желудочков сердца. Они полностью внедряются в организм, через поверхность кожи соединяются с аккумуляторными батареями на поясе у пациента. Искусственные желудочки перекачивают из полости левого желудочка в аорту до 6 л крови в минуту, в результате левый желудочек разгружается, и восстанавливается его сократительная способность.
Прогноз. Профилактика
50% пациентов с сердечной недостаточностью живут более пяти лет. Отдаленный прогноз зависит от степени тяжести заболевания, образа жизни, эффективности подобранного лечения, сопутствующего фона и т. д.
Успешное лечение на ранних стадиях может полностью компенсировать состояние пациентов; при третьей стадии сердечной недостаточности прогноз самый печальный.
Для профилактики сердечной недостаточности нужно минимизировать влияние факторов, которые способствуют ее возникновению (ИБС, гипертония, пороки сердца и др.).[11]
Чтобы сердечная недостаточность не прогрессировала, нужно соблюдать рекомендованный режим физической активности, регулярно и без пропусков принимать назначенные лекарства, постоянно наблюдаться у кардиолога.
Источник
