Системный тромболизис при инфаркте

Экстренная помощь при ОИМ на догоспитальном этапе должна быть направлена на:
- адекватное обезболивание;
- возобновление проходимости поврежденного сосуда, предупреждение реокклюзии (повторного прекращения кровообращения);
- поддержание проходимости венечных артерий, уменьшение агрегации тромбоцитов;
- ограничение зоны ишемии, профилактику или устранение осложнений.
Что такое тромболизис и как его проводят?
Тромболизис (ТЛТ) – это процесс растворения тромба под влиянием введённого в системный кровоток фермента, который вызывает разрушение основы тромба.
 Препараты для проведения ТЛТ (тканевые активаторы плазминогена) делятся на прямые (Стрептокиназа) и непрямые (Альтеплаза, Актилизе, Тенектеплаза).
Препараты для проведения ТЛТ (тканевые активаторы плазминогена) делятся на прямые (Стрептокиназа) и непрямые (Альтеплаза, Актилизе, Тенектеплаза).
В механизме действия ТАП условно выделяют 3 этапа:
- Связывание фермента с плазминогеном, который находится на фибрине (образование тройного комплекса);
- ТАП способствует проникновению плазминогена в фибрин, превращая его в плазмин;
- Образовавшийся плазмин расщепляет фибрин на мелкие фрагменты (разрушает тромб).
Существует прямая зависимость между временем начала ТЛТ и прогнозом для пациента. В методических рекомендациях Европейской ассоциации кардиологов указано на проведение тромболизиса до 12 часов от начала заболевания (далее введение препарата нецелесообразно).
Процедура ТЛТ вызывает активацию тромбоцитов, повышает концентрацию свободных мелких тромбов. Поэтому ТЛТ необходимо проводить вместе с адъювантной антитромбоцитарной терапией.
Тенектеплазу используют для ТЛТ на догоспитальном этапе. Ее вводят внутривенно болюсно (внутривенно струйно, с помощью шприца) на протяжении 10 секунд. Это ТАП III поколения, который имеет высокий профиль безопасности (низкий риск развития геморрагических и гемодинамических осложнений, аллергических реакций), не требует специфических условий хранения и просто в использовании.
 Альтеплаза вводится в условиях стационара. После введения 5 тис ОД гепарина, болюсно вводят 15 мг препарата. Далее переходят на капельное введение 0,75 мг/кг на протяжении 30 минут и 0,5 мг/кг за 60 минут. Общая доза составляет 100 мг. Вся процедура проводиться на фоне непрерывной инфузии гепарина.
Альтеплаза вводится в условиях стационара. После введения 5 тис ОД гепарина, болюсно вводят 15 мг препарата. Далее переходят на капельное введение 0,75 мг/кг на протяжении 30 минут и 0,5 мг/кг за 60 минут. Общая доза составляет 100 мг. Вся процедура проводиться на фоне непрерывной инфузии гепарина.
Стрептокиназа вводится внутривенно капельно в дозировке 1,5 млн ОД разведенной на 100 мл физиологического раствора на протяжении 30-60 минут. Перед применением препарата вводят болюсно 5 тыс ОД гепарина с последующим возобновлением инфузии не ранее чем через 4 часа после окончания введения Стрептокиназы.
Согласно приказу министерства, после проведения ТЛТ пациента нужно доставить в специализированный стационар с возможностью проведения балонной ангиопластики или стентирования не позже 12 часов.
Показания к проведению
Показаниями к тромболизису при инфаркте миокарда являются:
- Длительный (более 20 минут) ангинозный приступ в первые 12 часов от его начала;
- Элевация сегмента ST на 0,1 мВ и более в двух смежных стандартных или 0,2 мВ в соседних перикардиальных отведениях ЭКГ;
- Полная блокада левой ножки пучка Гиса, которая возникла впервые в присутствии болевого синдрома.
ТЛТ показана в условиях отсутствия возможности проведения ПКВ за 90-120 минут с момента первого контакта с больным.
Тромболизис в случае инфаркта миокарда имеет право выполнять специализированная кардиологическая бригада скорой помощи укомплектована всем необходимым для купирования возможных осложнений.
Противопоказания
Абсолютные противопоказания к тромболизису при инфаркте миокарда:
- Перенесенное геморрагическое ОНМК менее 6 месяцев назад;
- ЧМТ в анамнезе, хирургическое вмешательство до 3 недель;
- Желудочно-кишечное кровотечение менее 1 месяца назад;
- Нарушения свертывающей системы крови;
- Расслаивающая аневризма аорты;
- Рефрактерная артериальная гипертензия (САТ более 200 мм.рт.ст., ДАТ выше 110 мм.рт.ст.).
Относительные противопоказания:
- ТИА менее 6 месяцев назад;
- Систематическое применение прямых антикоагулянтов;
- Беременность, первые 28 дней после родов;
- Пунктированные сосудов крупного диаметра недоступных для компрессии;
- Длительная травматическая сердечно-легочная реанимация;
- Недавняя лазеротерапия заболеваний сетчатки глазного дна;
- Печеночная недостаточность;
- Язвенная болезнь желудка в стадии обострения;
- Инфекционный эндокардит;
- Диабетическая геморрагическая ретинопатия и другие кровоизлияния в сетчатку глаза.
Врач обязан предупредить пациента обо всех возможных противопоказаниях и осложнениях процедуры. Согласие на ТЛТ пациент подтверждает письменно в протоколе проведения тромболизиса.
Возможные осложнения тромболитической терапии (встречаются не более чем у 0,7% случаев):
- Паренхиматозные кровоизлияния, кровотечение в месте введения;
- Острые нарушения ритма – фибрилляция предсердия рассматривается как показатель реканализации (восстановление кровообращения) сосуда;
- Аллергическая реакция, лихорадка.
Клинические критерии успешной реперфузии (возобновление кислородного питания) миокарда:
- Быстрая регрессия болевого синдрома;
- Проявления во время введения тромболитика реперфузионных аритмий;
- Инволюция изменений ЭКГ (приближение сегмента ST к изолинии;
- Снижение уровня кардиоспецифических биохимических маркеров некроза.
На эффективность ТЛТ влияет и время суток – реканализация происходит хуже в утренние часы. В это время имеют максимальную дневные показатели активность тромбоцитов, коагуляторных процессов, вязкости крови, вазомоторного тонуса и природного ингибирования фибринолиза.
Выводы
Тромболитическая терапия входит в перечень стандартных мероприятий при оказании помощи больным с острым коронарным синдромом на догоспитальном этапе. Использование ТЛТ в первые часы от появления симптомов ОИМ позволяет спасти пациентов с потенциально некротизированным миокардом, улучшить функцию левого желудочка и снизить показатель смертности от ОИМ. Риск ретромбоза (повторная закупорка) снижает комбинация тромболизиса с гепаринотерапией и длительным применением Аспирина.
Источник
СИСТЕМНЫЙ ТРОМБОЛИЗИС И МАРКЕРЫ ЭНДОТЕЛИАЛЬНОЙ ДИСФУНКЦИИ ПРИ ОСТРОМ ИНФАРКТЕ МИОКАРДА Текст научной статьи по специальности « Медицина и здравоохранение »
Новости науки
Созданы робопальцы c изменяемой жесткостью
Исследователи из Берлинского технического университета разработали актуатор с изменяемой жесткостью. Результаты работы продемонстрированы на конференции ICRA 2015, текст доклада опубликован на сайте университета.
Читать полностью
Мягкость стейка научились определять при помощи рентгена
Ученые из норвежской частной исследовательской организации SINTEF создали технологию для проверки качества сырого мяса при помощи слабого рентгеновского излучения. Пресс-релиз новой методики опубликован на сайте gemini.no.
Руководство миссии приняло решение о проведении разворачивания солнечного паруса спутника «LightSail» в две стадии. Боковые панели с фотоэлементами будут открыты в среду, а отправка команды о раскрытии паруса запланирована на пятницу.
Читать полностью
Тромболизис
Что такое тромболизис?
При различных хронических заболеваниях, особенно в преклонном возрасте, поражаются кровеносные сосуды, меняются свойства и свертывание крови. обмен веществ в тканях. Это создает условия для формирования сгустков крови. Тромбоз — наиболее частое осложнение сердечно-сосудистых заболеваний. При инфаркте миокарда. трепетании или фибрилляции предсердий необходимо лечение тромбоза. Такие спонтанные осложнения, как тромбоз и тромбоэмболия, могут вызвать опухоли, болезни почек, язвенный колит, поверхностный тромбофлебит или тромбоз глубоких вен. Сгустки крови могут закупорить кровеносный сосуд. При закупорке кровеносных сосудов головного мозга или сердца возникает инсульт или инфаркт миокарда. В этих случаях врач попытается с помощью специальных лекарств растворить тромб и восстановить проходимость кровеносных сосудов. Эти препараты производят из мочи или стрептококков или создаются согласно специфическим тканевым факторам человека. Восстановление проходимости кровеносных сосудов называется тромболизисом.
Тромболизис — растворение тромба под действием вводимого в кровь фермента. Тромболизис применяется в процессе лечения флеботромбоза, эмболии легких и коронарного тромбоза.
Как выполняется тромболизис?
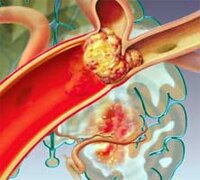
Тромболизис можно выполнять двумя способами. При внутривенном введении в организм человека лекарство равномерно распределяется по всему кругу кровообращения, достигая места закупорки кровеносного сосуда. Этот метод называется системным тромболизисом. Его недостатки — необходимость большого количества лекарства, что оказывает действие на всю кровеносную систему. При локальном тромболизисе лекарство с помощью катетера вводят непосредственно в место закупорки кровеносного сосуда. Однако этот метод очень сложен и сопряжен с некоторой опасностью. Его выполнение возможно при одновременном введении контрастного вещества и осуществлении перкутанной транслюминальной катетерной ангиографии. Прохождение катетера по кровеносной системе врач видит на рентгеновском экране.
Когда выполняется тромболизис?
Тромболизис можно применять при всех видах тромбоза кровеносных сосудов. Можно растворять тромбы в венах и в артериях. Показанием к применению тромболизиса является инфаркт миокарда, тромбоэмболия легочных артерий, тромбоз центральной артерии глаза или тромбоз вен ног.
Когда тромболизис противопоказан?
Имеются заболевания, при которых применение тромболизиса противопоказано. Например, при предрасположенности к кровотечениям или при повышенном кровяном давлении, т.к. лекарства, используемые при тромболизисе, могут вызвать опасное для жизни кровотечение. Противопоказан тромболизис при язвенной болезни желудка, онкологических заболеваниях, а также при атеросклерозе артерий головного мозга. Тромболизис не следует проводить пациентам старше 75 лет. Совокупность процессов свертывания крови обеспечивает равновесие между процессами свертывания крови и растворения сгустков крови. Например, после операции тромбы должны закупорить повреждения стенок кровеносных сосудов. Поэтому во избежание кровотечения из раны запрещается выполнение тромболизиса после операции. Тромболизис не применяют при сахарном диабете и диабетической ретинопатии, а также после родов.
Опасен ли тромболизис?
Список болезней, при которых выполнение тромболизиса противопоказано, доказывает его опасность. Поэтому этот метод лечения применяется лишь в исключительных случаях. Если последствия закупорки кровеносных сосудов представляют угрозу для жизни больного, то необходимо своевременное проведении тромболизиса, например, при инфаркте миокарда. При выполнении локального тромболизиса, вероятность кровотечений значительно меньше. Однако могут возникнуть другие осложнения, например, нарушения сердечного ритма или повторный тромбоз кровеносных сосудов.
Внутримышечное введение любых лекарств перед проведением тромболизиса запрещается, т.к. вследствие повреждения мышечной ткани может начаться кровотечение.
Чем раньше провести тромболизис, тем лучше
Особенно эффективно проведение тромболизиса в первые 3 ч после инфаркта миокарда. Проведение тромболизиса в первые 24 ч после инфаркта миокарда оказывает положительное влияние на течение болезни. Позже мышечные волокна миокарда погибают вследствие закупорки снабжающей их кровью артерии или ее ветви.
способ прогнозирования структурно-функциональных изменений миокарда левого желудочка у больных с острым проникающим инфарктом миокарда после проведения системного тромболизиса
Классы МПК:
A61B5/02 измерение пульса, частоты сердечных сокращений, давления или тока крови; одновременное определение пульса (частоты сердечных сокращений) и кровяного давления; оценка состояния сердечно-сосудистой системы, не отнесенная к другим рубрикам, например использование способов и устройств, рассматриваемых в этой группе в сочетании с электрокардиографией; сердечные катетеры для измерения кровяного давления
Изобретение относится к медицине, кардиологии. У больных записывают ЭКГ перед началом проведения системного тромболизиса. При наличии зубца Q и подъеме ST прогнозируют развитие структурно-функциональных изменений в миокарде левого желудочка через 6-12 месяцев. Способ позволяет прогнозировать эффективность и безопасность тромболитической терапии у больных с проникающим инфарктом миокарда.
Изобретение относится к медицине, а именно к кардиологии, и может быть использовано для прогнозирования изменений в структуре и функции миокарда ЛЖ в постинфарктном периоде у больных, получивших тромболитическую терапию.
Известен способ прогнозирования изменений в структуре и функции миокарда левого желудочка (ЛЖ) у больных, получивших тромболитическую терапию в острую фазу инфаркта миокарда (ИМ), путем определения времени от начала проведения системного тромболизиса [1, 2, 3].
Недостатки этого метода: больной не всегда может точно определить время начала болевого синдрома, особенно когда имеется серия приступов различной интенсивности и продолжительности. Быстрота формирования зон некроза у пациентов варьирует в широких пределах, в то время как в существующих рекомендациях предлагают ориентироваться на временной критерий, а именно: первые 6-12 часов от начала ангинозного приступа при сохраняющемся подъеме сегмента ST, следовательно, точность прогнозирования является низкой.
Изобретение направлено на решение задач: возможность прогнозирования отдельных последствий проведения системного тромболизиса в первые часы заболевания у постели больного без привлечения сложных дополнительных методов исследования; снижение риска развития патологических изменений структуры и функции ЛЖ у больных острым инфарктом миокарда.
Сущность способа заключается в оценке ЭКГ перед началом проведения системного тромболизиса: наличие или отсутствие зон некроза — патологический зубец Q при сохраняющемся подъеме сегмента ST. Процессы ремоделирования ЛЖ контролируются эхокардиографически (ЭХОКГ) в динамике (в остром периоде и через 6-12 месяцев). Подъем сегмента ST на ЭКГ перед началом тромболитической терапии маркирует минимальные структурно-функциональные изменения в миокарде ЛЖ. Проведение системного тромболизиса в некротическую фазу ИМ, проявляющуюся на ЭКГ наличием зубца Q, через 6-12 месяцев приводит к развитию вторичной ишемической дилатации с симптомами застойной сердечной недостаточности.
Способ осуществляется следующим образом.
У больного с острым инфарктом миокарда до проведения системного тромболизиса снимают ЭКГ и оценивают ее с точки зрения наличия зубца Q при подъеме ST. При выявлении патологического зубца Q прогнозируют развитие структурно-функциональных изменений в миокарде ЛЖ, а значит вторичной ишемической дилатации в течение первого года после перенесенного инфаркта миокарда. При подъеме сегмента ST перед началом тромболитической терапии прогнозируют отсутствие структурно-функциональных изменений в миокарде ЛЖ.
Новизна способа заключается в возможности прогнозировать эффективность и безопасность применения тромболитической терапии у больных с острым проникающим ИМ, осуществлять дифференцированный подход к назначению тромболитиков.
Примеры конкретного выполнения.
Пример 1. Плоских Н.М. 1935 года рождения (63 года)
Поступила в отделение интенсивной терапии в первые 3 часа от начала болевого синдрома. Установлен диагноз: ИБС, острый проникающий (с Q) передний распространенный инфаркт миокарда от 23.03.98 г. ОЛЖН IV(Killip). Диагноз подтвержден данными клинической картины, ЭКГ, наличием резорбционно-некротического синдрома, гиперферментемии, выявлением зон гипокинезии при ЭХОКГ исследовании. При поступлении проводился системный тромболизис стрептокиназой в дозе 1500000 ЕД по общепринятым показаниям и стандартной схеме введения. На момент начала тромболизиса на ЭКГ регистрировался патологический зубец Q, элевация сегмента ST до 5 мм в отведениях VI-V4 c реципрокными изменениями в отведениях II, III, aVF. Получены косвенные признаки реперфузии (купирование ангинозного статуса, снижение ST более 50% от исходного, пароксизм ЛЖ тахикардии /6 комплексов/ в первые 30 мин от начала тромболизиса).
Исходная ЭХОКГ в острый период ИМ:
ФВ 52%; КСР 3,3 см; КСО 44 мл; КДР 4,5 см; КДО 92 мл; ТМЖП 1,0 см; ТЗСЛЖ 1,0 см.
Контрольная ЭХОКГ через 11 месяцев
ФВ 44%; КСР 4,0 см; КСО 60 мл; КДР 6,5 см; КДО 216 мл;ТМЖП 0,8 см; ТЗСЛЖ 0,8 см.
При динамическом наблюдении за больной в течение 11 месяцев выявлена застойная сердечная недостаточность по малому и большому кругу кровообращения (NYHA IV).
Пример 2. Щелгачев Г.В. 1942 года рождения (56 лет)
Доставлен в отделение интенсивной терапии через 1 час 30 мин от появления впервые в жизни типичного ангинозного статуса. Установлен диагноз: ИБС, острый проникающий (с Q) распространенный нижний инфаркт миокарда от 15.05.98 г. ОЛЖН II(Killip).
Диагноз подтвержден данными клинической картины, ЭКГ, наличием резорбционно-некротического синдрома, гиперферментемии, данными ЭХОКГ. При поступлении на ЭКГ отмечен патологический зубец Q и элевация SТ до 1 мм в отведениях II, III, aVF, S1-S4, реципрокные изменения в отведениях VI-V3, I, aVL. Проводился системный тромболизис кабикиназой в стандартной дозе. Ангинозный статус купировался, ST изоэлектричен в первые 30 мин (реперфузионных аритмий не было).
Исходная ЭХОКГ в остром периоде ИМ
ФВ 53%; КСР 4,4 см; КСО 87 мл; КДР 6,1 см; КДP 186 мл; ТМЖП 1,1 см;
ТЗСЛЖ 1,1 см.
Контрольная ЭХОКГ в рубцовом периоде ИМ.
ФВ 55%; КСР 4,3 см; КСО 86 мл; КДР 6,4 см; КДО 207 мл; ТМЖП 1,1 см;
ТЗСЛЖ 0,9 см.
При динамическом наблюдении за больным в течение 10 месяцев выявлена застойная сердечная недостаточность по малому кругу кровообращения (NYНА II).
Пример 3. Дружинин С.Л. 1952 года рождения (46 лет)
Поступил в отделение интенсивной терапии через 1 час 30 мин от появления впервые в жизни типичного ангинозного статуса. Установлен диагноз: ИБС, острый проникающий (с Q) распространенный нижний инфаркт миокарда от 18.11.98 г. ОЛЖН I(Killip).
Диагноз подтвержден данными клинической картины, ЭКГ, наличием резорбционно-некротического синдрома, гиперферментемии, данными ЭХОКГ исследования. При поступлении по ЭКГ патологического Q нет, элевация ЗТдо 3-х мм в отведениях II, III, aVF, S1-S4, реципрокные изменения в отведениях V1-V4. Проводился системный тромболизис кабикиназой в стандартной дозе. Ангинозный статус купировался, ST изоэлектричен, формирование зон некроза в области задне-диафрагмальной стенки в первые 30 мин (реперфузионных аритмий не было).
Исходная ЭХОКГ в остром периоде ИМ
ФВ 65%; КСР 3,4 см; КСО 47 мл; КДР 5,3 см; КДО 135 мл; ТМЖП 1,0 см;
ТЗСЛЖ 1,0 см.
Контрольная ЭХОКГ в рубцовом периоде ИМ.
ФВ 64%; КСР 3,2 см; КСО 47 мл; КДР 4,9 см; КДО 135 мл; ТМЖП 1,0 см;
ТЗСЛЖ 0,9 см.
При наблюдении больного в течение 12 месяцев не выявлено признаков застойной сердечной недостаточности.
Положительный эффект от изобретения.
Использование предлагаемого способа позволяет оценить эффективность и риск предстоящей тромболитической терапии, выбрать оптимальную тактику лечения конкретного больного, определить наличие противопоказаний к проведению тромболитической терапии.
Источники информации.
1. Сидоренко Б. А. Преображенский Д.В. Антитромботические препараты, применяемые при лечении сердечно-сосудистых заболеваний. Кардиология, 1996, N 5, с.75.
2. Сыркин А.Л. Инфаркт миокарда. — М. ООО «Медицинское информационное агенство», 1998, — 261 с.
3. Mauri F. Gasparihi M. Barbonaglia L. et al. Prognostic significance of the extent of myocardial injury in acute myocardial infarction treated by streptokinase (the GISSI trial)Am J Cardiol 1989 63:1291-1295.
ФОРМУЛА ИЗОБРЕТЕНИЯ
Способ прогнозирования структурно-функциональных изменений миокарда левого желудочка у больных с острым проникающим инфарктом миокарда после проведения системного тромболизиса, отличающийся тем, что у больных до начала проведения системного тромболизиса снимают ЭКГ и при наличии зубца Q и подъеме ST прогнозируют развитие структурно-функциональных изменений в миокарде левого желудочка через 6-12 месяцев.
Источник
