Симптомы инсульта в лсма

В статье рассматриваются варианты речевых нарушений и варианты изменений вещества головного мозга при инсульте в бассейне левой средней мозговой артерии
Введение
Для клиники левополушарных инсультов характерны речевые нарушения, среди которых наиболее значимой является афазия. Афазия, проявившаяся остро, указывает на нарушение кровообращения в бассейне средней мозговой артерии (СМА) [1].
Речевые процессы, как правило, обнаруживают значительную степень латерализации и у большинства людей зависят от ведущего (доминантного) полушария [2]. Необходимо учитывать, что в определении доминантного полушария, ответственного за речь, подход, связывающий доминантность только с праворукостью или леворукостью, является упрощенным. Профиль распределения функций между полушариями обычно многообразен [2, 3], что отражается на степени речевых нарушений и возможностях восстановления речи [4]. Многие люди проявляют лишь частичную и неодинаковую доминантность полушария в отношении разных функций [2]. Наряду с тем, что функция речи у правшей (≥90%) и большинства левшей (>50%) связана преимущественно с левым полушарием [1,4], существуют три исключения из этого правила:
1. Менее чем у 50% левшей функция речи связана с правым полушарием.
2. Аномическая (амнестическая) афазия может возникать при метаболических расстройствах и объемных процессах в головном мозге.
3. Афазия может быть связана с поражением левого таламуса [1].
Так называемую перекрестную афазию (афазию, вызванную ипсилатеральным к доминирующей руке церебральным поражением) в настоящее время относят только к правшам [4].
Область коры, ответственная за функцию речи, расположена вокруг Сильвиевой и Ролландовой борозд (бассейн СМА). Продукцию речи определяют четыре зоны этой области, тесно связанные между собой и расположенные последовательно вдоль заднепередней оси: зона Вернике (задняя часть верхней височной извилины), угловая извилина, дугообразный пучок (ДП) и зона Брока (задняя часть нижней лобной извилины) (рис. 1, 2) [1].


ДП представляет собой подкорковые волокна белого вещества, соединяющие зону Брока и зону Вернике. Есть сведения, что в левом полушарии ДП встречается в 100% случаев, тогда как в правом – только в 55% [5]. Ряд исследователей считают, что имеется несколько проводящих путей, участвующих в обеспечении речевой функции [6, 7]. Другие авторы получили достоверное подтверждение только роли ДП [8].
Патогенез дизартрических расстройств речи обусловливается различными по локализации очаговыми поражениями мозга. Нередко наблюдаются сложные формы дизартрии [9].
Цель исследования: изучить соотношение объема поражения головного мозга при инсульте в бассейне левой СМА и степени нарушения речи.
Материал и методы
В приемный покой КГБУЗ «Городская больница № 5» за 4-месячный период с подозрением на ОНМК поступили 356 человек. Все пациенты обследованы неврологом в приемном покое больницы, проведена оценка неврологического дефицита, отражено наличие/отсутствие нарушений речи. В дальнейшем, если состояние пациентов позволяло, им проводилось логопедическое исследование, в большинстве случаев – на следующий день после поступления в стационар.
В 124 случаях (каждый третий пациент) поставлен предварительный диагноз: ОНМК в бассейне левой средней мозговой артерии (ЛСМА). Данная локализация наиболее актуальна при изучении афазии у больных с ОНМК.
Всем пациентам при поступлении и большинству пациентов в динамике проводилась КТ головного мозга (томограф Bright Speed 16) с целью подтверждения/исключения очагового поражения головного мозга и уточнения объема поражения и локализации патологического участка.
По результатам КТ головного мозга у 32 (25,8%) человек из 124 выявлены типичные ишемические изменения в бассейне ЛСМА, из них у 7 при исследовании в динамике, т. е. при поступлении изменения еще не были явными (начальная стадия инсульта). В 5 (4,0%) случаях выявлены кровоизлияния: левосторонние медиальные гематомы и 1 случай субарахноидального кровоизлияния (САК). В 5 (4,0%) случаях из 124 выявлены инфаркты другой локализации (не в бассейне ЛСМА) (табл. 1).

В 22 (17,7%) случаях по данным КТ головного мозга не выявлено инфаркта в зоне интереса, но пациенты были госпитализированы в первичное неврологическое отделение для больных с ОНМК, т. к. у них выявлена значимая неврологическая симптоматика: явления атрофии вещества головного мозга, сосудистые очаговые изменения, сосудистый лейкоареоз, постинфарктные кисты. К этой группе отнесены также пациенты, у которых клиника была обусловлена транзиторной ишемической атакой.
В 60 (48,4%) случаях пациенты не были госпитализированы. В большинстве случаев ОНМК не подтвердилось (нет соответствующих изменений по данным КТ и в неврологическом статусе). В число не госпитализированных в отделение ОНМК вошли также пациенты с различными вариантами атрофии вещества головного мозга в сочетании со значимой неврологической симптоматикой, которые отказались от предложенной госпитализации. Единичные пациенты переведены в другие стационары, т. к. у них были выявлены травматические изменения черепа, головногомозга, новообразования. Часть пациентов переведена в дежурное отделение неврологии другого стационара, например, с диагнозом «остеохондроз».
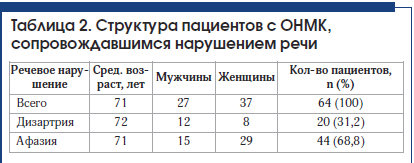
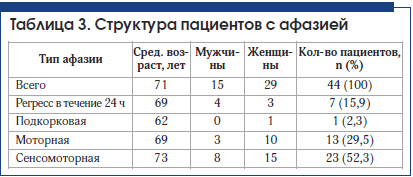
У 64 пациентов, госпитализированных в отделение ОНМК с инсультом, имелись нарушения речи (табл. 2). Детальный характер речевых нарушений определен логопедом. В 20 (31,2%) случаях у пациентов выявлены дизартрия и отсутствие афазии. В 2 случаях дизартрии сопутствовали дисфония и дисфагия. Выявлена афазия у 44 (68,8%) человек, из них в 7 случаях она регрессировала к моменту консультации логопедом на следующий день (в 2 случаях при регрессе афазии выявлены ишемические инфаркты). У 3 человек из группы с сенсомоторным вариантом афазии отмечалась выраженная дизартрия, у 9 человек – дисфагия. У 4 человек из группы с моторной афазией отмечались также явления дизартрии, в 1 случае – выраженная дизартрия.
Двум пациентам-левшам, у которых первоначально подозревался инсульт в бассейне левой СМА, с учетом результатов КТ головного мозга был поставлен диагноз: «Инсульт в бассейне правой СМА». В одном случае имелась афазия, которая регрессировала за 24 ч, в другом случае отмечена дизартрия.
У пациентов с дизартрией без афазии выявлено 4 вида дизартрии: экстрапирамидная (3 случая), афферентная корковая (1 случай), бульбарная (1 случай), псевдобульбарная (8 случаев), в остальных случаях четко определить вид дизартрии было затруднительно, проявления были слабовыраженными (табл. 3).
В группах пациентов с дизартрией и регрессом афазии в течение 24 ч отмечается небольшое преобладание мужчин.
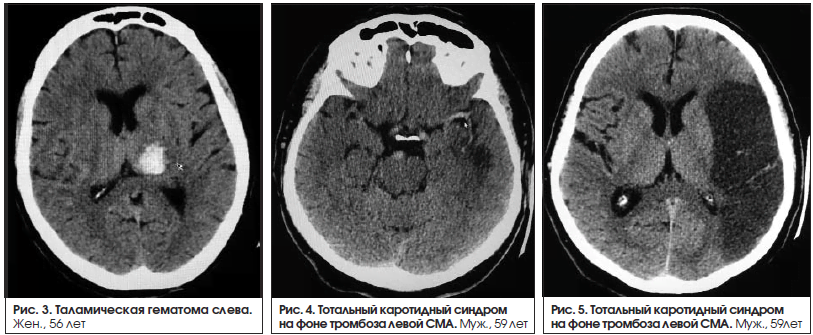
Афазии наблюдаются при поражениях коры головного мозга. В одном случае причиной афазии было поражение подкорковых структур левого полушария (медиальная внутримозговая гематома в таламусе (рис. 3). Нарушения речи в таких случаях не соответствуют ни одному из основных типов афазий. Поражение подкорковых структур можно заподозрить в тех случаях, когда амнестическая афазия сочетается с дизартрией или афазия – с гемипарезом. У данного пациента наблюдался правосторонний гемипарез 4 балла.
По классификации ишемических инсультов TOAST у госпитализированных пациентов с речевыми нарушениями выявлены следующие типы инсультов: в группе пациентов с сенсомоторной афазией наиболее частым был криптогенный вариант (47,6% случаев), на 2-м месте – кардиоэмболический (28,6%), на 3-м – атеротромботический (23,8%), отмечалась наибольшая частота повторных инсультов. В группе пациентов с моторной афазией также наиболее частым оказался криптогенный вариант, но в меньшем проценте случаев (41,7%), на 2-м месте – атеротромботический вариант (25,0%), на 3-м – кардиоэмболический (16,7%). В группе с дизартрией наиболее часто встречался лакунарный вариант (38,9% случаев), на 2-м месте – кардиоэмболический и криптогенный варианты (каждый по 22,2% случаев).
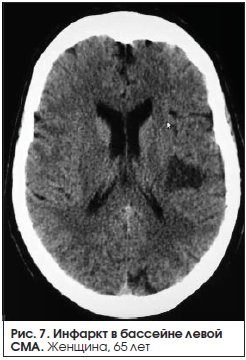
В группе больных с сенсомоторной афазией (23 человека) в 39,1% (9 человек) случаев у больных с сенсомоторной афазией был выявлен крупный инфаркт в бассейне ЛСМА доминантного полушария (рис. 4–6). В 47,8% (11 человек) случаев выявлен инфаркт малых размеров (рис. 7).

В 1 (4,3%) случае диагностировано САК вследствие разрыва аневризмы передней соединительной артерии, которое сочеталось с внутрижелудочковым кровоизлиянием. В 2 (8,7%) случаях КТ при поступлении и в динамике не выявила достоверного «свежего» участка инфаркта и постинфарктных изменений, у пациентов отмечены значительная атрофия вещества головного мозга, выраженный сосудистый лейкоареоз, клинический диагноз в обоих случаях: «Повторный ишемический инсульт в бассейне ЛСМА».
Основными группами сравнения стали 3 группы пациентов: с дизартрией (20 человек), моторной афазией (13 человек) и сенсомоторной афазией (23 человека). Критериями сравнения были объем и характер поражения, состояние сознания, сроки восстановления речи.
В таблице 4 в скобках указаны случаи соответствия локализации патологических изменений функционально-анатомическим зонам (при сенсомоторной афазии – обширной зоне вокруг Сильвиевой борозды; при моторной афазии – центру Брока; при дизартрии – локальным изменениям на уровне среднего мозга, подкорковых структур, коры).

Выявлены 3 медиальные гематомы слева, 2 из которых таламические (одна сопровождалась моторной афазией, другая – дизартрией), 1 – таламическая с распространением на внутреннюю капсулу (сопровождалась дизартрией). В одном случае в группе пациентов с дизартрией патологических изменений не выявлено, дизартрия регрессировала менее чем за 24 ч (табл. 5).

Случаев сопора и комы не было.
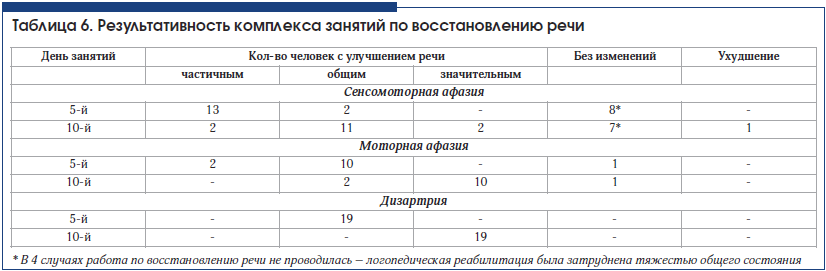
Достичь значительного улучшения речи у больных с сенсомоторной афазией в стационаре часто не удается (табл. 6). Поэтому логопед дает рекомендации каждому больному продолжать занятия в домашних условиях.
Результаты
Типичные «свежие» ишемические изменения, сопровождавшиеся афазией, по результатам КТ головного мозга выявлены у 30 человек. У половины из них диагностирована сенсомоторная афазия, и в свою очередь только у половины очаги поражения захватывали большую область вокруг Сильвиевой борозды. Не всегда локализация очагов поражения четко соответствовала локализации корковых речевых центров. Во всех 3 случаях медиальных гематом отмечены хорошая результативность восстановления речи (1 случай моторной афазии и 2 случая дизартрии), ее значительное улучшение.
Эти данные находят подтверждение в исследованиях афазического синдрома, проведенных во второй половине ХХ в., согласно которым у больных, переживших геморрагический инсульт, имеются возможности для восстановления речи, можно рассчитывать на благоприятный прогноз [10, 11]. В динамике степень нарушения речи, как правило, уменьшалась на фоне комплексного лечения, в т. ч. при сохранении гемодинамически значимого стеноза внутренней сонной артерии (по данным ультразвукового дуплексного сканирования), но при отсутствии рецидива инсульта или выраженной геморрагической трансформации.
Выводы
1. Сенсомоторная афазия при ишемическом инфаркте головного мозга может возникать как при поражении обширной области вокруг Сильвиевой борозды доминантного полушария, так и при локальном поражении в зоне одного из речевых корковых центров или зоне белого вещества между ними.
2. У больных с сенсомоторной афазией, вызванной инсультом, чаще, чем в других группах, отмечено оглушенное сознание, несмотря на то, что размер подтвержденного инфаркта более чем в половине случаев не был большим.
3. Фактические границы речевых центров индивидуально, по всей видимости, варьируют, поэтому не всегда обнаруживается совпадение точности предполагаемого анатомического поражения степени функциональных нарушений (афазии).
4. Полное соответствие объема выявленного инфаркта мозга объему речевых нарушений было отмечено в группе больных с сенсомоторной афазией, когда инфаркт был крупным.
5. Афазический синдром чаще встречается при криптогенном варианте ишемического инсульта, сенсомоторный вариант афазии часто возникает при повторных инсультах.
6. С учетом менее выраженной динамики восстановления речи в группе больных с сенсомоторной афазией этим больным следует продолжать логопедические занятия после выписки, чтобы достичь значительного/полного восстановления.
Источник
Ишемический инсульт — это внезапное нарушение тканей головного мозга, возникшее из-за нарушения мозгового кровообращения. Важно вовремя определить течение заболевания и получить лечение. Риск возникновения зависит от образа жизни, наследственности, пола и возраста пациента, а также наличия хронических заболеваний. Заранее следует знать, что такое ишемический инсульт, его симптомы, последствия и лечение. При первых же признаках болезни необходимо обратиться к врачу.

Что такое ишемический инсульт
Ишемическим инсультом считается нарушение мозгового кровообращения, которое возникает из-за закупорки сосудов тромбами, в результате чего поступление крови к тому или иному отделу головного мозга затрудняется или совсем прекращается. Паталогическое состояние сопровождается размягчением участков мозговых тканей — инфарктом мозга.
Классификация
Есть несколько классификаций ишемического повреждения головного мозга в зависимости от разных аспектов и локализации зоны инфаркта. Они различаются:
- по темпу формирования и продолжительности неврологического повреждения;
- по тяжести состояния пациента;
- по патогенезу;
- по локализации инфаркта головного мозга.
Мнение эксперта
Автор: Георгий Романович Попов
Врач-невролог, кандидат медицинских наук
Ишемический инсульт возникает по причине временного нарушения проходимости кровеносных сосудов головного мозга в результате гипертонических приступов, атеросклероза. Это одно из патологических состояний, требующих немедленной госпитализации больного.
В соответствии с симптоматикой врачи быстро определяют тип заболевания:
- правосторонний инсульт характеризуется полным параличом всей левой стороны тела;
- левосторонний — параличом правой стороны тела, нарушением функции речи, способности ее восприятия;
- стволовой протекает в стволе головного мозга, поражение распространяется на центры, отвечающие за зрительную, дыхательную функции и работу сердца. Из симптомов следует отметить раскоординацию движений, головокружение;
- мозжечковый определяется нарушением координации, приступами головокружения, онемением лицевых мышц.
Последствия ишемического инсульта всегда тяжелые. К основным из них относятся расстройства психики, нарушение чувствительности в мышцах конечностей, двигательной функции и речи, глотания, координации. До 10% пациентов после инсульта страдают от эпилепсии. Врачи Юсуповской клиники проводят быстрое обследование пациентов с подозрением на ишемический инсульт. На основании поставленного диагноза назначается комплексная терапия с применением современной аппаратуры, инновационных и традиционных методов.
Стадии ишемического инсульта
Всего врачи выделяют четыре стадии завершенного ишемического инсульта:
- Острейший период приходится на первые трое суток с момента начала приступа. В первые же минуты развивается характерная заболеванию симптоматика: слабость, частичный паралич тела, головные боли и дезориентация в пространстве, рвота, тошнота, рябь в глазах, головокружение. У больного в этот период наблюдается нарушение слуха и речи, спазмы и расслабление мышц. Если симптомы самостоятельно прошли в течение суток, то диагностируется ишемическая атака.
- Острый период определяется временным промежутком между третьими и 21-ми сутками с начала заболевания. Основные перечисленные признаки ишемического инсульта постепенно сходят на нет.
- Период раннего восстановления начинается на 21 сутки с начала инсульта и длится до 6-ти месяцев. Если во время этой стадии ведется активное восстановление, то ранее утерянные функции возвращаются практически полностью.
- Период позднего восстановления приходится на промежуток с 6-го месяца до 24-го месяца с момента приступа. Функции организма при должной реабилитации продолжают активно восстанавливаться до максимального предела. В случае если некроза не произошло, функциональность можно восстановить полностью.
Причины и факторы развития опасного для жизни состояния
Факторы риска для сердечных и сосудистых заболеваний во многом схожи. Условно их можно разделить на внутренние и внешние.
Внутренними факторами считаются:
- сахарный диабет;
- избыточная масса тела;
- пол, так как выявлено, что у мужчин болезнь наблюдается в несколько более раннем возрасте, чем у женщин;
- возраст, так как у пожилых людей инсульт диагностируется чаще;
- наследственность, проявляющаяся в наличии гипертонии, инсульта, инфаркта в анамнезе у ближайших родственников.
К внешним факторам риска относятся:
- Климат и время года. Наблюдается прямая зависимость ишемического инсульта от времени года и погодных условий. Самые неблагоприятные периоды — это зимнее и весеннее время года, когда часто происходит резкая смена погоды, выпадает большое количество осадков, колеблется атмосферное давление и температура воздуха. Именно в такие моменты и учащаются нарушения мозгового кровообращения.
- Курение. Пагубная привычка удваивает риск возникновения заболеваний сердца и сосудов. Из-за влияния никотина и множества других веществ изменяется состав крови, повышается артериальное давление и учащается сердцебиение. Сердце курящего человека делает больше сокращений, чем некурящего, что приводит к преждевременному изнашиванию сердечной мышцы.
- Малоактивный образ жизни. Недостаточная физическая активность пагубно сказывается на здоровье человека, ведет к ожирению, развитию артериальной гипертонии, сахарного диабета, многократному превышению уровня холестерина, что способствует образованию холестериновых бляшек и тромбов, увеличивающих риск нарушения кровообращения в головном мозге.
- Регулярное употребление алкоголя. Чаще всего инсульты у молодых людей случались в тот момент, когда они находились в состоянии алкогольного опьянения. Систематическое употребление алкоголя в большом количестве ведет к возникновению кровоизлияний в мозг и инфаркту мозга.
- Эмоциональное перенапряжение. Перенапряжение нервной системы изменяет биохимический состав крови, уровень содержания электролитов и приводит к кислородному голоданию сосудистой стенки, что грозит последующими изменениями.
Симптомы ишемического инсульта
Самым явным и первым предвестником ишемического инсульта является резкое увеличение артериального давления. Дальнейшие симптомы ишемического инсульта развиваются очень быстро. Самые типичные симптомы ишемического мозгового инсульта:
- потеря ясности речи;
- нарушение координации в пространстве;
- слабость мышц.
Нарушения в опорно-двигательной системе сигнализируют о поражении головного мозга, которое случилось из-за закупорки мозговой артерии. Кроме типичных симптомов, у больного могут наблюдаться:
- внезапные и сильные головные боли;
- тошнота;
- рвота;
- головокружение.
Однако нарушения речи и координации возникают стремительно. Именно по ним зачастую и диагностируют заболевание, лечение которого должно начаться моментально. Обязательно стоит знать симптомы ишемического инсульта сердца, так как последствия могут быть плачевны.
Диагностика и дифференциальная диагностика
Для правильного подбора лечебной тактики большое значение имеет ранняя диагностика
ишемического и геморрагического инсульта. Стоит учитывать, что точная клиническая диагностика характера заболевания возможна только в 70% случаев. Чтобы выявить наличие очагов геморрагического повреждения, проводится сбор анамнеза пациента, полный осмотр, анализ крови, кардиограмма, УЗИ сердца и экстракраниальных артерий, магнитно-резонансная томография, компьютерная диагностика и транскраниальная допплерография.
Догоспитальная диагностика
Догоспитальная диагностика занимает первое место в определении состояния пациента. В первую очередь оценивается состояние сосудов и сердца, дыхательные функции. При неврологическом осмотре доктор уточняет уровень сознания, проводит типическую диагностику очаговых поражений головного мозга.
Инструментальная диагностика
Во время острого периода ишемического инфаркта головного мозга проводится магнитно-резонансная томография, так как метод считается наиболее эффективным в плане ранней визуализации. На стандартной томограмме уже в первые сутки наблюдения становятся видимыми более 80% ишемических изменений.
При компьютерной томографии зону пониженной плотности можно обнаружить через 12-24 часа с момента развития заболевания. При меньшей давности болезнь обнаруживается менее чем в половине случаев. Лакунарные инфаркты и инфаркты в мозговом стволе часто не обнаруживаются на бесконтрастной компьютерной томографии даже на 3-5 сутки.
Дифференциальная диагностика различных видов инсульта
В медицине дифференциальная диагностика — это способ исключения заболевания, неподходящего по симптомам и факторам. При данном методе может потребоваться провести люмбальную пункцию. Проводится она только при отсутствии противопоказаний, таких как смещение срединных структур более чем на 5 мм. Их можно увидеть при помощи компьютерной томографии или магнитно-резонансной томографии. При ишемическом инсульте спинномозговая жидкость прозрачная, содержит нормальное количество белка и других клеточных элементов.
Лечение ишемического инсульта
При лечении ишемического инсульта необходимо действовать быстро и четко. При остром периоде заболевания пациента необходимо срочно госпитализировать.
Первая помощь больному
До прибытия специалистов скорой медицинской помощи необходимо:
- Положить больного на высокие подушки.
- Открыть окно, чтобы был приток свежего воздуха, расстегнуть воротник рубашки, снять тугую одежду, ремень, пояс.
- Измерять артериальное давление при помощи тонометра. Если оно повышено, необходимо дать привычное пациенту лекарство или опустить его ноги в теплую воду.
- Больной должен принять лекарства, защищающие нервные клетки. Например, средства-матаболиты мозговой активности.
Стоит запомнить, что при остром инсульте запрещается принимать любые сосудорасширяющие средства. Под их воздействием просветы сосудов в неповрежденных участках головного мозга становятся больше, в результате чего кровь стремится охватить все зоны, а в поврежденных начинается кислородное голодание.
Медикаментозная терапия
Лечение ишемического инсульта в первую очередь должно быть направлено на восстановление поврежденных участков головного мозга и защиту нервных клеток. Восстановление происходит при помощи такой группы препаратов, как нейропаранты. Здоровые нервные клетки защищаются нейропротекторами. Некоторые медикаменты объединяют в себе оба этих эффекта, поэтому их можно применять при комплексной терапии ишемического инсульта.
Помимо лечения нервных тканей, важно также уделить внимание тем болезням, которые способны спровоцировать заболевание повторно. Пациент должен пройти полный комплекс исследований, направленных на контроль опасных заболеваний.
Еще до госпитализации от врачей скорой помощи пациент получает базовую терапию, которая продолжается в приемном покое. Она необходима для стабилизации состояния больного и поддержки работоспособности систем, органов. Терапия включает в себя:
- Контроль температуры тела. При превышении значения 37,5°C применяются препараты из группы анальгетиков-антипиретиков.
- Купирование головной боли. Для снятия болевых ощущений вводятся медикаменты нестероидные противовоспалительные.
- Снятие судорог, если присутствуют.
- Поддержание водно-электролитного баланса при помощи введения растворов, поддерживающих осмотическое давление крови.
- Контроль и корректировка деятельности сердца.
- Коррекция артериального давления.
- Контроль содержания глюкозы в крови.
Специфическим лечением после ишемического инсульта является антикоагулянтная и тромболитическая терапия.
Препараты при ишемическом инсульте
Лечение заболевания основывается на препаратах, разжижающих кровь и растворяющих тромбы. Разжижение тромбов уменьшает уровень повреждения мозговой ткани при обширном инсульте, а также позволяет улучшить дальнейший прогноз относительно здоровья пациента. Проводить медикаментозную терапию имеет смысл в первые часы после приступа. Что принимать через год после ишемического инсульта, определяет лечащий врач.
Операция
В случае если ишемический инсульт сердца диагностирован, лечение может включать в себя даже оперативное вмешательство. Например:
- анатомическое шунтирование;
- установку стент-графтов в сонной артерии;
Одним из самых распространенных способов уменьшить негативные последствия инсульта является тромболизис. При ангиографии медикамент вводится в место образования тромба. Таким образом закупорка исчезает, а нормальное кровообращение восстанавливается.
Дополнительно применяются лекарственные средства, которые многократно улучшают обменные процессы в головном мозге. Поэтому лечение ишемического инсульта проходит эффективнее и быстрее. Если заболевание диагностировано вовремя и больной получил своевременную медицинскую помощь, то присутствует высокий шанс, что необратимые повреждения головного мозга еще не произошли.
Особенности питания
Пациент, перенесший острый ишемический инсульт, очень слаб в первое время. Поэтому даже обычный прием пищи или питье требует огромных усилий. Примерно первые три недели пациента кормят в лежачем или полулежачем положении. Питание стоит начинать с протертых вязких каш или супов, овощных пюре. Затем рацион можно постепенно расширять.
Основные принципы питания пациента после инсульта:
- дается легкоусвояемая пища, которая не требует особых энергозатрат при переваривании;
- еда должна быть питательной, но низкокалорийной;
- продукты не должны содержать холестерин, или их количество должно быть минимально;
- запрещается к употреблению горячая или холодная пища, все блюда должны быть теплыми или комнатной температуры;
- рекомендуется выпивать от 1,5 до 2 литров чистой воды, чтобы водно-электролитный баланс был в норме;
- объем порции стоит уменьшить, но количество приемов пищи увеличить;
- запрещается употребление алкоголя или курение.
Чтобы восстановление произошло быстрее, организм необходимо пополнять макро- и микроэлементами, витаминами. Рацион больного после перенесенной патологии должен состоять из:
- Овощей и фруктов. Именно в них содержится большое количество витаминов. Ежедневно их нужно употреблять примерно 400 грамм. Особого внимания заслуживают морковь, баклажаны, капуста, огурцы, томаты, свекла, тыква, яблоки, бананы, сливы, персики. Предпочтительнее употреблять их в запеченном или отварном виде, в небольшом количестве допускается есть в сыром виде.
- Свежевыжатые соки, натуральные морсы, отвары трав и шиповника, зеленый и некрепкий черный чай — это главные виды напитков, которые должны содержаться в рационе.
- Молочные блюда. О запорах помогут забыть творог и кисломолочные блюда. При этом запрещается принимать жирные молочные продукты: сгущенное молоко, сыр, сливки. Молочные продукты допускается употреблять 2-3 раза в неделю.
- Нежирная отварная рыба. Несколько раз в неделю в рацион следует включать лосося, скумбрию, сардину, щуку, треску, окуня, камбалу, навагу.
- Мясные продукты. Мясо способствует восстановлению нервных клеток и помогает набрать мышечную массу. Внимания заслуживает индейка, кролик, курица и телятина.
- Яйца. Рекомендуется применять 3-4 штуки в неделю.
Продукты, которые необходимо подвергать тепловой обработке, следует запекать или варить. Можно готовить на пару, но стоит отказаться от жареной пищи.
Запрещается употреблять супы, приготовленные на рыбном или мясном бульоне и содержащие бобовые продукты. Каши и овощи допускается заправлять растительным маслом.
Чтобы добавить блюду пикантности можно положить такие приправы, как:
- мята;
- розмарин;
- петрушка;
- лавровый лист;
- лимон;
- хмели-сунели;
- сушеные листья смородины, вишни.
Из сладостей допускается мармелад и галетное печенье. В рацион можно включить хлеб I и II сорта.
Реабилитация
Не все знают, что делать после ишемического инсульта. В период восстановления максимально важны первые три месяца после заболевания. Реабилитация обязательно должна быть комплексной. Она может включать в себя:
- восстановление опорно-двигательных функций;
- восстановление речевой и глотательной функций;
- правильный рацион, соответствующий требованиям;
- регулярный контроль артериального давления и лекарственную терапию;
- симптоматическое лечение;
- возвращение контроля органам малого таза;
- лечение депрессивного состояния при помощи опытного психолога.
Массаж, мануальная терапия и пассивные нагрузки
Эти вспомогательные меры направлены преимущественно на восстановление опорно-двигательной системы и работы внутренних органов. Регулярные сеансы помогут купировать головные боли, головокружения и проблемы с желудочно-кишечным трактом.
Лечебно-оздоровительные упражнения
Лечебная физкультура эффективна при реабилитации больных и инвалидов, а также для профилактики повторного развития заболевания. Упражнения проводятся под контролем лечащего врача.
Физиотерапия
Физиотерапия подразумевает лечебное использование различных физических средств: движения, тепла, жидкости и т.д. Метод оказывает мягкое воздействие на организм, стимулируя восстановительные процессы. Благодаря совокупности приемов происходит расслабление зажатых мышц, восстановление подвижности позвонков и нормализация состояния межпозвоночных дисков.
Профилактика
Чтобы избежать повторных инсультов, следует вести здоровый образ жизни, ограничить содержание в рационе жирных и жареных продуктов. В целях профилактики рекомендуется применять антиаритмические препараты, а чтобы предупредить образование тромбов, назначается применение антикоагулянтов. Препараты может назначить только лечащий врач, самолечение в данном случае недопустимо.
Профилактика поможет свести риск возникновения заболевания к минимуму.
Лучше заранее знать все про ишемический инсульт, чтобы избежать его. Также важно хорошо изучить симптомы ишемического инсульта, чтобы вовремя начать лечение.
Источник

