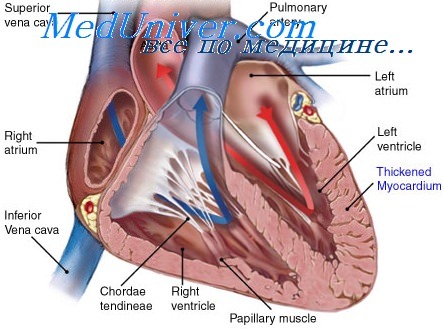
Сердечная недостаточность со сниженной фракцией выброса
© Автор: Сазыкина Оксана Юрьевна, кардиолог, специально для СосудИнфо.ру (об авторах)
Что такое фракция выброса и зачем ее нужно оценивать?
Фракция выброса сердца (ФВ) – это показатель, отражающий объем крови, выталкиваемой левым желудочком (ЛЖ) в момент его сокращения (систолы) в просвет аорты. Рассчитывается ФВ исходя из соотношения объема крови, выбрасываемой в аорту, к объему крови, находящейся в левом желудочке в момент его расслабления (диастолы). То есть когда желудочек расслаблен, он вмещает в себя кровь из левого предсердия (конечный диастолический объем – КДО), а затем, сокращаясь, он выталкивает часть крови в просвет аорты. Вот эта часть крови и является фракцией выброса, выраженной в процентах.
Фракция выброса крови является величиной, которую технически просто рассчитать, и которая обладает достаточно высокой информативностью относительно сократительной способности миокарда. От этой величины во многом зависит необходимость назначения сердечных препаратов, а также определяется прогноз для пациентов с сердечно-сосудистой недостаточностью.
Чем ближе к нормальным значениям фракция выброса ЛЖ у пациента, тем лучше сокращается его сердце и благоприятнее прогноз для жизни и здоровья. Если фракция выброса намного ниже нормы, значит, сердце не может нормально сокращаться и обеспечивать кровью весь организм, и в таком случае сердечную мышцу следует поддерживать с помощью лекарственных средств.
Как рассчитывают фракцию выброса?
Данный показатель может быть рассчитан по формуле Тейхольца или Симпсона. Расчет осуществляется с помощью программы, автоматически вычисляющей результат в зависимости от конечных систолического и диастолического объема левого желудочка, а также его размеров.
Более удачным считается расчет по методу Симпсона, так как по Тейхольцу в срез исследования при двухмерной Эхо-КГ могут не попасть небольшие участки миокарда с нарушенной локальной сократимостью, в то время как при методе Симпсона в срез окружности попадают более значительные участки миокарда.
Несмотря на то, что на устаревшей аппаратуре применяется метод Тейхольца, современные кабинеты УЗ-диагностики предпочитают оценивать фракцию выброса методом Симпсона. Полученные результаты, кстати, могут отличаться – в зависимости от метода на величины в пределах 10%.
Нормальные показатели ФВ
Нормальное значение фракции выброса отличается у разных людей, а также зависит от аппаратуры, на которой проводится исследование, и от метода, по которому рассчитывают фракцию.
Усредненные значения составляют приблизительно 50-60%, нижняя граница нормы по формуле Симпсона составляет не менее 45%, по формуле Тейхольца – не менее 55%. Этот процент означает, что именно такое количество крови за одно сердечное сокращение необходимо протолкнуть сердцу в просвет аорты, чтобы обеспечить адекватную доставку кислорода к внутренним органам.
О запущенной сердечной недостаточности говорят 35-40%, еще более низкие значения чреваты скоротечными последствиями.
У детей в периоде новорожденности ФВ составляет не менее 60%, в основном 60-80%, постепенно достигая обычных показателей нормы по мере роста.
Из отклонений от нормы чаще, чем повышенная фракция выброса, встречается снижение ее значения, обусловленное различными заболеваниями.
Если показатель снижен, значит, сердечная мышца не может достаточно сокращаться, вследствие чего объем изгоняемой крови уменьшается, а внутренние органы, и, в первую очередь, головной мозг, получают меньше кислорода.
Иногда в заключении эхокардиоскопии можно увидеть, что значение ФВ выше усредненных показателей (60% и более). Как правило, в таких случаях показатель составляет не более 80%, так как больший объем крови левый желудочек в силу физиологических особенностей изгнать в аорту не сможет.
Как правило, высокая ФВ наблюдается у здоровых лиц при отсутствии иной кардиологической патологии, а также у спортсменов с тренированной сердечной мышцей, когда сердце при каждом ударе сокращается с большей силой, чем у обычного человека, и изгоняет в аорту больший процент содержащейся в нем крови.
Кроме этого, в случае, если у пациента имеется гипертрофия миокарда ЛЖ как проявление гипертрофической кардиомиопатии или артериальной гипертонии, повышенная ФВ может свидетельствовать о том, что сердечная мышца пока еще может компенсировать начинающуюся сердечную недостаточность и стремится изгнать в аорту как можно больше крови. По мере прогрессирования сердечной недостаточности ФВ постепенно снижается, поэтому для пациентов с клинически проявляющейся ХСН очень важно выполнять эхокардиоскопию в динамике, чтобы не пропустить снижение ФВ.
Причины сниженной фракции выброса сердца
Основной причиной нарушения систолической (сократительной) функции миокарда является развитие хронической сердечной недостаточности (ХСН). В свою, очередь, ХСН возникает и прогрессирует из-за таких заболеваний, как:
- Ишемическая болезнь сердца – снижение притока крови по коронарным артериям, питающим кислородом саму сердечную мышцу,
- Перенесенные инфаркты миокарда, особенно крупноочаговые и трансмуральные (обширные), а также повторные, вследствие чего нормальные мышечные клетки сердца после инфаркта замещаются рубцовой тканью, не обладающей способностью сокращаться – формируется постинфарктный кардиосклероз (в описании ЭКГ можно увидеть как аббревиатуру ПИКС),
Снижение ФВ вследствие инфаркта миокарда (b). Пораженные участки сердечной мышцы не могут сокращаться
- Длительно существующие или частые остро возникающие нарушения сердечного ритма и проводимости, приводящие к постепенному изнашиванию мышцы вследствие ее неправильных и неритмичных сокращений, например, постоянная форма мерцательной аритмии, частые приступы желудочковой экстрасистолии и тахикардии и др,
- Кардиомиопатии – структурные нарушения конфигурации сердца, обусловленные гипертрофией (увеличением) или растягиванием (диалатацией) сердечной мышцы, возникающие вследствие гормонального дисбаланса в организме, длительно существующей артериальной гипертонии с высокими цифрами АД, пороков сердца и т. д.
Наиболее частой причиной снижения сердечного выброса являются острые или перенесенные инфаркты миокарда, сопровождающиеся снижением глобальной или локальной сократимости миокарда левого желудочка.
Симптомы сниженной фракции выброса
Все симптомы, по которым можно заподозрить снижение сократительной функции сердца, обусловлены ХСН. Поэтому и симптоматика этого заболевания выходит на первое место.
Однако, согласно наблюдениям практикующих врачей УЗ-диагностики, часто наблюдается следующее – у пациентов с выраженными признаками ХСН показатель фракции выброса остается в пределах нормы, в то время как у лиц с отсутствующими явными симптомами показатель фракции выброса значительно снижен. Поэтому несмотря на отсутствие симптомов, пациентам с наличием сердечной патологии обязательно хотя бы раз в год выполнять эхокардиоскопию.
Итак, к симптомам, позволяющим заподозрить нарушение сократимости миокарда, относятся:
- Приступы одышки в покое или при физических нагрузках, а также в положении лежа, особенно в ночное время,
- Нагрузка, провоцирующая возникновение одышечных приступов, может быть различной – от значительной, например, ходьбы пешком на длительные расстояния (более 500-1000м), до минимальной бытовой активности, когда пациенту тяжело выполнять простейшие манипуляции – приготовление пищи, завязывание шнурков, ходьба до соседней комнаты и т. д,
- Слабость, утомляемость, головокружение, иногда потери сознания – все это указывает на то, что скелетная мускулатура и головной мозг получают мало крови,
- Отечность на лице, голенях и стопах, а в тяжелых случаях – во внутренних полостях организма и по всему телу (анасарка) вследствие нарушенной циркуляции крови по сосудам подкожно-жировой клетчатки, в которой и возникает задержка жидкости,
- Боли в правой половине живота, увеличение объема живота из-за задержки жидкости в брюшной полости (асцит) – возникают вследствие венозного застоя в печеночных сосудах, а длительно существующий застой может привести к кардиальному (сердечному) циррозу печени.
При отсутствии грамотного лечения систолической дисфункции миокарда такие симптомы прогрессируют, нарастают и все тяжелее переносятся пациентом, поэтому при возникновении даже одного из них следует получить консультацию врача-терапевта или кардиолога.
В каких случаях требуется лечение сниженной фракции выброса?
Разумеется, ни один врач не предложит вам полечить низкий показатель, полученный по УЗИ сердца. Сначала врач должен выявить причину сниженной ФВ, а затем уже назначать лечение причинного заболевания. В зависимости от него и лечение может различаться, например, прием препаратов нитроглицерина при ишемической болезни, хирургическая коррекция пороков сердца, гипотензивные препараты при гипертонии и т. д. Пациенту важно уяснить, что если наблюдается снижение фракции выброса, значит, действительно развивается сердечная недостаточность и необходимо длительно и скурпулезно выполнять рекомендации врача.
Как увеличить сниженную фракцию выброса?
Кроме препаратов, влияющих на причинное заболевание, пациенту назначаются лекарства, способные улучшить сократительную способность миокарда. К ним относятся сердечные гликозиды (дигоксин, строфантин, коргликон). Однако назначаются они строго лечащим врачом и самостоятельное бесконтрольное их применение недопустимо, так как может возникнуть отравление – гликозидная интоксикация.
Для предотвращения перегрузки сердца объемом, то есть лишней жидкостью, показано соблюдение диеты с ограничением поваренной соли до 1.5 гр в сутки и с ограничением выпиваемой жидкости до 1.5 л в сутки. Также успешно используются мочегонные препараты (диуретики) – диакарб, диувер, верошпирон, индапамид, торасемид и др.
Для защиты сердца и сосудов изнутри применяются препараты с так называемыми органопротективными свойствами – ингибиторы АПФ. К ним относятся эналаприл (Энап, Энам), периндоприл (престариум, престанс), лизиноприл, каптоприл (Капотен). Также из препаратов с подобными свойствами широко распространены ингибиторы АРА II – лозартан (Лориста, Лозап), валсартан (Валз) и др.
Схема лечения всегда подбирается индивидуально, но пациент должен быть готов к тому, что фракция выброса нормализуется не сразу, а симптомы могут беспокоить еще какое-то время после начала терапии.
В ряде случаев единственным методом вылечить заболевание, послужившее причиной для развития ХСН, является хирургический. Могут понадобиться операции по протезированию клапанов, по установке стентов или шунтов на коронарных сосудах, по установке электрокардиостимулятора и т. д.
Однако, в случае тяжелой сердечной недостаточности (III-IV функциональный класс) с крайне низкой фракцией выброса, операция может быть противопоказана. Например, противопоказанием к протезированию митрального клапана является снижение ФВ менее 20%, а к имплантации кардиостимулятора – менее 35%. Тем не менее, противопоказания к операциям выявляются на очном осмотре у кардиохирурга.
Профилактика
Профилактическая направленность на предупреждение сердечно-сосудистых заболеваний, приводящих к низкой фракции выброса, остается особенно актуальной в современной экологически неблагоприятной обстановке, в эпоху малоподвижного образа жизни за компьютерами и питания малополезными продуктами.
Даже исходя из этого, можно сказать о том, что частый отдых за городом на свежем воздухе, здоровое питание, адекватные физические нагрузки (ходьба, легкий бег, зарядка, гимнастика), отказ от вредных привычек – все это является залогом длительного и правильного функционирования сердечно-сосудистой системы с нормальной сократительной способностью и тренированностью сердечной мышцы.
Видео: лекция “Сердечная недостаточность с сохраненной фракцией выброса – клиническая дилемма”
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
На вопросы данного раздела в текущий момент отвечает: Сазыкина Оксана Юрьевна, кардиолог, терапевт
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
Источник
Действующие рекомендации по диагностике и лечению сердечной недостаточности (СН) выделяют три ее варианта в зависимости от фракции выброса: СН со сниженной фракцией выброса (<40%), СН с промежуточной фракцией выброса (40-49%) и СН с сохраненной фракцией выброса (≥50%). Однако очевидно, что у существенной части пациентов фракция выброса по мере течения заболевания может меняться. Причем это изменение нередко происходит не в сторону ее уменьшения, а, напротив, – в сторону увеличения. Так, по данным наблюдательных исследований от 10 до 40% пациентов переходит из категории СН с низкой фракцией выброса в категорию СН с промежуточной/сохраненной фракцией выброса. Различные руководства практически не обсуждают ведение таких пациентов, в связи с чем экспертный совет JACC подготовили документ, освещающий проблему СН с восстановленной фракцией выброса.
Отмечается, что основанием для выпуска этого документа стало обсуждающееся выше практически полное отсутствие сведений о тактике ведения таких пациентов в стандартных рекомендациях по СН, а также попытка обратить внимание на проблему СН с восстановленной фракцией выброса.
Говоря о диагностике СН с восстановленной фракцией выброса, эксперты отметили, что рабочим определением должно быть наличие трех критериев:
1. Сведения о снижении фракции выброса <40% в анамнезе;
2. Абсолютное улучшение фракции выброса ≥10%;
3. Значение фракции выброса при повторном измерении >40%.
Именно такие критерии использовались в подавляющем большинстве исследований СН с восстановленной фракцией выброса.
Учитывая отсутствие сведений об эффектах долгосрочной отмены терапии у таких пациентов, а также данных исследования TRED-HF, продемонстрировавшего ухудшения течения СН даже после восстановления фракции выброса при отмене терапии у пациентов с дилатационной кардиомиопатией, подчеркивается, что все больные с СН и восстановленной фракцией выброса должны продолжать прием обозначенной в рекомендациях для пациентов с СН и низкой фракцией выброса терапии.
Что касается ведения таких пациентов, то, как отмечают авторы, следует помнить, что несмотря на восстановленную фракцию выброса такие пациенты имеют повышенный риск развития сердечно-сосудистых осложнений. Кроме того, не исключено и снижение фракции выброса вновь. В связи с чем каждые 6 месяцев рекомендовано выполнение эхокардиографии, в том числе с оценкой деформации левого желудочка, каждые 6-12 месяцев – электрокардиографии (ЭКГ), а также исследование концентрации мозговых натрийуретических пептидов. В том случае, если есть основания предполагать наличие повышенного риска развития нарушений ритма сердца (например, при транстиретиновом амилоидозе), каждые 1-2 года рекомендовано выполнение холтеровского мониторирования ЭКГ. Обсуждается, что после года клинически стабильной СН с восстановленной фракцией выброса можно рассмотреть выполнение ЯМР-томографии в том случае, если она не выполнялась во время СН с низкой фракцией выброса.
Источник:
Wilcox JE, et al. J Am Coll Cardiol. 2020 Aug 11;76(6):719-734.
Источник
Причины снижения фракции выброса левого желудочка. Причины сердечной недостаточности со сниженной ФВЛюбое состояние, ведущее к изменению структуры или функции ЛЖ, может стать ФР развития сердечной недостаточности. Причины возникновения СН у пациентов с нормальной и сниженной ФВ различны, но часто накладываются одна на другую. В промышленно развитых странах ИБС является причиной возникновения СН в 60-75% случаев. АГ способствует развитию СН у 75% пациентов, включая большинство больных ИБС. ИБС и АГ взаимодействуют между собой, увеличивая риск развития СН. Ревматическая болезнь сердца — основная причина развития сердечной недостаточности среди населения Африки и Азии, особенно в молодом возрасте. АГ также служит значимой причиной СН у африканцев и афроамериканцев. Болезнь Chagas остается существенной причиной СН в Южной Америке, а анемия — частым сопутствующим фактором развития СН во многих развивающихся странах. В процессе социально-экономического развития этих стран эпидемиология СН приобретает черты, характерные для Западной Европы и Северной Америки; при этом основной причиной развития СН становится ИБС. В 20-30% случаев точная причина сердечной недостаточности со сниженной ФВ неизвестна. У таких больных диагностируют неишемическую КМП, ДКМП или идиопатическую кардиомиопатию (ИКМП). Предшествующие вирусные инфекции, воздействие токсинов, например алкоголя, и применение препаратов при химиотерапии также могут привести к возникновению ДКМП. Злоупотребление алкоголем может способствовать развитию КМП, но просто употребление алкоголя не связано с повышенным риском возникновения СН, а в умеренных дозах — даже защшцает от СН. Появляются все новые доказательства связи ДКМП со специфическими генетическими дефектами, особенно цистоскелета.
Большинство форм семейной ДКМП наследуются по аутосомно-доминантному типу. Мутации в генах, кодирующих белки цистоскелета (десмин, сердечный миозин, винкулин) и белки оболочки ядра (ламин), уже определены. ДКМП также связана с мышечными дистрофиями Duchenne, Becker и конечностно-опоясными миодистрофиями. Состояния, приводящие к повышению сердечного выброса (например, артериовенозный шунт, анемия), редко связаны с развитием СН у пациентов со здоровым сердцем. Однако в присутствии основного структурного поражения сердца такие состояния часто приводят к выраженной хронической СН. Некоторые сообщения подтвердили, что показатели смертности среди пациентов с СН улучшаются. Тем не менее общий уровень смертности остается выше, чем при многих видах рака, в т.ч. рака мочевого пузыря, молочной железы, матки и простаты. Во Framingham Study медиана выживаемости составила 1,7 года для мужчин и 3,2 года для женщин, при этом только 25% мужчин и 38% женщин выживали в течение 5 лет. Европейские исследования подтвердили этот плохой отдаленный прогноз. Новые Framingham Study в период с 1950 по 1999 г. выявили увеличение выживаемости пациентов с СН и улучшение качества жизни как у мужчин, так и у женщин, а также общее снижение уровня смертности на 12% каждые 10 лет. Сообщения из Шотландии, Швеции и Великобритании также подтвердили, что показатели выживаемости после выписки из стационара улучшаются. Следует отметить, что показатели смертности от СН во время эпидемиологических исследований были значительно выше, чем во время клинических исследований лечения СН с помощью препаратов и/или имплантируемых устройств. В последних случаях показатели смертности обманчиво низкие, т.к. пациенты, включенные в исследования, обычно моложе, более клинически стабильны и находятся под тщательным клиническим наблюдением. – Также рекомендуем “Прогноз сердечной недостаточности. Смертность при сердечной недостаточности со сниженной фракцией выброса” Оглавление темы “Лечение сердечной недостаточности”: |
Источник
