Сердечная недостаточность пульс норма
Сердечная недостаточность – это клинический синдром, когда из-за структурных или функциональных повреждений нарушена способность желудочков сердца наполняться кровью или перекачивать кровь в соответствии с нуждами метаболизма тканей. Так как сердечная недостаточность развивается в результате различных сердечных заболеваний, её патогенез может быть различным, но характерные клинические симптомы – повышенная усталость, слабость, учащённый пульс, одышка и отёк лодыжек – наблюдаются во всех случаях. При снижении количества крови, которое попадает в кровообращение за одно сердечное сокращение, снижается кровоснабжение тканей и органов, что влияет на их функцию, в том числе, на функцию скелетных мышц. Сниженная сердечная функция и ухудшенное кровоснабжение тканей способствует активизации симпатической нервной системы и ренин-ангиотензин-альдостероновой системы, что вызывает не только задержку жидкости и вазоконстрикцию, но и структурные изменения сердца, таким образом, ещё больше ухудшая его функцию. Задержка жидкости лежит в основе развития периферического отёка и одышки. В свою очередь, повышенная активность симпатической нервной системы, а также повышенное количество жидкости в организме способствует учащённому сердцебиению.
Для обеспечения нормального кровоснабжения всех тканей и органов, сердцу за минуту нужно перекачать 4–8 литров крови, каждую минуту. Этот объём крови называется минутным объёмом сердца и зависит от объёма крови, который сердце выбрасывает в кровообращение за одно сокращение. Сокращения сердца считают в течение минуты. Если сердечная функция снижена, минутный объём сердца обычно уменьшается. Таким образом, при сердечной недостаточности увеличение частоты сердечных сокращений является компенсаторным механизмом для сохранения нормального минутного объёма сердца. Но, в то же время, учащённое сердцебиение также гораздо быстрее тратит внутренние ресурсы сердца, которые при сердечной недостаточности невелики, и симптомы сердечной недостаточности лишь нарастают. В случае учащённого сердцебиения возрастает потребность кардиомиоцитов (клеток сердца) в кислороде, но его подача недостаточна из-за сокращённой диастолы и сниженной коронарной перфузии. Учащённое сердцебиение способствует повреждению эндотелия.
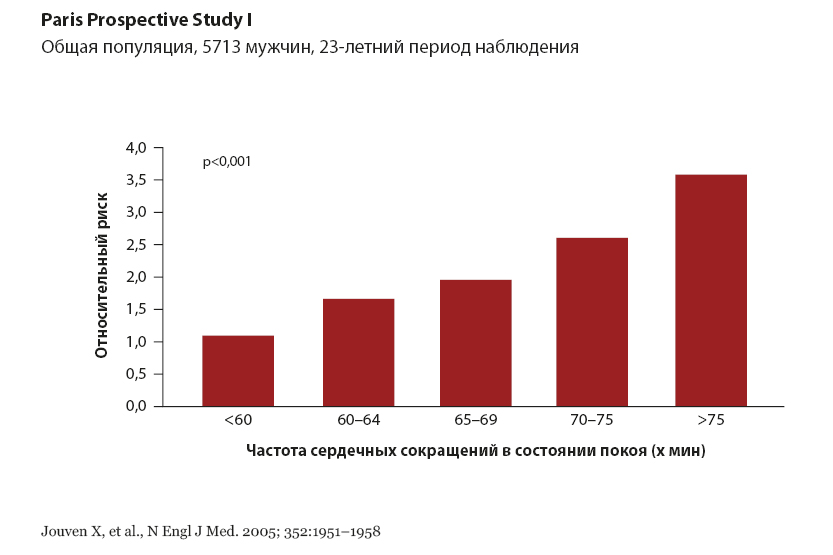
Клинические исследования, проведённые в последние годы, свидетельствуют, что частота сердечных сокращений до 70 раз в минуту у пациентов с сердечной недостаточностью существенно повышает не только риск повторной госпитализации, но и риск общей смертности, а именно, чем чаще сокращается сердце пациента, тем хуже прогноз, и тем большая вероятность попасть в больницу с обострением сердечной недостаточности попасть в больницу. Риск обычно прямо пропорционален частоте сердечных сокращений, и, как показывают, например, данные регистра DIAMOND, сохраняется долговременно (см. рис. 1.).

Рис. 1. Влияние частоты сердечных сокращений на кардиоваскулярную смертность.
Эпидемиологические исследования показывают, что частота сердечных сокращений в состоянии покоя – это прогностический фактор не только для пациентов с сердечной недостаточностью, но и для общей популяции.
Пульс рекомендуется измерять каждый день, считая пульсацию (пульс) радиальной артерии у основания ладони (см. рис. 2) в течение минуты. Пульсации можно считать и в течение 30 секунд, и умножать полученный результат на два. Это и будет вашим пульсом. Если пульс чаше 70 раз в минуту, желательна консультация врача, так как, наиболее вероятно, необходима коррекция медикаментозной терапии. Если у пациента мерцательная аритмия, то для контроля частоты сердечных сокращений лучше делать электрокардиограмму раз в 3 месяца, так как в этом случае не каждое сокращение сердца (в зависимости от частоты сердечных сокращений) вызывает пульсацию радиальной артерии.

Рис. 2. Определение пульса на радиальной артерии.
Если у пациента на фоне терапии пульс длительное время был стабильно <70 х в минуту, но начал постепенно расти, это ни в коем случае не стоит оставлять без внимания. Возможно, это первый сигнал об ухудшении функции сердца, поэтому в таких случаях не стоит откладывать визит к врачу. Это особенно важно потому, что каждый эпизод декомпенсации (ухудшения) сердечной недостаточности ухудшает общее состояние здоровья пациента, и, к сожалению, прогноза. Внезапное учащение пульса может свидетельствовать о начала аритмии, поэтому и в этом случае нужно обязательно посетить врача, сделать электрокардиограмму, можно даже вызвать неотложную медицинскую помощь, чтобы избежать резкого ухудшения общего состояния.
Каждому пациенту с сердечной недостаточностью также нужно регулярно следить за давлением, которое не должно быть выше 130/80 рт. ст., а также весом тела, так как резкое увеличение веса (>2 кг за 3 дня) может свидетельствовать о задержке жидкости и необходимости корректировки дозировки мочегонных медикаментов.
Источник
Тахикардия: диагностика, факторы риска, меры профилактики, первая помощь при тахикардии
Источник изображения: www.pixabay.com
Повышение частоты пульса (или сердечных сокращений) в состоянии покоя выше нормы может быть временным и вполне безобидным явлением, а может свидетельствовать о серьёзных нарушениях в организме. Как оценить ЧСС и в каких случаях визит к врачу откладывать нельзя, рассказала врач-методист «РЦМП» Ирина Кочнева.
Какие факторы влияют на частоту пульса?
Наиболее распространённой неинфекционной патологией во всех странах мира являются болезни системы кровообращения. По результатам эпидемиологических исследований ещё конца 90-х годов XX века эксперты ВОЗ пришли к заключению, что повышение частоты сердечных сокращений (ЧСС) в состоянии покоя является одним из факторов риска развития сердечно-сосудистых заболеваний у здоровых людей.
Согласно национальным рекомендациям Всероссийского научного общества кардиологов, ЧСС в покое у взрослого здорового человека должна быть не более 80-85 ударов в минуту и соответствовать частоте пульса. Оптимальное значение пульса взрослого человека в состоянии покоя составляет от 60 до 80 ударов в минуту, при этом конкретный показатель ЧСС у каждого человека индивидуален и зависит от ряда факторов.
Первый – это пол. У женщин нормальные значения ЧСС более высокие, чем у мужчин. Это объясняется специфическими особенностями гормонального и эмоционального фонов.
Второй – это возраст. У взрослых людей нормальное значение ЧСС с возрастом увеличивается: в возрасте до 50 лет среднее нормальное значение составляет 70 ударов в минуту, в возрасте 50-60 лет – 74 удара в минуту и 79 ударов в минуту у лиц старше 60 лет.
Кроме этого, ЧСС зависит от образа жизни, в том числе, физической активности: у тренированных людей показатель пульса ниже, чем у ведущих малоподвижный образ жизни. Также оказывают влияние вредные привычки – курение, злоупотребление алкоголем.
И, наконец, этот показатель коррелирует с внешними факторами: ЧСС повышается при недосыпании, нервном напряжении, после обильного приема пищи, повышении температуры окружающей среды и пр.
Источник изображения: www.pixabay.com
Как правильно подсчитать пульс?
Для самостоятельного подсчета самый распространенный способ – пальпация (прощупывание) лучевой артерии запястья. Подсчитывать пульс нужно в состоянии покоя, не ранее, чем через 2 часа после принятия пищи, ванны, массажа. Точность результата зависит от правильной техники подсчёта.
Первое – нужно взять часы или секундомер. Сесть, положив руку на горизонтальную поверхность ладонью вверх. Указательный, средний и безымянный пальцы противоположной руки приложить к запястью примерно в 3 сантиметрах от основания большого пальца;
Почувствовав пульсацию, необходимо слегка прижать артерию к внутренней стороне лучевой кости. Не нужно прижимать с силой, так как под давлением пульсовая волна может исчезнуть.
Затем нужно посчитать количество толчков крови в течение 1 минуты. Пульсовые волны должны следовать друг за другом через равные промежутки времени; затем посчитать пульс на второй руке.
Увеличение частоты сердечных сокращений в состоянии покоя более 90 ударов в минуту считается тахикардией.
Физиологическая и патологическая тахикардия
В зависимости от причин возникновения, различают физиологическую и патологическую тахикардию.
Физиологическая тахикардия возникает при эмоциональных, физических нагрузках, высокой температуре и влажности воздуха, нахождении в жарких и душных помещениях, злоупотреблении тонизирующими напитками – крепким чаем, кофе, энергетическими напитками, приёме некоторых лекарственных препаратов, курении или приёме алкоголя.
У здоровых людей физиологическая тахикардия является приспособительным механизмом и при устранении внешнего раздражителя ЧСС возвращается к нормальным показателям в течении 5 минут.
Патологическая тахикардия возникает при сердечно-сосудистых, эндокринных, острых инфекционных, онкологических и других заболеваниях и сопровождающих их состояниях – обезвоживании, большой кровопотере, шоковых состояниях, болевом синдроме и др. – или при нарушении функционирования вегетативной нервной системы.
Таким образом, тахикардия в состоянии покоя, чаще всего, является симптомом какого-либо заболевания и требует медицинского обследования.
При тахикардии сердце работает с повышенной нагрузкой и не успевает наполниться кровью в необходимом объёме, кровоснабжение всех органов ухудшается, и развивается кислородное голодание.
Страдают почки, органы зрения и желудочно-кишечного тракта, центральная и периферическая нервная системы, осложняется течение имеющихся заболеваний.
Сердечная мышца постепенно «изнашивается», в результате чего может развиться сердечная недостаточность. Кроме того, существует опасный для жизни вид тахикардии, поэтому визит к врачу откладывать нельзя.
Источник изображения: https://ru.freepik.com
Когда необходимо обращаться к врачу?
К тревожным симптомам относится постоянное сердцебиение в покое с ЧСС более 80 ударов в минуту, разные промежутки времени между пульсовыми ударами при подсчёте пульса, различные значения пульса на левой и правой руке.
Также к врачу следует обратиться при обмороках, эпизодах потери сознания, при боли в груди, ощущении «перебоев» в работе сердца, при тахикардии после кровопотери, рвоты, диареи, при сочетании тахикардии с одышкой, головокружением, бессонницей, частой головной болью, повышением артериального давления, повышенной потливостью, дрожью в руках.
Кроме этого, важно сообщить врачу, если тахикардия возникает даже при незначительной физической нагрузке и не проходит в течение 5 минут, а также если приступ тахикардии начинается внезапно или имеются повторяющиеся приступы.
Приступ тахикардии проявляется следующими симптомами: в течение нескольких минут ЧСС резко возрастает и может достигать 150-200 ударов в минуту, сопровождаться потливостью, слабостью, чувством страха.
Как облегчить приступ тахикардии?
Расстегните воротник одежды, откройте форточку или балкон, глубоко вдохните и очень медленно выдохните; дышите так в течение 5-10 минут. Затем задержите дыхание и как бы «протолкните» воздух в низ живота, – это стимулирует блуждающий нерв, в результате чего сердцебиение замедлится;
Примите корвалол или валокордин: 15-20 капель препарата растворите в половине стакана воды комнатной температуры;
Умойтесь холодной водой, прилягте на высокую подушку, положите на лоб полотенце, смоченное в холодной воде, постарайтесь расслабиться;
Закройте глаза и одновременно надавливайте на глазные яблоки в течение 2-3 минут: 10 секунд надавливаете, 10 секунд перерыв;
Найдите правую сонную артерию (непосредственно под челюстью, в этом месте она соединяется с шейной артерией) и осторожно, без нажима помассируйте её. Этот приём также стимулирует блуждающий нерв и замедляет сердцебиение.
Если состояние не улучшилось, ЧСС не снижается, появилось головокружение, чувство нехватки воздуха, потемнело в глазах, вызывайте скорую помощь.
Источник изображения: www.pixabay.com
Существует ли профилактика тахикардии?
Кроме индивидуальных биологических факторов (пол и возраст), на уровень ЧСС влияют образ жизни и факторы риска развития сердечно-сосудистых заболеваний: высокое артериальное давление, высокий уровень холестерина в крови, курение, ожирение, сахарный диабет, низкий уровень физической активности.
Следовательно, профилактика тахикардии у здоровых людей – это здоровый образ жизни, отказ от вредных привычек и медицинское наблюдение.
Соблюдайте режим труда и отдыха, ведите размеренный образ жизни, научитесь управлять стрессовыми ситуациями. Наша вегетативная нервная система является «посредником» между центральной нервной системой и сердцем.
Значение психоэмоционального фактора очень велико: во время стресса происходит выброс адреналина, который усиливает сердцебиение, повышает артериальное давление, температуру тела и увеличивает ЧСС. Часто причиной стресса становятся обычные повседневные заботы. Все люди реагируют на стрессовые ситуации по-разному, но и способы справиться с различными жизненными ситуациями тоже варьируют.
Людей с врожденной низкой толерантностью (устойчивостью) к стрессам немного, чаще всего человек сам «накручивает» себя.
Правильно питайтесь, не пропускайте приёмы пищи. Сбалансированное питание обеспечит организм необходимыми для нормальной работы сердца микроэлементами калием и магнием.
Большое количество этих микроэлементов содержится в овощах, фруктах, орехах (кроме арахиса), бобовых, отрубях.
Ужинайте не позднее, чем за 3 часа до сна: еда непосредственно перед сном и употребление острых соусов и специй провоцируют возникновение ночного приступа тахикардии.
Не злоупотребляйте сладостями и не перекусывайте ими вместо полноценной еды. В ответ на поступление большого количества углеводов в кровь поджелудочная железа выделяет гормон инсулин, глюкоза быстро усваивается организмом, и её содержание снова резко снижается.
Чтобы «достать» глюкозу из «депо», надпочечники выделяют гормон адреналин, который резко увеличит скорость сердцебиения.
Не злоупотребляйте кофе, крепким чаем, шоколадом, откажитесь от употребления энергетических напитков, кока-колы.
Источник изображения: https://ru.freepik.com
Занимайтесь физической культурой, ходите пешком в удобном для вас темпе. Регулярные физические упражнения повышают устойчивость сердца и сосудов к избытку адреналина в крови. Частота пульса во время занятий повышается, а после занятия устанавливается на более низком значении.
Необходимо следить, чтобы пульс во время занятий не превышал максимально допустимого для вашего возраста значения. Чтобы определить максимальную частоту пульса, из 220 вычтите возраст в годах. Например, для человека 50 лет максимальный пульс при физической нагрузке 170 ударов в минуту.
Здоровые взрослые люди должны заниматься умеренной физической активностью (ходьба, плавание, танцы и т.д.) 150 минут в неделю (2 часа 30 минут). Если у вас имеются хронические заболевания, обратитесь к врачу по лечебной физкультуре: в зависимости от состояния здоровья, врач подберёт вам комплекс упражнений нужной продолжительности и интенсивности.
Избавьтесь от вредных привычек. Алкоголь и курение отрицательно влияют на работу сердечной мышцы. Эти вещества вызывают спазм мелких сосудов – капилляров и артериол, в результате чего повышается артериальное давление и развивается кислородное голодание сердечной мышцы. Тахикардия становится постоянной, и развиваются заболевания сердечно-сосудистой системы.
Следите за здоровьем. Контролируйте свой вес, не реже 1 раза в год проходите обследования (ЭКГ, уровень глюкозы крови, уровень холестерина). Не отказывайтесь от профилактических осмотров и предложения пройти диспансеризацию.
Читайте также:
Гипертония: современный подход к лечению
Подписывайтесь на наш канал, чтобы быть в курсе ярких событий и новостей мира медицины, здоровья и красоты.
Источник
Как определить нарушения работы сердца по пульсу. Сердечная недостаточность пульс
Кровь из сердца под огромным напором бежит по многочисленным артериям, при этом стенки сосудов пружинят и их просвет расширяется на какое-то мгновение. Такое биение артерии является пульсом, каждый толчок которого соответствует одному сердечному сокращению.
Пульс позволяет оценить практически все функции сердца. Оно должно сокращаться и расслабляться в определенном ритме, с определенной частотой и с достаточной силой. При этом сосуды, которые расходятся от сердца, должны быть хорошо проходимы.
Каждому человеку необходимо знать простые приемы, которых бывает достаточно, чтобы своевременно выявить практически любое заболевание сердца.
1. Поиск пульса.
Найти пульс можно там, где проходят очень большие сосуды, в частности около сердца или на шее, а также где небольшие артерии залегают поверхностно и легкодоступны для прощупывания (например, в подколенной ямке, в локтевом сгибе, в области паховой складки). Проще всего найти пульс на сонной артерии, проходящей слева и справа по боковой поверхности шеи. Пульсацию сонной артерии можно обнаружить, приложив 2-3 пальца к шее в ее средней части. Однако самым удобным для исследования местом является запястье, где проходит лучевая артерия. Чтобы прощупать пульс за запястье необходимо согнуть руку в локте, при этом кисть должна находится непосредственно на уровне сердца, ладонь повернуть наверх, кисть расслабить, другой рукой обхватить область запястья, таким образом, чтобы большой палец находился на тыльной стороне руки, остальные четыре пальца должны лечь на артерию, которая проходит вдоль лучевой кости, то есть по внутренней стороне руки. Если пальцы правильно расположены, то при нажатии подушечками двух-трех пальцев на область артерии должно ощущаться биение сосуда. В таком положении у пульса можно оценить многие его характеристики.
2. Характеристики пульса.
Характеристики пульса подразделяются на главные, которые лучше оценивать регулярно, и второстепенные, которые не так изменчивы, тем самым в регулярном контроле не нуждаются. Главными характеристиками пульса, в частности, являются одинаковость, частота, ритмичность, наполнение, напряжение, дефицит. Оценивать названные характеристики пульса удобнее всего на запястье.
Оценка частоты пульса осуществляется путем подсчета ударов пульса за одну минуту. При этом следует учесть, что пульс очень чувствителен даже к малейшим изменениям как эмоционального состояния человека, так и факторов внешней среды, в связи с чем исследование лучше провести несколько раз, объективным показателем будет средний результат. Для взрослого человека нормальным показателем является пульс с частотой 60-80 ударов в минуту. Более частый пульс называется тахикардия (увеличение ритма сердца), более редкий — брадикардия (замедление ритма сердца). Основными причинами ускорения сердечного ритма являются: эмоциональные переживания, физические нагрузки, повышение температуры, головная, зубная боль, боль в животе, сердечная недостаточность, миокардиты, ревмокардиты, дистония по гипертоническому типу, неврозы, интоксикация, лихорадка, анемия. В отличие от тахикардии брадикардия практически всегда связана с проблемами в сердце. Так причинами замедления ритма могут быть нарушения проводимости (блокады), ослабление сердечной мышцы, в частности, при сердечной недостаточности в результате инфаркта, стенокардии. В ряде случаях причинами брадикардии могут быть дистония по гипотоническому типу, прием некоторых медикаментов, грипп, повышение внутричерепного давления. Любое отклонение частоты сердечных сокращений от нормальных показателей сигнализирует об определенном неблагополучии в организме. Важное значение имеет степень этих отклонений. Например, на превышение частоты пульса от нормы на 2-5 удара, возможно, и не стоит обращать внимания, а вот в случае, если тахикардия сохраняется на протяжении многих месяцев и стабильно превышает норму процентов на двадцать или если она резко выражена в покое (превышает 150 ударов), то это тревожный симптом. Очень серьезно следует относится к брадикардии, а при частоте пульса 30 ударов и менее необходимо незамедлительно обратиться к врачу.
Ритмичность пульса оценивается по принципу: пульс ритмичный или аритмичный. Для этого необходимо после обнаружения пульса определить насколько регулярны интервалы между толчками, которые в норме должны быть практически равными. Отсутствие ярко выраженной аритмии свидетельствует о том, что водитель ритма серьезных проблем не имеет. Однако для большей достоверности можно провести более углубленное исследование, а именно: засечь отрезок в десять секунд и подсчитать количество ударов сердца за это время, затем повторить исследование еще дважды и сравнить результаты. Если частота пульса в каждом отрезке не отличается более чем на 1-2 удара, то в дальнейшем исследовании ритмичности нет необходимости, в противном случае нужно повторить исследование через час. При обнаружении грубой аритмии стоит обратиться к врачу, скорее всего с сердцем не все в порядке (исключением является аритмия у подростков, относящаяся к их возрастной особенности). Причин аритмии великое множество, самыми распространенными являются следующие сердечные недуги: стенокардия, миокардиты, перикардиты, пороки сердца, острые инфаркты, постинфарктные рубцы, а также внесердечные – гипертоническая болезнь, болезни надпочечников или щитовидной железы, отравления, инфекции.
Оценка напряжения пульса осуществляется следующим образом: нужно нащупать биение лучевой артерии, затем безымянным и средним пальцами постепенно усиливать нажим на артерию, при этом указательный палец должен оставаться расслабленным (его подушечка контролирует пульс на лучевой артерии), безымянный и средний пальцы продолжают давить на артерию все сильнее, до тех пор пока указательный палец не почувствует, что пульс на запястье исчез. Усилие, приложенное двумя давящими пальцами для того, чтобы полностью прекратить пульсацию, и является напряжением пульса. Если, несмотря на все усилия, лучевую артерию не удалось пережать, значит, напряжение очень высокое, исчезновение пульса при самом небольшом нажатии говорит о низком напряжении пульса. В идеале должно быть нечто среднее, то есть когда пульс пропадает после ощутимого усилия, даже скорее близкого к сильному. Напряжение пульса отражает давление крови внутри сосуда и чем сильнее кровь давит на стенки сосуда, тем труднее его пережать. Повышение напряжения наблюдается при различных сердечных нарушениях, связанных с возрастанием сердечного выброса, а также при гипертонической болезни, при определенных сосудистых нарушениях, в частности при атеросклерозе – заболевании, характеризующимся уплотнением стенок артерий и отложением на них жировых бляшек, в результате чего стенка артерии становится прочнее и ее труднее «прогнуть» давлением снаружи, сквозь кожу и мягкие ткани.
Оценка наполнения пульса осуществляется непосредственно после напряжения, поэтому пальцы остаются в том же положении, то есть безымянный и средний пальцы должны сжимать запястье, передавливая артерию, а указательный — располагаться там, где только что пропал пульс, далее необходимо плавно, но достаточно быстро отпустить безымянный и средний пальцы, а указательный оставить на том же месте, в результате чего кровь хлынет в опустевшую артерию и подушечка указательного пальца ощутит мощный толчок пульса, то есть удар крови в стенку артерии. Сила этого первого толчка и называется наполнением пульса. Когда толчок ощущается четко и мощно это считается нормой. Единственным отклонением от нормы является ситуация, когда сосуд медленно и неохотно наполняется кровью, толчок слабый и едва ощутим на ощупь. Это означает, что наполнение снижено и во многих случаях свидетельствует о сердечной недостаточности или просто о слабости сердечной мышцы. Резкое снижение наполнения иногда наблюдается при инфарктах, приступах стенокардии, при обмороках или предобморочных состояниях.
Одинаковость пульса определяется одновременно на обеих руках, следовательно, потребуется помощь второго человека. Для оценки этой характеристики помощник одновременно нащупывает пульс на обеих запястьях, при этом правой рукой исследуется пульс на левой, и наоборот, а затем определяет одинаково ли пульсируют артерии на обеих руках. В норме все толчки пульса должны быть строго синхронны. Если же на какой-то руке пульс запаздывает или вообще работает в другом ритме, что достаточно редко встречается, то такой пульс называют неодинаковым. Неодинаковость пульса говорит о поражении сосудов, обычно вследствие их сдавления, это происходит, например, при расширении (дилятации) левого предсердия, когда оно начинает сдавливать проходящую рядом артерию и пульс на левой руке будет немного запаздывать. Неодинаковость пульса может быть также признаком аневризм (выпячивание стенки артерии вследствие её истончения или растяжения), тромбозов (местное образование сгустков крови, полностью или частично закрывающих просвет сосуда) и эмболий (закупорка русла сосудов инородными частицами, занесенными в них током крови).
Дефицит пульса – это несоответствие количества сердечных сокращений пульсовым ударам. Оценить названную характеристику можно самостоятельно или прибегнуть к услугам помощника. Для начала нужно найти пульс одновременно и на запястье, и на сонной артерии (можно и на самом сердце), а затем определить, следует ли за каждым ударом сердца толчок пульса. Однако необходимо учесть, что поскольку крови требуется время, чтобы заполнить отдаленные сосуды, биение артерии на руке будет запаздывать и это является нормой. Важно, чтобы пульсовые толчки на шее и руке соответствовали друг другу, это будет означать отсутствие дефицита пульса. Для более точного определения дефицита пульса можно использовать фонендоскоп. В этом случае помощнику необходимо установить раструб фонендоскопа над областью сердца, а свободной рукой найти пульс на запястье исследуемого. При таком положении удары сердца помощник определяет на слух, а биение пульса — на ощупь. Дефицит пульса наблюдается при таких заболеваниях, как пороки сердца, иногда — при миокардите.
Вопрос: Сердечная недостаточность?
17 января 09:30, 2011 МедКоллегия www.tiensmed.ru отвечает:
В случае наличия таких резких и внезапных ухудшений здоровья, помимо прочего, нужно обязательно пройти коронарографию (обследование сосудов сердца) и Холтеровское мониторирование.
17 февраля 19:46, 2011 Егор спрашивает:
Мне 62 года. Инвалид 2-1 группы после операций на сердце.После лечения на дн. стационаре (1-11.02.20011), у меня обнаружили гипотиреоз. Назначили: на фоне стенокардии, гипертонии, ИБС —
1. L-Тираксин 25 мг утром, натощак
Форма для дополнения вопроса или отзыва:
Реабилитация при хронической сердечной недостаточности
Недостаточность кровообращения — не конкретное заболевание, а симптомокомплекс, возникающий при пороках клапанов сердца, поражениях миокарда, аритмиях. При сердечной недостаточности кровообращения уменьшаются ударный и минутный объемы сердца, учащается пульс, снижается артериальное и повышается венозное давление, замедляется кровоток, появляются отеки, синюшность, одышка.
Различают три стадии хронической сердечной недостаточности
При I стадии в покое и при обычных трудовых и бытовых нагрузках отсутствуют признаки нарушений кровообра щения. При повышенных нагрузках возникает одышка, учащается пульс и появляется ощущение утомления, иногда к вечеру появляются отеки на ногах. ЛФК в первой половине курса лечения направлена на стимуляцию внесердечных факторов кровообращения. Во второй половине нагрузки постепенно возрастают с 50 % пороговой мощности до 75-80 % в целях тренировки сердечной мышцы. Плотность занятия увеличивают с 40-50 до 60-70 %. Применяют все исходные положения, упражнения с предметами, снарядами, на снарядах. Включают упражнения для развития силы, малоподвижные игры, ходьбу. Продолжительность занятия — 25-30 мин.
Для II стадии характерны признаки недостаточности в покое. При II а стадии увеличивается печень, выявляются застой ные явления в легких, умеренные отеки на ногах. При недостаточности кровообращения Па стадии лечебная гимнастика повышает действие медикаментов. Применяют общеукрепляющие упражнения в чередовании со статическими дыхательными, в медленном темпе, в начале курса лечения — в положении лежа, в дальнейшем — сидя и стоя, в среднем темпе, с уменьшением дыхательных упражнений на палатном режиме добавляют ходьбу. Продолжительность занятия — 10-15 мин. II б стадия характеризуется значительным увеличением печени, резко выраженными отеками, при незначительных движениях возникают одышка и учащенное сердцебиение. Такие больные в стационаре находятся на расширенном постельном режиме. При недостаточности кровообращения II б стадии применяют упражнения для мелких и средних мышечных групп, пассивные, активные с помощью в медленном темпе. Продолжительность занятия — по 10-12 мин, 2-3 раза в день.
При III стадии хронической сердечной недостаточности значительно выражены застойные явления с накоплением, жид кости (асцит) в серозных полостях и стойкими изменениями в сердце, печени, почках и других органах. Лечебная гимнастика противопоказана.
Физическая работоспособность снижена от 350-450 кгм/мин в I стадии до практически полного отсутствия в III стадии.
“ВЕЖÖРА КАГА”. Фильм 2. “Чачаэз” (Игрушки)
Источник
