Сердечная недостаточность по латыни
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 27 августа 2016;
проверки требуют 52 правки.
Серде́чная недоста́точность (лат. Insufficientia cordis) — синдром, вызванный декомпенсированным нарушением функции миокарда. Проявляется увеличением объёма межклеточной жидкости и снижением перфузии органов и тканей. Патофизиологическая основа этого синдрома состоит в том, что сердце не может обеспечить метаболические потребности организма из-за нарушения насосной функции либо делает это за счет повышения конечно-диастолического давления в желудочках. У части больных с сердечной недостаточностью нет нарушения насосной функции, а клинические проявления возникают из-за нарушенного наполнения или опорожнения камер сердца. Дисфункция миокарда (систолическая или диастолическая) поначалу бывает бессимптомной и лишь затем может проявиться сердечной недостаточностью.[1][2]
В зависимости от того, как быстро развивается сердечная недостаточность, её разделяют на острую и хроническую. Острая сердечная недостаточность может быть связана с травмами, действием токсинов, болезнями сердца и без лечения быстро может привести к летальному исходу.
Хроническая сердечная недостаточность развивается в течение длительного времени и проявляется комплексом характерных симптомов (одышка, утомляемость и снижение физической активности, отеки и др.), которые связаны с неадекватной перфузией органов и тканей в покое или при нагрузке и часто с задержкой жидкости в организме.[2]
Сейчас в мире с синдромом сердечной недостаточности живут более 25 миллионов человек[3]. В США в 2016 году смерти от сердечной недостаточности составили 9,3 процента от всей сердечно-сосудистой смертности[3]. В России распространенность сердечной недостаточности выросла с 4,9 процента в 1998 до 10,2 процента в 2014[3].
Классификация[править | править код]
Классификация по степени тяжести[править | править код]
В зависимости от результатов физикального исследования определяются классы по шкале Killip:
- I (нет признаков СН),
- II (слабо выраженная СН, мало хрипов),
- III (более выраженная СН, больше хрипов),
- IV (кардиогенный шок, систолическое артериальное давление ниже 90 мм рт. ст)
Классификация по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга[править | править код]
Согласно этой классификации в развитии хронической сердечной недостаточности выделяют три стадии:
- I ст. (HI) начальная, или скрытая недостаточность, которая проявляется в виде одышки и сердцебиения только при значительной физической нагрузке, ранее не вызывавшей её. В покое гемодинамика и функции органов не нарушены, трудоспособность несколько понижена.
- II стадия — выраженная, длительная недостаточность кровообращения, нарушение гемодинамики (застой в малом круге кровообращения) при незначительной физической нагрузке, иногда в покое. В этой стадии выделяют 2 периода : период А и период Б.
- Н IIА стадия — одышка и сердцебиение при умеренной физической нагрузке. Нерезкий цианоз. Как правило, недостаточность кровообращения преимущественно по малому кругу кровообращения: периодический сухой кашель, иногда кровохарканье, проявления застоя в лёгких (крепитация и незвучные влажные хрипы в нижних отделах), сердцебиение, перебои в области сердца. В этой стадии наблюдаются начальные проявления застоя и в большом круге кровообращения (небольшие отеки на стопах и голени, незначительное увеличение печени). К утру эти явления уменьшаются. Резко снижается трудоспособность.
- Н IIБ стадия – одышка в покое. Вся объективная симптоматика сердечной недостаточности резко усиливается: выраженный цианоз, застойные изменения в лёгких, длительные ноющие боли, перебои в области сердца, сердцебиение; присоединяются признаки недостаточности кровообращения по большому кругу кровообращения, постоянные отеки нижних конечностей и туловища, увеличенная плотная печень (кардиальный цирроз печени), гидроторакс, асцит, тяжёлая олигурия. Больные нетрудоспособны.
- III стадия (Н III) — конечная, дистрофическая стадия недостаточности . Кроме нарушения гемодинамики, развиваются морфологически необратимые изменения в органах (диффузный пневмосклероз, цирроз печени, застойная почка и др.). Нарушается обмен веществ, развивается истощение больных. Лечение неэффективно.
Патогенез[править | править код]
Снижение насосной функции сердца при ХСН ведет к вторичной активации симпатоадреналовой (СНС) и ренин-ангиотензин-альдостероновой систем (РААС) с одной стороны и вазопрессина (известного как антидиуретический гормон АДГ) и предсердных пептидов с другой стороны. Процесс опосредует периферическую и почечную вазоконстрикцию, обусловливающую снижение скорости клубочковой фильтрации, что вкупе с уже сниженным артериальным давлением заполнения ведет к вторичной активации РААС. Активация РААС дает увеличение секреции альдостерона, обеспечивая тем самым должное перфузионное давление в тканях за счет усиленной реабсорбции натрия и воды проксимальными трубочками нефрона.
Стимуляция высвобождения вазопрессина из задней доли гипофиза идет в ответ на активацию барорецепторов, реагирующих на снижение артериального давления заполнения. Повышение уровня АДГ ведет к миокардиальному фиброзу, гипертрофии и вазоконстрикции, а также к увеличению реабсорбции воды в собирательных трубочках нефронов, несмотря на уже имеющуюся перегрузку сердца объемом циркулирующей крови в виде растяжения ткани предсердий и низкой плазменной осмоляльности.
Патогенетически водно-электролитный гомеостаз находится главным образом под контролем почечной регуляции, являющейся наиболее уязвимым местом натрий-калиевого гомеостаза. Клинические эффекты высвобождения АДГ — это жажда и увеличение потребления воды. Ангиотензин II также вносит свою лепту, стимулируя мозговой «центр жажды» и способствуя высвобождению АДГ. В физиологических условиях гиперактивация нейромедиаторных систем исключается разнонаправленностью их действия, а при ХСН возникают условия для возникновения отеков, на фоне гипотонии и гипоосмоляльности. Правда стоит отметить, что по экспериментальным данным были отмечены различные механизмы, лежащие в основе активации РААС и СНС с одной стороны и системы вазопрессина и предсердных пептидов с другой стороны
Транзиторное снижение почечной функции и непосредственно почечное повреждение неизбежно способствуют повышению уровня калия, нивелируемое до поры до времени принимаемыми петлевыми и/или тиазидными диуретиками. Однако стоит отметить, что предпочтительнее будет выбор, сделанный в пользу препарата Торасемида, который по сравнению с Фуросемидом способствует меньшей активации РААС и опосредует меньшее выведение калия из организма[4].
Острая сердечная недостаточность[править | править код]
Острая сердечная недостаточность (ОСН), являющаяся следствием нарушения сократительной способности миокарда и уменьшения систолического и минутного объёмов крови[5], проявляется крайне тяжелыми клиническими синдромами: кардиогенным шоком, отеком лёгких, острой почечной недостаточностью.
Острая сердечная недостаточность чаще бывает левожелудочковой и может проявляться в виде сердечной астмы, кардиогенного отёка лёгких или кардиогенного шока[5].
Хроническая сердечная недостаточность[править | править код]
Следствия сердечной недостаточности[править | править код]
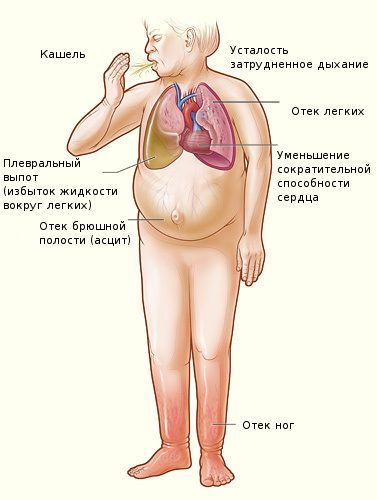
Преимущественная недостаточность левого желудочка сердца протекает с застоем крови в малом круге кровообращения.[6] В крови скапливается большое количество углекислого газа (что сопровождается не только одышкой, цианозом, но и кровохарканьем и т. д.), а правого желудочка — с застоем в большом круге кровообращения (одышка, отёки, увеличенная печень).[6] В результате сердечной недостаточности возникают гипоксия органов и тканей, ацидоз и другие нарушения метаболизма.
Лечение[править | править код]
Лечение острой сердечной недостаточности[править | править код]
Острая сердечная недостаточность требует принятия экстренных мер по стабилизации кровообращения (гемодинамики). В зависимости от причины, вызвавшей недостаточность кровообращения принимают меры, направленные на повышение (стабилизацию) артериального давления, нормализацию сердечного ритма, купирование болевого синдрома (при инфарктах). Дальнейшая стратегия подразумевает лечение заболевания, вызвавшего недостаточность.
Лечение хронической сердечной недостаточности[править | править код]
См. также[править | править код]
- Сердце
- Сердечно-лёгочная недостаточность
- Сердечно-сосудистые средства
Примечания[править | править код]
Литература[править | править код]
- Textbook of Primary Care Medicine / John Noble. — 3. — Mosby, 2001. — Vol. 2. — P. 568—584. — 1920 p. — ISBN 0323008321, 9780323008327.
- Национальные рекомендации по диагностике и лечению ХСН
- Хроническая сердечная недостаточность: диагностика и медикаментозная терапия Consilium-medicum
- Хроническая сердечная недостаточность у больных артериальной гипертензией: особенности терапии Consilium-medicum
- Женщины и сердечная недостаточность Consilium-medicum
- Хроническая сердечная недостаточность у лиц пожилого возраста: особенности этиопатогенеза и медикаментозного лечения Consilium-medicum
Источник
Действие препарата Хартил при заболевании почек
Хартил (на латинском Hartil) — гипотензивное средство, обладающее защитными свойствами. Фирма-производитель — Эгис, Венгрия. Лекарство может применяться в лечении заболеваний, сопровождающихся нарушением ритма сердечных сокращений. Имеет противопоказания и побочные действия, поэтому перед применением необходимо посоветоваться с врачом.
Состав и действие
В состав лекарственного средства входит:
- рамиприл (5 или 10 мг);
- гидрокарбонат натрия;
- моногидрат лактозы;
- крахмал картофельный;
- кроскармеллоза;
- стеарил натрия;
- оксид железа красный.
Действующее вещество обладает следующими свойствами:
- Подавляет активность АПФ. Артериальное давление снижается без повышения частоты сердечных сокращений. Подавление действия АПФ приводит к снижению уровня ангиотензина, что сопровождается повышением количества ренина в плазме крови. Рамиприл влияет на АПФ, находящийся в крови и сосудистых стенках.
- Уменьшает сопротивление периферических сосудов, снижает давление в легочных артериях.
- Увеличивает сердечный выброс. Это делает сердечную мышцу устойчивой к физическим нагрузкам.
- При длительном введении замедляет развитие дистрофических изменений в сердце у пациентов, страдающих артериальной гипертонией.
- Снижает риск возникновения аритмии при возобновлении кровоснабжения ишемизированных участков. Препятствует развитию инфаркта миокарда.
- Предотвращает разрушение брадикинина, способствует выделению оксида азота в эндотелии.
Форма выпуска
Лекарственное средство выпускается в 2 видах:
- Таблетки по 5 мг. Имеют светло-розовый или оранжевый цвет, округлую плоскую форму и риску для деления. С одной стороны имеется тиснение «R3». Капсулы упаковываются в блистеры по 7 шт. Картонная пачка содержит 4 контурные ячейки.
- Таблетки по 10 мг. Отличаются белым цветом и овальной формой. Имеют риску и гравировку «R4».
Препарат относится к ингибиторам АПФ, имеющим свойства кардиопротекторов.
Сердечная недостаточность: классификация
Основной причиной сердечной недостаточности становятся сбои в работе миокарда.
Это приводит к снижению насосного эффекта в отделах сердца. Организм недополучает энергетической подпитки. Сердечная недостаточность классификация разделяется по причинам возникновения динамики работы миокарда. Тому могут предшествовать некоторые патологические процессы, вызывающие такой эффект.
Сердечная недостаточность может быть классифицирована по происхождению:
- миокардиальная — вызвана преимущественноповреждением самого миокарда;
- перегрузочная — может быть спровоцирована чрезмерными перегрузками сердца;
- смешанная.
По источнику нарушения сокращений миокарда. Как следствие перенасыщение венозной кровью:
- некардиогенная— причиной становится недостаточный приток венозной крови к сердцу, несмотря на то, что сокращения миокарда сохраняют нормальный темп;
- кардиогенная — провоцируется недостаточным количеством сокращений сердца при достаточно нормальном уровне притока венозной крови.
Расположение пораженного отдела сердца тоже легло в основу определенно классификации:
- правожелудочковое;
- тотальное;
- левожелудочковое.
Сердечная недостаточность может быть классифицирована по происхождению: миокардиальная, перегрузочная, смешанная
Скорость развития заболевание дает свою классификацию:
- острая – проявление болезни имеет кратковременный срок;
- хроническая — заболевание имеет продолжительное течение.
Стадии сердечной недостаточности обозначаются латинскими цифрами. Каждой стадии характерна своя клиническая картина:
- IФК— на этом этапе пациент сохраняет привычную физическую активность. Обычные действия не влекут за собой учащенного сердцебиения, слабости, одышки, болей;
- IIФК— происходит снижение физических нагрузок. Пациент старается пребывать в состоянии покоя, стандартные нагрузки вызывают сильную слабость, частое сердцебиение, боли в груди, одышку;
- IIIФК— привычные действия сильно снижены, человек не может нормально выполнять свои обязанности, стремится к покою, любые нагрузки вызывают вышеперечисленные симптомы;
- IVФК— дискомфорт появляется при абсолютно любых действиях, это сопровождается сердечной недостаточностью, проявляются первые признаки.
Компенсированная. Самая легкая стадия, имеет маловыразительные симптомы:
- постоянная усталость;
- раздражительное состояние;
- головокружение;
- тяжесть в области груди;
- сбои режима сна;
- снижение суточной активности.
тяжесть в области груди
Субкомпенсированная. Это следующая стадия, имеющая подразделение на этапы, условно обозначенные как 2а и 2б. На подстадии 2а пациент чувствует резкое общее ухудшение состояния:
- снижение аппетита;
- постоянные нарушения сна;
- тяжесть в правой части грудины;
- давящая боль;
- беспокойство.
Подстадия 2б выражается в следующих симптомах:
- перепады настроения;
- вздутие живота;
- деформация размеров печени;
- острые боли под правым ребром;
- отеки нижней части тела;
- синева кожных покровов.
Декомпенсированная. Самая тяжелая стадия, имеющая четко выраженную картину проявлений:
- отечность всего тела;
- изменение цвета кожи в синий оттенок;
- вздутые вены;
- потемнение слизистых;
- сильная отдышка;
- сбои работы внутренних органов;
- сильные сердечные боли.
сильные сердечные боли
Застойная сердечная недостаточность характерна своим течением процессов заболевания:
- сердце недостаточно интенсивно перегоняет кровь;
- возникает застои большого количества жидкостей в полостях сердца;
- внутренние органы недополучают обогащенной крови;
- почки интенсивно вырабатывают гормоны задержки воды и натрия;
- учащается сердцебиение;
- слишком сильный прилив крови к легким перенасыщается кислородом.
Такие процессы провоцируют изменения водного обмена организма. Возникает ситуация острой нехватки или перенасыщения крови кислорода. Прибывающая к сердцу кровь может не успевать заполнять полости сердца из-за слишком частого сокращения. Пациент испытывает постоянную отдышку, снижается его подвижность.
Декомпенсированная сердечная недостаточность достаточно распространенный подвид заболевания, статистика которого показывает высокий процент смертности среди пациентов.
Причина декомпенсированной сердечной недостаточности является сбой работы левого желудочка сердца
Виновником этой проблемы является сбой работы левого желудочка сердца. К этому состоянию может привести следующие причины:
- износ состояния сердечного клапана;
- нарушения работы печени;
- угнетение почек;
- развитие гипертонического криза;
- анемичное состояние;
- дисфункция щитовидной железы;
- инфекции;
- часто потребляемые антибиотики;
- потребление наркотических средств;
- биологические стимуляторы.
Во время заболевания человек испытывает постоянные сердечные боли, тяжесть в груди, опухлость рук.
Левожелудочковая сердечная недостаточность вызвана сбоями работы левого желудочка сердца. Развитие заболевания вызывает скопление кровеносной жидкости в легочном круге кровообращения. Кровь испытывает перенасыщение кислородом, идет активные процессы окисления железа.
На начальных стадиях болезни наблюдается легкие отеки стоп и рук, но постепенно эта отечность охватывает весь организм. Возникает чувство пульсации в районе шеи. Пациент быстро слабеет, чувствует отдышку.
Левожелудочковая сердечная недостаточность вызвана сбоями работы левого желудочка сердца
Сердечная недостаточность у детей опасна своими последствиями в более взрослом состоянии. Заболевание имеет свою симптоматику:
- боли в сердце;
- учащение сердечного ритма;
- интенсивное дыхание в состоянии покоя;
- отдышка при минимальных нагрузках.
На общем состоянии здоровья это отражается в выраженном вялом состоянии ребенка. Потере веса, или слабом его восстановлении. Общее ухудшение выражается в беспокойном поведении, синюшной коже. При таких симптомах необходимо обращаться за обследованием, чтобы выяснить причину. Своевременное лечение быстро восстанавливает здоровье малыша.
Использованные источники: antirodinka.ru
Сердечная недостаточность: симптомы, лечение, причины
Сердечной недостаточностью принято считать патологическое состояние, которое связано с ослаблением силы, частоты или регулярности сердечных сокращений.
Подобные нарушения работы сердца ведут к недостаточному кровотоку в тканях и органах, их кислородному голоданию и проявляются определенной совокупностью симптомов, свидетельствующих о застое в кругах кровообращения. Симптомы сердечной недостаточности у женщин встречаются столь же часто, как у мужчин.
При самых разных кардиальных патологиях к сердцу может притекать слишком много крови, оно может быть слабым или затрудняется качать кровь против повышенного давления в сосудах (см. также причины боли в сердце). В любом из этих случаев основное заболевание может осложниться сердечной недостаточностью, об основных причинах которой стоит рассказать.
Источник
