Сердечная недостаточность это дисфункция левого желудочка
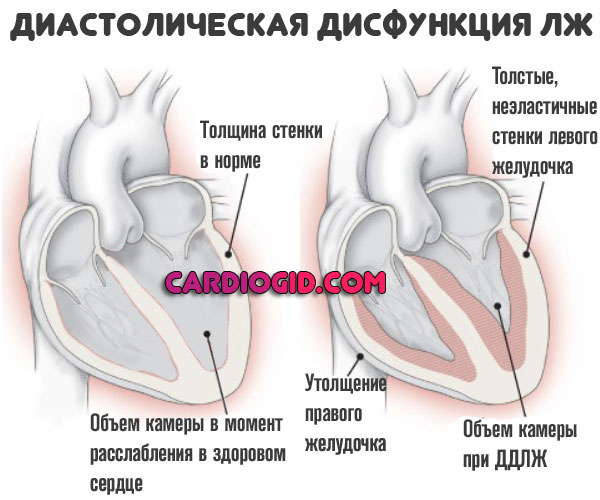
Диастолическая дисфункция левого желудочка — это нарушение выброса крови в большой круг из соответствующей камеры по причине недостаточной наполняемости в момент расслабления мышечного органа.
Заболевание несет огромную опасность здоровью по причине нарастающей ишемии всех тканей, в том числе и сердца.
Развивается хроническая сердечная недостаточность (ХСН), возникают выраженные симптомы патологического процесса. Качество жизни существенно снижается.
Действовать нужно быстро, поскольку состояние приводит к летальному исходу или тяжелой инвалидности в перспективе нескольких лет.
Суть лечения — устранение первопричины патологического процесса. На начальном этапе проводится в стационарных условиях, затем показано амбулаторное наблюдение и поддерживающая медикаментозная терапия. Возможно пожизненно.
Механизм развития
Нарушение диастолической функции левого желудочка — итог врожденного или приобретенного порока сердца, артериальной гипертензии, общей слабости миокарда, развившейся в результате вегетативных факторов или перенесенного воспалительного процесса.
Суть заболевания заключается в нарушении кровяного выброса в аорту, а из нее в большой круг.
В момент расслабления жидкая соединительная ткань в недостаточном количестве поступает в левый желудочек, поскольку его стенки либо утолщены, либо неэластичны.
Соответственно, в систолу, когда кардиальные структуры сокращаются, объем крови оказывается недостаточным для обеспечения адекватного питания.
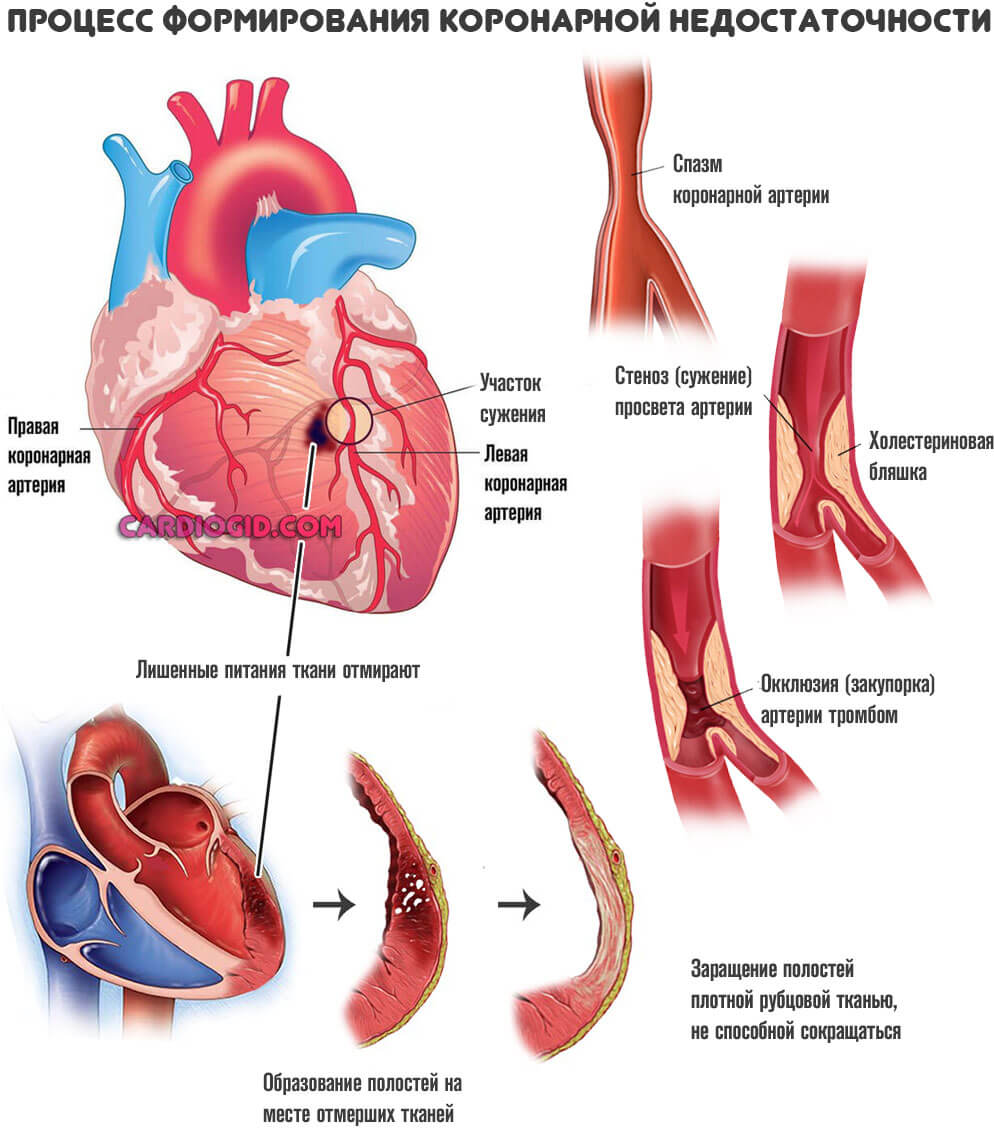
Страдают не только удаленные системы. Проблемы начинаются и с самим сердцем. По коронарным артериям поступает малое количество жидкой ткани. Отсюда нарушение питания, ишемия, постепенное отмирание функциональных клеток.
Процесс движется по кругу, постоянно. Без квалифицированной помощи вероятность восстановления нулевая. Инвалидность или смерть наступят в перспективе нескольких лет.
Классификация
Типизация процесса проводится по формам, то есть превалирующему органическому отклонению в тканях сердца. Также можно сказать, что указанны ниже способ разграничить состояние, основывается на тяжести и степени нарушений.
- Диастолическая дисфункция левого желудочка 1 типа. Или гипертрофическая разновидность.
Развивается у пациентов с относительно мягкими формами сердечнососудистых патологий. Например, артериальной гипертензией, пролапсом митрального клапана, начальными фазами кардиомиопатии.
Процесс первого типа характеризуется нарушением тонуса миокарда. Сердечная мышца не способна расслабиться в диастолу. Мускулатура напряжена, это не дает крови нормально двигаться по камерам.
Рано или поздно дисфункция приобретает более опасные черты, становится стабильной. Первый тип дает минимальные риски в плане летального исхода, без лечения прогрессирует в течение 1-2 лет.
Симптоматика смазанная, может полностью отсутствовать или маскироваться под основной патологический процесс.
- Псевдонормальный вид. Если ДДЛЖ 1 типа характеризуется отсутствием органических дефектов в сердечной мышце, этот определяется слабостью миокарда в результате распада тканей.
Обычно становлению диастолической дисфункции 2 типа предшествует перенесенный инфаркт или текущая стенокардия (коронарная недостаточность).
Симптоматика присутствует, она выраженная, но неспецифичная. Сопровождает пациента постоянно, приступообразное течение нехарактерно, поскольку нет периодов обострения.
Начиная с этой стадии, кардинальным образом помочь пациенту уже невозможно. Потому как основной диагноз обычно тяжелый. Это кардиосклероз, миопатия и прочие.
- Рестриктивная форма третий тип нарушения. Характеризуется нарушением эластичности, растяжимости левого желудочка.
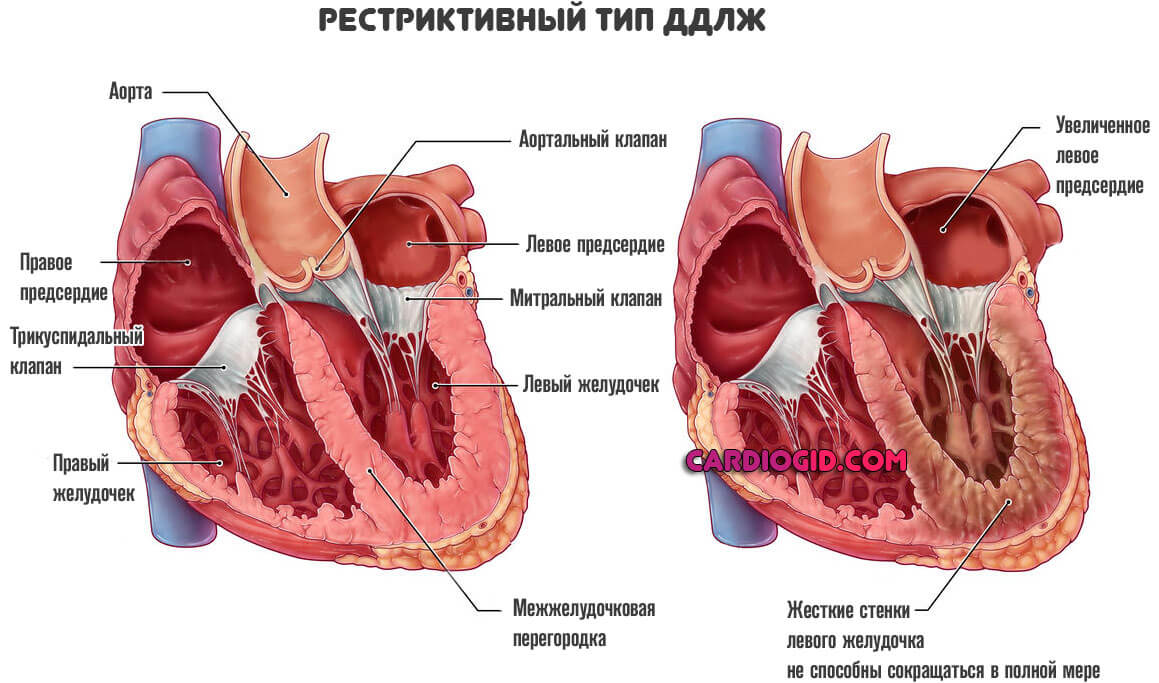
Поскольку миокард не способен сокращаться как следовало бы, возникает выраженная сердечная недостаточность.
На развитие этого типа дисфункции уходит от 4 до 6 лет, бывает меньше.
Внимаение:
Терминальная фаза не поддается коррекции. Максимум, на что можно рассчитывать, незначительное продление жизни.
Все три описанных типа диастолической дисфункции левого желудочка вторичны. Болезнь никогда не бывает первичной, потому необходимо тщательно купировать основной диагноз. Это единственный способ предотвратить ДДЛЖ.
Физиологические причины
Факторы не всегда патологические. Во многих случаях состояние развивается в результате естественных моментов. Каких именно?
Возраст
В группе повышенного риска пациента 60+. По мере затухания функциональной активности организма происходят опасные деструктивные перестройки.
Гормональный фон падает, поскольку начинается климактерический период, снижается эластичность кардиальных структур, развивается атеросклероз.
Груз соматических заболеваний давит сильнее, возможность сохранения физической активности минимальна, начинаются застойные явления. Отсюда недостаточность работы сердечных структур в результате их естественного изнашивания.
Восстановлению подобные моменты не подлежат. Единственное, что можно сделать — принимать поддерживающие препараты.
К счастью, возрастная диастолическая дисфункция не несет столь большой опасности, поскольку не имеет тенденции стремительно прогрессировать.
Занятия спортом в течение длительного времени
Неадекватная нагрузки приводят к постепенному разрастанию сердца. Наблюдается перестройка всего тела на новый лад, чтобы обеспечивать организм необходимым количеством питания.
Утолщенный миокард не способен нормально сокращаться отсюда и ДДЛЖ по 1 типу.
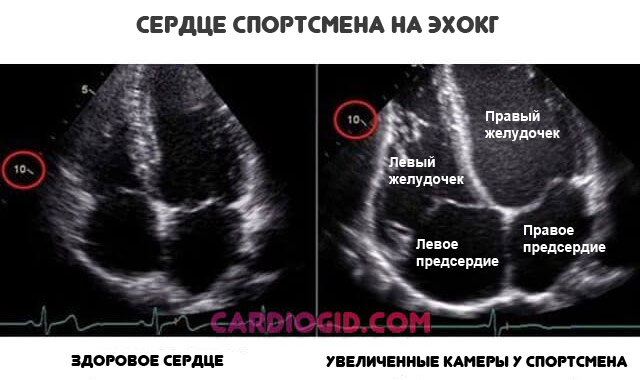
С течением времени состояние только усугубляется. Если кардиальные структуры не получают должной нагрузки, стремительно нарастают явления дистрофии тканей. Потому профессиональные спортсмены и увлеченные любители — отнюдь не здоровые люди.
Патологические факторы
Их намного больше и провоцируют дисфункцию они в 70% клинических ситуаций.
Повышенная масса тела
Строго говоря, это всего лишь симптом основной проблемы. Лица с ожирением в 100% случаев страдают нарушениями метаболического плана. Обычно под ударом липидный обмен.
Избыточное депонирование жиров на стенках сосудов формируется на фоне генетической предрасположенности или гормонального дисбаланса.
Почти всегда возникает атеросклероз, который повышает вероятность диастолической дисфункции левого желудочка втрое.
Снижение массы тела не поможет. Это воздействие на следствие, а не на причину. Необходимо длительное поддерживающее лечение. Оно направлено на коррекцию эндокринного статуса больного.
Подобный фактор относительно просто привести в норму. Но на его обнаружение может уйти не один год.
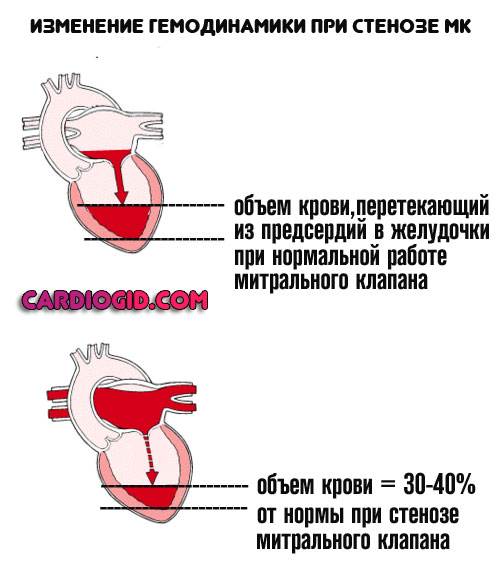
Стеноз митрального клапана
Возникает в результате перенесенных воспалительных процессов, инфаркта или врожденных нарушений органического плана. Суть заключается в недостаточной проходимости указанной анатомической структуры.
Митральный клапан выступает перегородкой между левым предсердием и желудочком. Обеспечивает стабильный ток крови в одном направлении.
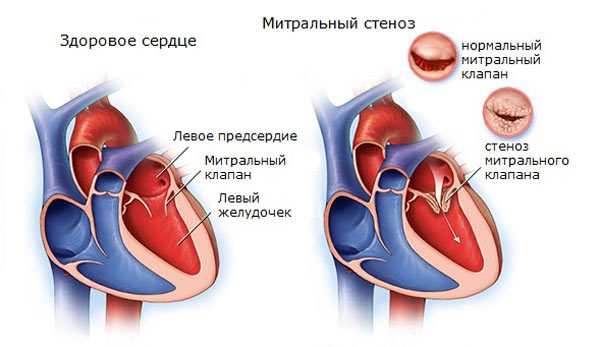
Однако, в результате стеноза МК или его заращения жидкая соединительная ткань поступает в недостаточном количестве. Значит и выброс будет сниженным.

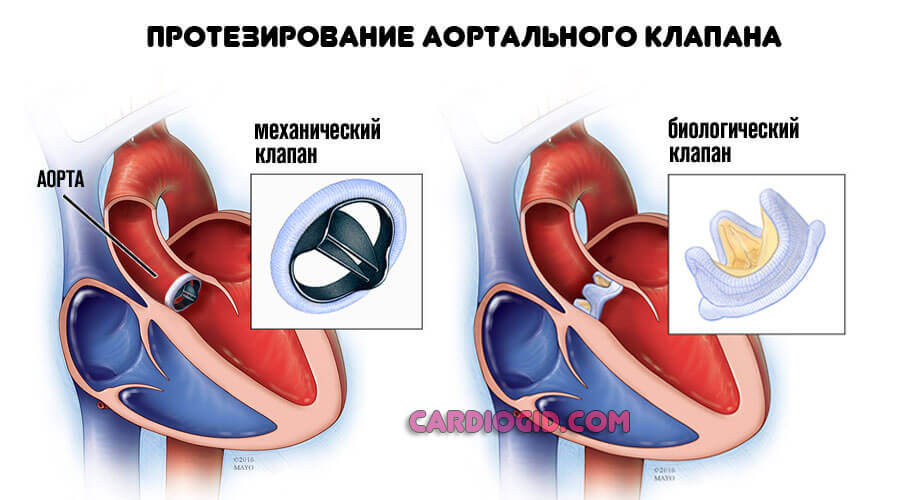
Без хирургического лечения порочный круг разорвать не удастся. Пороки митрального клапана предполагают протезирование. Пластика эффекта не дает.
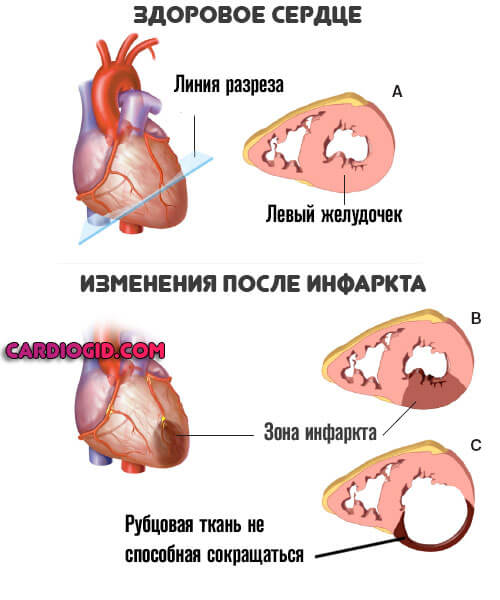
Перенесенный инфаркт
Острое нарушение питания миокарда и некроз функционально активных тканей сердца. Развивается стремительно, клетки-кардиомиоциты отмирают за считанные минуты, реже часы.
Без срочной госпитализации шансы на выживание минимальны. Даже если повезет, останется грубый дефект в форме ИБС.
Неприятным последствием перенесенного инфаркта выступает кардиосклероз. Замещение активных тканей на рубцовые.
Они не сокращаются, не могут растягиваться. Отсюда рестрикция (потеря эластичности) желудочков, и неспособность вместить достаточное количество крови.
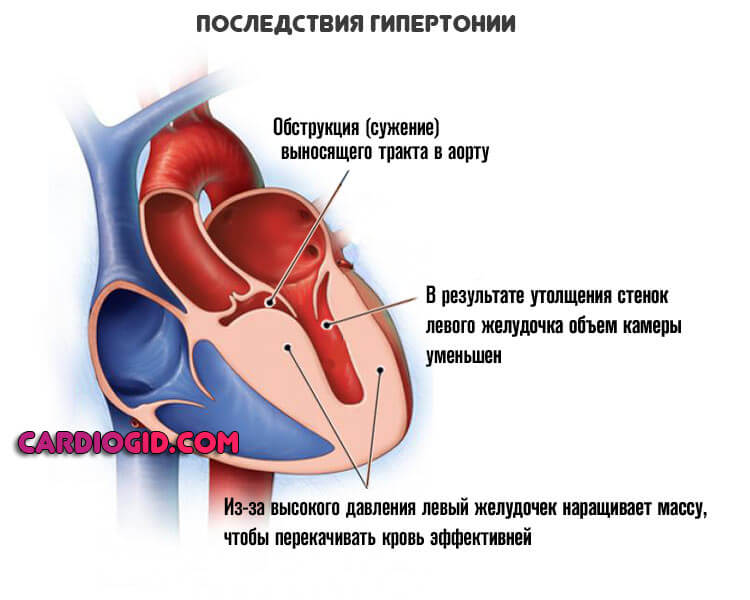
Артериальная гипертензия
Безотносительно одноименного заболевания. Любое стабильное симптоматическое повышение давления дает чрезмерную нагрузку на кардиальные структуры.
Есть прямая связь между уровнем АД и риском описанного состояния. Рост показателя тонометра на 10 мм ртутного столба увеличивает вероятность нарушения релаксации левого желудочка на 15% в среднем.
Поскольку на развитых стадиях кардинальным образом купировать гипертензию невозможно, шансы на излечение от ДДЛЖ также весьма туманны.
Воспалительные патологии миокарда
Имеют инфекционное происхождение или аутоиммунный генез, но несколько реже. Характеризуются агрессивным течением. В перспективе короткого времени могут привести к тотальной деструкции предсердий.
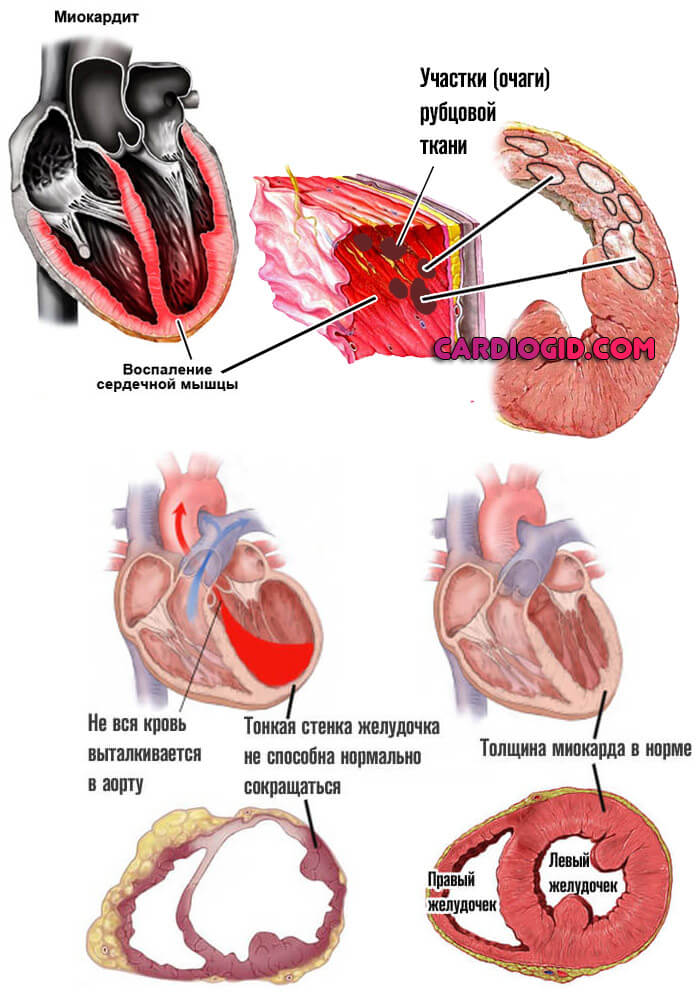
Объемы столь большие, что замещение рубцовой тканью невозможно. Требуется протезирование. Операция также считается факторов риска.
Потому при подозрениях на миокардит стоит обращаться к врачу или вызывать скорую помощь. Терапия стационарная.
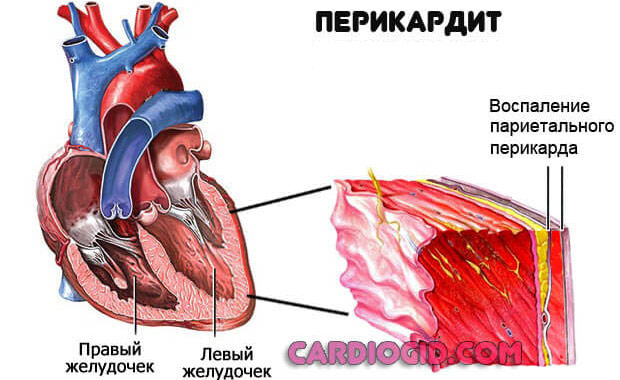
Воспаление перикарда
Оболочки сердца, которая держит орган в одном положении. Поражение структур приводит к тампонаде. То есть компрессии в результате скопления выпота.
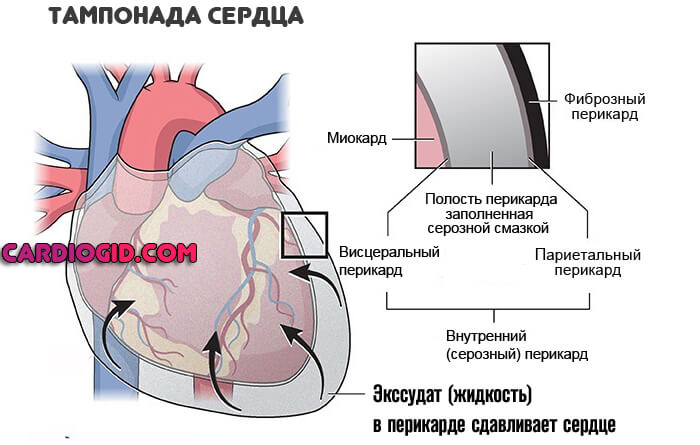
Лечение срочное, под контролем профильного специалиста. На ранних этапах медикаментозное, на поздних, при обнаружении осложнений — хирургическое.
Перечень причин неполный, но описанные особенно распространены. Состояние никогда не обуславливается внесердечными моментами. Это облегчает диагностику, с другой стороны, дает изначально сложный прогноз для восстановления и жизни.
Симптомы
Признаки дисфункции ЛЖ кардиальные и неврогенные. Говорят о таких проявлениях патологического процесса:
- Выраженные отеки нижних конечностей. В утреннее время, также вечером, после длительного нахождения в вертикальном положении. Симптом сходит на нет, затем снова возвращается и так на протяжении долгого периода.
- Интенсивный кашель. Непродуктивный, мокрота не выделяется. В положении лежа проявление усиливается. Вероятно наступление дыхательной недостаточности, которая опасная для жизни.
- Аритмия. На ранних стадиях по типу простой тахикардии. Затем возникает фибрилляция или экстрасистолия. Указанные признаки требуют срочной коррекции. Возможна остановка работы органа.
- Одышка. На раннем этапе после интенсивной физической нагрузки. Затем возникает нарушение в состоянии покоя, что говорит о развитом процессе.
- Слабость, сонливость, падение работоспособности практически до нуля.
- Головная боль.
- Обморочные состояния. Как правило, проявления со стороны центральной нервной системы возникают относительно поздно. Свидетельствуют в пользу генерализованного процесса, затронувшего церебральные структуры. Риск инсульта резко повышается. Особенно неблагоприятны в плане прогноза множественные синкопальные состояния на протяжении одного дня.
- Цианоз носогубного треугольника.
- Бледность кожных покровов.
- Ощущение давления в грудной клетке, тяжести, дискомфорта.
- Время от времени наблюдаются приступы беспричинного страха. Панические атаки как клинически допустимый вариант.
Указанные признаки неспецифичны только для диастолическая дисфункции ЛЖ, поскольку возникают на фоне всех возможных проблем с сердечнососудистой системой. Однако длятся они постоянно, не проходят вообще. Приступообразное течение не характерно.
Диагностика
Проводится под контролем кардиолога, по мере необходимости привлекается профильный хирург, но обычно на стадии планирования оперативного лечения. Схема обследования зависит от предполагаемой причины.
Преимущественный перечень мероприятий таков:
- Устный опрос больного на предмет жалоб. Для объективизации симптомов. На этой стадии сказать что-либо конкретное невозможно, не считая констатации факта сердечного происхождения патологии.
- Сбор анамнеза. Образ жизни, перенесенные состояния, возраст, семейная история.
- Измерение артериального давления, частоты сердечных сокращений. Есть прямая связь между этапом диастолической дисфункции левого желудочка и показателями. На фоне запущенного явления они изменены в сторону увеличения. Это не аксиома. Возможны варианты с нестабильными цифрами.
- Суточное мониторирование. Проводится регистрация АД и ЧСС на протяжении 254 часов, в динамике.
- Электрокардиография. Оценка функционального состояния кардиальных структур. Используется для раннего выявления аритмий.
- Эхокардиография. Визуализация тканей сердца.
- МРТ или КТ по мере необходимости.
Также практикуется аускультация — выслушивание сердечных тонов.
Лечение
Преимущественно этиотропное, то есть направленное на устранение первопричины патологического состояния. Практикуется как медикаментозная, так и хирургическая терапия.
В рамках консервативной методики решается группа вопросов, какие препараты назначают:
- Антиаритмические. Хинидин или Амиодарон, в зависимости от переносимости. Корректируют частоту сердечных сокращений, предотвращают развитие опасной фибрилляции или экстрасистолии.
- Бета-блокаторы. Для тех же целей, плюс коррекции повышенного артериального давления. Карведилол,
- Метопролол в качестве основных.
- Гипотензивные. Периндоприл, Моксонидин, Дилтиазем, Верапамил. Вариантов множество.
- Нитроглицерин для купирования болевого синдрома, если таковой возникает.
- Сердечные гликозиды. Улучшают сократимость миокарда. Настойка ландыша или Дигоксин в качестве основных.
- Диуретики. Выводят избыточную жидкость из организма. Лучше использовать щадящие препараты вроде Верошпирона.
Хирургические методики направлены на устранение дефектов, пороков. Практикуется протезирование пораженных тканей и структур. Назначается подобный метод строго по показаниям, если другого выхода нет.
Изменение образа жизни, кроме исключения курения и спиртного большого смысла не имеет. Процесс уже запущен.
В то же время, настоятельно рекомендуется сократить интенсивность физических нагрузок. Велика вероятность осложнений.
Прогноз
Вероятный исход зависит от массы факторов. Сама по себе диастолическая дисфункция не сулит пациенту ничего хорошего, поскольку она не первична и зависит от течения основного заболевания.
Какие моменты должны учитываться при определении прогноза:
- Возраст.
- Пол. Мужчины умирают от кардиальных патологий чаще.
- Семейная история.
- Индивидуальный анамнез. Какие болезни были и есть, что от них пациент принимает.
- Общее состояние здоровья.
- Образ жизни.
- Масса тела, степень ожирения, если таковое имеется.
- Характер получаемого лечения.
- Профессиональная деятельность, присутствуют ли физические нагрузки.
В общем и целом, на фоне текущих патологий вероятность смерти составляет 60% на протяжении 3-5 лет.
Если факторов риска нет вообще, риск летального исхода определяется в 7-12%. Восстановление имеет хорошие перспективы. Сказать что-либо конкретное может врач, после периода наблюдения.
Возможные осложнения
Вероятные последствия:
- Остановка сердца в результате недостаточного питания и падения сократительной способности миокарда.
- Инфаркт. Некроз активных, функциональных тканей. Обычно обширный, ассоциирован с почти безусловным летальным исходом.
- Кардиогенный шок. В результате катастрофического падения основных жизненных показателей. Выбраться из этого состояния почти невозможно. Риски максимальны.
- Инсульт. Ослабление трофики нервных тканей. Сопровождается неврологическим дефицитом той или иной степени тяжести. Возможно нарушение мышления, речи, зрения, слуха, мнестических, когнитивных способностей, поведения и прочих моментов.
- Сосудистая деменция. По симптоматике похожа на болезнь Альцгеймера. С учетом стойкости нарушений работы сердечнососудистой системы имеет плохие прогнозы и трудно поддается обратному развитию.
- Дыхательная недостаточность, отек легких.
- Тромбоэмболия.
Летальный исход или инвалидность, как итоги всех описанных выше последствий.
Осложнения наступают в результате недостаточно качественного или отсутствующего лечения. Особенно резистентные формы, к сожалению, не поддаются терапии вообще либо итоги не имеют клинической значимости. Таких ситуаций минимум, но они есть.
В заключение
Диастолическая дисфункция ЛЖ — нарушение кровяного выброса в результате недостаточного поступления жидкой соединительной ткани в левый желудочек при расслаблении мышечного органа (в диастолу).
Перспективы лечения зависят от основного диагноза. Методики разнятся. Терапия эффективна только на первых стадиях.
Источник
© Автор: Сазыкина Оксана Юрьевна, кардиолог, специально для СосудИнфо.ру (об авторах)
Для того, чтобы каждая клетка организма человека могла получать кровь с жизненно необходимым кислородом, сердце должно работать правильно. Насосная функция сердца осуществляется с помощью попеременного расслабления и сокращения сердечной мышцы – миокарда. Если какие – то из этих процессов нарушаются, развивается дисфункция желудочков сердца, и постепенно снижается возможность сердца проталкивать кровь в аорту, от чего страдает кровоснабжение жизненно важных органов. Развивается нарушение функции, или дисфункция миокарда.
Дисфункция желудочков сердца – это нарушение способности сердечной мышцы сокращаться при систолическом типе, чтобы изгнать кровь в сосуды, и расслабляться при диастолическом, чтобы принять кровь из предсердий. В любом случае, эти процессы вызывают нарушение нормальной внутрисердечной гемодинамики (движение крови по сердечным камерам) и застой крови в легких и других органах.
Оба типа дисфункции имеют взаимосвязь с хронической сердечной недостаточностью – чем больше нарушена функция желудочков, тем выше степень тяжести недостаточности сердца. Если ХСН может быть без дисфункции сердца, то дисфункция, наоборот, без ХСН не встречается, то есть у каждого пациента с дисфункцией желудочков имеет место хроническая сердечная недостаточность начальной или выраженной стадии, в зависимости от симптомов. Это важно учитывать пациенту, если он считает, что принимать лекарства необязательно. Также нужно понимать, что если у пациента диагностирована дисфункция миокарда, это является первым сигналом того, что в сердце протекают какие – то процессы, которые необходимо выявить и подвергнуть лечению.
Дисфункция левого желудочка
Диастолическая дисфункция
Диастолическая дисфункция левого желудочка сердца характеризуется нарушением способности миокарда левого желудочка расслабиться для полноценного заполнения кровью. Фракция выброса в норме или чуть выше (50% и более). В чистом виде диастолическая дисфункция встречается менее, чем в 20% всех случаев. Выделяют следующие типы диастолической дисфункции – нарушение релаксации, псевдонормальный и рестриктивный тип. Первые два могут не сопровождаться симптомами, в то время как последний тип соответствует тяжелой степени ХСН с выраженными симптомами.
Причины
- Ишемическая болезнь сердца,
- Постинфарктный кардиосклероз с ремоделированием миокарда,
- Гипертрофическая кардиомиопатия – увеличение массы желудочков за счет утолщения их стенки,
- Артериальная гипертония,
- Стеноз аортального клапана,
- Фибринозный перикардит – воспаление наружной оболочки сердца, сердечной «сумки»,
- Рестриктивные поражения миокарда (эндомиокардиальная болезнь Леффлера и эндомиокардиальный фиброз Дэвиса) – уплотнение нормальной структуры мышечной и внутренней оболочки сердца, способные ограничивать процесс расслабления, или диастолу.
Признаки
Бессимптомное течение наблюдается в 45% случаев диастолической дисфункции.
Клинические проявления обусловлены повышением давления в левом предсердии в силу того, что кровь не может в достаточном объеме поступать в левый желудочек из-за его постоянного пребывания в напряженном состоянии. Кровь застаивается и в легочных артериях, что проявляется такими симптомами:
- Одышка, сначала незначительная при ходьбе или подъеме по лестнице, затем выраженная в покое,
- Сухой надсадный кашель, усиливающийся в положении лежа и в ночное время,
- Ощущения перебоев в работе сердца, боли в груди, сопровождающие нарушения сердечного ритма, чаще всего, мерцательную аритмию,
- Утомляемость и невозможность выполнять ранее хорошо переносимые физические нагрузки.
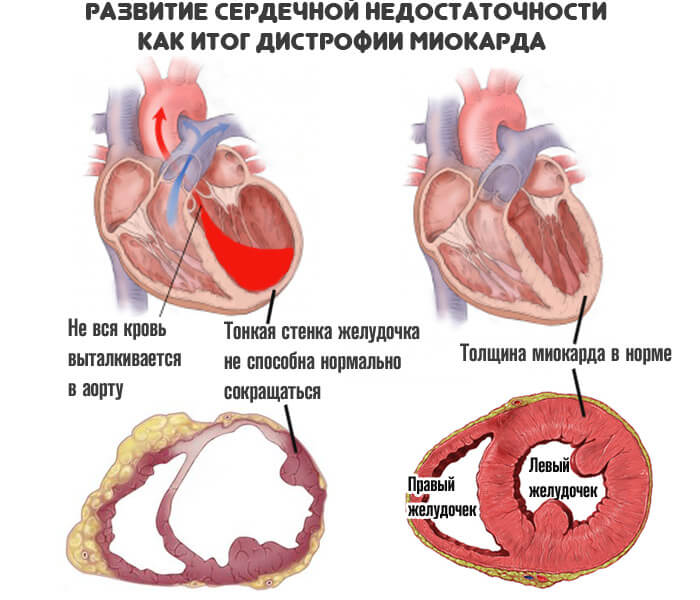
Систолическая дисфункция
Систолическая дисфункция левого желудочка характеризуется снижением сократимости сердечной мышцы и сниженным объемом крови, выбрасываемой в аорту. Приблизительно у 45% лиц с ХСН отмечается такой тип дисфункции (в остальных случаях функция сократимости миокарда не нарушена). Основной критерий – снижение фракции выброса левого желудочка по результатам УЗИ сердца менее 45%.
Причины
- Острый инфаркт миокарда (у 78% пациентов с инфарктом дисфункция левого желудочка развивается в первые сутки),
- Дилатационная кардиомиопатия – расширение полостей сердца вследствие воспалительных, дисгормональных или обменных нарушений в организме,
- Миокардит вирусной или бактериальной природы,
- Недостаточность митрального клапана (приобретенный порок сердца),
- Гипертоническая болезнь на поздних стадиях.
Симптомы
Пациент может отмечать как наличие характерных симптомов, так и полное их отсутствие. В последнем случае говорят о бессимптомной дисфункции.
Симптомы систолической дисфункции обусловлены снижением выброса крови в аорту, и, следовательно, обеднением кровотока во внутренних органах и скелетных мышцах. Наиболее характерные признаки:
- Бледность, голубоватое окрашивание и похолодание кожных покровов, отеки нижних конечностей,
- Быстрая утомляемость, беспричинная мышечная слабость,
- Изменения психоэмоциональной сферы вследствие обеднения кровотока головного мозга – бессонница, раздражительность, нарушение памяти и др,
- Нарушения функции почек, и развивающиеся в связи с этим изменения в анализах крови и мочи, повышение артериального давления из-за активации почечных механизмов гипертонии, отеки на лице.
Дисфункция правого желудочка
Причины
В качестве причин, вызывающих дисфункцию правого желудочка, остаются актуальными вышеперечисленные заболевания. Кроме них, изолированную правожелудочковую недостаточность могут вызывать заболевания бронхолегочной системы (тяжелая бронхиальная астма, эмфизема и др), врожденные пороки сердца и пороки трикуспидального клапана и клапана легочной артерии.
Симптомы
Для нарушения функции правого желудочка характерны симптомы, сопровождающие застой крови в органах большого круга кровообращения (печень, кожа и мышцы, почки, головной мозг):
- Выраженный цианоз (синяя окраска) кожи носа, губ, ногтевых фаланг пальцев, кончиков ушей, а в тяжелых случаях всего лица, рук и ног,
- Отеки нижних конечностей, появляющиеся в вечернее время и исчезающие утром, в тяжелых случаях – отеки всего тела (анасарка),
- Нарушения функции печени, вплоть до кардиального цирроза печени на поздних стадиях, и обусловленное этим увеличение печени, болезненность в правом подреберье, увеличение живота, желтушность кожных покровов и склер, изменения в анализах крови.
Диастолическая дисфункция обоих желудочков сердца играет решающую роль в развитии хронической сердечной недостаточности, причем нарушения систолы и диастолы являются звеньями одного процесса.
Какое обследование необходимо?
Если пациент обнаружил у себя симптомы, похожие на признаки нарушения функции миокарда желудочков, ему следует обратиться к врачу кардиологу или терапевту. Врач проведет осмотр и назначит какие либо из дополнительных методов обследования:
- Рутинные методы – анализы крови и мочи, биохимическое исследование крови для оценки уровня гемоглобина, показателей работы внутренних органов (печени, почек),
- Определение в крови калия, натрия, натрий – уретического пептида,
- Исследование крови на содержание гормонов (определение уровня гормонов щитовидной железы, надпочечников) при подозрении на избыток гормонов в организме, оказывающих токсическое влияние на сердце,
- ЭКГ – обязательный метод исследования, позволяющий определить, есть ли гипертрофия миокарда, признаки артериальной гипертонии и ишемии миокарда,
- Модификации ЭКГ – тредмил тест, велоэргометрия – это регистрация ЭКГ после физической нагрузки, позволяющая оценить изменения кровоснабжения миокарда в связи с нагрузкой, а также оценить толерантность к нагрузке в случае возникновения одышки при ХСН,
- Эхокардиография – второе обязательное инструментальное исследование, «золотой стандарт» в диагностике дисфункции желудочков сердца, позволяет оценить фракцию выброса (в норме более 50%), оценить размеры желудочков, визуализировать пороки сердца, гипертрофическую или дилатационную кардиомиопатию. Для диагностики нарушения функции правого желудочка измеряется его конечный диастолический объем (в норме 15 – 20 мм, при дисфункции правого желудочка значительно увеличивается),
- Рентгенография грудной полости – вспомогательный метод при гипертрофии миокарда, позволяющий определить степень расширения сердца в поперечнике, если гипертрофия имеется, увидеть обеднение (при систолической дисфункции) или усиление (при диастолической) легочного рисунка, обусловленного его сосудистым компонентом,
- Коронарография – введение рентгеноконтрастного вещества в коронарные артерии для оценки их проходимости, нарушение которой сопровождает ишемическую болезнь сердца и инфаркт миокарда,
- МРТ сердца не является рутинным методом обследования, однако в связи с большей информативностью, нежели УЗИ сердца, иногда назначается в диагностически спорных случаях.
Когда начинать лечение?
И пациенту, и врачу необходимо четко осознавать, что даже бессимптомная дисфункция миокарда желудочков требует назначения медикаментозных препаратов. Несложные правила приема хотя бы одной таблетки в день позволяют надолго предотвратить появление симптомов и продлить жизнь в случае развития тяжелой хронической недостаточности кровообращения. Разумеется, на стадии выраженных симптомов одной таблеткой самочувствие пациенту не улучшить, но зато наиболее целесообразно подобранной комбинацией препаратов удается существенно замедлить прогрессирование процесса и улучшить качество жизни.
Итак, на ранней, бессимптомной стадии течения дисфункции, обязательно должны быть назначены ингибиторы АПФ или, при их непереносимости, антагонисты рецепторов к ангиотензину II (АРА II). Эти препараты обладают органопротективными свойствами, то есть защищают органы, наиболее уязвимые для неблагоприятного действия постоянно высокого кровяного давления, например. К таким органам относятся почки, мозг, сердце, сосуды и сетчатка глаз. Ежедневный прием препарата в дозе, назначенной врачом, достоверно снижает риск развития осложнений в этих структурах. Кроме того, иАПФ предотвращают дальнейшее ремоделирование миокарда, замедляя развитие ХСН. Из препаратов назначаются эналаприл, периндоприл, лизиноприл, квадриприл, из АРА II лозартан, валсартан и многие другие. Кроме них, назначается лечение основного заболевания, вызвавшего нарушение функции желудочков.
На стадии выраженных симптомов, например, при частой одышке, ночных приступах удушья, отеках конечностей, назначаются все основные группы препаратов. К ним относятся:
- Диуретики (мочегонные препараты) – верошпирон, диувер, гидорохлортиазид, индапамид, лазикс, фуросемид, торасемид ликвидируют застой крови в органах и в легких,
- Бета-адреноблокаторы (метопролол, бисопролол и др) урежают частоту сокращений сердца, расслабляют периферические сосуды, способствуя снижению нагрузки на сердце,
- Ингибиторы кальциевых каналов (амлодипин, верапамил) – действуют аналогично бетаблокаторам,
- Сердечные гликозиды (дигоксин, коргликон) – повышают силу сердечных сокращений,
- Комбинации препаратов (нолипрел – периндоприл и индапамид, амозартан – амлодипин и лозартан, лориста – лозартан и гидрохлортиазид и др),
- Нитроглицерин под язык и в таблетках (моночинкве, пектрол) при стенокардии,
- Аспирин (тромбоАсс, аспирин кардио) для предотвращения троомбообразования в сосудах,
- Статины – для нормализации уровня холестерина в крови при атеросклерозе и ишемической болезни сердца.
Какой образ жизни следует соблюдать пациенту с дисфункцией желудочков?
В первую очередь, нужно соблюдать диету. Следует ограничивать поступление поваренной соли с пищей (не более 1 грамма в сутки) и контролировать количество выпитой жидкости (не более 1.5 литров в сутки) для снижения нагрузки на кровеносную систему. Питание должно быть рациональным, согласно режиму принятия пищи с частотой 4 – 6 раз в сутки. Исключаются жирные, жареные, острые и соленые продукты. Нужно расширить употребление овощей, фруктов, кисломолочных, крупяных и зерновых продуктов.
Второй пункт немедикаментозного лечения – это коррекция образа жизни. Необходимо отказаться от всех вредных привычек, соблюдать режим труда и отдыха и уделять достаточное время сну в ночное время суток.
Третьим пунктом является достаточная физическая активность. Физические нагрузки должны соответствовать общим возможностям организма. Вполне достаточно совершать пешие прогулки в вечернее время или иногда выбираться за грибами или на рыбалку. Кроме позитивных эмоций, такой вид отдыха способствует хорошей работе нейрогуморальных структур, регулирующих деятельность сердца. Разумеется, в период декомпенсации, или ухудшения течения заболевания, все нагрузки следует исключить на определяемое врачом время.
В чем опасность патологии?
Если пациент с установленным диагнозом пренебрегает рекомендациями врача и не считает нужным принимать назначенные препараты, это способствует прогрессированию дисфункции миокарда и появлению симптомов хронической сердечной недостаточности. У каждого такое прогрессирование протекает по-разному – у кого – то медленно, в течение десятилетий. А у кого – то быстро, на протяжении первого года от установления диагноза. В этом и заключается опасность дисфункции – в развитии выраженной ХСН.
Кроме этого, возможно развитие осложнений, особенно в случае тяжелой дисфункции с фракцией выброса менее 30%. К ним относятся острая сердечная недостаточность, в том числе и левожелудочковая (отек легких), тромбоэмболия легочной артерии, фатальные нарушения ритма (фибрилляция желудочков) и др.
Прогноз
При отсутствии лечения, а также в случае значительной дисфункции, сопровождаемой тяжелой ХСН, прогноз неблагоприятный, так как прогрессирование процесса без лечения неизменно заканчивается летальным исходом.
Если же пациент соблюдает рекомендации врача и принимает лекарства, прогноз благоприятный, так как современные препараты не только способствуют устранению тяжелых симптомов, но и продлевают жизнь.
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
На вопросы данного раздела в текущий момент отвечает: Сазыкина Оксана Юрьевна, кардиолог, терапевт
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
Источник
