Сердечная недостаточность частота пульса

Классификация
Один из видов нарушений кровообращения в организме человека называют острой сердечной недостаточностью. Нормальная работа всех органов невозможна без достаточного количества поступающей крови, а вместе с ней – кислорода. При нарушениях кровообращения в организме происходит серьезный сбой.
Острая сердечная недостаточность опасна тем, что появляется внезапно. Она может быть следствием каких-либо других болезней или нарушений в работе органов. Также большую роль играет образ жизни. Курение и употребление алкогольных напитков оказывают негативное воздействие на работу организма. В результате этих вредных привычек сгущается кровь, что приводит к закупорке сосудов и остановке всей кровеносной системы.
Важно. Если своевременно не оказать квалифицированную медпомощь, человек может погибнуть за считанные часы.
Опасность болезни заключается в том, что она может проявляться на фоне хронической сердечной недостаточности.
Заболевание имеет определенные разновидности, диагностирование которых невозможно без медицинского обследования.
Виды болезни по локализации:
- левожелудочковая;
- правожелудочковая;
- смешанная.
Первый тип проявляется при перегрузке левого желудочка или в результате дестабилизации сократительной функции миокарда. Происходит сужение аорт и инфаркт миокарда, приводящий к резкому уменьшению количества крови в большом круге кровообращения.
Правожелудочковая патология характеризуется застоем крови в большом круге кровообращения. Появляется в результате перегрузки правого желудочка. У пациента наблюдаются отеки внутренних органов (зачастую – легких), изменение цвета кожного покрова, общее истощение организма.
Смешанный тип заболевания, характеризующийся дестабилизацией работы правого и левого желудков, считается самым опасным видом – в организме полностью нарушается кровообращение.
Также есть классификация болезни, которая определяется по гипокинетическому типу гемодинамики. К ней относят рефлекторный шок (болевой синдром в области сердца, который устраняется с помощью обезболивающей терапии); аритмический шок (появляется в результате нарушений сердцебиения); кардиогенный шок (диагностируется у людей в возрасте более 60 лет, поражение сердечной мышцы превышает на 40-50% общую массу миокарда левого желудка).
Состояние организма, при котором сердце не способно обеспечивать органы нормальным количеством крови, называется резким ухудшением хронической острой сердечной недостаточности.
Признаки болезни
Своевременное оказание помощи может спасти жизнь пациенту. Именно по этой причине необходимо знать основные признаки заболевания.
К ним относят одышку, общую слабость и быструю утомляемость человека даже при небольших нагрузках. Также наблюдается спутанность сознания, нитевидный пульс, сонливость, колебания артериального давления, отеки нижних конечностей.
Признаки левожелудочковой острой сердечной недостаточности:
- влажный кашель с выделением пенистой мокроты;
- хрипы в бронхах и легких;
- одышка;
- приступы удушья в ночное время;
- боль за грудиной, передающаяся под лопатку;
- постоянные головокружения.
Больной практически все время находится в комфортной для него позе – сидячем положении. Довольно часто наблюдаются обморочные состояния. Во время течения болезни развивается кардиогенный шок, отек легких и сердечная астма.
Признаки правожелудочковой патологии:
- дискомфортное ощущение в области грудины;
- одышка;
- головокружение;
- учащение сердечных сокращений;
- отечность конечностей;
- бледность кожного покрова;
- набухание вен, расположенных в области шеи;
- слабость;
- асцит;
- акроцианоз;
- гипергидроз;
- гелатомегалия.
Болезнь характеризуется застоем крови в большом круге кровообращения.
На ранних стадиях развития заболевания симптомы будут незначительными. Во время физических нагрузок может появляться одышка. Больной зачастую игнорирует ее, ввиду возрастных изменений организма. Появляется кашель из-за повышения давления в сосудах легких. Наблюдается учащенное сердцебиение после физических нагрузок или приема пищи. Больной жалуется на быструю утомляемость и общую слабость.
Довольно часто у пациента уменьшается количество мочи. Это обусловлено нарушением кровообращения в малом тазу. На нижних конечностях появляются отеки. Кончик носа, а также кожный покров стоп и кистей приобретают синюшный оттенок.
Важно. Если образуется застой крови в сосудах печени, острая сердечная недостаточность сопровождается болевыми синдромами под правым ребром.
По мере развития заболевания происходит нарушение кровообращения в головном мозге. Основными симптомами на данном этапе являются раздражительность, быстрая утомляемость после умственных нагрузок, постоянное состояние депрессии. Наблюдается нарушение сна. Если своевременно не предпринять меры, патология приведет к летальному исходу.
Острая сердечная недостаточность и ее симптомы перед смертью:
- невыносимые боли в области сердца и под лопаткой;
- сонливость;
- общая слабость организма;
- шумное дыхание, которое потом замедляется, становится судорожным;
- расширенные зрачки;
- изменение оттенка кожного покрова (бледность);
- не прощупывается пульс на сонных артериях;
- отсутствие зрачковых и роговичных рефлексов;
- предобморочное состояние.
Важно. При наблюдении всех этих симптомов необходимо сразу вызвать скорую медицинскую помощь.
Человек может умереть за считанные минуты. Как правило, летальные исходы наблюдаются вне стационарных условий. Смерть может наступить в результате нервных потрясений или значительных физических нагрузок. Нередки случаи летальности в состоянии покоя. Все зависит от стадии развития заболевания.
Причины возникновения
Сердце – главное связующее звено цепочки кровообращения. Нарушения в его работе вызовут дестабилизацию в функционировании всех органов.
Основные причины острой сердечной недостаточности:
- болезни сердца (острый инфаркт миокарда, миокардит);
- патологии развития и работы камер сердца и его клапанов;
- гипертрофия миокарда;
- декомпенсация недостаточности хронического вида;
- гипертонический криз;
- тампонада сердца – застой жидкости между листками околосердечной сумки;
- тромбоэмболия легочной артерии – образование сгустков крови, которые чаще всего закупоривают вены в малом тазу и нижних конечностях;
- острые заболевания легких и бронхов.
Эти причины появления острой сердечной недостаточности наблюдаются вследствие нарушений работы главного органа. Кровь к сосудам поступает в недостаточном количестве.
Есть еще несколько причин развития болезни, которые не имеют отношения к функционированию сердечной мышцы. К ним относят: обширное оперативное вмешательство в организм человека (восстановление внутренних органов после повреждений), респираторные инфекции, травмы головного мозга, нервные потрясения, чрезмерное употребление антидепрессантов, бронхиальную астму, инсульт, токсическое воздействие на миокард.
Последнее крайне опасно для всего организма. Оно появляется в результате чрезмерного употребления алкогольных напитков, а также курения.
Традиционное лечение
При своевременном диагностировании больному можно сохранить жизнь. Лечение острой сердечной недостаточности требует комплексного подхода. Основные действия направлены на уменьшение симптомов болезни.
Важно. Больные, которым поставили диагноз «острая сердечная недостаточность», а также определили причины ее появления, нуждаются в немедленной госпитализации.
Пациенту назначают вазодилататоры для снижения давления в венозных сосудах. Лекарственные препараты этого типа помогут уменьшить количество крови, поступающей к сердцу. Такое воздействие подавляет систолическую нагрузку на миокард.
С помощью специальных лекарств устраняется пенистая мокрота и прогрессирующая одышка. Нейтрализуется отек легких и кардиогенный шок.
Если застой крови образуется в малом круге обращения, необходимо сделать кровопускание. Это поможет подавить риск отека легких и дыхательных путей человека. В результате правильного лечения уменьшается кровоток в венозных сосудах.
Примечание. Кровопускание делают в объеме не больше 500 мл. При малокровии и низком артериальном давлении этот способ лечения противопоказан.
При тяжелом течении заболевания дополнительно используют пиявок. Их устанавливают на область крестца. При локализации приступа в правом желудке, пиявок размещают в области печени. Если наблюдается сердечная астма, кровопускание выполняют радикальным методом.
Довольно часто больного пытаются лечить с помощью методов нетрадиционной медицины или народных средств. Самолечение может привести к негативным последствиям, а также летальному исходу.
Особенности патологии у детей
Острая сердечная недостаточность – заболевание, которое наблюдается не только у взрослого человека, но и у ребенка. Вовремя диагностировать такую болезнь можно с помощью сдачи определенных анализов и прохождения УЗИ.
Острая сердечная недостаточность у детей может быть левожелудочковой, правожелудочковой и тотальной. Болезнь возникает как осложнение после перенесенных инфекций, при наличии заболеваний аллергического типа, в результате экзогенных отравлений. Довольно часто наблюдается у детей, которые рождены с пороками сердца. Особенностью заболевания является ее быстрое течение.
Есть три стадии развития болезни:
- На первой наблюдается одышка, тахикардия, приглушенные тоны сердца, влажные и сухие хрипы, уменьшается минутный объем крови.
- Вторая характеризуется наличием признаков отека легких, увеличением печени, появлением хрипов при дыхании, наблюдается одутловатость лица.
- На третьей стадии диагностируется отек легких, колебание артериального давления и олигоанурия.
Заболевание может быть спровоцировано нарушением сердечного ритма в результате чрезмерной активности. Также большую роль играет целостность миокарда. При его повреждениях кровь несвоевременно поступает ко всем органам.
Прогноз
Синдром и вид острой сердечной недостаточности может диагностироваться только в результате правильного медицинского обследования. Прогноз больным нельзя назвать негативным. Согласно статистическим данным, смертность пациентов в течение 60 дней после появления болезни составляет 10%. При повторной госпитализации – 35%. Первый год течения заболевания характеризуется смертностью в 40%.
Практически каждый второй пациент, у которого диагностировали болезнь, нуждается в повторной госпитализации.
Чтобы спасти больного, необходимо пройти квалифицированное медицинское обследования. По результатам полученных анализов доктор ставит диагноз и назначает лечение. Не рекомендуется игнорировать первые признаки острой сердечной недостаточности. Болезнь развивается довольно быстро, и порой невозможно спасти человеку жизнь.
Источник
В норме частота сердечных сокращений у взрослого человека колеблется в пределах 60-90 ударов в минуту.
Однако иногда сердцебиение может учащаться. Это как «пропуск удара» или, напротив, появление дополнительных ударов. В каких случаях может возникать учащённое сердцебиение, каковы причины этого состояния и когда необходима медицинская помощь?
Почему возникает учащенное сердцебиение?
Повышение частоты сердечных сокращений (ЧСС) может быть, как нормальной реакцией сердечной мышцы на различные обстоятельства, так и следствием ряда заболеваний.
Так, частота сердцебиения увеличивается при:
- Физических нагрузках
- Сильном эмоциональном напряжении, стрессе
- Повышенной температуре тела
- Обезвоживании
- Гормональных изменениях (при менструации, беременности или менопаузе)
- Приёме лекарственных препаратов
- Употреблении продуктов питания (кофе, шоколад, алкоголь), содержащих вещества, стимулирующие сердцебиение
Периодические приступы учащенного сердцебиения могут быть симптомом ряда заболеваний, прежде всего заболеваний сердца:
1. Аритмии
Одна из распространенных причин увеличения частоты сердечных сокращений — нарушение ритма сердца, или аритмия. Это целая группа заболеваний, которые возникают при нарушении передачи электрических импульсов, координирующих сердцебиение.
В зависимости от того, где образуется импульс, в какой последовательности и как часто он возникает, выделяют несколько типов аритмий3.
2. Экстрасистолы
Преждевременные сокращения, которые можно выявить на ЭКГ. Самое распространенное нарушение ритма сердца, которое часто выявляется у здоровых людей. В норме может возникать примерно 200 наджелудочковых и 200 желудочковых экстрасистол в сутки.
Провоцировать появление экстрасистол могут курение, употребление крепкого чая, кофе, алкоголя, эмоциональные нагрузки. Считается, что малосимптомные экстрасистолы безопасны. Их даже называют «косметической» аритмией, чтобы подчеркнуть отсутствие какой-либо угрозы для здоровья.
3. Пароксизмальная наджелудочковая тахикардия
Эпизоды слишком быстрого сердечного ритма. Распространенный тип аритмии, который редко сопряжен с опасностью для здоровья, но приносит некоторый дискомфорт. Часто возникает у молодых людей. Основные симптомы — периодически учащенное сердцебиение, одышка и боль в груди.
4. Желудочковая тахикардия
Расстройство, при котором происходит нарушение нормального ритма сердца, характеризующееся увеличением числа сокращений желудочков. Проявляется ощущением частого сердцебиения у взрослых (реже – детей), одышкой, чувством давления, дискомфорта в груди. Стойкая желудочковая тахикардия обычно развивается при заболеваниях сердца, например, инфаркте миокарда5.
5. Суправентрикулярные тахиаритмии
Группа аритмий, при которых происходит по крайней мере три последовательных аномальных сердечных сокращения. Общая частота сокращений сердца превышает 100 ударов в минуту.
Приступы могут быть как пароксизмальными, то есть внезапно начинающимися и заканчивающимися, так и постоянными (непароксизмальными).
6. Фибрилляция предсердий (мерцательная аритмия)
Одна из самых распространенных аритмий. Для фибрилляции предсердий характерна некоординированная электрическая активность предсердий и ухудшение их работы.
Имеет яркие проявления: боль в груди, учащенное сердцебиение в состоянии покоя и при физических нагрузках, одышка. Заболевание может приводить к нарушению функции миокарда и развитию (или прогрессированию) сердечной недостаточности.
7. Трепетание предсердий
Правильный предсердный ритм, частота которого выше нормального — более 200-250 ударов в минуту. Распространенная причина частого сердцебиения, у мужчин встречается чаще, чем у женщин.
Риск развития увеличивается с возрастом. Обычно возникает на фоне структурных изменений в миокарде у больных ишемической болезнью сердца и другими хроническими заболеваниями (нарушение функции щитовидной железы, ревматизм, хронических болезни легких и др.).
При трепетании предсердий внезапно возникает ощущение учащенного сердцебиения, одышка, общая слабость, боль в грудной клетке, иногда – головокружение, снижение давления и даже остановка сердца. Из-за ухудшения кровотока нарушается функция сердца, что приводит к развитию сердечной недостаточности.
8. Фибрилляция желудочков
Частая (более 300 ударов в минуту) неритмичная активность желудочков сердца. Крайне опасное состояние, которое может приводить к остановке сердца9.
Почему возникают аритмии?
Некоторые виды аритмий (например, экстрасистолия) встречаются у здоровых людей при отсутствии каких-либо заболеваний сердечно-сосудистой системы.
Но ряд нарушений сердечного ритма развивается на фоне различных заболеваний, в том числе:
- болезни сердца и сосудов — ишемическая болезнь сердца, инфаркт миокарда, пороки сердца, артериальная гипертония и другие;
- нарушение функции щитовидной железы;
- сахарный диабет;
- генетическая предрасположенность;
- синдром обструктивного апноэ сна (остановка дыхания во время сна);
- курение;
- злоупотребление алкоголем, кофеинсодержащими напитками;
- побочные эффекты при приёме лекарственных препаратов (в том числе безрецептурных).
Когда обращаться к врачу?
Сигналами опасности, при появлении которых нужно вызвать врача, являются:
- эпизоды стойкого учащения ЧСС;
- обморок;
- резкая боль в груди;
- сильная одышка;
- сильное головокружение.
Если ощущение увеличения частоты сердечных сокращений возникает лишь изредка и длится несколько секунд, обычно оно не представляет угрозы. Однако в случаях, когда симптомы появляются на фоне заболеваний сердца (гипертонической болезни, стенокардии) или состояние постепенно ухудшается, следует обратиться к врачу.
Диагностика и лечение
Врач уточняет анамнез, опрашивает пациента, подробно выясняя симптомы, проводит физикальное обследование — измеряет пульс, артериальное давление, температуру тела, выслушивает сердце, легкие, при необходимости назначает инструментальные и лабораторные исследования:
- электрокардиография;
- холтеровское мониторирование;
- магнитно-резонансная томография сердца;
- электрофизиологическое исследование;
- иногда – лабораторные исследования крови.
Если нарушение ритма сердца не связано с сердечно-сосудистыми заболеваниями, лечение может не требоваться. Рекомендации в таких случаях могут быть основаны на изменении образа жизни (например, ограничении потребления кофе, исключении алкогольных напитков, отказе от курения).
Оригинал статьи на сайте: https://helpheart.ru/arterialnoe-davlenie/riski-prichiny-i-posledstviya/uchashhennoe-serdcebienie/
Источник
Сердечная недостаточность – это клинический синдром, когда из-за структурных или функциональных повреждений нарушена способность желудочков сердца наполняться кровью или перекачивать кровь в соответствии с нуждами метаболизма тканей. Так как сердечная недостаточность развивается в результате различных сердечных заболеваний, её патогенез может быть различным, но характерные клинические симптомы – повышенная усталость, слабость, учащённый пульс, одышка и отёк лодыжек – наблюдаются во всех случаях. При снижении количества крови, которое попадает в кровообращение за одно сердечное сокращение, снижается кровоснабжение тканей и органов, что влияет на их функцию, в том числе, на функцию скелетных мышц. Сниженная сердечная функция и ухудшенное кровоснабжение тканей способствует активизации симпатической нервной системы и ренин-ангиотензин-альдостероновой системы, что вызывает не только задержку жидкости и вазоконстрикцию, но и структурные изменения сердца, таким образом, ещё больше ухудшая его функцию. Задержка жидкости лежит в основе развития периферического отёка и одышки. В свою очередь, повышенная активность симпатической нервной системы, а также повышенное количество жидкости в организме способствует учащённому сердцебиению.
Для обеспечения нормального кровоснабжения всех тканей и органов, сердцу за минуту нужно перекачать 4–8 литров крови, каждую минуту. Этот объём крови называется минутным объёмом сердца и зависит от объёма крови, который сердце выбрасывает в кровообращение за одно сокращение. Сокращения сердца считают в течение минуты. Если сердечная функция снижена, минутный объём сердца обычно уменьшается. Таким образом, при сердечной недостаточности увеличение частоты сердечных сокращений является компенсаторным механизмом для сохранения нормального минутного объёма сердца. Но, в то же время, учащённое сердцебиение также гораздо быстрее тратит внутренние ресурсы сердца, которые при сердечной недостаточности невелики, и симптомы сердечной недостаточности лишь нарастают. В случае учащённого сердцебиения возрастает потребность кардиомиоцитов (клеток сердца) в кислороде, но его подача недостаточна из-за сокращённой диастолы и сниженной коронарной перфузии. Учащённое сердцебиение способствует повреждению эндотелия.
Клинические исследования, проведённые в последние годы, свидетельствуют, что частота сердечных сокращений до 70 раз в минуту у пациентов с сердечной недостаточностью существенно повышает не только риск повторной госпитализации, но и риск общей смертности, а именно, чем чаще сокращается сердце пациента, тем хуже прогноз, и тем большая вероятность попасть в больницу с обострением сердечной недостаточности попасть в больницу. Риск обычно прямо пропорционален частоте сердечных сокращений, и, как показывают, например, данные регистра DIAMOND, сохраняется долговременно (см. рис. 1.).
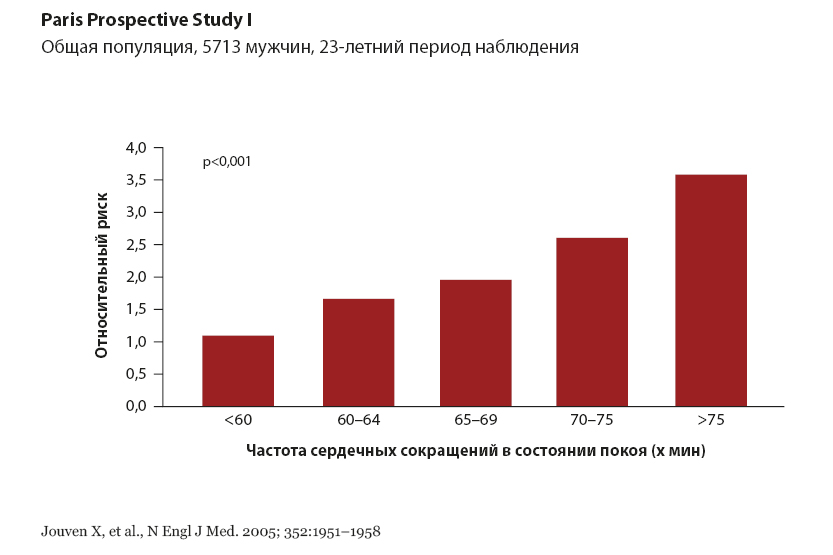
Рис. 1. Влияние частоты сердечных сокращений на кардиоваскулярную смертность.
Эпидемиологические исследования показывают, что частота сердечных сокращений в состоянии покоя – это прогностический фактор не только для пациентов с сердечной недостаточностью, но и для общей популяции.
Пульс рекомендуется измерять каждый день, считая пульсацию (пульс) радиальной артерии у основания ладони (см. рис. 2) в течение минуты. Пульсации можно считать и в течение 30 секунд, и умножать полученный результат на два. Это и будет вашим пульсом. Если пульс чаше 70 раз в минуту, желательна консультация врача, так как, наиболее вероятно, необходима коррекция медикаментозной терапии. Если у пациента мерцательная аритмия, то для контроля частоты сердечных сокращений лучше делать электрокардиограмму раз в 3 месяца, так как в этом случае не каждое сокращение сердца (в зависимости от частоты сердечных сокращений) вызывает пульсацию радиальной артерии.

Рис. 2. Определение пульса на радиальной артерии.
Если у пациента на фоне терапии пульс длительное время был стабильно <70 х в минуту, но начал постепенно расти, это ни в коем случае не стоит оставлять без внимания. Возможно, это первый сигнал об ухудшении функции сердца, поэтому в таких случаях не стоит откладывать визит к врачу. Это особенно важно потому, что каждый эпизод декомпенсации (ухудшения) сердечной недостаточности ухудшает общее состояние здоровья пациента, и, к сожалению, прогноза. Внезапное учащение пульса может свидетельствовать о начала аритмии, поэтому и в этом случае нужно обязательно посетить врача, сделать электрокардиограмму, можно даже вызвать неотложную медицинскую помощь, чтобы избежать резкого ухудшения общего состояния.
Каждому пациенту с сердечной недостаточностью также нужно регулярно следить за давлением, которое не должно быть выше 130/80 рт. ст., а также весом тела, так как резкое увеличение веса (>2 кг за 3 дня) может свидетельствовать о задержке жидкости и необходимости корректировки дозировки мочегонных медикаментов.
Источник
