Риск повторного инфаркта с течением времени

Повторный инфаркт миокарда представляет собой отдельную категорию в международной классификации болезней, которая содержит перечень болезней системы кровообращения. Инфаркт миокарда является одним из последствий ишемической болезни сердца. Это заболевание чрезвычайно распространено во всем мире, смертность от сердечно-сосудистых заболеваний опережает даже смертность от злокачественных заболеваний.
- Повторный инфаркт: описание, факторы риска
- Виды повторного инфаркта миокарда
- Симптомы повторного инфаркта
- Лечение повторного инфаркта и прогноз
Повторный инфаркт: описание, факторы риска
Термин «повторный инфаркт» используется для острого инфаркта миокарда, который происходит в течение 28 дней после первого инфаркта. Факторами, влияющими на развитие повторного инфаркта миокарда (далее ПИМ), являются:
- нарушение врачебных рекомендаций, например, злоупотребление алкоголем, продолжение курения;
- частые стрессы, интенсивные переживания (не обязательно негативные);
- интенсивная нагрузка на организм, например, тренировки в тренажерном зале;
- гипертонические кризы;
- большой избыточный вес;
- отсутствие приверженности лечению.
Заподозрить повторный инфаркт можно по наличию симптомов или по показателям артериального давления и кардиальных тропонинов. Это специальные белки, которые содержатся в тканях миокарда. После предполагаемого приступа измерение уровня тропонинов необходимо произвести в течение 3-6 часов, однако повышенными они остаются до 14 дней после рецидива. При остром ИМ показатель тропонинов составляет менее 2,3 мкг/л. Показатель тропонинов у здорового человека: менее 0,4 мкг/л.
Виды повторного инфаркта миокарда
Безболевая форма повторного инфаркта может наступить незаметно, в таком случае больной будет жаловаться лишь на общую слабость, недомогание, аритмию, одышку. Помимо безболевой формы рецидив инфаркта может проявляться в аритмической, абдоминальной и астматической форме.
По этиологическим показателям повторный инфаркт можно разделить на довольно большое количество видов. Однако симптоматика каждого из них схожа с симптоматической картиной инфаркта в целом. По этой причине каждый из этих видов не рассматривается по отдельности. Различают повторный инфаркт передней, нижней, диафрагмальной, боковой, заднебоковой стенки, а также верхушечно-боковой, базально-литеральный, заднесептальный и переднесептальный ПИМ. В медицинской классификации эти виды инфарктов могут описываться как с оговорками на различные медицинские условия, так и с присвоением категории «БДУ», что означает «без дополнительных условий».
Аритмический повторный ИМ сопровождается частым сердцебиением, аритмией, одышкой, мерцательной аритмией и различными нарушениями ритма сердца.
Астматический повторный ИМ отличается кашлем с выделением розовой мокроты-пены. Такой вид инфаркта нередко сопровождается отеком легких, эта форма одна из самых неблагоприятных.
Абдоминальный повторный ИМ ошибочно диагностируется, как кишечное расстройство с рвотой и тошнотой, в результате пациент поздно обращается к врачу, что увеличивает риск неблагоприятного прогноза и летального исхода.
Симптомы повторного инфаркта
Признаки ПИМ, как правило, таковы, как и симптомы первого инфаркта. Преимущественно пациенты жалуются на острую боль в груди, всей грудной клетке, спине, плечевом поясе и шее. Одновременно болевой синдром может поразить и челюсть, живот, желудок. Боль может ощущаться между лопаток, при этом обезболивающие препараты всегда не оказывают должного эффекта.
Продолжительность болевых симптомов может составлять от 15 до 20 минут, а иногда и дольше. Боль не проходит ни в состоянии покоя, ни в процессе выполнения какой-либо физической работы.
Дополнительные симптомы повторного инфаркта:
- потливость;
- слабость;
- рвота;
- бледность;
- липкая кожа;
- тошнота.
По сравнению с первым инфарктом, повторный инфаркт может проявляться более интенсивно, количество описанных симптомов в одном конкретном случае может быть большим, чем ранее. Отличительными характеристиками ПИМ являются:
- удушье;
- синюшность кожи;
- отек легких;
- потеря сознания;
- давление резко снижается;
- может наступить кардиогенный шок.
Лечение повторного инфаркта и прогноз
Лечение повторного инфаркта зависит от нескольких факторов:
- схемы предыдущего лечения;
- состояния пациента на момент обращения к врачу;
- возможных осложнений;
- необходимости в хирургическом вмешательстве;
- возраста;
- количества рецидивов инфарктов;
- общего количества здоровых тканей миокарда и некротических тканей;
- факторов риска (употребляет ли пациент алкоголь, курит ли и т.д).
Самый плохой прогноз обычно у пациентов, уже проходивших ангиопластику, коронарное шунтирование и тромболитическую терапию. Если инфаркт осложняется инсультом, лечение корректируется в сторону снятия неврологических симптомов, восстановления двигательной активности и речи.
Своевременность обращения к врачу – залог хорошего прогноза выживаемости. Наилучший результат лечения будет достигнут при обращении за помощью в течение 12 часов после приступа. Для диагностики состояния пациента используется ЭКГ и анализ на тропонины.
Баллонная ангиопластика и тромболизис — два наиболее эффективных метода лечения ПИМ. Тромболизис — это процесс применения лекарственных средств, направленный на растворение тромбов и восстановление кровотока к участку миокарда, оказавшемуся отрезанным от кровоснабжения. Среди наиболее популярных препаратов для тромболизиса: алтеплаза, урокиназа, стрептокиназа. При инсульте или кардиогенном шоке тромболизис противопоказан.
Ангиопластика при помощи баллона — это операция с внутрисосудистым введением тонкой трубки и регулируемым по размеру баллоном.
Медикаментозное лечение
Для лечения повторного инфаркта миокарда всех видов применяют такие лекарственные препараты:
- Ингибиторы АПФ.
- Нитроглицерин и аналогичные по действию препараты.
- Статины, прямая функция которых — снижение холестерина в крови.
- Антикоагулянты (гепарин, плавикс).
- Антиагреганты (аспирин, клопидогрель).
- Бетаадреноблокаторы.
Источники статьи:
https://www.revespcardiol.org
https://circ.ahajournals.org
https://www.medscape.com
https://www.ncbi.nlm.nih.gov
По материалам:
Dr. M. Ahumada Vidal. Servicio de Cardiologia. Hospital General Universitario de Alicante.
© 2015 by American Heart Association, Inc.
© 2006 American College of Cardiology.
National Center for Biotechnology Information,
U.S. National Library of Medicine.
Смотрите также:
У нас также читают:
Источник

При повторном инфаркте миокарда происходит закупорка тромбом одной из артерий, снабжающих сердечную мышцу кровью. При этом клетки погибают, а в дальнейшем на их месте образуется рубец, состоящий из соединительной ткани. Такое заболевание возникает уже после перенесенного одного или нескольких инфарктов как проявление продолжающегося атеросклеротического процесса.
Причины повторного инфаркта
Инфаркт – одно из проявлений ишемической болезни сердца (ИБС). В стенках артерий сердца появляются отложения холестерина – атеросклеротические бляшки. Они сужают сосудистый просвет и ограничивают питание сердечной мышцы.
При полном тромбозе просвета один из участков сердечной мышцы перестает получать кровь, и его клетки погибают.
Врачи нередко спасают жизнь больным с инфарктом миокарда, однако они не могут устранить причину болезни – атеросклероз. Лекарства, диета, разумная физическая активность помогают замедлить, но не излечивают это состояние. Поэтому холестериновые отложения продолжают появляться на стенках непострадавших ранее сосудов, что в итоге приводит к повторному инфаркту.
Причины повторного инфаркта:
- прогрессирование атеросклероза;
- множественное поражение коронарных артерий;
- несоблюдение врачебных рекомендаций по лечению и образу жизни;
- недостаточная эффективность принимаемых медикаментов, например, антикоагулянтов и антиагрегантов;
- закупорка тромбом установленного в сосуде стента или аорто-коронарного шунта, если для лечения первого инфаркта выполнялись такие операции;
- несоответствие назначенного после первого инфаркта лечения последним клиническим рекомендациям;
- сопутствующие заболевания – гипертония, сахарный диабет, ожирение, курение, алкоголизм.
Таким образом, даже при соблюдении всех рекомендаций врачей некоторые больные не могут избежать повторного инфаркта. Поэтому один из основных способов избежать такого тяжелого заболевания – первичная профилактика в молодом и среднем возрасте, когда атеросклероз еще не развился.
Рекомендуем прочитать статью об инфаркте миокарда. Из нее вы узнаете о патологии, ее причинах и симптомах, проведении диагностики и лечения, последующей реабилитации.
А здесь подробнее о постинфарктном кардиосклерозе.
Виды патологии
Следует различать рецидивирующий и повторный инфаркт.
Рецидивирующий возникает на фоне недавно перенесенного инфаркта, когда процесс рубцевания еще не закончен и является его осложнением. Условно считается, что если приступ произошел в течение месяца после первого – это рецидив. Такое заболевание сопровождается более тяжелым течением, а прогноз его хуже.
Повторный инфаркт возникает, когда предыдущий уже зарубцевался, иногда через много лет. Страдает другой участок сердца, который не замещен соединительной тканью. При этом сердце обычно уже приспособлено к таким изменениям, поэтому повторный инфаркт имеет более хороший прогноз, чем рецидивирующий.
Однако при значительных рубцовых изменениях, осложненном течении постинфарктного кардиосклероза (формирование аневризмы, сердечная недостаточность, нарушения ритма) такой вариант также может привести к летальному исходу. Условно считается, что повторный приступ возникает спустя месяц и более после первого.
Повторный инфаркт классифицируется так же, как и первичный, в зависимости от глубины повреждения и особенностей ЭКГ-картины. Также в диагнозе указывается его расположение.
Например, диагноз может звучать так: «ИБС, постинфарктный кардиосклероз (острый Q-образующий инфаркт миокарда боковой стенки от 1 февраля 2012 года). Повторный инфаркт миокарда с подъемом сегмента ST в области межжелудочковой перегородки от 1 сентября 2013 года».
При рецидиве такой диагноз выносится как осложнение первичного приступа: «ИБС, острый Q-образующий инфаркт миокарда передней стенки от 1 августа 2017 года, рецидив от 8 августа 2017 года».
Смотрите на видео об инфаркте миокарда, его последствиях и осложнениях:
Тревожные симптомы
Вероятные предшественники повторного инфаркта:
- нарастающая слабость, быстрая утомляемость;
- появление или учащение приступов загрудинной боли;
- увеличение количества принимаемых в сутки таблеток Нитроглицерина или ингаляций Нитроспрея.
Ситуации, в которых нужно заподозрить рецидивирующий или повторный инфаркт у человека со стабильным самочувствием, уже перенесшего такое заболевание:
- сильная непрерывная боль за грудиной в течение 30 — 60 минут и более;
- иррадиация боли в шею, плечо, челюсть, левую руку, локоть;
- характер боли: сильное давление, сжатие, жжение;
- боль в желудке, тошнота, тяжесть в животе;
- учащение сердцебиения;
- нерегулярный пульс, перебои ритма;
- повышение артериального давления;
- учащение дыхания, тревога;
- появление кашля, хрипов, мокроты в виде пены с розоватым оттенком, невозможность лечь;
- неэффективность приема под язык трех таблеток Нитроглицерина по 1 таблетке с промежутком 5 минут.
Если такие признаки возникли впервые или у больного, ранее перенесшего инфаркт, необходимо немедленно вызывать «Скорую помощь».
Первая помощь
До прибытия «Скорой помощи» необходима такая помощь:
- придать больному положение полулежа;
- расстегнуть одежду, открыть форточку, обеспечить приток свежего воздуха;
- дать разжевать таблетку аспирина;
- дать три таблетки Нитроглицерина под язык по одной штуке с промежутком 5 минут, затем повторять прием по 1 таблетке каждые полчаса (при нормальном или повышенном артериальном давлении);
- измерить артериальное давление;
- постоянно находиться рядом с больным, успокаивать его;
- позаботиться о том, чтобы встретить бригаду «Скорой помощи», открыть двери в подъезд, выслать кого-нибудь на въезд во двор;
- приготовить медицинскую документацию, ранее сделанные ЭКГ (это очень важно!), паспорт, полис больного, так как при повторном инфаркте он будет госпитализирован.
Методы диагностики
Первый метод, с помощью которого врач «Скорой помощи» может заподозрить повторный инфаркт – электрокардиография. ЭКГ-пленку при этом важно сравнить с предыдущей. Выявленные новые изменения будут первичным подтверждением диагноза.
В стационаре используются обычные методы диагностики:
- анализы крови с определением признаков повреждения миокарда – тропонинов;
- общий и биохимический анализы крови;
- повторная неоднократная ЭКГ для выявления динамики процесса.
Во многих современных центрах проводится экстренная ангиография, во время которой может быть выполнено хирургическое лечение повторного инфаркта, например, ангиопластика.
После стабилизации состояния пациенту назначается эхокардиография (УЗИ сердца), суточный мониторинг ЭКГ. В периоде реабилитации проводится нагрузочное ЭКГ-тестирование.
Лечение повторного инфаркта
Терапия проводится по общим принципам. Больного госпитализируют в отделение кардиореанимации, где начинают обезболивание, введение кислорода и нитратов. В дальнейшем используются медикаменты разных групп:
- антиагреганты и антикоагулянты;
- нитраты;
- бета-адреноблокаторы;
- ингибиторы АПФ, блокаторы рецепторов ангиотензина II, антагонисты альдостерона;
- статины.
Уже в первые сутки больному разрешают поворачиваться в кровати. При нормальном самочувствии со 2-го дня заболевания ему разрешено вставать с постели. В первые сутки аппетит у больного обычно снижен, поэтому ему предлагают легкое питание, а затем назначают диету №10.
Больной может ходить в туалет уже со 2-го дня. Для облегчения дефекации можно использовать мягкое слабительное или микроклизму.
В лечении широко используется восстановление кровоснабжения миокарда:
- растворение тромба специальными лекарствами;
- чрескожное коронарное вмешательство и ангиопластика.
При повторном инфаркте миокарда предпочтение отдается хирургическому вмешательству – стентированию артерии в первые часы заболевания.
Последствия и прогноз для больного
Повторный и рецидивирующий инфаркт чаще, чем первичный, вызывают такие осложнения:
- острая сердечная недостаточность, отек легких, кардиогенный шок;
- разрыв миокарда;
- острая аневризма (расширение) левого желудочка;
- мозговой инсульт;
- тромбоэмболия легочной артерии;
- перикардит;
- тяжелые нарушения сердечного ритма.
Перикардит — одно из осложнений повторного инфаркта миокарда
Такие тяжелые осложнения существенно снижают выживаемость больных после повторного инфаркта. Смертность в первый месяц после такого приступа достигает 20%. Исход болезни зависит от тяжести предшествующего поражения сердца, размеров и локализации повторного инфаркта и наличия осложнений. Заранее дать какой-либо прогноз при таком заболевании практически невозможно.
Сколько повторных инфарктов может перенести человек
Сказать, сколько инфарктов может перенести конкретный больной, невозможно. Чаще всего случается 1 — 2 повторных инфаркта.
При незначительных повреждениях число таких приступов может быть и больше. Однако с каждым таким эпизодом вероятность благополучного исхода уменьшается.
Профилактика
Для предотвращения повторного инфаркта миокарда врачи рекомендуют следующее:
- отказ от курения, в том числе пассивного;
- нормализация артериального давления до уровня 110 — 139/90 мм рт. ст.;
- нормализация веса с достижением индекса массы тела 18,5 — 24,9 кг/м2, окружности талии у мужчин до 102 см и менее, у женщин – до 88 см и менее;
- умеренная физическая активность по 30 минут как минимум 5 дней в неделю;
- постоянный прием статинов, достижение уровня ЛПНП 1,8 ммоль/л и менее;
- лечение диабета, если он имеется, с достижением уровня гликозилированного гемоглобина 7% и менее;
- постоянный прием Аспирина или Клопидогрела, а в течение первого года после инфаркта – их комбинация;
- длительный приема антикоагулянтов, бета-блокаторов, ингибиторов АПФ или блокаторов рецепторов ангиотензина II, в некоторых случаях – антагонистов альдостерона.
Соблюдение этих рекомендаций не гарантирует, что повторный инфаркт миокарда не случится, но снижает его вероятность или отдаляет время развития.
Рекомендуем прочитать статью об осложнениях инфаркта миокарда. Из нее вы узнаете о стадиях инфаркта и классификации ранних и поздних осложнений, методах лечения и мерах профилактики.
А здесь подробнее о Гепарине при инфаркте.
Повторный инфаркт миокарда – тяжелое проявление ИБС, сопровождающееся некрозом сердечной мышцы на фоне ее рубцовых изменений. У пациента появляется длительная боль в груди, что вызывает осложнения, вплоть до отека легких и тяжелейших аритмий. Главный метод лечения – чрескожное коронарное вмешательство и стентирование пораженной артерии.
Источник
Рецидив инфаркта миокарда. Повторный инфаркт миокарда
Рецидивом инфаркта миокарда называют повтор острого инфаркта в течение всего острого периода предшествующего инфаркта, т. е. рецидив возникает в периоде от 3 дней до 2 месяцев от начала первого инфаркта. В большинстве случаев такой рецидив локализуется в области первого инфаркта или по его периферии, как бы увеличивая его размеры. Иногда он имеет локализацию и в отдалении от первого инфаркта. Повторным инфарктом миокарда называют острый инфаркт развившийся на фоне постинфарктного кардиосклероза, т.е. позже чем через 2 месяца от начала первого инфаркта.
Он может развиться как в той же стенке сердца, что и первый, так и в другой стенке, в том числе и в области, диаметрально противоположной расположению первого инфаркта по их отношению к «электрическому центру» сердца. В зависимости от взаиморасположения инфарктов и их размеров существенно зависит электрокардиографическая картина и трудности диагностики как в остром периоде повторного инфаркта, так и в периоде его рубцевания.
Рецидив инфаркта миокарда развивается в течение острого инфаркта, т.е. от 3 дней до 2 месяцев от начала первого инфаркта. В остром периоде рецидива или повторного инфаркта могут наблюдаться изменения всех зубцов и сегментов ЭКГ. Комплекс QRS деформируется вследствие изменения направления уже отклоненного ранее патологического вектора ЭДС в зависимости от взаиморасположения первичного и повторного инфарктов.
При повторном инфаркте, развившемся на противоположной первому инфаркту стороне левого желудочка, начальный вектор QRS отклоняется в сторону, противоположную исходному его направлению, определенному первым инфарктом. Вследствие этого зубец Q, отражающий первый инфаркт, уменьшается или исчезает в зависимости от величины повторного инфаркта. Эти же соотношения размеров противолежащих инфарктов обусловливают появление или отсутствие патологического зубца Q в отведениях, соответствующих локализации повторного инфаркта (или в отведениях противоположных ему увеличение реципрокного зубца R).
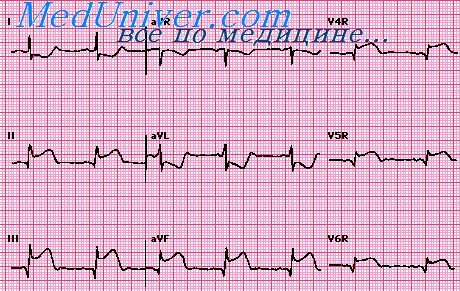
Если повторный инфаркт больше первого, то старый зубец Q исчезает, новый патологический Q появляется в отведениях, соответствующих повторному инфаркту, или увеличивается R в отведениях, противоположных повторному инфаркту. В этом случае диагностируется один инфаркт. А при равных размерах инфарктов в рубцовой стадии могут отсутствовать признаки обоих инфарктов. Однако даже в таких случаях в острейшем периоде повторного инфаркта зарегистрируется подъем сегмента RS – Т или его реципрокное смещение вниз в отведениях с противоположной стороны.
Повторный инфаркт миокарда нередко локализуется на той же стороне сердца, что и первичный, как бы увеличивая его. В таких случаях появляется патологический зубец Q или снижается зубец R в отведениях, расположенных рядом с отведениями, где ЭКГ была ранее изменена и смещается вверх сегмент RS – Т. Если рецидив не увеличивает размеры инфаркта, то останутся прежние изменения QRS (QS или Or) и выявится подъем RS – Т, затем инверсия Т. При одностороннем расположении обоих инфарктов на ЭКГ в рубцовой стадии наблюдается картина одного обширного инфаркта.
В случаях расположения инфаркта первичного и повторного в разных стенках (но не диаметрально противоположных друг другу) на ЭКГ могут быть изменения комплекса QRS, сегмента RS -Т и зубца Т, характерные для обоих инфарктов.
Конечная часть желудочкового комплекса, как правило, существенно изменяется в острой стадии повторного инфаркта. Однако эти изменения сегмента RS – Т и зубца Т могут быть непродолжительными, особенно смещения RS – Т. поэтому необходима ежедневная ЭКГ динамика.
При повторных инфарктах часто наблюдаются изменения зубца Р. указывающие на перегрузку левого предсердия.
Для диагностики на ЭКГ повторного инфаркта, определения его размеров и диагностики старого рубца огромное значение имеет сопоставление последних ЭКГ со старыми ЭКГ.
Учебное видео ЭКГ при инфаркте миокарда

– Также рекомендуем “Пример повторного инфаркта миокарда. ЭКГ при повторном инфаркте миокарда”
Оглавление темы “ЭКГ при инфаркте миокарда”:
1. Пример циркулярного инфаркта верхушки. ЭКГ при циркулярном инфаркте субэндокарда верхушки
2. Рецидив инфаркта миокарда. Повторный инфаркт миокарда
3. Пример повторного инфаркта миокарда. ЭКГ при повторном инфаркте миокарда
4. Признаки повторного инфаркта миокарда. Течение повторного инфаркта миокарда
5. Пример рецидивирующего инфаркта миокарда. ЭКГ при рецидивном инфаркте миокарда
6. Проявления рецидива инфаркта миокарда. Инфаркт миокарда в сочетании с блокадой ветвей пучка Гиса
7. Однопучковая блокада правой ветви системы Гиса и инфаркт. Пример блокады пучка Гиса и инфаркта миокарда
8. Экстрасистолии и инфаркт миокарда. Гипертрофия желудочка и инфаркт миокарда
9. Инфаркт миокарда и неполная блокада пучков Гиса. Нарушение атриовентрикулярной проводимости и инфаркт миокарда
10. ЭКГ при стенокардии. ЭКГ при острой коронарогенной дистрофии миокарда
Источник
