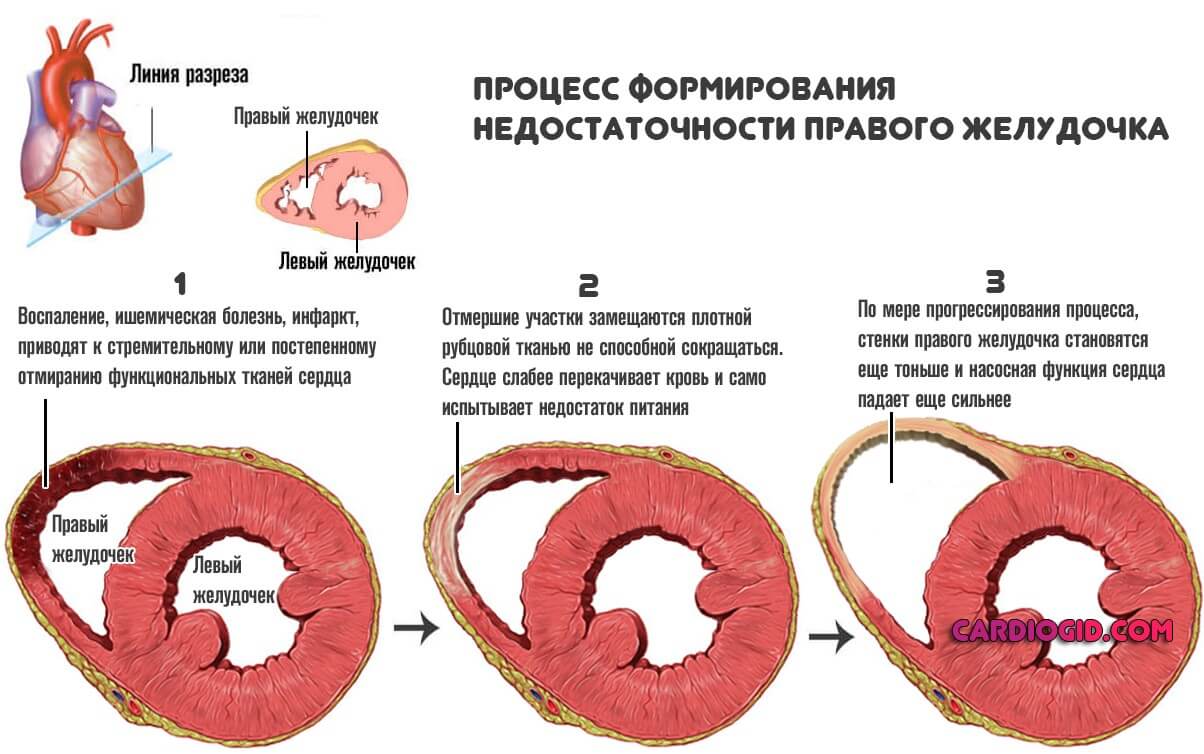
Ревматизм с сердечной недостаточностью

Заболевания сердечно-сосудистой системы давно перестали быть проблемой пожилых. Молодые люди так же страдают от этих проблем, и всё чаще узнают, что такое ревматизм сердца, его симптомы и лечение. Данную болезнь важно своевременно диагностировать и обеспечить пациенту квалифицированную медицинскую помощь, иначе значительно возрастает риск развития осложнений.
Что это такое?

Воспалительный процесс отдельных слоёв или стенок сердца, развитый на фоне стрептококковой инфекции, называется ревматизмом или ревмокардитом. Патология имеет размытую локализацию, в запущенных случаях охватывает все оболочки органа. На поражённых тканях сердечной мышцы возникают ревматические узелки, которые со временем рубцуются. Одно из серьёзных осложнений — диффузный кардиосклероз. Иногда заболевание становится причиной развития пороков сердечных клапанов, нарушений кровотока, сердечной недостаточности. Подобные проблемы очень опасны и требуют неотложного лечения.
Причины патологии

Как правило, причиной ревмокардита становится стрептококковая инфекция. Чаще это заболевания носоглотки:
- гайморит
- фарингит
- тонзиллит
Согласно статистическим данным, острые формы перечисленных болезней становятся причиной ревматизма сердца у 3% пациентов. Чаще болеют подростки в возрасте от 7 до 16 лет, а также молодые женщины и пожилые люди.
Другие причины патологии:
- генетическая предрасположенность
- вирус герпеса
- цитомегаловирус
- корь
- паротит
- гепатит В
- т-лимфотропные вирусы
В соединительных тканях сердечной мышцы присутствуют клетки, которые иммунные антитела ошибочно принимают за болезнетворные бактерии во время борьбы с инфекцией. Таким образом, собственный иммунитет запускает патологический процесс. Из-за воспаления сердечные клапаны подвергаются необратимым изменениям: склеиваются и утолщаются. Риск развития ревматизма повышается при условии самолечения инфекций дыхательных путей, поэтому любые, даже самые простые болезни носоглотки рекомендуется лечить под контролем медика.
Выбрать специалиста, прочитать отзывы и записаться на прием к кардиологу онлайн
Классификация
Во время диагностики определяется степень тяжести заболевания согласно установленной классификации. Виды ревмокардита разделяют по фазам, степени тяжести, и распространению поражённых очагов.
Фазы ревматических процессов

Согласно медицинской классификации, существует 3 фазы ревматического кардита:
- 1 фаза (лёгкая) — симптомы слабо выражены
- 2 фаза (средняя) — умеренная симптоматика
- 3 фаза (тяжёлая) — ярко выраженная симптоматика, последняя степень заболевания
Варианты течения

Ревматизм сердца может протекать в нескольких формах:
- Острая — стремительное развитие заболевания с наличием ярко выраженных симптомов. В данном случае пациенту необходима срочная медицинская помощь.
- Подострая — период развития болезни составляет около полугода, интенсивность проявлений низкая.
- Затяжная — болезнь длиться в период от полугода и более. В начале признаки ярко выражены, но, со временем, проявления ослабевают.
- Рецидивирующая — в эту форму недуг переходит после нескольких этапов ремиссии. Наблюдаются частые атаки и быстрое прогрессирование.
- Латентная — скрытое течение заболевания без каких-либо признаков. Как правило, недуг обнаруживается на последней стадии, когда уже присутствует порок сердца.
Очаги поражения

В зависимости от области поражения, различают следующие формы ревматизма сердца:
- Эндокардит — воспаление внутренней оболочки органа. Зачастую приводит к развитию дефектов клапана, и, как следствие — к пороку сердца. Симптомы крайне размыты. Заподозрить недуг можно по сильной потливости, повышению температуры, появлению шумов в верхней области сердца и аорте.
- Локальная — патологические изменения затрагивают мышечный средний слой сердца, который называется миокардом. Сопровождается болью в груди, ускорением сердцебиения, общей слабостью и повышенной утомляемостью. На заболевание указывают изменения в кардиограмме и общем анализе крови.
- Диффузная — тяжёлая форма, которая сопровождается сильной одышкой, бледностью, повышенным сердцебиением, слабостью. Систематически пациент впадает в полуобморочное или обморочное состояние, возникают застои в печени и лёгким, изменяется характер тонов при прослушивании.
- Эндомиокардит — воспалительный процесс, затрагивающий эндокард и миокард.
- Перикардит — воспаление наружных оболочек органа. Данная форма наблюдается редко, трудно диагностируется. Проявляется болью и шумами в сердце, появлением одышки, головокружением и слабостью.
- Панкардит — воспаление 3 оболочек, протекает довольно тяжело.
- Возвратный ревмокардит — имеет затяжное течение, сложно диагностируется. Проявления схожи с миокардитом и эндокардитом. Первые симптомы возникают после развития порока сердца.
Как распознать

Симптомы ревмокардита в каждом отдельном случае зависят от области поражения и тяжести заболевания.
Основные признаки ревматизма сердца:
- быстрая утомляемость и плохое самочувствие
- пониженная трудоспособность
- боль в груди
- учащённый пульс
- периодическая аритмия
- повышенная потливость
- в положении лёжа возникает одышка
- проявление кашля во время физических нагрузок
- отёки ног
- кожа на ногах приобретает синюшный, или наоборот, бледный оттенок
- скопление жидкости в брюшине, которое проявляется увеличением селезёнки, печени, объёма живота в целом
- наличие шумов при прослушивании
- расширение границ сердца влево
- нарушение ритма согласно электрокардиограмме
- хрипы в лёгких
- приступы удушья и нехватки кислорода
- тромбоэмболия — нарушение свёртываемости крови, развитие тромбов
На тяжёлой стадии ревмокардита симптомы ярко выражены, кровообращение затруднено. Прослушиваются характерные шумы, может развиться сердечная недостаточность. Пациент находится в тяжёлом состоянии, существует риск летального исхода.
Симптомы у детей

Как правило, у детей ревмокардит возникает на фоне инфекции верхних дыхательных путей, которая сопровождается повышением температуры тела. Также наблюдается одышка и боль в груди низкой интенсивности. Вскоре эти симптомы пропадают, но через какое-то время снова возвращаются. На втором этапе заболевания возникает ревматическая лихорадка, сопровождающаяся признаками:
- незначительное повышение температуры
- одышка
- слабость
- боли в голове и суставах
- повышенная потливость
Зачастую ревматическая лихорадка становится первым серьёзным симптомом, указывающим на развитие ревмокардита. В течение ближайших трёх лет после повторной лихорадки формируется поражение сердечных стенок, с дальнейшим развитием порока клапана.
Характерные симптомы болезни у детей:

- боль в районе сердца давящего, жгущего, колющего характера
- учащение сердцебиения
- отеки стоп и нижних конечностей
В отдельных случаях поражение сердца протекает бессимптомно. Со временем эта патология может привести к развитию порока сердца у ребёнка.
Диагностика

В случаях скрытого течения заболевания диагностика затруднена. Часто возможные проявления патологии больные принимают за обычную простуду, поэтому вовремя не обращаются к врачу.
Для диагностики ревматических болей используются лабораторные и инструментальные методы:
- Изучение врачом истории инфекционных недугов пациента.
- Визуальный осмотр.
- Электрокардиограмма — указывает на патологическое увеличение интервала Р-Q.
- Ультразвуковое исследование и рентген — позволяют увидеть увеличение размеров органа и другие важные диагностические показатели.
- Фонокардиография — позволяет выявить появление шумов, изменение тонов работы сердца.
- ЭхоКГ — помогает определить наличие изменений сердечных клапанов.
- Общий и биохимический анализы крови — помогают определить повышение уровня СОЭ и лейкоцитов, понижение гемоглобина, выявить наличие фибриногена и С-реактивного белка.
- Иммунограмма — указывает на повышение показателей противострептококковых антител и антикардиальных тел, изменение уровня некоторых иммуноглобинов.
На основании полученных данных ставится диагноз, определяется сложность заболевания, после чего назначается лечение. Терапия направлена на снятие воспаления, устранение сердечной недостаточности, улучшение функционирования сердечно-сосудистой системы.
Лечение

При своевременном обращении в медицинское учреждение курс лечения острой или подострой стадии недуга в условиях стационара составляет от 2 недель до 2 месяцев. Запущенную форму заболевания вылечить полностью не удастся, — время от времени симптомы патологии будут беспокоить пациента.
Методы лечения ревмокардита:
- медикаментозное лечение
- физиотерапия и санаторно-курортное лечение
- лечебная физкультура
- соблюдение диеты №1
- профилактические мероприятия: закаливание, проветривание помещения, частые прогулки на свежем воздухе, своевременное устранение очаговых инфекций, ограждение пациента от других больных, заражённых стрептококком, систематическое наблюдение у врача
Методы лечения острого и затяжного ревматизма отличаются. При сформированном пороке сердца может понадобиться хирургическое лечение.
Острая фаза

Во время лечения показан постельный режим. Медикаментозная терапия предполагает введение инъекций пенициллин содержащих препаратов на протяжении 2 недель. Если у больного наблюдается индивидуальная непереносимость пенициллина, потребуется курс лечения эритромицином.
Также по усмотрению врача назначаются:
- ацетилсалициловая кислота или аналоги для снятия воспаления
- нестероидные противовоспалительные средства
- иммунодепрессанты
- гамма-глобулины
Терапия проводится исключительно под контролем врача, желательно в условиях стационара.
Затяжная форма

При наличии затяжной формы ревматизма пациенту назначаются курсы лечения препаратами хинолинового ряда: плаквенил, дилагил. Примерная длительность терапии — 1-2 года.
При необходимости назначаются:
- иммунодепрессанты при условии ежедневного контроля изменений состава крови
- гамма-глобулины в комплексе с десенсибилизирующими препаратами
- мочегонные средства
- гликозиды
- витамины
При лечении затяжной ревматической болезни сердца показаны физиотерапевтические процедуры для снятия воспаления и улучшения кровообращения: ванны из лечебных грязей, воздействие ультрафиолетом, массаж, электрофорез. После основного лечения в условиях стационара пациенту показано прохождение курсов санитарно-курортного лечения, а также профилактические мероприятия. В течение года после перехода болезни в неактивную фазу пациенту назначается дополнительная лекарственная терапия, которая включает нестероидные противовоспалительные препараты, десенсибилизирующие, антибактериальные средства, витаминные комплексы.
Возможные осложнения

Частое осложнение ревматизма — быстрое разрушение сердечных клапанов. Патологические изменения приводят к сужению отверстий между камерами, а также к недостаточности клапана. Вследствие этих проблем возникают тромбы, провоцирующие опасные заболевания: тромбоэмболию, инфаркт, инсульт. Во время прогрессирования ревматизма ухудшается функциональность сердечной мышцы. Со временем эта проблема может привести к сердечной недостаточности или склерозу мышцы. Опасность ревматического миокардита заключается в том, что он может вызвать острую аритмию, и, как следствие — остановку дыхания.
Прогноз

Если острый или хронический ревмокардит был своевременно выявлен, и пациенту оказана квалифицированная медицинская помощь, то прогноз благоприятен. В большинстве случаев после правильной терапии функциональность сердца и его отделов полностью восстанавливается.Существует вероятность развития порока сердца, который впоследствии будет давать о себе знать неприятными симптомами.
Возможность летального исхода от сердечной недостаточности, вызванной ревмокардитом, довольно низкая. Согласно статистическим данным, смерть наступает всего в 0,1-0,5% случаев. При наличии других сердечно-сосудистых патологий, а также по мере увеличения возраста, прогноз для пациента может ухудшаться.
Видео: Как предупредить болезни сердца
Источник
Ревматизм сердца — это острый или хронический воспалительный процесс со стороны кардиальных структур, развивающийся на фоне аутоиммунной реакции.
Инфекционная составляющая роли не играет, по крайней мере, прямой. Точное происхождение отклонения пока не понятно, что делает качественное лечение крайне непростой задачей.
Симптоматика ревматической болезни сердца также неспецифична, что требует особого внимания от врача-диагноста.
Терапия консервативная, с применением медикаментов нескольких фармацевтических групп.
Более чем в четверти случаев развиваются грозные осложнения — пороки сердца. Они в свою очередь устраняются только хирургически.
Все вопросы относительно заболевания должны решаться под контролем нескольких специалистов. Как минимум, привлекается ревматолог как профильный врач.
Самодеятельность в 100% случаев заканчивается усугублением состояния пациента и скорым развитием осложнений.
Механизм развития
Сказать точно, почему формируется патологический процесс врачи пока не в силах. Есть несколько предположений относительно генеза заболевания, но неопровержимого подтверждения они пока не получили.
Нужно придерживаться общепринятого воззрения. Согласно таковому, ревмокардит или ревматический кардит (другое название рассматриваемого состояния) начинается в результате провокации аутоиммунной реакции внешними силами.
Типичная закономерность — старт после перенесенной инфекции. Стафилококковой, вирусной (например, герпетической) и прочих.
Проникая в сердечные структуры, опасные агенты провоцируют активную работу защитных сил тела. Начинается местное воспаление.
В дальнейшем иммунитет утрачивает способность распознавать патогенные микроорганизмы и здоровые ткани. Атакует клетки-кардиомиоциты, вызывая их деструкцию, отмирание.
В 100% случаев ревмокардита страдает внутренний слой сердца (эндокард) с вовлечением в процесс клапанов. Реже воспаляется мышечный слой органа (миокард).
Случаи поражения сердечной сумки (внешней оболочки или перикарда) встречаются в 2-3% клинических ситуаций.
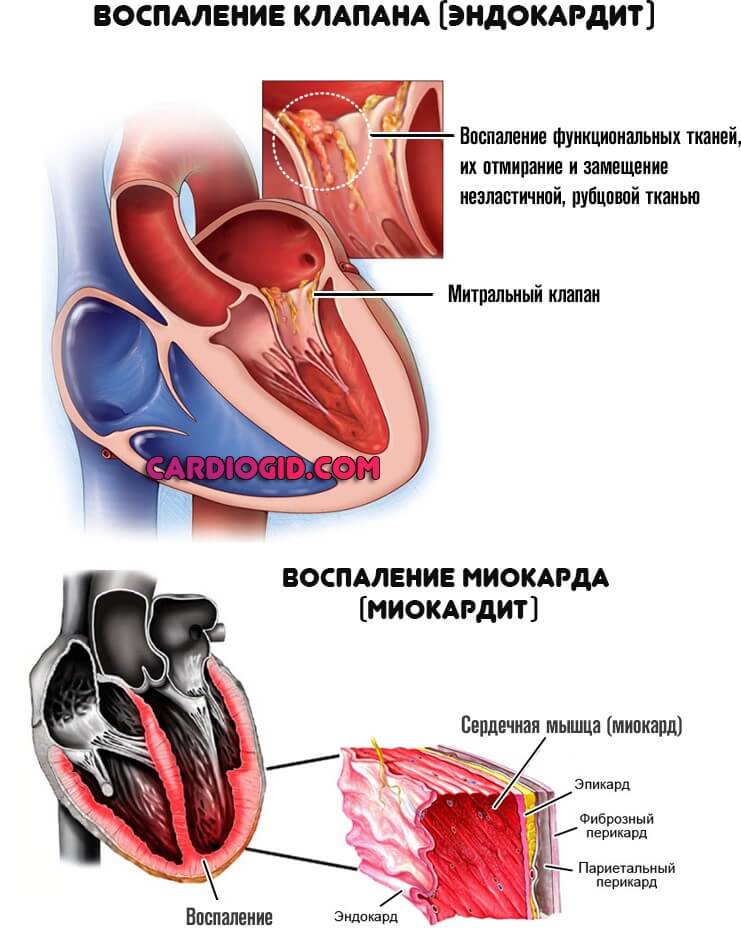
Не всегда заболевание стартует стремительно и остро. Известна масса случаев спонтанной, мягкой манифестации без видимых симптомов. Потому вопросы рассматриваются в индивидуальном порядке. Обобщенной клинической картины не существует.
Если не провести своевременное лечение, заболевание быстро переходит в хроническую фазу. В таком случае оно не подлежит терапии. Кардинальным образом на ситуацию уже не повлиять. Единственное, что остается врачам — купировать симптомы и предотвращать рецидивы.
Течение ревматизма сопряжено с агрессивным воспалением в сердечных структурах. Мышечные ткани разрушаются, что с течением времени, особенно при частых повторных эпизодах, приводит к ревматическим порокам.
Например, к деструкции митрального, реже аортального клапанов: стенозу (сужению отверстия в открытом состоянии), либо недостаточности (неполному закрытию).
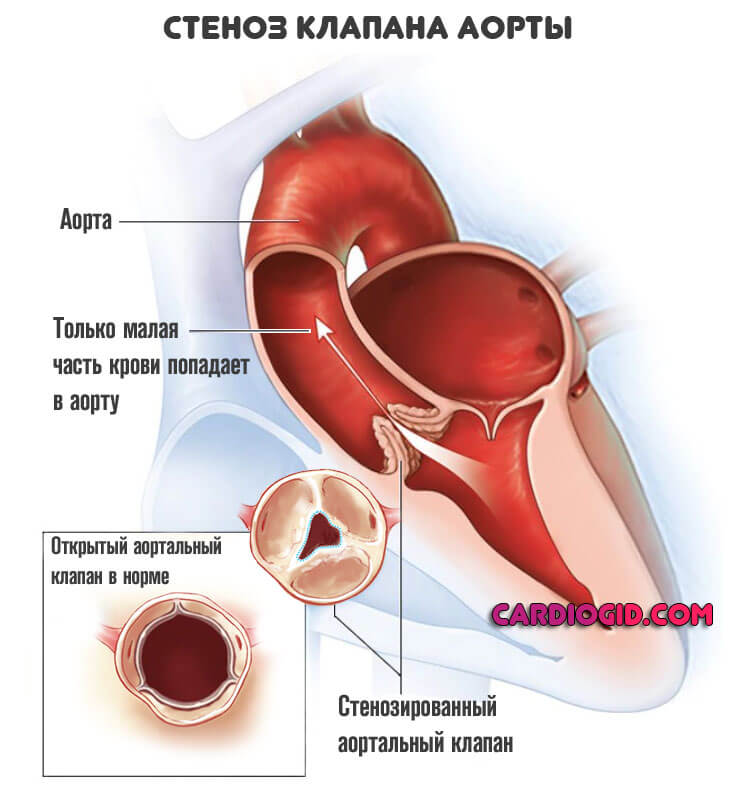
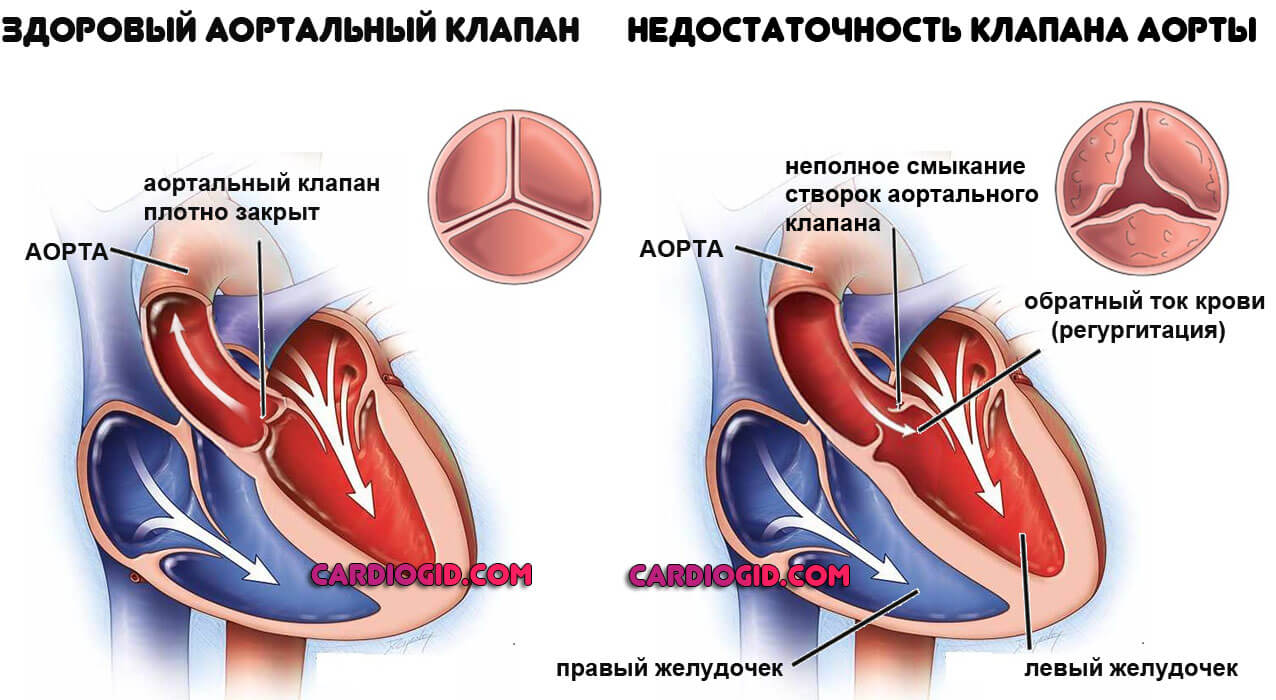
В такой ситуации резко возрастает вероятность летального исхода. Потребуется оперативное вмешательство, чтобы повлиять на положение и восстановить работу кардиальных структур.
Заболевание сложное в плане механизма, вариативно с точки зрения клинической картины. Потому требует квалификации от кардиолога и прочих профильных докторов.
Классификация
Типизация ревматизма сердца проводится по двум примыкающим основаниям. Первое — фаза течения патологического процесса.
- Активная. Соответствует начальному развитию или обострению расстройства (ревматической атаке). Сопровождается нарушением нормальной работы иммунной системы, выраженными клиническими признаками. Отмечаются типичные лабораторные показатели.
- Неактивная. О ней говорят, когда ни симптомов, ни объективных моментов со стороны анализов крови не выявлено.
Есть и иная классификация. Она опирается на течение заболевания. Выделяют три основных типа:
- Острая стадия. Сопровождается тяжелыми нарушениями со стороны работы сердца, выраженным отклонением самочувствия. Соответствует активной фазе.
- Хронический тип. Клиническая картина как таковая отсутствует или она минимальна, но любые внешние факторы стремительно провоцируют рецидив. Тяжесть его зависит от состояния организма в текущий момент и интенсивность провоцирующего фактора.
- Подострый вариант. Промежуточный между первым названным и вторым. Симптомы присутствуют, но не столь активные. Этот период соответствует выздоровлению, считается переходным.
Классификации используются для уточнения диагноза и более четкого понимания течения патологического процесса.
Симптомы
Клиническая картина примерно всегда идентична. Разница только в интенсивности проявлений. Сила таковых зависит от активности воспаления, его фазы и сопротивляемости тела пациента, возраста, пола, некоторых других моментов.
Среди признаков нарушения:
- Боли в грудной клетке. Обычно средней интенсивности. Невыносимые не типичны для рассматриваемого патологического процесса. Характер дискомфорт — давящий, распирающий, жгучий. Соответствует ишемии, недостаточному питанию и клеточному дыханию.
- Обязательно в период ревмоатаки (обострения) развивается нарушение частоты сердечных сокращений. Обычно по типу тахикардии, роста показателя до уровня свыше 90 уд/мин. Синусовая разновидность не несет опасности для здоровья и жизни как таковая, но крайне мучительно переносится пациентами, поскольку не ослабевает даже в темное время суток. Мешает нормальному ночному отдыху, исключает практически любую физическую активность.
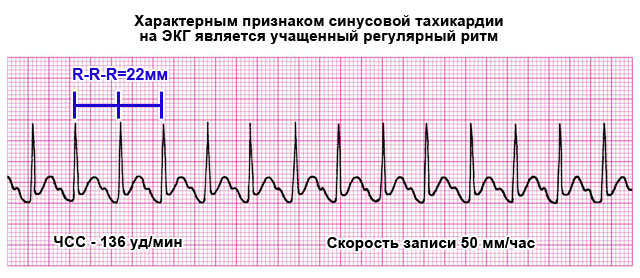
- Другие виды нарушения сердечного ритма. Тахикардия — не единственный возможный вариант. Параллельно с этим отклонением протекает и иное. Например, экстрасистолия. Когда в интервал между сокращениями мышечного органа «вклинивается» внеочередной удар, а то и не один. Это может быть опасно.
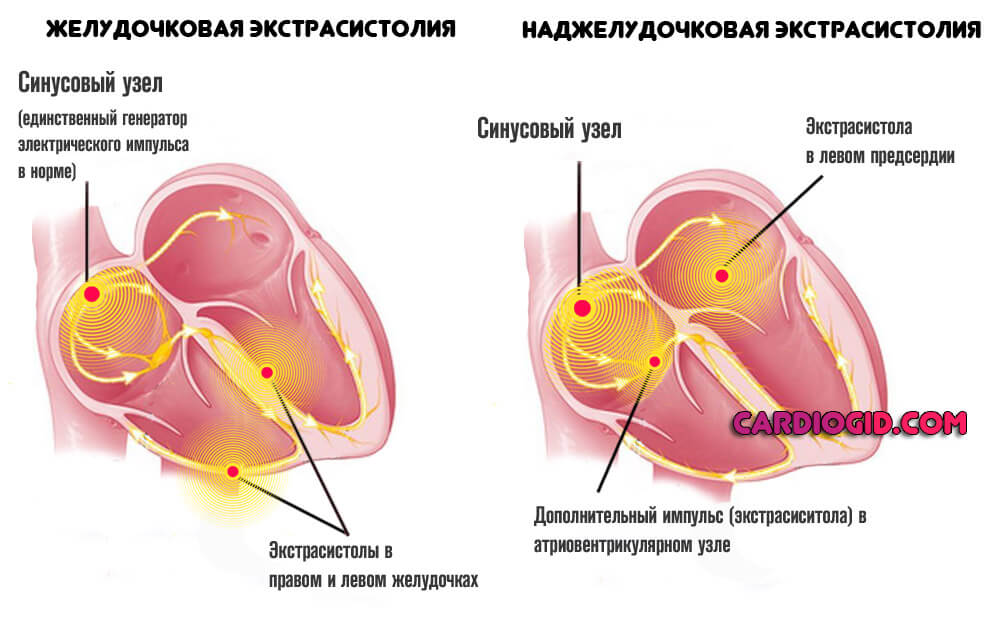
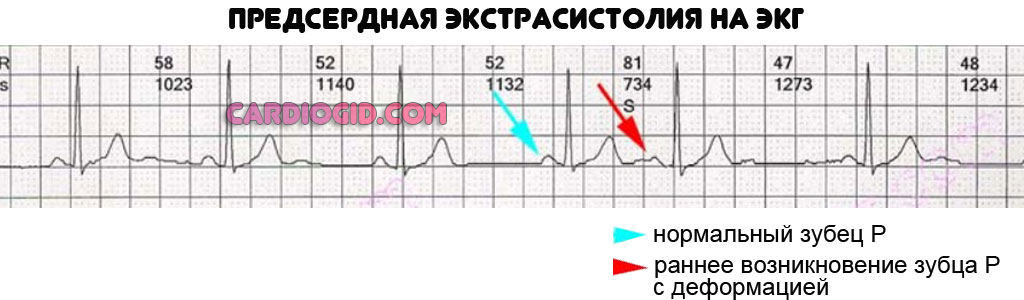
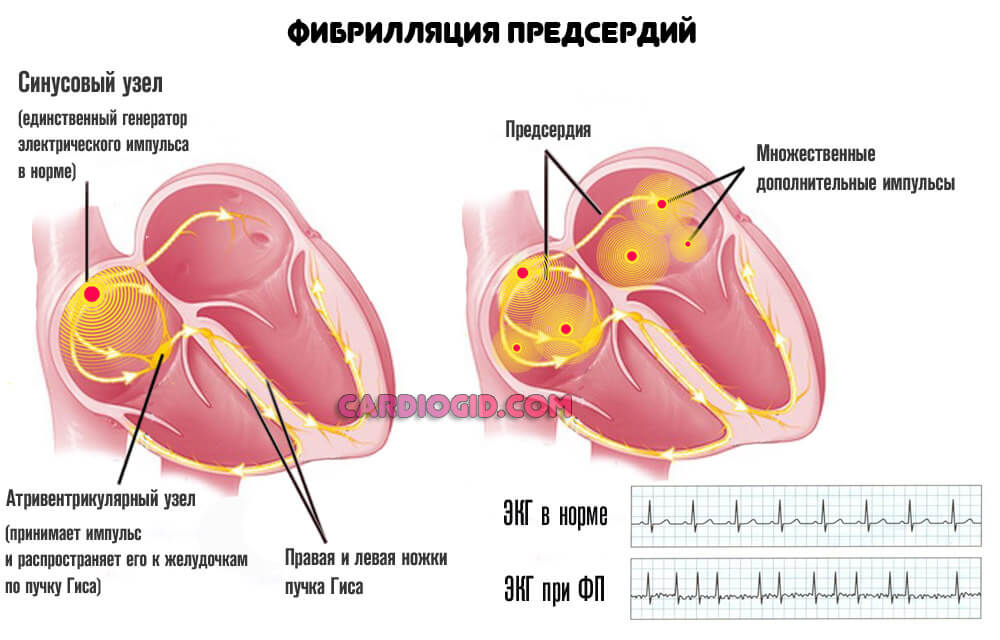
Не меньшую угрозу для здоровья и жизни несет фибрилляция предсердий. Что связано с нарушением проводимости кардиальных структур. Электрический импульс не доходит до желудочков.
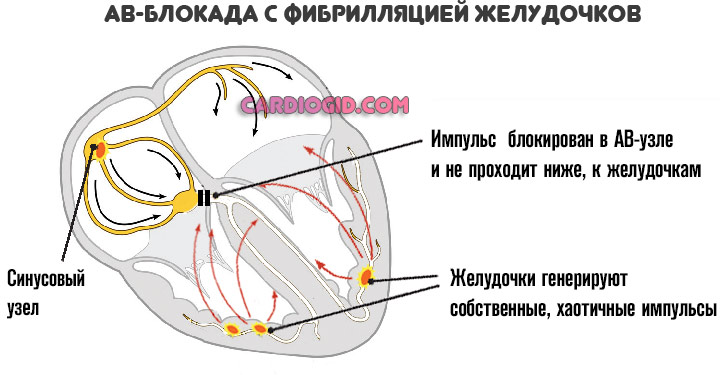
В крайних случаях процесс может иметь форму атриовентрикулярной блокады. Это весомый фактор развития остановки сердца. Требуется немедленное стационарное лечение.
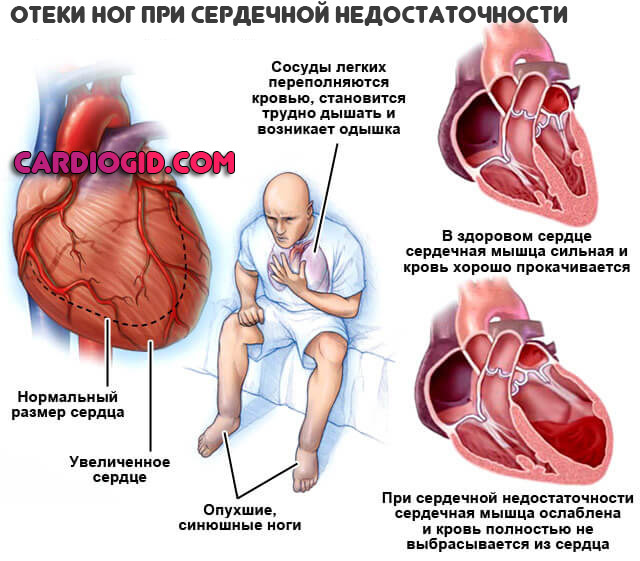
- Одышка. Негативный признак ревмокардита, указывает на присоединение кардиальной недостаточности. Проявление наблюдается в покое или после незначительной физической нагрузки.
Ходьба, подъем по лестнице, даже перемещение по квартире становится невозможным или крайне сложным.
Подобный симптом требует обязательного стационарного лечения, потому как в краткосрочной перспективе может развиться острая сердечная недостаточность с остановкой сердца и гибелью больного.
- Отеки нижних конечностей. По мере прогрессирования состояния в рамках одного или нескольких приступов вероятно вовлечение лица, всего тела. Причина в падении сократительной способности миокарда (сердечной недостаточности), потому жидкость хуже выводится, создает дополнительную нагрузку на мышечный орган. Возникает замкнутый круг.
Очаговые клинические признаки неспецифичны. Они в равной мере указывают на множество заболеваний сердечнососудистой системы, определиться точно, что стало причиной можно только в рамках диагностики. Есть и общие проявления, со стороны всего организма в целом.
- Рост температуры тела. Не во всех случаях. Если гипертермия и присутствует, показатели градусника редко превышают 37.5-38. Это указание на воспалительный процесс.
- Дополнительно обнаруживаются признаки общей интоксикации. Среди таковых — головная боль, проблемы с ориентацией в пространстве, слабость, вялость, сонливость, апатичность, невозможность выполнять повседневные обязанности на работе и в быту, повышенная утомляемость даже от незначительной активности, ощущение ватности конечностей. Возможны тошнота и рвота, но редко.
Симптоматический комплекс примерно один и тот же всегда, но это не облегчает работу врачу.
Интенсивность проявлений никак не зависит от фазы патологического процесса. Но есть связь между количеством рецидивов и выраженностью клиники.
Чем хуже состояние сердца в текущий момент, тем более грубые нарушения отмечаются. Это связано с прогрессирующими пороками миокарда.
Внимание:
В сложных ситуациях даже коррекция состояния, предотвращение рецидивов не помогают, функциональные дефекты сохраняются на протяжении всей жизни.
Симптомы ревматизма сердца оцениваются в системе и в связи с историей болезни, предполагаемыми провоцирующими факторами.
Причины
С точностью также сказать о них врачи не могут. Есть несколько предположение относительно генеза патологического процесса.
Примерный перечень моментов, провоцирующих нарушение:
- Перенесенное инфекционное заболевание на фоне ослабления местного и общего иммунитета.
У детей нередким вариантом оказывается сердечный ревматизм после ангины или скарлатины, спровоцированных пиогенной флорой (например, стафилококком).
У пациентов прочих групп подобную негативную роль могут сыграть другие агенты, в том числе вирусы и грибки.
- Длительное бесконтрольное применение некоторых медикаментов. Например, антибиотиков или же оральных контрацептивов, также цитостатиков, средств, направленных на снижение скорости деления «быстрых» клеток (активно применяются в лечении раковых болезней).
Среди провоцирующих факторов можно назвать еще несколько моментов:
- Генетическая предрасположенность. Играет ключевую роль в определении вероятности заболеть. Если в роду был хотя бы один человек по восходящей линии, страдавший от ревматизма (не обязательно сердечного), шансы стать «обладателем» идентичного диагноза определяются на уровне 50% или даже выше. В такой ситуации спусковым механизмом может стать переохлаждение, нервное перенапряжение. Безобидные на первый взгляд факторы.
- Наличие хронических заболеваний ротоглотки. Доказанная причина, повышающая риски.
- Пиковые состояния. Беременность, пубертат, переход в климактерический период и прочие, в том числе менструальный цикл.
Сказывается наличие гормональных дисфункциональных расстройств. Сахарного диабета, проблем со щитовидной железой и прочих.
Коррекция указанных моментов все еще не дает стопроцентной гарантии, что болезнь не проявится.
Сказанное — предположения врачей. Пока не будет известен механизм развития, точно говорить о факторах риска и причинах не выйдет.
Диагностика
Обследованием и ведением больных занимается группа специалистов. Основной среди них — ревматолог.
Выявление характерных черт процесса требует ряда инструментальных и лабораторных методик.
- Устный опрос больного. Для определения жалоб, а значит типичной клинической картины. Составление полного списка симптомов у конкретного пациента необходимо в целях выдвижения гипотез относительно диагноза.
- Сбор анамнеза. Нужно понять, что стало причиной расстройства или хотя бы приблизиться к этому. Задают вопросы относительно семейной истории заболеваний, вредных привычках, образе жизни пациента, перенесенных и текущих патологиях. Все моменты важны.
Два названных мероприятия относятся к рутинным, но они составляют основу, позволяют задать вектор всей дальнейшей диагностике.
- На приеме проводится аускультация, выслушивание сердечного звука. Характерное проявление ревматизма — шумы, отклонения со стороны первого тона.
- Далее назначается электрокардиография. Это метод функциональной оценки кардиальных структур. На ЭКГ обнаруживаются типичные проявления аритмии, а на фоне длительного течения патологического процесса — признаки сердечной недостаточности.
Симптомы у женщин описаны здесь, у мужчин тут.
- Эхокардиография применяется как способ визуализации тканей. Отмечаются изменения со стороны клапанов. Если есть подозрения, показано проведение рентгена. В ходе этого исследования на себя внимание обращает увеличение клапанов сердца. Как правило, страдают левые отделы.
- Общий анализ крови. Обнаруживаются признаки воспалительного процесса. Увеличение количества лейкоцитов, высокая СОЭ.
- Биохимия характеризуется ростом уровня C-реактивного белка, фибриногена, возможно повышение концентрации щелочной фосфатазы и прочих. Это дополнительные признаки, встречаются они часто.
В обязательном порядке проводится иммунограмма. Выявление специфических веществ позволяет сделать выводы о характере расстройства.
По необходимости врачи назначают дополнительные мероприятия или же повторяют диагностический цикл.
Также обязательна консультация кардиолога, динамическое ведение пациента под контролем сразу двух специалистов позволяет своевременно среагировать на отклонения.
Лечение
Терапия консервативная. Ревматическое поражение сердца требует применения группы медикаментов.
Среди типов фармацевтических средств:
- Противовоспалительные нестероидного происхождения. Кеторолак, Нимесулид и прочие. Препараты используются только в острую фазу, для продолжительного применения не подходят, потому как оказывают большую нагрузку на сердца, почки. Только в рамках купирования симптоматики.
- Стероидные средства. Вроде Преднизолона или более мощного Дексаметазона. Назначение подобных препаратов преследует идентичные цели. Разница в силе фармацевтического действия.
- Гормоны снимают воспаление куда активнее, создают дополнительные полезные эффекты. В то же время, вызывают массу побочных явлений, и несут огромную опасность при длительном использовании.
- Антибиотики. При первичном поражении, манифестации патологического процесса и присутствии инфекционной составляющей. Обычно назначаются медикаменты на основе пенициллина, реже показан прием цефалоспоринов. Вопрос индивидуальный, решается на усмотрение лечащего специалиста после полного обследования больного.
- В сложных клинических случаях, когда эффекта нет от прочих лекарств или он недостаточен, назначают иммунодепрессанты. Эти средства обладают способностью угнетать работу защитных сил организма. Имеют массу противопоказаний, побочные эффекты тяжелые, потому требуется четкое дозирование и деликатное применение под постоянным контролем. К таковым относится медикаменты вроде Хлорохина и аналоги.
- В рамках систематической терапии назначают средства на основе ацетилсалициловой кислоты. Но только те, что подходят для продолжительного использования. Тромбо асс и аналоги. Классический Аспирин слишком опасен.
При необходимости, если есть осложнения, показано проведение операции. Вопрос сложный, врачи как могут, стараются оттянуть момент или же ограничиться консервативными путями. Не всегда это возможно. Как именно проводится радикальное вмешательство?
Требуется пластика собственного клапана. Но в отсутствии целесообразности, доктора прибегают к протезированию, используя искусственные аналоги.
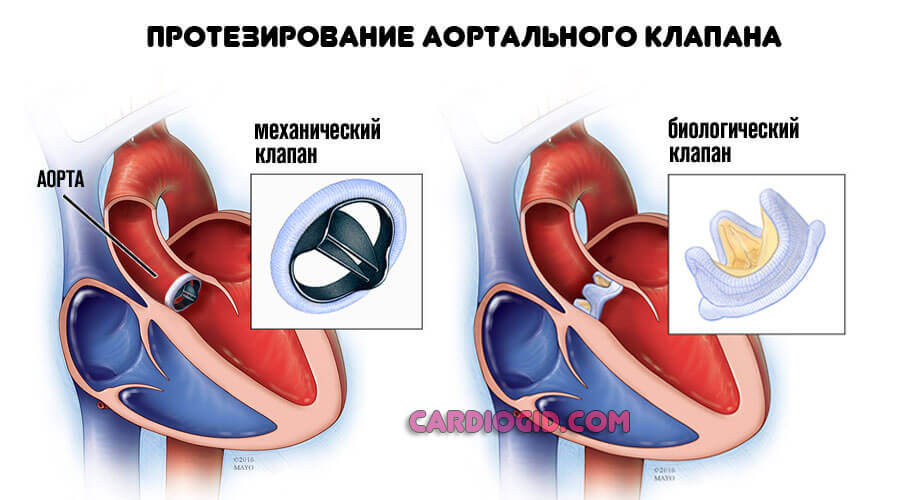
Внедрение имплантата налагает некоторые ограничения ни жизнь пациента. Например, нужно тщательно следить за состоянием иммунитета, по возможности исключать инфекционные болезни, принимать антиагреганты курсами и прочее. Это не большая плата за возможность полноценной жизни.
Лечение ревматизма сердца медикаментозное, направлено на купирование симптомов и предотвращения рецидивов. При необходимости практикуется операция, но чаще для устранения последствий заболевания.
Прогноз
В основном благоприятный. Вероятность перехода в хроническую фазу составляет свыше 75%.
Необратимые нарушения со стороны кардиальных структур, органические дефекты встречаются почти в четверти всех ситуаций, что довольно много.
Летальность сердечного ревматизма минимальна и едва составляет процент, однако патологический процесс п?
