Ревматизм хроническая сердечная недостаточность

Содержание
- Причины ХРБС
- К чему приводит ОРЛ?
- Классификация ХРБС
- Основные проявления
- Диагностика
- Лечение ХРБС
- Профилактика
Хроническая ревматическая болезнь сердца (ХРБС) — это заболевание, характеризующееся поражением клапанного аппарата в виде фиброза створок клапана или порока сердца, которое сформировалось после перенесенной ранее острой ревматической лихорадки (ОРЛ).
Встречаемость ХРБС среди детей составляет 44 случая на 100 000 детей, а среди взрослого населения — 226 случаев на 100 000 человек. Последствия ХРБС крайне опасны для здоровья, поэтому нужно своевременно обратиться к специалисту.
Причины ХРБС
ХРБС является исходом ОРЛ. Причиной возникновения ОРЛ становится перенесенная ангина (тонзиллит), фарингит, кариес или рожа, вызванные бета-гемолитическим стрептококком группы А (БГСА). БГСА-инфекция чаще встречается у детей в возрасте от 4–5 до 15–18 лет.
Чтобы сформировалась ОРЛ, эти заболевания должны быть недолеченными (то есть должен быть очаг хронической инфекции). В возникновении ОРЛ основную роль играют 2 основных фактора:
- патогенные штаммы БГСА;
- наличие генетической предрасположенности.
Иммунная система человека начинает выработку антител, которые дополнительно, кроме повреждающего действия стрептококка, повреждают сердце. Это происходит в двух случаях:
- Стрептококк вырабатывает вещества, оказывающие кардиотоксическое действие.
- Антигены определенных штаммов БГСА очень похожи с антигенами сердца у предрасположенных лиц.
При несвоевременном или неэффективном лечении ОРЛ стрептококк продолжает присутствовать в организме ребенка, повреждая сердце (преимущество клапанный аппарат). В результате длительного повреждающего эффекта формируется порок сердца.
В отличие от врожденных пороков сердца, эти аномалии формируются в течение нескольких лет (то есть являются приобретенными пороками сердца), поэтому симптомы нарастают по мере прогрессирования болезни.
К чему приводит ОРЛ?
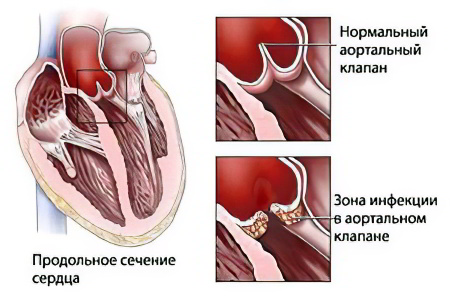
Наиболее часто после перенесенной ранее ОРЛ формируется недостаточность митрального клапана (61–70% среди всех пороков ревматического происхождения). На втором месте среди приобретенных сердечных пороков находится изолированная недостаточность аортального клапана (до 10%). Реже формируется стеноз митрального клапана (до 3%). Еще реже встречается изолированный стеноз аортального клапана (до 1%).
П овторную атаку у пациентов с ОРЛ в прошлом рассматривают как новый эпизод инфицирования БГСА.
При ХРБС нередко происходит формирование приобретенного сочетанного порока – уже к имеющейся недостаточности митрального клапана, после повторной атаки РЛ, присоединяется стеноз митрального клапана.
Классификация ХРБС
Это заболевание включает в себя не только поражение клапанного аппарата с формированием порока, но и ревматический кардит (эндокардит, миокардит или перикардит). Классификация повреждений сердечных клапанов основана на анатомическом дефекте, который возникает в результате ревматического воспаления.
Различают следующие пороки сердца:
- пороки со стенозом (сужением выходного отверстия клапана) — аортальный, митральный стеноз;
- пороки с недостаточностью (неполное смыкание створок клапана при закрытии) — митральная, аортальная недостаточность;
- сочетанные пороки (недостаточность и стеноз аортального клапана);
- комбинированные пороки (аортальный стеноз и митральная недостаточность).
После выставления диагноза ХРБС используют классификацию хронической сердечной недостаточности для установления уровня компенсации работы сердца. Это необходимо для определения тактики лечения и прогноза дальнейшей жизни.
Основные проявления
Симптомы ХРБС могут быть самыми различными. Человек испытывает:
- интоксикацию — недомогание, слабость, повышенная утомляемость;
- одышку при нагрузке и в покое;
- приступы нехватки воздуха во время сна ночью;
- симметричные отеки лодыжек и голеней;
- учащенное сердцебиение, неправильные сокращения сердца;
- боль в груди, которая возникает при нагрузке;
- кашель с мокротой, даже с примесью крови (чаще при поражении митрального клапана);
- румянец на щеках, цианоз носогубного треугольника (при пороках митрального клапана);
- ощущение пульсации сосудов шеи и внутри грудной клетки (при аортальной недостаточности);
- снижение массы тела, а у детей отставание в физическом развитии (при митральном стенозе);
- головокружение и обмороки (при аортальной недостаточности).
Встречаются как отличительные проявления, характерные для определенного порока сердца, так и общие симптомы заболевания.
Диагностика
Для выявления ХРБС доктору необходимо:
- оценить жалобы пациента;
- выявить перенесенную ранее ангину, фарингит, рожу или кариес, ОРЛ, повторные инциденты ревматических атак;
- оценить данные осмотра;
- назначить ЭКГ — для диагностики аритмий;
- назначить ЭХО-КГ — для определения вида порока, а также выраженности нарушений кровообращения;
- назначить консультацию смежных специалистов — кардиолога, ревматолога, кардиохирурга.
Лечение ХРБС
Лечение заболевания разделяется на медикаментозное и хирургическое. Первое направлено на купирование симптомов сердечной недостаточности, аритмий, профилактику осложнений сердечных пороков. Используются следующие препараты:
- бета-адреноблокаторы (для купирования симптомов аритмий и сердечной недостаточности);
- диуретики (для уменьшения нагрузки на сердце);
- антиагреганты и антикоагулянты (для профилактики тромботических осложнений);
- антибиотики (для профилактики бактериального эндокардита).
Хирургическое лечение назначается при выраженном повреждении клапанов сердца, когда уже медикаментозное лечение не улучшает качество жизни пациента.
Профилактика
Последствия ХРБС крайне опасны для здоровья пациента — аритмия, сердечная недостаточность, бактериальный эндокардит, тромбозы и тромбоэмболии. Поэтому врачами уделяется большое значение вопросам профилактики заболевания. Профилактику ХРБС разделяют на первичную и вторичную.
Первичная профилактика предполагает предупреждение развития ОРЛ:
- рациональное питание, закаливание, активный отдых на природе;
- ликвидация всех очагов хронических инфекции в организме (тонзиллит, аденоиды, кариес и др.);
- адекватная терапия ангины, фарингита и других форм, вызванных БГСА;
- соблюдение постельного режима во время терапии.
Наблюдение у кардиолога, профилактика формирования бактериального эндокардита и периодический прием антибиотиков длительного действия после перенесенной ОРЛ помогают предупредить появление рецидивов ревматических атак и прогрессирование ХРБС.
Источник
Содержание:
- Что такое ревматизм сердца?
- Симптомы ревматизма сердца
- Причины ревматизма сердца
- Лечение ревматизма сердца
- Профилактика ревматизма сердца
Что такое ревматизм сердца?
Ревматизм сердца – это воспаление стенки органа или его отдельны слоев, которое возникает в результате осложнения стрептококковой инфекции. Преимущественно наблюдается смешанное поражение миокарда и эндокарда одновременно, хотя иногда ревматизм затрагивает какой-либо конкретный участок отдельно: сердечную сумку, мышцу или стенки камеры и клапанов.
Чаще всего болезни подвержены люди молодого возраста и дети. Хотя в развитых странах за последние года наблюдается заметная тенденция к снижению уровня заболеваемости ревматизмом сердца.
Симптомы ревматизма сердца
Среди симптомов, свидетельствующих о развитии болезни, можно выделить следующие признаки:
Наличие проходящих болей в суставах.
Повышение температуры тела до высоких значений.
Появление слабости и снижение аппетита.
Появление болей в области сердца. Как правило, их интенсивность низкая.
Учащение сердцебиения, появление признаков аритмии и тахикардии.
Симптомы сердечной недостаточности, среди которых можно выделить отечность нижних конечностей, появление одышки при минимальных физических нагрузках, посинение кончика носа и пальцев, появление влажного кашля, увеличение печени в размерах.
Клиническая картина определяется увеличением нейтрофилов и СОЭ, повышение антигенов стрептококковой инфекции. В последнее время врачи отмечают тенденцию к тому, что во время ревматизма сердца симптомы протекают скрыто. При этом температура тела остается в норме, либо поднимается незначительно, боли в сердце и суставах отсутствуют. Поэтому заподозрить болезнь удается лишь при развитии сердечной недостаточности и при увеличении сердца в размерах.
Причины ревматизма сердца
К пусковым факторам развития болезни можно отнести:
Попадание в организм гемолитического стрептококка, вызывающего такие болезни, как фарингит, тонзиллит, ангину, скарлатину. Ревматизм сердца при этом является осложнением стрептококковой инфекции.
Снижение защитных сил организма и его невозможность противостоять агрессорам.
Наследственная предрасположенность к развитию заболевания. Известно, что осложнения стрептококковая инфекция чаще даёт в тех семьях, где у ближайших родственников имелись случаи ревматизма.
Лечение ревматизма сердца
Все терапевтические мероприятия, направленные на устранение болезни, осуществляются в условиях стационара. Для устранения признаков ревматизма сердца используется комплексная терапия, в которую входит применение антибактериальных средств и противовоспалительных лекарств.
Лечение острой фазы
Когда болезнь находится в острой фазе, больному вводится пенициллин в определенной дозировке на протяжении двух недель. После этого назначают бициллин с периодичностью – 2 раза в неделю до самой выписки из стационара.
Если больной не в состоянии переносить препараты пенициллинового ряда из-за аллергической реакции, то ему показано введение эритромицина. Также терапия дополняется приемом глюкокортикостероидов, если только ревматизм не находится в стадии минимальной активности.
Что касается препаратов для устранения воспалительного процесса, то больному назначается ацетилсалициловая кислота или аналогичные ей средства.
Помимо этого, показан приём НПВП. Лечение при остром ревматизме продолжается на протяжении месяца, а при подостром 2 месяца.
Лечение затяжного ревматизма сердца

Если ревматизм сердца плохо поддается терапевтическому воздействию и приобретает затяжной характер, то больному вводят такие средства, как делагил или плаквенил. Они способны помочь даже при рецидивирующих формах болезни. Курс приема этих препаратов хинолинового ряда продолжительный и должен составлять не менее года, а иногда и двух лет.
Когда классические средства от ревматизма оказываются малоэффективными, то применяются иммунодепрессанты, среди которых: азотиропин, хлорбутин и прочие. При этом обязателен строгий врачебный контроль с ежедневным забором крови.
При необходимости введения препаратов гамма-глобулинового ряда, следует параллельно назначать десенсибилизирующие средства, такие как: диазолин, тавегил, димедрол. Однако эту схему не используют, если наблюдаются выраженные сердечные нарушения. При подобном течении болезни целесообразно назначение мочегонных средств и сердечных гликозидов.
Больному следует принимать витаминные комплексы, с упором на аскорбиновую кислоту и рутин.
Полноценное лечение ревматизма сердца невозможно без физиотерапевтических процедур. Наибольшей популярностью пользуются грязевые ванны, лечебные воды, ультрафиолетовое облучение, электрофорез антибиотиков. Если болезнь длительное время вынуждает больного оставаться прикованным к постели, то ему необходим массаж. Это позволит улучшить кровообращение и быстрее снять воспаление с суставов, которым сопровождается ревматизм.
После того, как больной будет выписан из стационара и ревматизм сердца перейдет в неактивную фазу, ему необходимо будет проходить курсы санитарно-курортного лечения. К тому же на протяжении первых двух месяцев пациенту назначают приём аспирина, а затем на такой же срок – бруфен. После, на протяжении полугода, человек принимает индометацин. При необходимости терапевтическая схема дополняется приемом антибактериальных, витаминных и десенсибилизирующих средств.
По теме: 5 наиболее мощных средства от ревматизма
Профилактика ревматизма сердца
К профилактическим мероприятиям с целью предупреждения развития болезни относят:
Частое проветривание помещений;
Пребывание на свежем воздухе;
Правильное питание;
Закаливающие процедуры;
Изоляция больного с подозрением на стрептококковую инфекцию;
Наблюдение за контактировавшими с зараженным гемолитическим стрептококком людьми;
Устранение всех очагов инфекции, особенно это касается носоглотки;
Тщательное наблюдение за детьми, в семье которых имелись случаи ревматизма сердца.
Это позволит избежать развития болезни и минимизировать риск возможных осложнений.
Автор статьи: Каплан Александр Сергеевич | Ортопед
Образование:
диплом по специальности «Лечебное дело» получен в 2009 году в медицинской академии им. И. М. Сеченова. В 2012 году пройдена аспирантура по специальности «Травматология и ортопедия» в Городской клинической больнице им. Боткина на кафедре травматологии, ортопедии и хирургии катастроф.
Наши авторы
Источник
Ревматизм – воспалительное инфекционно-аллергическое системное поражение соединительной ткани различной локализации, преимущественно сердца и сосудов. Типичная ревматическая лихорадка характеризуется повышением температуры тела, множественными симметричными артралгиями летучего характера, полиартритом. В дальнейшем могут присоединяться кольцевидная эритема, ревматические узелки, ревматическая хорея, явления ревмокардита с поражением клапанов сердца. Из лабораторных критериев ревматизма наибольшее значение имеют положительный СРБ, повышение титра стрептококковых антител. В лечении ревматизма используются НПВС, кортикостероидные гормоны, иммунодепрессанты.
Общие сведения
Ревматизм (синонимы: ревматическая лихорадка, болезнь Сокольского — Буйо) протекает хронически, со склонностью к рецидивам, обострения наступают весной и осенью. На долю ревматического поражения сердца и сосудов приходится до 80% приобретенных пороков сердца. В ревматический процесс часто оказываются вовлеченными суставы, серозные оболочки, кожа, центральная нервная система. Частота заболеваемости ревматизмом составляет от 0,3% до 3%. Ревматизм обычно развивается в детском и подростковом возрасте (7-15 лет); дети дошкольного возраста и взрослые заболевают гораздо реже; в 3 раза чаще ревматизмом страдают лица женского пола.
Ревматизм (ревматическая лихорадка)
Причины и механизм развития ревматизма
Ревматической атаке обычно предшествует стрептококковая инфекция, вызываемая β-гемолитическим стрептококком группы А: скарлатина, тонзиллит, родильная горячка, острый отит, фарингит, рожа. У 97% пациентов, перенесших стрептококковую инфекцию, формируется стойкий иммунный ответ. У остальных лиц стойкого иммунитета не вырабатывается, и при повторном инфицировании β-гемолитическим стрептококком развивается сложная аутоиммунная воспалительная реакция.
Развитию ревматизма способствуют сниженный иммунитет, молодой возраст, большие коллективы (школы, интернаты, общежития), неудовлетворительные социальные условия (питание, жилье), переохлаждение, отягощенный семейный анамнез.
В ответ на внедрение β-гемолитического стрептококка в организме вырабатываются антистрептококковые антитела (антистрептолизин-О, антистрептогиалуронидаза, антистрептокиназа, антидезоксирибонуклеаза В), которые вместе с антигенами стрептококка и компонентами системы комплемента образуют иммунные комплексы. Циркулируя в крови, они разносятся по организму и оседают в тканях и органах, преимущественно локализуясь в сердечно-сосудистой системе. В местах локализации иммунных комплексов развивается процесс асептического аутоиммунного воспаления соединительной ткани. Антигены стрептококка обладают выраженными кардиотоксическими свойствами, что приводит к образованию аутоантител к миокарду, еще более усугубляющих воспаление. При повторном инфицировании, охлаждении, стрессовых воздействиях патологическая реакция закрепляется, способствуя рецидивирующему прогрессирующему течению ревматизма.
Процессы дезорганизации соединительной ткани при ревматизме проходят несколько стадий: мукоидного набухания, фибриноидных изменений, гранулематоза и склероза. В ранней, обратимой стадии мукоидного набухания развивается отек, набухание и расщепление коллагеновых волокон. Если на этом этапе повреждения не устраняются, то наступают необратимые фибриноидные изменения, характеризующиеся фибриноидным некрозом волокон коллагена и клеточных элементов. В гарнулематозной стадии ревматического процесса вокруг зон некроза формируются специфические ревматические гранулемы. Заключительная стадия склероза является исходом гранулематозного воспаления.
Продолжительность каждой стадии ревматического процесса составляет от 1 до 2 месяцев, а всего цикла – около полугода. Рецидивы ревматизма способствуют возникновению повторных тканевых поражений в зоне уже имеющихся рубцов. Поражение ткани сердечных клапанов с исходом в склероз приводит к деформации створок, их сращению между собой и служит самой частой причиной приобретенных пороков сердца, а повторные ревматические атаки лишь усугубляют деструктивные изменения.
Классификация ревматизма
Клиническую классификацию ревматизма производят с учетом следующих характеристик:
- Фазы заболевания (активная, неактивная)
В активной фазе выделяется три степени: I – активность минимальная, II– активность умеренная, III – активность высокая. При отсутствии клинических и лабораторных признаков активности ревматизма, говорят о его неактивной фазе.
- Варианта течения (острая, подострая, затяжная, латентная, рецидивирующая ревматическая лихорадка)
При остром течении ревматизм атакует внезапно, протекает с резкой выраженностью симптомов, характеризуется полисиндромностью поражения и высокой степенью активности процесса, быстрым и эффективным лечением. При подостром течении ревматизма продолжительность атаки составляет 3-6 месяцев, симптоматика менее выражена, активность процесса умеренная, эффективность от лечения выражена в меньшей степени.
Затяжной вариант протекает с длительной, более чем полугодовой ревматической атакой, с вялой динамикой, моносиндромным проявлением и невысокой активностью процесса. Латентному течению свойственно отсутствие клинико-лабораторных и инструментальных данных, ревматизм диагностируется ретроспективно, по уже сформировавшемуся пороку сердца.
Непрерывно рецидивирующий вариант развития ревматизма характеризуется волнообразным, с яркими обострениями и неполными ремиссиями течением, полисинромностью проявлений и быстро прогрессирующим поражением внутренних органов.
- Клинико-анатомической характеристики поражений:
- с вовлеченностью сердца (ревмокардит, миокардиосклероз), с развитием порока сердца или без него;
- с вовлеченностью других систем (ревматическое поражение суставов, легких, почек, кожи и подкожной клетчатки, нейроревматизм)
- Клинических проявлений (кардит, полиартрит, кольцевидная эритема, хорея, подкожные узелки)
- Состояния кровообращения (смотри: степени хронической сердечной недостаточности).
Симптомы ревматизма
Симптомы ревматизма крайне полиморфны и зависят от степени остроты и активности процесса, а также вовлеченности в процесс различных органов. Типичная клиника ревматизма имеет прямую связь с перенесенной стрептококковой инфекцией (тонзиллитом, скарлатиной, фарингитом) и развивается спустя 1-2 недели после нее. Заболевание начинается остро с субфебрильной температуры (38—39 °С), слабости, утомляемости, головных болей, потливости. Одним из ранних проявлений ревматизма служат артралгии – боли в средних или крупных суставах (голеностопных, коленных, локтевых, плечевых, лучезапястных).
При ревматизме артралгии носят множественный, симметричный и летучий (боли исчезают в одних и появляются в других суставах) характер. Отмечается припухлость, отечность, локальное покраснение и повышение температуры, резкое ограничение движений пораженных суставов. Течение ревматического полиартрита обычно доброкачественно: через несколько дней острота явлений стихает, суставы не деформируются, хотя умеренная болезненность может сохраняться в течение длительного времени.
Спустя 1-3 недели присоединяется ревматический кардит: боли в сердце, сердцебиение, перебои, одышка; астенический синдром (недомогание, вялость, утомляемость). Поражение сердца при ревматизме отмечается у 70-85% пациентов. При ревмокардите воспаляются все или отдельные оболочки сердца. Чаще происходит одновременное поражение эндокарда и миокарда (эндомиокардит), иногда с вовлеченностью перикарда (панкардит), возможно развитие изолированного поражения миокарда (миокардит). Во всех случаях при ревматизме в патологический процесс вовлекается миокард.
При диффузном миокардите появляются одышка, сердцебиения, перебои и боли в сердце, кашель при физической нагрузке, в тяжелых случаях – недостаточность кровообращения, сердечная астма или отек легких. Пульс малый, тахиаритмичный. Благоприятным исходом диффузного миокардита считается миокардитический кардиосклероз.
При эндокардите и эндомиокардите в ревматический процесс чаще вовлекается митральный (левый предсердно-желудочковый) клапан, реже аортальный и трикуспидальный (правый предсердно-желудочковый) клапаны. Клиника ревматического перикардита аналогична перикардитам иной этиологии.
При ревматизме может поражаться центральная нервная система, специфическим признаком при этом служит, так называемая, ревматическая или малая хорея: появляются гиперкинезы – непроизвольные подергивания групп мышц, эмоциональная и мышечная слабость. Реже встречаются кожные проявления ревматизма: кольцевидная эритема (у 7–10% пациентов) и ревматические узелки. Кольцевидная эритема (аннулярная сыпь) представляет собой кольцевидные, бледно-розовые высыпания на туловище и голенях; ревматические подкожные узелки – плотные, округлые, безболезненные, малоподвижные, единичные или множественные узелки с локализацией в области средних и крупных суставов.
Поражение почек, брюшной полости, легких и др. органов встречается при тяжелом течении ревматизма, крайне редко в настоящее время. Ревматическое поражения легких протекает в форме ревматической пневмонии или плеврита (сухого или экссудативного). При ревматическом поражении почек в моче определяются эритроциты, белок, возникает клиника нефрита. Поражение органов брюшной полости при ревматизме характеризуется развитием абдоминального синдрома: болями в животе, рвотой, напряжением брюшных мышц. Повторные ревматические атаки развиваются под влиянием переохлаждения, инфекций, физического перенапряжения и протекают с преобладанием симптомов поражения сердца.
Осложнения ревматизма
Диагностика ревматизма
Объективными диагностическими критериями ревматизма служат разработанные ВОЗ (1988 г.) большие и малые проявления, а также подтверждение предшествующей стрептококковой инфекции. К большим проявлениям (критериям) ревматизма относятся полиартрит, кардит, хорея, подкожные узелки и кольцевидная эритема. Малые критерии ревматизма делятся на: клинические (лихорадка, артралгии), лабораторные (повышение СОЭ, лейкоцитоз, положительный С-реактивный белок) и инструментальные (на ЭКГ – удлинение Р – Q интервала).
Доказательствами, подтверждающими предшествующую стрептококковую инфекцию, служат повышение титров стрептококковых антител (антистрептолизина, антистрептокиназы, антигиалуронидазы), бакпосев из зева β-гемолитического стрептококка группы А, недавняя скарлатина.
Диагностическое правило гласит, что наличие 2-х больших или 1-го большого и 2-х малых критериев и доказательства перенесенной стрептококковой инфекции подтверждает ревматизм. Дополнительно на рентгенограмме легких определяется увеличение сердца и снижение сократительной способности миокарда, изменение сердечной тени. По УЗИ сердца (ЭхоКГ) выявляются признаки приобретенных пороков.
Лечение ревматизма
Активная фаза ревматизма требует госпитализации пациента и соблюдения постельного режима. Лечение проводится ревматологом и кардиологом. Применяются гипосенсибилизирующие и противовоспалительные препараты, кортикостероидные гормоны (преднизолон, триамцинолон), нестероидные противовоспалительные препараты (диклофенак, индометацин, фенилбутазон, ибупрофен), иммунодепрессанты (гидроксихлорохин, хлорохин, азатиоприн, 6-меркаптопурин, хлорбутин).
Санация потенциальных очагов инфекции (тонзиллита, кариеса, гайморита) включает их инструментальное и антибактериальное лечение. Использование антибиотиков пенициллинового ряда при лечении ревматизма носит вспомогательный характер и показано при наличии инфекционного очага или явных признаков стрептококковой инфекции.
В стадии ремиссии проводится курортное лечение в санаториях Кисловодска или Южного берега Крыма. В дальнейшем для предупреждения рецидивов ревматизма в осеннее-весенний период проводят месячный профилактический курс НПВП.
Прогноз и профилактика ревматизма
Своевременное лечение ревматизма практически исключает непосредственную угрозу для жизни. Тяжесть прогноза при ревматизме определяется поражением сердца (наличием и тяжестью порока, степенью миокардиосклероза). Наиболее неблагоприятно с прогностической точки зрения непрерывно прогрессирующее течение ревмокардитов.
Опасность формирования пороков сердца повышается при раннем возникновении ревматизма у детей, поздно начатом лечении. При первичной ревматической атаке у лиц старше 25 лет течение более благоприятно, клапанные изменения обычно не развиваются.
Меры первичной профилактики ревматизма включают выявление и санацию стрептококковой инфекции, закаливание, улучшение социально-бытовых, гигиенических условий жизни и труда. Предупреждение рецидивов ревматизма (вторичная профилактика) проводится в условиях диспансерного контроля и включает профилактический прием противовоспалительных и противомикробных препаратов в осенне-весенний период.
Источник
