Ресинхронизирующая терапия сердечной недостаточности метод лечения
Указанная методика лечения не способна полностью излечить от сердечной недостаточности. Однако, ресинхронизирующая терапия, в комплексе с регулярным приемом лекарственных препаратов, может значительно улучшить общее состояние пациента.
Средний срок действия внедренного сердечного имплантата составляет 8 лет, после чего предстоит повторное хирургическое вмешательство. На момент ношения кардиоресинхронизирующего устройства пациентам нужно следовать определенным рекомендациям.
Суть ресинхронизации сердца при сердечной недостаточности и показания к операции
Рассматриваемый вид хирургического вмешательства на сегодняшний день является единственным методом лечения слабости сердечной мышцы.
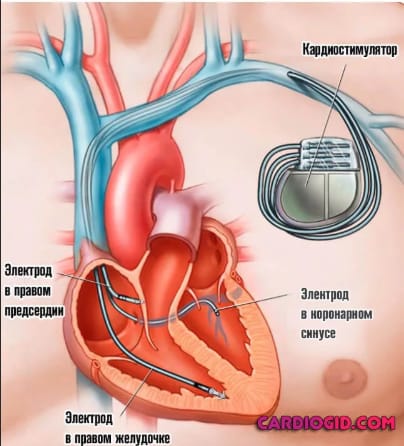
Посредством имплантируемого устройства возможно наладить насосную функцию сердца засчет посылания импульса обоим желудочкам. То есть, происходит искусственная синхронизация работы всех секций сердца.
Имплантацию бивентрикулярного электрокардиостимулятора актуально проводить в том случае, если на фоне сердечной недостаточности наблюдается неодновременное сокращение правого и левого желудочка.
Если же указанные отделы сердца функционировали синхронно, рассматриваемая манипуляция будет бесполезной, а в некоторых случаях может и ухудшить общее состояние.
Показания для проведения ресинхронизирующей терапии:
- Пациенты, у которых медикаментозное лечение не способно купировать проявления III или IV степень сердечной недостаточности.
- Снижение фракции выброса (менее 35%) в результате увеличения размера сердечной мышцы и уменьшения параметров камер сердца.
- Диссинхрония сокращений правого и левого желудочков. Значение расширенного комплекса QRS на ЭКГ при этом должно превышать 120 мс.
Противопоказаниями к проведению рассматриваемой манипуляции являются следующие патологии:
- Серьезные сбои в работе печени и/или почек.
- Инфицирование организма.
- Воспалительные явления в полости эндокарда.
- Плохая свертываемость крови.
- Декомпенсированные некардиологические недуги.
- Запущенные стадии анемии.
- Аллергия к контрастному веществу.
Подготовка пациента к ресинхронизации сердца и этапы выполнения операции
Подготовка к указанной процедуре состоит из двух этапов:
1.Амбулаторный
Доктор проводит беседу с пациентом на предмет наличия у него хронических, системных, генетических, вирусных и иных заболеваний.
Также выясняется момент приема тех или иных лекарственных препаратов.
На этом же этапе пациенту необходимо пройти обследование, которое включает:
- Общий анализ крови, мочи.
- Коагуллограмму.
- ЭКГ.
- Эхокардиографию по специальному протоколу.
- Рентгенографию грудной клетки.
При наличии каких-либо сопутствующих патологий необходимо получить консультацию у соответствующего специалиста.
В день операции необходимо придерживаться следующих рекомендаций:
- Накануне ночью перед манипуляцией, а также на следующее утро, следует отказаться от приема пищи и жидкости.
- Принять список медикаментов, которые предварительно назначит доктор. Таблетки следует запивать минимальным количеством воды.
- Удалить волосы на груди, в подмышечной и паховой зонах. Лучше для этих целей использовать крем для депиляции.
- Надеть компрессионное белье — или намотать эластичные бинты — на ноги при варикозном расширении вен.
2. Госпитальный
Операцию проводят в кабинете, где есть рентгенологическое оборудование.
На руке устанавливают внутривенный катетер, посредством которого обеспечивается вливание лекарственных препаратов во время операции.
Алгоритм имплантации кардиоресинхронизирующего устройства следующий:
- Обезболивание. Врачи ограничиваются местной анестезией, — во время всей манипуляции пациент находится в сознании.
- Введение двух электродов через подключичную вену, и установка их в правом желудочке и правом предсердии. Для этих целей оперирующий делает небольшой разрез (3-5 см) под ключицей, и осуществляет прокалывание подключичной вены.
- Внедрение третьего электрода через коронарную венозную систему, и фиксация его в одной из вен. Основное предназначение указанного электрода – стимуляция работы левого желудочка. Имплантация осуществляется при помощи сосудистого катетера под постоянным рентгенологическим контролем.
- Тестирование кардиоресинхронезирующего прибора для проверки качества выполняемой терапии.
- Формирование ложа для устройства в верхней части груди, под ключицей.
- Ушивание раны нитками, которые рассасываются самостоятельно со временем.
- Накладывание асептической повязки.
На момент проведения рассматриваемой процедуры, могут иметь место следующие негативные состояния:
- Кровотечение вследствие повреждения кровеносных сосудов.
- Повреждение стенки сердца/легкого.
- Серьезные сбои в работе почек.
- Сердечный приступ.
- Нарушение целостности близлежащих тканей, что может стать причиной обширных гематом.
После операции пациента переводят в обычную палату. Определенное количество времени ему необходимо лежать на спине: переворачиваться на бок, вставать нельзя.
С целью предупреждения развития инфекции назначается курс антибиотиков.
На следующий день доктор проводит ряд исследований, которые включают эхокардиографию, ЭКГ, рентген грудной клетки.
Кроме того, еще раз тестируется работа кардиореосинхронизирующего устройства. Если все показатели в норме, пациента выписывают. При наличии каких-либо отклонений назначают медикаментозные препараты и проводят симптоматическую терапию.
При выписке из медицинского учреждения пациенту вручают идентификационную карту, подтверждающую наличие кардиореосинхронизирующего стимулятора. Данную карту пациент должен носить с собой постоянно.
Возможные осложнения сердечной ресинхронизации и прогноз для жизни
После выписки из больницы пациентов первое время будет беспокоить дискомфорт в зоне вживления устройства.
Могут иметь место незначительные болевые ощущения, повышение температуры тела.
Полное приживление имплантата происходит через месяц после проведения операции.
В течение указанного периода необходимо придерживаться некоторых правил:
- Избегать поднятия тяжестей. К трудовой деятельности, если она не предусматривает тяжелой физической нагрузки, можно приступать через неделю после рассматриваемой процедуры.
- Спать на спине, либо на правом боку.
- Носить комфортные вещи, которые не будут стягивать и раздражать кожу в прооперированной области.
- Отказаться от контактных видов спорта, в ходе которых может быть поврежден участок размещения имплантированного аппарата. Подобные травмы могут привести к смещению устройства, развитию воспалительного процесса и т.д.
- Выполнять определенные гимнастические упражнения с целью разработки плечевого сустава. Такие упражнения должны быть щадящими, в противном случае существует риск появления артроза.
Возможность вождения транспортного средства нужно обговаривать с врачом.
Люди с вживленным кардиореосинхронизирующим устройством пожизненно должны избегать контакта с сильнодействующими магнитными полями. В частности, это касается прохождения металлической рамки в аэропортах: сотрудникам аэропорта необходимо предъявить идентификационную карточку, подтверждающую наличие сердечного стимулятора. Осмотр в таком случае должен производится ручным металлоискателем. Удерживать металлоискатель возле вживленного устройства крайне нежелательно.
Металлические рамки в супермаркетах не способны оказать пагубное воздействие – однако, останавливаться возле них на длительный период не стоит.
Самый важный момент, который нужно помнить пациентам – установка имплантата не отменяет приема препаратов, нацеленных на лечение сердечной недостаточности. Их количество может быть значительно уменьшено, но игнорировать назначенную врачом медикаментозную терапию нельзя.
После рассматриваемой процедуры могут развиться следующие негативные явления:
- Инфицирование организма в зоне осуществления манипуляции. В подобных случаях аппарат извлекают.
- Гематома, отечность в районе ложа.
- Появление эрозий в области расположения прибора.
- Отторжение инородного тела.
- Нарушение целостности стенки сердца.
- Скопление воздуха в легких.
- Отхождение электродов либо самого аппарата от первоначальных позиций.
- Сбои в работе кардиореосинхронизирующего устройства. Разряды могут быть незначительные, несвоевременные либо вовсе отсутствовать.
Поводом для немедленного обращения к доктору являются следующие состояния:
- Повышение температуры тела выше отметки 38С.
- Сильное вздутие брюшной полости.
- Обширная отечность, сильные боли, покраснения операционного участка.
- Травмирование зоны имплантации.
- Нарушение сердечного ритма. Если учащенное сердцебиение не прекращается в течение 15 минут, а также при наличии сдавливающей боли в груди необходимо звонить в скорую помощь.
- Длительная икота.
- Головокружение, дезориентация в пространстве.
Источник
Об операции
В большинстве случаев ХСН связана с насосной функцией сердца. Левый желудочек выступает главной насосной камерой, когда он не может сокращаться с достаточной силой, нарушается кровообращение, сердце не может сокращаться нормально и выбрасывать кровь, чтобы обеспечить органы и ткани организма достаточным количеством полезных элементов. При этом оба желудочка могут сокращаться почти одновременно, либо сокращение левого желудочка или его части сильно запаздывает по отношению к правому. Для лечения заболевания используют специальные кардиостимуляторы.
Ресинхронизирующая терапия или бивентрикулярная стимуляция проводится пациентам с выраженной сердечной недостаточностью с фракцией выброса левого желудочка менее 35%, не поддающаяся лекарственной терапии. Цель операции – стимуляция желудочков сразу из нескольких точек для восстановления одновременного сокращения и улучшения насосной функции сердца.
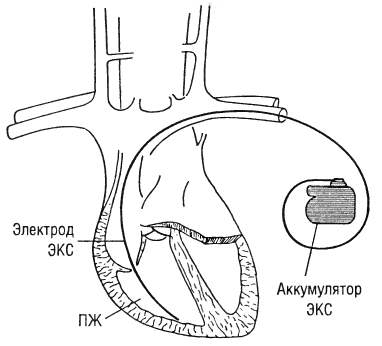
Ресинхронизирующее устройство – один из видов электрокардиостимулятора. Состоит из генератора и электродов, которые устанавливаются в правом предсердии, правом и левом желудочках. Когда желудочки сокращаются не синхронно, устройство посылает электрический импульс, восстанавливая их единовременный ритм. Все показатели направляются с кардиостимулирующего устройства на стационарный компьютер учреждения, где была проведена имплантация. Врач дистанционно отслеживает работу аппарата и самочувствие пациента. Аккумулятора устройства хватает до 8 лет непрерывной работы. Затем кардиостимулятор полностью меняется.
Для проведения СРТ применятся два метода:
- эндокардиальный – электроды устанавливаются в полость сердца через пункцию (прокол) подключичной или плечеголовной вены. Кардиостимулятор имплантируется под кожу в область груди;
- эпикардиальный – операция на открытом сердце. Проводится реже при анатомических особенностях или из-за других причин. Электроды крепятся к поверхности желудочков или на поверхности эндокарда (внутренняя оболочка сердца).
Преимущества имплантации бивентрикулярного кардиостимулятора
- возрастает производительность сердца;
- уменьшается выраженность хронической сердечной недостаточности;
- снижается риск внезапной сердечной смерти.
Большинство людей с сердечной недостаточностью от момента постановки диагноза в среднем живут около 5 лет. Излечить заболевание нельзя, но улучшить прогноз можно, поэтому важно своевременно начать лечение. Самое опасное последствие заболевания – внезапная сердечная смерть. Диагноз пугающий, но заболевание – не приговор. Поэтому лечение требует кардинального воздействия.
Показания к имплантации сердечного ресинхронизирующего устройства
Ресинхронизирующая терапия применяется при:
- хронической сердечной недостаточности, неподдающейся медикаментозному лечению;
- уменьшении сократительной способности сердца;
- нарушениях внутрижелудочковой проводимости;
- инфаркте миокарда;
- фибрилляции предсердий;
- ишемической болезни сердца;
- брадикардии;
- аритмии.
К сожалению, метод СРТ подходит не всем. К абсолютным противопоказаниям относятся:
- сердечная недостаточность, хорошо откликающаяся на лекарственную терапию;
- синхронная работа желудочков сердца;
Относительные противопоказания касаются ряда патологий, после лечения которых, имплантация может быть осуществима:
- нарушения работы печени и почек;
- инфекционные и вирусные заболевания;
- плохая свертываемость крови.
В любом случае, решение об имплантации ресинхронизирующего устройства принимает лечащий врач. Если данный вид электрокардиостимулятора вам не подходит, кардиолог нашего центра предложит другие не менее эффективные варианты.
Подготовка к имплантации
Подготовительные процедуры к имплантации ресинхронизирующего устройства состоят из двух этапов – амбулаторного и госпитального. В нашем центре ФНКЦ ФМБА пациентам предлагают плановую госпитализацию, чтобы в короткий срок пройти тщательное предоперационное обследование.
лабораторные анализы:
- клинический и биохимический анализы крови: общий белок, креатинин, мочевина, общий билирубин, прямой билирубин, глюкоза, панкреатическая амилаза;
- общий анализ мочи;
- коагулограмма развёрнутая;
- АДФ агрегация тромбоцитов;
- группа крови и резус фактор;
- маркеры инфекций: ВИЧ, гепатит В, гепатит С, сифилис;
- Pro-BNP, СРБ, тропонин;
инструментальные исследования:
- рентген органов грудной клетки;
- ЭКГ и ЭхоКГ;
- ЧПЭхоКГ;
- ЭГДС (осмотр пищевода, желудка, двенадцатиперстной кишки);
- УЗДС (ультразвуковое дуплексное сканирование) брахиоцефальных артерий;
- УЗДС артерий нижних конечностей;
- УЗДС вен нижних конечностей;
- ФВД (исследование функций внешнего дыхания);
- УЗИ внутренних органов;
- коронарография;
Если у пациента обнаружены сопутствующие заболевания, назначают дополнительные исследования и консультацию узких специалистов (эндокринолог, офтальмолог и пр).
В структуру многофункционального центра ФНКЦ ФМБА входит своя клинико-диагностическая лаборатория с современным европейским оборудованием. Мы гарантируем точность результатов и высокую скорость их предоставления.
Госпитальный этап предполагает предварительную подготовку к операции и соблюдение нескольких правил:
- следовать рекомендациям врача по приему препаратов: лекарства могут быть отменены за несколько дней до операции, либо назначены;
- в день, предшествующий операции пациенту полагается завтрак, обед, легкий ужин;
- за 8-12 часов до операции необходимо отказать от употребления пищи и сократить прием жидкости;
- на ночь пациенту ставят очистительную клизму. Перед операцией нужно хорошо выспаться, поэтому рекомендуем лечь спать пораньше;
- с утра необходимо принять душ и подготовить операционное поле (сбрить волосы в области груди и подмышек);
Перед тем как пациента отвозят в операционную, он подписывает информационное согласие на проведение хирургического вмешательства.
Проведение имплантации сердечного ресинхронизирующего устройства
В нашем кардиологическом центре операция проводится в условиях современного оснащения с использованием профессионального высокоточного оборудования и европейских материалов.
Пациент поступает в операционную в сознании и находится в нем до конца операции. Анестезиолог внутривенно вводит пациенту легкое седативное средство, чтобы снять напряжение и волнение. Через несколько минут операционное поле пациента обезболивают и дезинфицируют.
Операция проводится под рентгеноскопическим контролем. Хирург приступает к операции:
- скальпелем производится небольшой разрез грудной клетки под ключицей с левой или правой стороны;
- находится подключичная или плечеголовная вена и прокалывается иглой;
- через иглу вводят проводник в полость сердца, иглу извлекают;
- по проводнику вводят интрадьюсер, проводник удаляется;
- по интрадьюсеру через вену вводят два электрода. Один фиксируется в верхней части правого желудочка, ближе к межжелудочковой перегородке и верхушке сердца. Второй электрод устанавливается в области ушка правого предсердия, если параметры стимуляции ушка неудовлетворительные, электрод закрепляют в области межпредсердной перегородки;
- третий электрод вводят через коронарную венозную систему в левый желудочек и устанавливают в переднелатеральной, латеральной или заднелатеральной вене. Мировой опыт показывает, что установка электрода в левый желудочек может проводится как в начале операции, так и после установки электродов в правые желудочек и предсердие. Большинство врачей отдают предпочтение установке электрода в левый желудочек в начале операции. Это позволяет исключить повреждение коронарного синуса и случайные манипуляции в нем правожелудочковым электродом;
- после установки электродов проводят тестирование параметров стимуляции и удаление интрадьюсера;
- электроды подключают к генератору кардиостимулятора;
- ресинхронизирующее устройство имплантируется в заранее подготовленный карман под ключицей за большой грудной мышцей или над ней;
- рана зашивается, накладывается асептическая повязка;
- пациента перевозят из операционного кабинета в палату.

После операции
После имплантации ресинхронизирующего устройства необходимо лежать на спине несколько часов, нельзя поворачиваться на бок и вставать. На следующий день пациента посещает лечащий врач, осматривает швы, узнает самочувствие, назначает ряд исследований (ЭКГ, Эхо-КГ). Через неделю пациенту снимают швы и выписывают. Перед выпиской выдают паспорт электрокардиостимулятора, который необходимо всегда носить с собой и памятку о дальнейшей жизни с вживленном кардиостимулятором.
Первые несколько дней пациента может беспокоить легкий дискомфорт в месте вживления устройства. Может слегка подниматься температура, проявляться незначительные болевые ощущения. Устройство полностью приживляется через месяц после имплантации. Отторжение минимально, т.к. корпус кардиостимулятора состоит из титанового покрытия. В течение этого месяца необходимо:
- не поднимать тяжести;
- спать на спине, либо на противоположном боку от установленного кардиостимулятора;
- отказаться от интенсивных физических тренировок и контактных видов спорта;
- следовать рекомендациям врача по приему лекарственных препаратов;
- временно отказаться от вождения транспортного средства.
Через месяц пациент возвращается к обычной жизни, но соблюдает рекомендации:
- своевременное посещение врача;
- прием лекарственных препаратов в соответствии с назначениями кардиолога;
- отказ от пагубных привычек;
- умеренная физическая активность;
- соблюдение кардиологической диеты.
Пациенты с вживленным электрокардиостимулятором должны пожизненно избегать контактов с сильнодействующими магнитными полями, в том числе металлоискателями в магазинах и аэропортах. В таком случае необходимо показать паспорт устройства, осмотр должен проводится ручным металлоискателем.
Стоимость
Окончательная стоимость проведения операции зависит от сложности и дополнительных хирургических манипуляций. Все расценки обсуждаются с пациентом заранее.
Имплантация трехкамерного электрокардиостимулятора (ресинхронизирующая терапия)
82 450 ₽
Обращаясь в клинику ФНКЦ ФМБА Вы можете быть уверены в наших специалистах. Многолетний опыт и высокая квалификация позволяют рентгенохирургам проводить операции с минимальными рисками для пациентов. Широкий спектр предоставляемых услуг, позволяет выполнять хирургические манипуляции различных видов. Операции проводятся по международным стандартам с использованием последних технологий и качественных европейских материалов.
Источник
