Рентгенологическая картина инфаркта легкого

Медицина / Диагностика / Диагностика (статья)
|
10-12-2018, 18:20
|
 ТЭЛАТромбоэмболия легочной артерии (ТЭЛА) возникает вследствие эмболии и тромбоза артериальной системы малого круга кровообращения, что может вызывать поражения артерий разного калибра – от главных легочных артерий и артерий легочного ствола до субсегментарных ветвей.
ТЭЛАТромбоэмболия легочной артерии (ТЭЛА) возникает вследствие эмболии и тромбоза артериальной системы малого круга кровообращения, что может вызывать поражения артерий разного калибра – от главных легочных артерий и артерий легочного ствола до субсегментарных ветвей.
Основной причиной развития тромбоэмболии легочных артерий являются тромбы в правых камерах сердца или в венах большого круга кровообращения. Источником тромбоэмболии, как правило, является бассейн нижней полой вены (венозные сплетения таза, глубокие вены илеокавального и илеофеморального сегментов), иногда – вены верхних конечностей и правые отделы сердца.
Развитию тромбоза глубоких вен и ТЭЛА способствуют следующие факторы:
- Хирургические операции на органах малого таза и сердечно-сосудистой системе
- Травмы
- Длительная иммобилизация
- Ожирение
- Воспалительные патологии органов малого таза
- Нарушения мозгового кровообращения
- Варикозное расширение вен нижних конечностей
- Заместительная гормональная терапия
- Прием пероральных контрацептивов
- Злокачественные новообразования и др
Высокий риск образования тромбов возникает при:
- Катетеризации центральных вен
- Наличии клапанных протезов в сердце
- Инфекционном эндокардите трехстворчатого клапана
Нетромбогенные случаи развития тромбоэмболии легочной артерии могут быть вызваны эмболией легочных артерий опухолевыми массами, инородными телами при внутривенном введении наркотических средств, воздухом (например, при вмешательстве на периферических сосудах), частицами жировой ткани.
При эмболии легочной артерии дистальнее места окклюзии резко ограничивается или полностью прекращается кровообеспечение, что может привести к развитию инфаркта легкого. Инфаркт легкого – участок некроза, вызванного эмболией, в котором иногда может образовываться полость. Инфаркт легких возникает, как правило, при поражении сегментарных и долевых ветвей легочных артерий.
Отметим, что ткани легких снабжаются кислородом не только через систему легочных артерий, но и через воздухоносные пути и систему бронхиальных артерий (из большого круга кровообращения. Поэтому инфаркт легких возникает в основном при нарушении бронхиальной проводимости и нарушении кровообеспечения в бронхиальных артериях, то есть – при сердечной недостаточности с признаками венозного застоя в малом круге кровообеспечения (см статью «Рентгенография: Нарушения легочного кровообращения»), хронической обструктивной болезни легких (ХОБЛ; см статью «Рентгенография: Хроническая обструктивная болезнь легких»), атеросклерозе и др.
Симптоматическая картина ТЭЛА зависит непосредственно от степени тяжести эмболии и объема поражения. Типичная клиническая картина ТЭЛА характеризуется одышкой, тахикардией, болью в области грудной клетки, кашлем, снижением артериального давления, кровохарканьем (в случае развития инфаркта легкого). Если развивается массивная эмболия, возникает картина кардиогенного шока.
Рентгенологические изменения при ТЭЛА могут не определяться – на рентгенограмме признаки патологии обнаруживаются примерно у 50-70% больных. В настоящее время основной метод диагностики ТЭЛА – мультиспиральная РКТ легких с ангиографией (РКТ – рентгеновская компьютерная томография). С помощью рентгенографии можно подозревать ТЭЛА и исключить некоторые состояния с похожей клинической картиной: отек легких (см статью «Рентгенография: Нарушения легочного кровообращения»), массивный плевральный выпот, пневмоторакс.
Рентгенологическая картина при ТЭЛА может демонстрировать симптом Вестермарка – локальное объединение легочного рисунка на определенном участке легочного поля в первые трое суток. Симптом Вестермарка – редкий случай, который трудно определить, поскольку рентгенологическая картина легочного рисунка зависит от технических возможностей рентгеновского аппарата, фазы дыхания, симметричности установки обследуемого пациента и др.
В большинстве случаев рентгенограмма позволяет определить косвенные признака ТЭЛА:
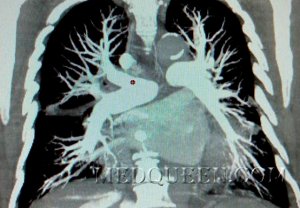
- Высокое положение купола диафрагмы на стороне поражения, обусловленное вовлечением диафрагмальной плевры, уменьшением кровообеспечения пораженного легкого, рефлекторным действием на диафрагмальный нерв (см рисунок 1)
- Дисковидные ателектазы в легких (см статью «Рентгенография: Ателектаз»)
- Плевральный выпот (рисунок 2)
- Легочная гипертензия
- Инфаркт легкого
 Инфаркт легких при ТЭЛА
Инфаркт легких при ТЭЛА
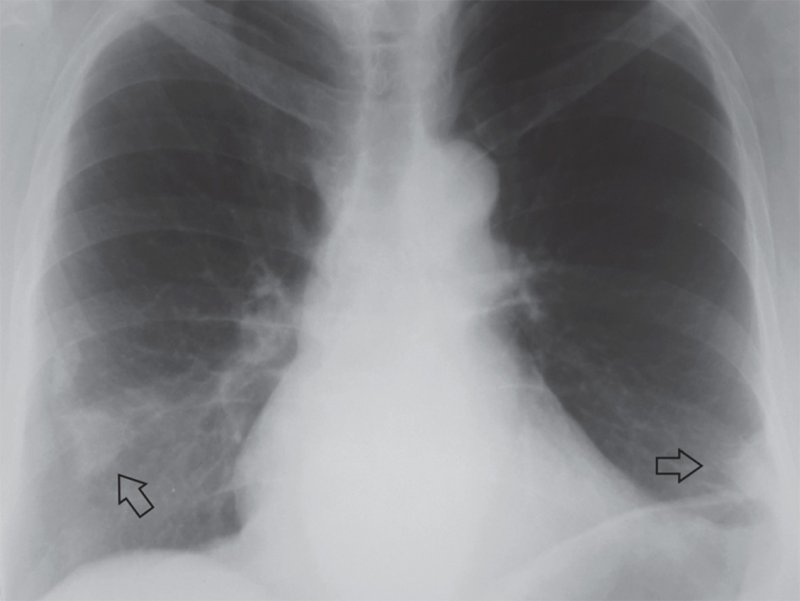
Рисунок 1. Инфаркт легких, вызванный тромбоэмболией легочной артерии (ТЭЛА): В обеих легких субплевральные инфильтраты треугольной формы, обращенные широким основанием к реберной плевре (см стрелки). Определяется высокое расположение диафрагмы слева
 ТЭЛА
ТЭЛА
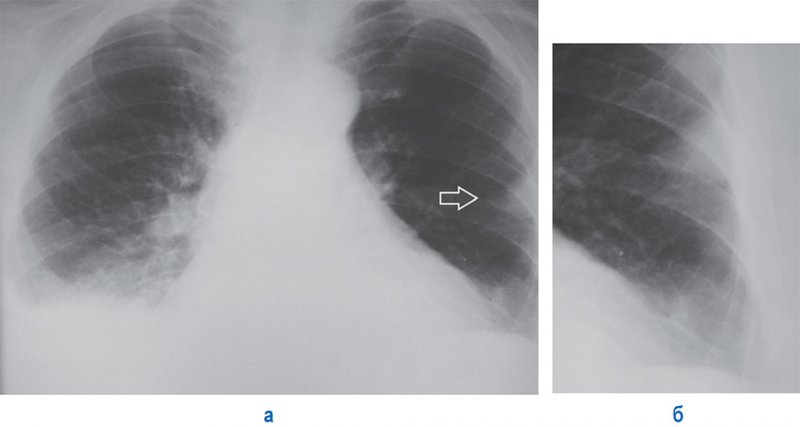
Рисунок 2. Изменения в легких, вызванные ТЭЛА. А – определяется инфаркт левого легкого (см стрелка), в плевральной полости справа отмечается плевральный выпот. Б – увеличенный фрагмент рентгенограммы А (левое легочное поле): субплевральное расположение тени инфаркта, которая имеет типичную треугольную форму
Легочная гипертензия (см также статьи: «Легочная гипертензия» и «Диагностика легочной гипертензии») характеризуется расширением легочных артерий (обеих, правой или левой, в зависимости от места расположения тромбов) и расширением прикорневых артерий (см рисунок 3).
 ТЭЛА
ТЭЛА
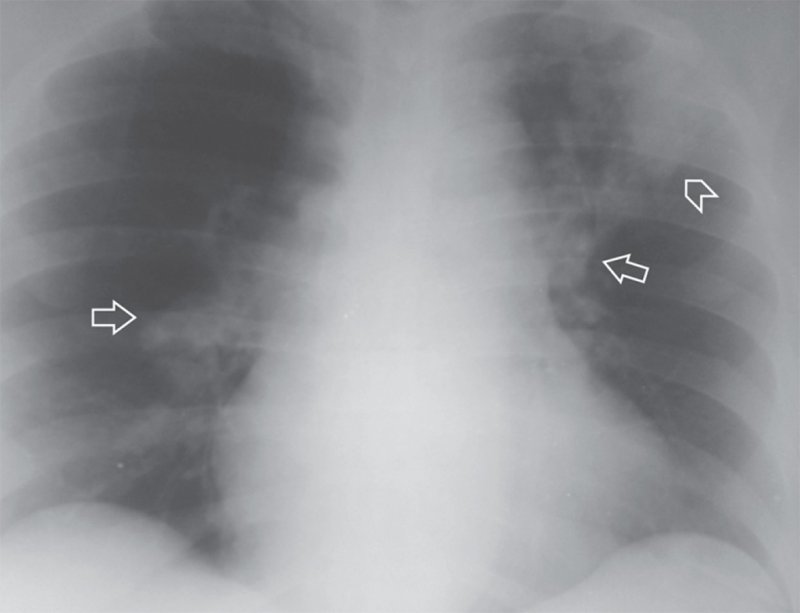
Рисунок 3. Массивная ТЭЛА: определяется расширение левой и правой легочных артерий (см стрелки). В верхней доле слева определяется типичная форма тени инфаркта легкого (см стрелка)
Помимо расширения тени легочных артерий может определяться из резкая «ампутация» или «обрыв» (укорочение).
Нужно отметить, что признаки легочной гипертензии могут обнаруживать при патологиях сердца и ХОБЛ, поэтому при диагностике ТЭЛА важно анализировать предыдущие рентгенограммы (если такие имеются) и определение одностороннего расширения легочной артерии.
Инфаркт легких при ТЭЛА, как правило, множественный, однако на рентгенограмме часть изменений может не обнаруживаться. Более информативным методом диагностики инфаркта легких является РКТ. По рентгенологическим признакам инфаркт легких характеризуется затемнениями, как правило с субплевральной (в наружном отделе легочного поля) локализацией. Типичная форма тени инфаркта легких – треугольная; широкое основание тени обращено к плевре (см рисунки 1-3; размеры тени – до нескольких сантиметров; структура тени – однородная. Иногда затемнение при инфаркте легкого может быть овальной или неправильной формы. Участок инфаркта может увеличиваться на протяжении 2-3 суток, при этом повышается интенсивность тени, контуры становятся более четкие. Через несколько суток размеры инфаркта начинают постепенно уменьшаться. Сроки разрешения инфаркта легкого составляют в среднем от 3 до 5 недель. На месте инфаркта часто образуется фиброз.
Некоторые специалисты утверждают, что участки затемнения при ТЭЛА (они разрешаются в сроки до 7 суток) обусловлены не инфарктом, а кровоизлиянием в альвеолы и отеком.
Формирование полости в области инфаркта легкого может быть обусловлено инфицированием (например, при развитии инфаркт-пневмонии), иногда инфаркт легкого может осложняться абсцедированием (в этом случае может произойти прорыв гнойника в плевральную полость с дальнейшим развитием пиопневмоторакса и эмпиемы плевры). В редких случаях исход инфаркта легких сопровождается образованием остаточной тонкостенной полости округлой формы.
Рецидивы ТЭЛА могут привести к развитию пневмосклероза, эмфиземы легких и хронической легочной гипертензии.
Источник
Инфаркт легкого(легочная эмболия) – нарушение кровоснабжения определенного участка респираторного органа, которое развивается при эмболии (закупорки) артерий и крупных артериол. В качестве эмбола может выступать тромб, пузырек воздуха или другое инородное тело. До 25 % случаев тромбоэмболии легочной артерии заканчивается инфарктом, а летальность может достигать 30%.
Правосторонняя ишемия (нарушение кровообращения) встречается чаще, чем левосторонняя, при этом поражаются преимущественно нижние доли органа дыхания.
Что это такое и как развивается?
Тромбы, образованные в крупных венах (как правило, нижних конечностей) могут отрываться, и с током крови заноситься в легочную артерию или ее ветви. В результате закупорки тромбом артерий, в респираторном органе развивается нарушение кровоснабжения на участке, который снабжается данным сосудом. Инфаркт легкого, последствиякоторого зависят от размеров эмбола и реакции легочной ткани, развивается в результате некротизации пораженного участка.
Тромбоз мелких сосудов протекает бессимптомно. Закупорка более крупных артерий приводит к нарушению прохождения крови в сегментах или долях дыхательных органов, что негативно отражается на газообмене.
Увеличение концентрации углекислоты в крови и снижение уровня кислорода приводит к рефлекторному сужению просвета сосудистых структур малого круга кровообращения. Увеличение давления в области эмбола может провоцировать развитие кровоизлияния.
Отсутствие кислорода и питательных веществ приводит к отмиранию тканей в зоне поражения, которое начинается через несколько часов после нарушения кровотока, а через 5-7 суток завершается формирование инфаркта легкого. Причинойосложнений является присоединение инфекции, которое влечет за собой пневмонию, гнойное воспаление или формирование абсцесса. При асептическом процессе остается инертная кистозная полость или рубец.

Причины заболевания
Причина инфаркта легкогозаключается в закупорке сосудов, питающих ткани органа. Формирование эмбола могут провоцировать:
- заболевания иммунно-воспалительного характера (ревматизм);
- инфекционное заражение крови (сепсис);
- нарушение целостности костей (переломы);
- тромбофлебиты;
- травмы;
- повышение свертываемости крови;
- ДВС-синдром;
- новообразования в поджелудочной железе;
- болезнь Вакеза;
- обширные ожоги;
- малокровие;
- эндокардит.
В группу риска попадают:
- пациенты, длительно принимающие гормональные препараты;
- женщины в первые дни после родов;
- онкобольные в период химиотерапии;
- люди с избыточной массой тела;
- лежачие больные;
- мужчины и женщины пожилого возраста (особенно с генетической предрасположенностью к тромбозам);
- пациенты в ранний послеоперационный период.
Заболевание чаще всего регистрируют у людей с патологиями сердечно-сосудистой системы – ишемической болезнью сердца, аритмиями, сужением митрального клапана и т.д. Данные состояния способствуют образованию кровяных сгустков в основании аорты, которые могут заноситься с кровотоком в сосуды малого круга. В группу риска попадают пациенты с тромбозами и тромбофлебитами венозных сосудов нижних конечностей и таза.
Закупорка сосудов жировыми эмболами происходит при осложненных переломах длинных (трубчатых) костей. Вероятность эмболии повышается при длительной иммобилизации какой-либо части тела, а также после массивной кровопотери. Послеоперационные осложнения связаны с повышением активности свертывающей системы крови (гиперкоагуляцией), которая является компенсаторной реакцией на обширную травму.
Макропрепарат инфаркта легкого представляет собой уплотненный участок ткани насыщенного красного цвета, который возвышается над здоровыми структурами. Плевра тускнеет, а в плевральной полости обнаруживается геморрагический выпот.
Классификация
В зависимости от масштабов повреждения, легочная тромбоэмболия бывает:
- массивная – в процесс вовлекаются стволы легочных артерий или их основные ветви;
- субмассивная – кровоток перекрывается в зоне сегментов или долей респираторного органа;
- тромбоэмболия мелких легочных артериальных сосудов.
Также патологию разделяют на ограниченную (когда поражаются сегментарные сосуды) и обширную (в процесс вовлекается одна или несколько долей органа).
По тяжести течения:
- неосложненная;
- осложненная (осложнения проявляются заражением крови, кровотечением, скоплением гноя в плевральной полости, абсцессом и т.д.).
С учетом этиологии:
- первичная – происхождение эмбола неизвестно;
- вторичная – как результат осложнений венозного тромбофлебита.
Инфаркт легкого: симптомы
Клиническая картина заболевания зависит от масштабов патологического очага, его локализации, а также физиологических особенностей больного. Закупорка мелких сосудов органов дыхания зачастую протекает латентно. Отклонения выявляют при рентгенологическом обследовании по поводу других патологий.
Массивные тромбоэмболии характеризуются внезапным проявлением. Первые клинические признаки патологии могут возникнуть сразу, либо, спустя 48-72 часа после эмболии артерии. Человек испытывает острые болезненные ощущения в груди, которые становятся сильнее при глубоком дыхании, кашле чихании, движениях. Боль, возникающая в первые минуты нарушения кровообращения, является признаком ишемии. Развитие более позднего болевого синдрома связано с воспалением плевры в зоне некроза.
Пациенты жалуются на сухой кашель, который переходит во влажный. Кашель сопровождается выделением пенистой коричневой мокроты. У больных с геморрагическим инфарктом легкого в мокроте обнаруживают кровянистые включения. Физические нагрузки (даже незначительные) сопровождаются одышкой.
Присоединение вторичной инфекции проявляется повышением температуры тела и явлениями общей интоксикации (слабость, тошнота, головная боль, рвота).
Нарушения в малом круге кровообращения негативно влияют на гемодинамику коронарных сосудов, что представляет угрозу для жизни. Сердечно-сосудистые расстройства проявляются тахипноэ, нитевидным пульсом, синюшностью кожи и слизистых оболочек. Отсутствие адекватной терапии влечет за собой стойкое снижение артериального давления, увеличение печени, когнитивные расстройства, отеки нижних конечностей.
Какие есть осложнения
Последствия инфаркта легкого могут негативно отражаться на продолжительности и качестве жизни пациента. К осложнениям легочной эмболии относится:
- пневмония;
- абсцесс;
- гнойный плеврит;
- пневмоторакс;
- кровотечение;
- гангрена;
- разрыв аортальной аневризмы;
- пневмосклероз.
Осложнения заболевания могут закончиться летальным исходом, поэтому важно своевременно диагностировать патологию и проводить соответствующую терапию.
Диагностика
Диагностические мероприятия включают пульмонологическое и кардиологическое обследование. При аускультации слышны влажные хрипы в легких, шумы трения плевры, ослабленные шумы вдохов и выдохов. Сердечный ритм ускоряется, обнаруживаются систолические шумы и расщепление второго тона. Перкуссия выявляет укорочение перкуторного звука в зоне поражения.
Кровь больного направляется в лабораторию для проведения клинического и биохимического анализа. На наличие некроза в легочной ткани указывает увеличение числа лейкоцитов, снижение уровня кислорода, повышение показателей билирубина, скорости оседания эритроцитов (СОЭ).
С помощью кардиограммы и УЗИ выявляются признаки перегрузки правого сердца, расширение правого желудочка, тромбы в предсердии. Обследование венозных структур нижних конечностей у многих пациентов выявляет тромбофлебит.
Исследование легочных структур осуществляют при помощи рентгенографии, компьютерной или магнитно-резонансной томографии. На снимках визуализируются измененные участки респираторного органа, а также характерное пятно в виде светлого треугольника, вершина которого направлена к легочному корню, а основание к плевре. На макропрепарате инфаркта легкого – уплотненный участок в форме конуса темно-красного оттенка.

Лечение болезни
Легочная эмболия представляет серьезную угрозу для жизни, поэтому пациента госпитализируют. Комплексную терапию заболевания проводят в отделении интенсивной терапии или реанимации.
С целью деструкции тромбов вводят фибринолитические средства (Урокиназа, Стрептокиназа), однако их применение противопоказано при геморрагическом диатезе, во время беременности и людям в постинсультном состоянии. Для предотвращения дальнейшего увеличения тромба применяют антикоагулянты (Гепарин, Фенилин, Дикумарин, ацетилсалициловую кислоту). Крупные эмболы удаляют хирургическим путем с последующим введением кава-фильтра в полую вену для профилактики тромбоэмболии.
Если развился отек при инфаркте легких, назначают мочегонные препараты (Трифас, Фуросемид), которые выводят лишнюю жидкость из организма. Для устранения рефлекторных сосудистых спазмов вводят спазмолитики (Папаверин, Дротаверин), а бронхоспазм корректируют при помощи Эуфиллина.
Развитие шокового состояния требует применения гормональных лекарственных средств (Адреналин, Допамин), а также активной инфузионной терапии. Показана оксигенотерапия с использованием кислородных подушек, либо подключение больного к аппарату ИВЛ.
Учитывая то, что инфаркт легкого провоцирует пневмонию, после стабилизации жизненных показателей назначают активную антибиотикотерапию.
Лечение в условиях стационара продолжается до двух недель, после чего больной должен наблюдаться у терапевта по месту жительства.
Прогноз жизни
Без лечения заболевание осложняется пневмонией, абсцессом, гангреной, что может закончиться инвалидизацией или летальным исходом. Если своевременно устранить этиологический фактор, кровоснабжение на пораженном участке восстанавливается и человек полностью выздоравливает.

Автор:
Федорова Людмила
Пульмонолог, иммунолог, терапевт
Источник
Инфаркт легкого – это очаг ишемии легочной ткани в результате тромбоэмболии легочной артерии.

Общая информация
По имеющимся в пульмонологии данным, инфаркт легкого составляет 10-25% всех случаев ТЭЛА. Диагноз тромбоэмболии легких нередко не устанавливается прижизненно, что приводит к большому количеству нераспознанных эпизодов инфаркта легкого. При этом летальный исход от легочной эмболии регистрируется у 5%-30% больных. Отсутствие лечения, рецидивирующие тромбозы, наличие фоновой патологии являются основными факторами, повышающими риск фатальных случаев легочной эмболии. Инфаркт правого легкого встречается в 2 раза чаще, чем левого, при этом нижние доли легких поражаются в 4 раза чаще, чем верхние.
Патогенез
В основе лежат два процесса. Первый и самый распространенный — тромбоз. То есть закупорка артерии малого круга сгустком крови. Чаще всего он образуется далеко от локализации поражения. Конечности как основное место развития. Чуть реже сердце. Например, после перенесенных травм, прочих состояний.
Второй вариант — атеросклероз. Сам по себе он разделяется еще на два типа. Образование на стенках сосуда холестериновых бляшек, отложений жирных соединений, которые радиально обволакивают эндотелий, создают механическое препятствие и не дают крови двигаться в нормальном темпе.
Сужение или стеноз также относится к типу атеросклероза. Сопровождается спонтанным спазмом, изменением диаметра просвета сосуда. Реже отмечаются прочие причины, вроде воспаления (артериита) с рубцеванием и заращением стенки. Как бы то ни было, в любом случае развивается выраженный рост давления на локальном уровне. Потому как крови приходится преодолевать большее сопротивление. Риск сохраняется в течение каждого цикла сокращения сердца, то есть постоянно, пока присутствует патологическое состояние.
В отклонение вовлекается один сосуд или сразу несколько. Дальнейший этап развития сопровождается разрывом артерии. Обычно это не спонтанное и не случайное явление. Оно обусловлено растяжением и истончением тканей. Кровь обильно изливается в межклеточное пространство, возможно попадание и в грудную клетку, что неминуемо спровоцирует воспаление.
Если пациент не погиб от массивного истечения жидкой ткани, возникают многие осложнения. Причина — в компрессии дыхательных структур, попадании крови в альвеолы (геморрагическая консолидация легочной паренхимы), в грудную клетку и прочие поражающие факторы. На каждом этапе терапии нужно внимательно следить за состоянием пострадавшего, чтобы не упустить важный момент и вовремя купировать надвигающуюся угрозу.
В одночасье инфаркт легкого не развивается, если не считать острых случаев. Патология формируется вторично, как ответ на текущее заболевание. Обычно речь идет о гипертонии, отклонениях в работе сердца (ИБС, прочие варианты), атеросклероз, холестеринемию. Симптомы присутствуют в большинстве случаев, но они неявные, слабые, не мотивируют человека обратиться в больницу.
Причины
Спровоцировать развитие инфаркта легкого могут различные заболевания:
- Ревматизм,
- Опухоли,
- Сепсис,
- Переломы костей,
- Гиперкоагуляция,
- Флеботромбозы и тромбофлебиты,
- Полицитемия,
- Анемия,
- Ожоги,
- Кардиомиопатия,
- Инфекционная почечная патология,
- Эндокардит.
Обтурация легочных артерий приводит к ишемии легких. При этом нарушается проницаемость сосудов, ишемизированный участок переполняется кровью. Окклюзия легочных сосудов и рефлекторная вазоконстрикция приводят к перегрузке правых камер сердца. Вследствие застоя крови возникает гипертензия в легочном круге. Пораженный участок приобретает насыщенный красный цвет, становится плотным и возвышается над здоровой легочной тканью. Плевральные листки тускнеют, в полости плевры скапливается геморрагический экссудат. Риск развития патологии повышается при наличии у больных флотирующих тромбов. Недостаточная оксигенация и трофика легочной ткани приводят к ее дистрофии, а в дальнейшем — к некрозу.
Факторы, способствующие развитию патологии:
- Длительная гормонотерапия,
- Ранний послеродовый период,
- Удаление селезенки,
- Прием лекарств, повышающих свертываемость крови,
- Химиотерапия,
- Повреждение сосудистой стенки во время пункции вен,
- Избыточный вес,
- Длительная иммобилизация.
Классификация
Инфаркт легкого представляет собой один из клинических вариантов ТЭЛА, наряду с внезапной одышкой неизвестного генеза и острым легочным сердцем. В зависимости от уровня обтурации легочной артерии тромбоэмболом различают:
- массивную тромбоэмболию (эмболизация основного ствола или же главных ветвей легочной артерии)
- субмассивную тромбоэмболию (закупорка на уровне долевых и сегментарных ветвей)
- тромбоэмболию мелких легочных артерий.
Инфаркт легкого может быть первичным (с неизвестным источником отрыва тромбоэмбола) и вторичным (осложнение тромбофлебита вен); ограниченным (при обтурации субсегментарных ветвей легочной артерии) и обширным (зона поражения распространяется на большую площадь); неосложненным и осложненным (кровохарканьем, абсцедированием, эмпиемой плевры, сепсисом).

Тромбоэмболия ветвей легочных артерий вызывает ишемизацию участка легочной паренхимы с последующим переполнением поврежденной ткани легкого кровью, которая поступает в него из областей с нормальной васкуляризацией. При таком механизме развивается геморрагическая форма инфаркта легкого. В пораженной зоне создаются условия для развития инфекции, что приводит к возникновению инфаркт-пневмонии. В других случаях ветвь легочной артерии перекрывается инфицированным эмболом – в этом случае происходят деструкция паренхимы и формирование абсцесса легкого.
Симптомы и клинические проявления
Симптоматика инфаркта легкого зависит от площади поражения легочной ткани и общего состояния организма. При незначительных размерах очага клинические признаки могут отсутствовать, а заболевание выявляется лишь с помощью рентгенодиагностики. При бессимптомном течении рентгенологические изменения исчезают самостоятельно через 7-10 дней. Микроинфаркт легкого выявляют случайного во время терапии его инфекционных последствий.
Признаки острой закупорки легочных сосудов являются основными симптомами патологии. Заболевание характеризуется внезапным началом с появления острой боли в груди и инспираторной одышки на фоне общего благополучия. Болевой синдром — клиническое проявление ишемии.
Кашель у больных сначала сухой, затем становится влажным, выделяется кровянистая, пенистая мокрота темно-коричневого цвета. Мокрота с кровянистыми прожилками — характерный признак геморрагической формы заболевания. Причиной его появления является разрыв забитого тромботическими массами сосуда и пропитывание легочной ткани кровью.
Одышка сопровождается сосудистой реакцией: бледностью кожи, липким и холодным потом.
Ишемия миокарда часто сопровождает инфаркт легкого. Это связано с нарушением коронарного кровотока. Среди прочих симптомом патологии выделяют: частое поверхностное дыхание, нитевидный пульс, озноб, лихорадку, бледность или серость кожи, акроцианоз.
У больных развивается гипотония, церебральные расстройства, гепатомегалия, абдоминальный синдром, приступы удушья, мерцательная аритмия, панические атаки, в крови – лейкоцитоз, увеличение СОЭ. Врач, обследуя пациентов, обнаруживает характерные перкуторные, перкуссионные и аускультативные признаки.
Осложнения
Инфаркт легкого — тяжелое заболевание, приводящее к опасным последствиям и угрожающее жизни больного.
Осложнения:
- Постинфарктная пневмония развивается спустя 10-14 дней после инфаркта легкого. Больных мучает першение и дискомфорт в горле. У них появляется сухой или влажный кашель с небольшим количеством мокроты, кровохарканье. Боль в груди усиливаются при каждом вдохе. В ходе микробиологического исследования мокроты обнаруживают атипичных возбудителей пневмонии — микоплазм, хламидий, грибов.
- Гнойный плеврит — результат инфицирования плевральной полости. Обычно заболевание является осложнением пневмонии, инфаркта легкого, абсцесса. У больных появляется лихорадка, озноб, тахикардия, одышка, цианоз, потливость, боль в груди, кашель. Прогноз гнойного плеврита всегда серьезный. Летальность достигает 20%.
- Постинфарктное абсцедирование легочной ткани происходит в относительно короткий срок после инфаркта легкого. В результате некроза и инфицирования очага поражения образуется полость в легочной ткани. Абсцесс легкого прорывается в плевральную полость с развитием эмпиемы плевры. При благоприятном течении патологии легочная ткань рубцуется.
- Спонтанный пневмоторакс развивается при поступлении воздуха их альвеол в плевральную полость. У больных возникает острая боль в груди, одышка, тахикардия, страх смерти. Пациенты занимают вынужденное положение, приносящее им облегчение. Прогноз заболевания благоприятный. Возможны рецидивы.
- Рубцы на легком после перенесенного инфаркта могут иметь разные размеры, от которых зависит клиническая картина патологии. При диффузном пневмосклерозе, когда на легком имеется много рубцов, у больных появляется одышка, слабость, затрудненное дыхание, покалывание в груди. Если патологию не лечить, она перейдет в сердечно-легочную недостаточность.
- Легочное кровотечение характеризуется выделением темной крови с примесью мокроты, сгустков и пищевых масс. Профузное кровотечение может привести к смерти. При появлении первых признаков кровотечения больного необходимо срочно госпитализировать в стационар. Кровь, постоянно поступающую в дыхательные пути, следует откашливать. Наиболее опасным осложнением легочного кровотечения является асфиксия. В стационаре устанавливают источник кровотечения и проводят соответствующее лечение.
- Разрыв аневризмы аорты проявляется сильнейшими пекущими и разрывающими болями в груди, резким падением артериального давления и прочими признаками кардиогенного шока. Если больные вовремя не обратятся за медицинской помощью, помочь им вряд ли удастся.
- Гангрена легких — деструктивный процесс в легочной ткани, обусловленный воздействием гнилостных бактерий. Ранним признаком заболевания является зловонный запах изо рта. Затем у больных появляется кровохарканье, выделение большого количества мокроты, лихорадка, озноб, они резко теряют вес. Заболевание протекает очень тяжело. Если гангрену легких не лечить, развивается сепсис, возможен летальный исход.
Диагностика
Постановкой диагноза в клинике занимаются кардиолог и пульмонолог. Во время общего осмотра они отмечают степень цианоза, одышки, включения в акт дыхания дополнительных мышц. В ходе аускультации обращают внимания на хрипы в легких, ослабленное везикулярное дыхание, изменения со стороны сердца – характерные для сердечной недостаточности шумы. На основе данных физического обследования устанавливается предварительный диагноз.
Наиболее информативными методами диагностики являются лабораторные и инструментальные исследования.
Первая группа включает общий и биохимический анализ крови, измерение ее газового состава. Инструментальное обследование включают электрокардиограмму, УЗИ или реовазографию вен нижней конечности для нахождения возможных тромбов, рентгенографию, компьютерную томографию.
Основными рентген-признаками заболевания является расширение, деформация и усиленная васкуляризация корня легкого, участок повышенной плотности в форме клина, который вершиной направлен к корню легкого, а основой к периферии. Возможно наличие выпота в плевральной полости при длительном течении заболевания.
Макропрепарат пораженного легкого, то есть его внешний вид, характеризируется полнокровием, наличием клинообразной зоны некроза, точечными кровоизлияниями ближе к поверхности легкого, гемодинамическими нарушениями в закупоренных сосудах – стазом, дилатацией. Микропрепарат – образец легкого под микроскопом – обладает характерным для инфаркта описанием: в центре некротические массы, вокруг них воспалительный лейкоцитарный вал, эритроцитарная инфильтрация.
Особенности терапии
Инфаркт легкого – это неотложное состояние, требующее оказания экстренной медицинской помощи в реанимационном отделении стационара. Лечение инфаркта легкого комплексное и длительное. Больному назначают сразу несколько групп препаратов, растворяющих тромбы и устраняющих симптомы патологии.
Начинают лечение с введения пациенту фибринолитиков. При отсутствии выраженной артериальной гипертензии применяют следующие фибринолитические средства – «Стрептокиназу», «Урокиназу», «Тканевой активатор плазминогена». Противопоказаны эти лекарства лицам, перенесшим месяц назад инсульт, а также страдающим геморрагическим диатезом, беременным женщинам. В тяжелых случаях переходят от тромболитической терапии к операции — тромбэктомии.
Больным с инфарктом легкого назначают прямые и непрямые антикоагулянты. «Гепарин» – препарат, не растворяющий тромб, но препятствующий его увеличению и останавливающий процесс тромбообразования. Это лекарство уменьшает спазм легочных капилляров, альвеол и бронхиол. Длится гепаринотерапия десять дней. Затем переходят к лечению «Дикумарином», «Неодикумарином», «Фенилином». Антикоагулянты предупреждают дальнейшее тромбообразование и предотвращают повторную эмболизацию.
Антиагрегационная терапия проводится с целью предупреждения повторного тромбообразования. Больным назначают «Аспирин», «Тромбо АСС», «Кардиомагнил».
Наркотические анальгетики применяют при острой боли. Они ослабляют болевой синдром, улучшают кровообращение, купируют одышку. Внутривенно вводят 1% раствор «Морфина» Ненаркотические анальгетики назначают при появлении плевральной боли по время дыхания и кашля, при изменении положения тела. Внутривенно вводят 50% раствор «Анальгина».
Чтобы снять рефлекторный спазм сосудов, вводят внутримышечно большие дозы спазмолитиков – «Папаверина», «Дротаверина».
При развитии легочного кровотечения применяют препараты кальция.
Для лечения шока используют вазопрессоры – «Допамин», «Добутомин».
«Эуфиллин» вводят внутривенно медленно при наличии бронхоспазма.
После стабилизации состояния больного переходят к антибактериальной терапии и стандартному симптоматическому лечению. Антибиотики назначают для профилактики воспаления легких и нагноения. Обычно используют препараты широкого спектра действия из группы фторхинолонов – «Ципрофлоксацин», макролидов – «Азитромицин», цефалоспоринов – «Цефтриаксон», пенициллинов – «Амоксициллин».
Облегчить работу сердца помогут внутривенные инъекции сердечных гликозидов – «Строфантина», «Коргликона».
Для улучшения реологических свойств крови и ускорения регенерационных процессов в тканях используют «Трентал», «Кавинтон», «Актовегин».
При выраженной гипертонии назначают внутривенное введение «Фуросемида». Препарат обеспечивает перераспределение крови и уменьшение ее объема в легких. Применяют также «Лазикс» внутривенно струйно.
При гипотонии внутривенно вводят «Преднизолон», «Строфантин» и «Реополиглюкин». В этом случае все вышеперечисленные лечебные мероприятия запрещены. Для борьбы с коллапсом внутривенно капельно вводят «Допамин», «Глюкозу» или натрия хлорид.
При инфаркте легкого устанавливают кава-фильтр в нижнюю полую вену, который будет задерживать тромбы и не пропускать их в системный кровоток.
Специфическое лечение инфаркта легкого продолжают 8-10 дней. Более длительное лечение лекарствами данных групп может привести к развитию остеопороза и тромбоцитопении.
Прогноз
При правильно и своевременно организованной терапии инфаркт легкого не представляет большой угрозы для жизни. В редких случаях он м
