Рентген признаки при инфаркте
Инфаркт миокарда (ИМ) — одна из основных причин смертности работоспособного населения во всем мире. Главное предусловие летального исхода этой болезни связано с поздней диагностикой и отсутствием профилактических мероприятий у пациентов из группы риска. Своевременное установление диагноза подразумевает комплексную оценку общего состояния больного, результаты лабораторных и инструментальных методов исследования.
Опрос больного
Обращение пациента кардиологического профиля к врачу с жалобами на загрудинную боль всегда должны настораживать специалиста. Подробный расспрос с детализацией жалоб и течения патологии помогает установить направление диагностического поиска.
Основные моменты, которые указывают на возможность инфаркта у пациента:
- наличие ишемической болезни сердца (стабильная стенокардия, диффузный кардиосклероз, перенесенный ИМ);
- факторы риска: курение, ожирение, гипертоническая болезнь, атеросклероз, сахарный диабет;
- провоцирующие факторы: чрезмерная физическая нагрузка, инфекционное заболевание, психоэмоциональное напряжение;
- жалобы: загрудинная боль сдавливающего или жгущего характера, которая длится более 30 минут и не купируется «Нитроглицерином».
Кроме того, ряд пациентов отмечают за 2-3 дня до катастрофы «ауру» (подробнее о ней в статье «Предынфарктное состояние»):
- общая слабость, немотивированная усталость, обмороки, головокружение ;
- усиленное потоотделение;
- приступы сердцебиения.
Осмотр
Физикальное (общее) исследование пациента проводится в кабинете доктора с использованием методов перкуссии (поколачивания), пальпации и аускультации («выслушивания» сердечных тонов с помощью фонендоскопа).
Инфаркт миокарда — патология, которая не отличается специфическими клиническими признаками, позволяющими поставить диагноз без использования дополнительных методов. Физикальное исследование применяется для оценки состояния сердечно-сосудистой системы и определения степени нарушения гемодинамики (кровообращения) на догоспитальном этапе.
Частые клинические признаки инфаркта и его осложнений:
- бледность и высокая влажность кожных покровов;
- цианоз (синюшность) кожи и слизистых оболочек, холодные пальцы рук и ног — свидетельствуют о развитии острой сердечной недостаточности;
- расширение границ сердца (перкуторное явление) — говорит об аневризме (истончение и выпячивание стенки миокарда);
- прекардиальная пульсация характеризуется видимым биением сердца на передней грудной стенке;
- аускультативная картина — приглушенные тоны (из-за сниженной сократительной способности мышцы), систолический шум на верхушке (при развитии относительной недостаточности клапана при расширении полости пораженного желудочка);
- тахикардия (учащенное сердцебиение) и гипертензия (повышенные показатели артериального давления) вызываются активацией симпатоадреналовой системы.
Более редкие явления — брадикардия и гипотензия — характерны для инфаркта задней стенки.
Изменения в других органах регистрируются нечасто и связаны преимущественно с развитием острой недостаточности кровообращения. Например, отек легких, который аускультативно характеризуется влажными хрипами в нижних сегментах.
Изменение формулы крови и температура тела
Измерение температуры тела и развернутый анализ крови — общедоступные методы оценки состояния пациента для исключения острых воспалительных процессов.
В случае инфаркта миокарда возможно повышение температуры до 38,0 °С на 1—2 дня, состояние сохраняется в течение 4—5 суток. Однако гипертермия встречается при крупноочаговом некрозе мышцы с выделением медиаторов воспаления. Для мелкоочаговых инфарктов повышенная температура нехарактерна.
Наиболее характерные изменения в развернутом анализе крови при ИМ:
- лейкоцитоз — повышение уровня белых клеток крови до 12—15*109/л (норма — 4—9*109/л);
- палочкоядерный сдвиг влево: увеличение количества палочек (в норме — до 6 %), юных форм и нейтрофилов;
- анэозинофилия — отсутствие эозинофилов (норма — 0—5 %);
- скорость оседания эритроцитов (СОЭ) возрастает до 20—25 мм/час к концу первой недели (норма — 6—12 мм/час).
Сочетание перечисленных признаков с высоким лейкоцитозом (до 20*109/л и больше) свидетельствуют о неблагоприятном прогнозе для пациента.
Коронарография
Согласно современным стандартам, пациент с подозрением на инфаркт миокарда подлежит экстренному выполнению коронарографии (введение контраста в сосудистое русло и с последующим рентгеновским исследованием проходимости сосудов сердца). Подробнее об этом обследовании и особенностях его выполнения можно прочесть тут.
Электрокардиография
Электрокардиография (ЭКГ) по-прежнему считается основным методом диагностики острого инфаркта миокарда.
Метод ЭКГ позволяет не только поставить диагноз ИМ, но и установить стадию процесса (острая, подострая или рубец) и локализацию повреждений.
Международные рекомендации Европейского общества кардиологов выделяют следующие критерии инфаркта миокарда на пленке:
- Острый инфаркт миокарда (при отсутствии гипертрофии левого желудочка и блокады левой ножки пучка Гисса):
- Повышение (подъем) сегмента ST выше изолинии: >1 мм (>0,1 мВ) в двух и более отведениях. Для V2-V3 критерии >2 мм (0,2 мВ) у мужчин и >1,5 мм (0,15 мВ) у женщин.
- Депрессия сегмента ST >0,05 мВ в двух и более отведениях.
- Инверсия («переворот» относительно изолинии) зубца Т более 0,1 мВ в двух последовательных отведениях.
- Выпуклый R и соотношение R:S>1.
- Ранее перенесенный ИМ:
- Зубец Q длительностью более 0,02 с в отведениях V2-V3; более 0,03 с и 0,1мВ в I, II, aVL, aVF, V4-V6.
- Комплекс QS в V2-V
- R >0,04 c в V1-V2, соотношение R:S>1 и положительный зубец Т в этих отведениях без признаков нарушения ритма.
Определение локализации нарушений по ЭКГ представлено в таблице ниже.
| Пораженный участок | Отвечающие отведения |
|---|---|
| Передняя стенка левого желудочка | I, II, aVL |
| Задняя стенка («нижний», «диафрагмальный инфаркт») | II, III, aVF |
| Межжелудочковая перегородка | V1-V2 |
| Верхушка сердца | V3 |
| Боковая стенка левого желудочка | V4-V6 |
Аритмический вариант инфаркта протекает без характерной загрудинной боли, но с нарушениями ритма, которые регистрируются на ЭКГ.
Биохимические анализы на маркеры некроза сердечной мышцы
«Золотым стандартом» подтверждения диагноза ИМ в первые часы от начала приступа боли является определение биохимических маркеров.
Лабораторная диагностика инфаркта миокарда с помощью ферментов включает:
- тропонины (фракции І, Т и С) — белки, которые находятся внутри волокон кардиомиоцитов и попадают в кровь при разрушении миокарда (о том, как выполнить тест, читайте здесь;
- креатинфосфокиназа, сердечная фракция (КФК-МВ);
- белок, связывающий жирные кислоты (БСЖК).
Также лаборанты определяют менее специфические показатели: аспартатаминотрансфераза (АСТ, является также маркером поражения печени) и лактатдегидрогеназа (ЛДГ1-2).
Время появления и динамика концентрации сердечных маркеров представлены в таблице ниже.
| Фермент | Появление в крови диагностически значимых концентраций | Максимальное значение (часы от приступа) | Снижение уровня |
|---|---|---|---|
| Тропонины | 4 часа | 48 | В течение 10—14 суток |
| КФК-МВ | 6—8 часов | 24 | До 48 часов |
| БСЖК | Через 2 часа | 5—6 — в крови; 10 — в моче | 10—12 часов |
| АСТ | 24 часа | 48 | 4—5 дней |
| ЛДГ | 24—36 часов | 72 | До 2 недель |
Согласно приведенным выше данным, для диагностики рецидива инфаркта (в первые 28 дней) целесообразно определять КФК-МВ или БСЖК, концентрация которых снижается в течение 1—2 дней после приступа.
Забор крови на сердечные маркеры проводится в зависимости от времени начала приступа и специфики изменения концентраций ферментов: не стоит ожидать высоких значений КФК-МВ в первые 2 часа.
Неотложная помощь пациентам оказывается вне зависимости от результатов лабораторной диагностики, на основании клинических и электрокардиографических данных.
Рентгенография органов грудной клетки
Рентгенологические методы нечасто используются в практике кардиологов для диагностики инфаркта миокарда.
Согласно протоколам, рентгенография органов грудной клетки показана при:
- подозрении на отек легких (одышка и влажные хрипы в нижних отделах);
- острой аневризме сердца (расширение границ сердечной тупости, перикардиальная пульсация).
УЗИ сердца (эхокардиография)
Комплексная диагностика острого инфаркта миокарда подразумевает раннее ультразвуковое исследование сердечной мышцы. Метод эхокардиографии (ЭхоКГ) информативен уже в первые сутки, когда определяются:
- снижение сократительной способности миокарда (зоны гипокинезии), что позволяет установить топический (по локализации) диагноз;
- падение фракции выброса (ФВ) — относительный объем, который попадает в систему кровообращения при одном сокращении;
- острая аневризма сердца — расширение полости с формированием кровяного сгустка в нефункционирующих участках.
Кроме того, метод используется для выявления осложнений ИМ: клапанной регургитрации (недостаточности), перикардита, наличия тромбов в камерах.
Радиоизотопные методы
Диагностика инфаркта миокарда при наличии сомнительной ЭКГ-картины (например, при блокаде левой ножки пучка Гисса, пароксизмальных аритмиях) подразумевает использование радионуклидных методов.
Наиболее распространенный вариант — сцинтиграфия с использованием пирофосфата технеция (99mTc), который накапливается в некротизированных участках миокарда. При сканировании такой области зона инфаркта обретает наиболее интенсивный окрас. Исследование информативно с 12 часов после начала болевого приступа и до 14 дней.

Изображение сцинтиграфии миокарда
МРТ и мультиспиральная компьютерная томография
КТ и МРТ в диагностике инфаркта используются сравнительно редко из-за технической сложности исследования и невысокой информативности.
Компьютерная томография наиболее показательна для дифференциальной диагностики ИМ с тромбоэмболией легочной артерии, расслоения аневризмы грудной аорты и других патологий сердца и магистральных сосудов.
Магнитно-резонансная томография сердца отличается высокой безопасностью и информативностью в определении этиологии поражения миокарда: ишемическое (при инфаркте), воспалительное или травматическое. Однако длительность процедуры и особенности проведения (необходимо неподвижное состояние пациента) не позволяют проводить МРТ в острый период ИМ.
Дифференциальная диагностика
Наиболее опасные для жизни патологии, которые необходимо отличать от ИМ, их признаки и используемые исследования представлены в таблице ниже.
| Заболевание | Симптомы | Лабораторные показатели | Инструментальные методы |
|---|---|---|---|
| Тромбоэмболия легочной артерии (ТЭЛА) |
|
|
|
| Расслаивающая аневризма аорты |
| Малоинформативны |
|
| Плевропневмония |
| Развернутый анализ крови: лейкоцитоз со сдвигом формулы влево, высокая СОЭ |
|
Источник
Медицина / Диагностика / Диагностика (статья)
|
10-12-2018, 18:20
|
 ТЭЛАТромбоэмболия легочной артерии (ТЭЛА) возникает вследствие эмболии и тромбоза артериальной системы малого круга кровообращения, что может вызывать поражения артерий разного калибра – от главных легочных артерий и артерий легочного ствола до субсегментарных ветвей.
ТЭЛАТромбоэмболия легочной артерии (ТЭЛА) возникает вследствие эмболии и тромбоза артериальной системы малого круга кровообращения, что может вызывать поражения артерий разного калибра – от главных легочных артерий и артерий легочного ствола до субсегментарных ветвей.
Основной причиной развития тромбоэмболии легочных артерий являются тромбы в правых камерах сердца или в венах большого круга кровообращения. Источником тромбоэмболии, как правило, является бассейн нижней полой вены (венозные сплетения таза, глубокие вены илеокавального и илеофеморального сегментов), иногда – вены верхних конечностей и правые отделы сердца.
Развитию тромбоза глубоких вен и ТЭЛА способствуют следующие факторы:
- Хирургические операции на органах малого таза и сердечно-сосудистой системе
- Травмы
- Длительная иммобилизация
- Ожирение
- Воспалительные патологии органов малого таза
- Нарушения мозгового кровообращения
- Варикозное расширение вен нижних конечностей
- Заместительная гормональная терапия
- Прием пероральных контрацептивов
- Злокачественные новообразования и др
Высокий риск образования тромбов возникает при:
- Катетеризации центральных вен
- Наличии клапанных протезов в сердце
- Инфекционном эндокардите трехстворчатого клапана
Нетромбогенные случаи развития тромбоэмболии легочной артерии могут быть вызваны эмболией легочных артерий опухолевыми массами, инородными телами при внутривенном введении наркотических средств, воздухом (например, при вмешательстве на периферических сосудах), частицами жировой ткани.
При эмболии легочной артерии дистальнее места окклюзии резко ограничивается или полностью прекращается кровообеспечение, что может привести к развитию инфаркта легкого. Инфаркт легкого – участок некроза, вызванного эмболией, в котором иногда может образовываться полость. Инфаркт легких возникает, как правило, при поражении сегментарных и долевых ветвей легочных артерий.
Отметим, что ткани легких снабжаются кислородом не только через систему легочных артерий, но и через воздухоносные пути и систему бронхиальных артерий (из большого круга кровообращения. Поэтому инфаркт легких возникает в основном при нарушении бронхиальной проводимости и нарушении кровообеспечения в бронхиальных артериях, то есть – при сердечной недостаточности с признаками венозного застоя в малом круге кровообеспечения (см статью «Рентгенография: Нарушения легочного кровообращения»), хронической обструктивной болезни легких (ХОБЛ; см статью «Рентгенография: Хроническая обструктивная болезнь легких»), атеросклерозе и др.
Симптоматическая картина ТЭЛА зависит непосредственно от степени тяжести эмболии и объема поражения. Типичная клиническая картина ТЭЛА характеризуется одышкой, тахикардией, болью в области грудной клетки, кашлем, снижением артериального давления, кровохарканьем (в случае развития инфаркта легкого). Если развивается массивная эмболия, возникает картина кардиогенного шока.
Рентгенологические изменения при ТЭЛА могут не определяться – на рентгенограмме признаки патологии обнаруживаются примерно у 50-70% больных. В настоящее время основной метод диагностики ТЭЛА – мультиспиральная РКТ легких с ангиографией (РКТ – рентгеновская компьютерная томография). С помощью рентгенографии можно подозревать ТЭЛА и исключить некоторые состояния с похожей клинической картиной: отек легких (см статью «Рентгенография: Нарушения легочного кровообращения»), массивный плевральный выпот, пневмоторакс.
Рентгенологическая картина при ТЭЛА может демонстрировать симптом Вестермарка – локальное объединение легочного рисунка на определенном участке легочного поля в первые трое суток. Симптом Вестермарка – редкий случай, который трудно определить, поскольку рентгенологическая картина легочного рисунка зависит от технических возможностей рентгеновского аппарата, фазы дыхания, симметричности установки обследуемого пациента и др.
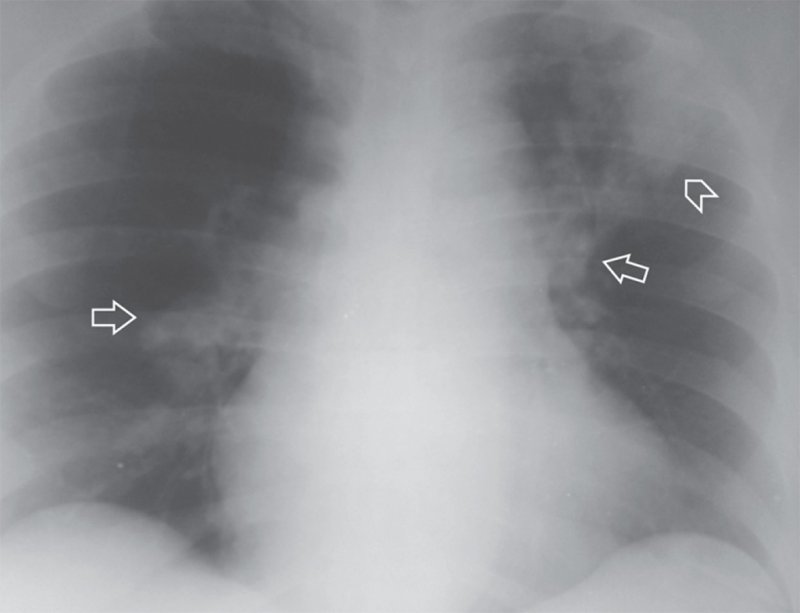
В большинстве случаев рентгенограмма позволяет определить косвенные признака ТЭЛА:
- Высокое положение купола диафрагмы на стороне поражения, обусловленное вовлечением диафрагмальной плевры, уменьшением кровообеспечения пораженного легкого, рефлекторным действием на диафрагмальный нерв (см рисунок 1)
- Дисковидные ателектазы в легких (см статью «Рентгенография: Ателектаз»)
- Плевральный выпот (рисунок 2)
- Легочная гипертензия
- Инфаркт легкого
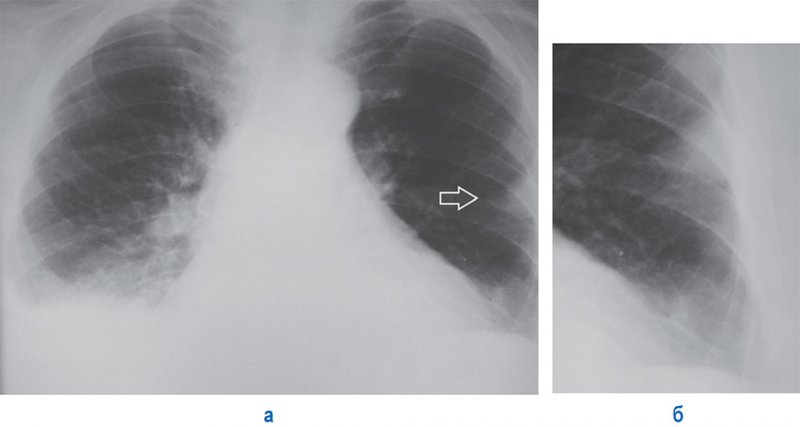
 Инфаркт легких при ТЭЛА
Инфаркт легких при ТЭЛА
Рисунок 1. Инфаркт легких, вызванный тромбоэмболией легочной артерии (ТЭЛА): В обеих легких субплевральные инфильтраты треугольной формы, обращенные широким основанием к реберной плевре (см стрелки). Определяется высокое расположение диафрагмы слева
 ТЭЛА
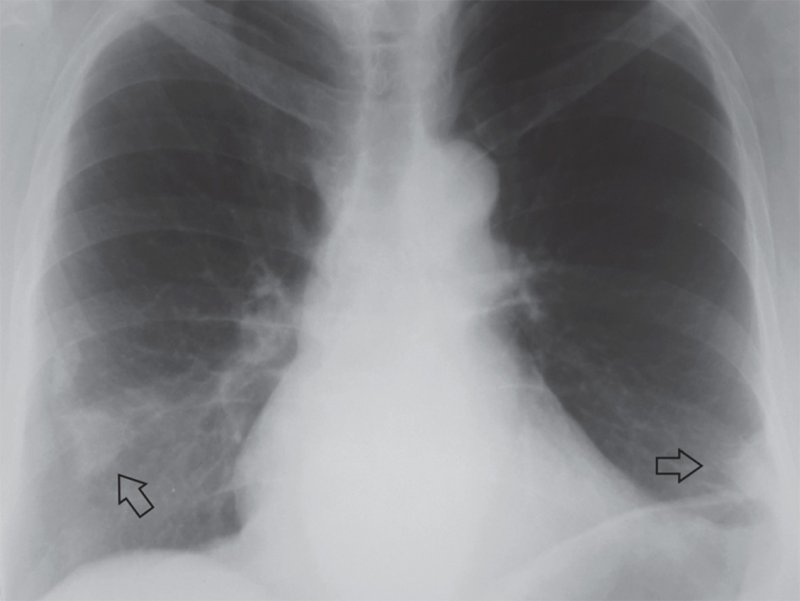
ТЭЛА
Рисунок 2. Изменения в легких, вызванные ТЭЛА. А – определяется инфаркт левого легкого (см стрелка), в плевральной полости справа отмечается плевральный выпот. Б – увеличенный фрагмент рентгенограммы А (левое легочное поле): субплевральное расположение тени инфаркта, которая имеет типичную треугольную форму
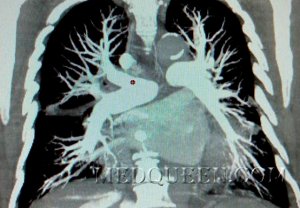
Легочная гипертензия (см также статьи: «Легочная гипертензия» и «Диагностика легочной гипертензии») характеризуется расширением легочных артерий (обеих, правой или левой, в зависимости от места расположения тромбов) и расширением прикорневых артерий (см рисунок 3).
 ТЭЛА
ТЭЛА
Рисунок 3. Массивная ТЭЛА: определяется расширение левой и правой легочных артерий (см стрелки). В верхней доле слева определяется типичная форма тени инфаркта легкого (см стрелка)
Помимо расширения тени легочных артерий может определяться из резкая «ампутация» или «обрыв» (укорочение).
Нужно отметить, что признаки легочной гипертензии могут обнаруживать при патологиях сердца и ХОБЛ, поэтому при диагностике ТЭЛА важно анализировать предыдущие рентгенограммы (если такие имеются) и определение одностороннего расширения легочной артерии.
Инфаркт легких при ТЭЛА, как правило, множественный, однако на рентгенограмме часть изменений может не обнаруживаться. Более информативным методом диагностики инфаркта легких является РКТ. По рентгенологическим признакам инфаркт легких характеризуется затемнениями, как правило с субплевральной (в наружном отделе легочного поля) локализацией. Типичная форма тени инфаркта легких – треугольная; широкое основание тени обращено к плевре (см рисунки 1-3; размеры тени – до нескольких сантиметров; структура тени – однородная. Иногда затемнение при инфаркте легкого может быть овальной или неправильной формы. Участок инфаркта может увеличиваться на протяжении 2-3 суток, при этом повышается интенсивность тени, контуры становятся более четкие. Через несколько суток размеры инфаркта начинают постепенно уменьшаться. Сроки разрешения инфаркта легкого составляют в среднем от 3 до 5 недель. На месте инфаркта часто образуется фиброз.
Некоторые специалисты утверждают, что участки затемнения при ТЭЛА (они разрешаются в сроки до 7 суток) обусловлены не инфарктом, а кровоизлиянием в альвеолы и отеком.
Формирование полости в области инфаркта легкого может быть обусловлено инфицированием (например, при развитии инфаркт-пневмонии), иногда инфаркт легкого может осложняться абсцедированием (в этом случае может произойти прорыв гнойника в плевральную полость с дальнейшим развитием пиопневмоторакса и эмпиемы плевры). В редких случаях исход инфаркта легких сопровождается образованием остаточной тонкостенной полости округлой формы.
Рецидивы ТЭЛА могут привести к развитию пневмосклероза, эмфиземы легких и хронической легочной гипертензии.
Источник
