Рентген легких при сердечной недостаточности
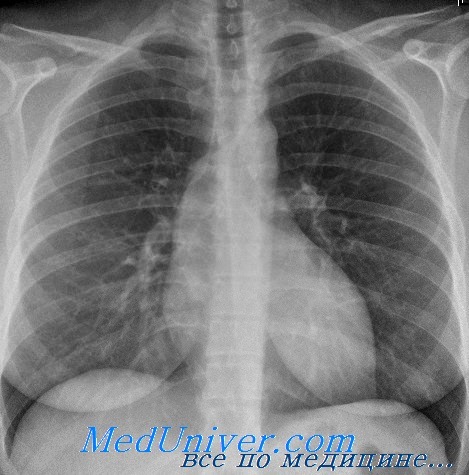
Рентгенологические признаки застойной сердечной недостаточности. Перераспределение легочного кровотока
Каковы наиболее частые рентгенологические признаки застойной сердечной недостаточности?
– Расширение тени сердца
– Расширение ЛП
– Полнокровие корней легких
– Перераспределение легочного кровотока
– Линейные интерстициальные тени (линии Керли)
– Двусторонние альвеолярные инфильтраты
– Плевральный выпот (чаще правосторонний)
Что такое перераспределение легочного кровотока? Когда наблюдается этот феномен при застойной сердечной недостаточности?
Перераспределение легочного кровотока на рентгенограмме наблюдается в том случае, если артерии и вены верхних долей легких становятся шире, чем сосуды нижних отделов. Наиболее точно судить о наличии этого признака можно в том случае, если диаметр сосудов в первом межреберном промежутке превышает 3 мм. Обычно это наблюдается, если давление заклинивания легочной артерии достигает 12-19 мм рт.ст. При увеличении давления свыше 19 мм рт.ст. развивается альвеолярный отек легких со сдавлением бронхов, появлением линий Керли типа В и утолщением междолевой плевры. Перераспределение легочного кровотока в пользу верхних долей, вероятнее всего, наиболее постоянно наблюдается у пациентов с хронической венозной легочной гипертензией (например, при митральных пороках сердца, дисфункции ЛЖ), что можно объяснить «попыткой» организма поддержать кровоток и оксигенацию крови в этой области на более или менее нормальном уровне. Некоторые авторы считают перераспределение легочного кровотока одним из кардинальных признаков застойной сердечной недостаточности, между тем этот признак может отсутствовать у пациентов с острой СН, находящихся в отделении интенсивной терапии. В подобных случаях все ветви легочных артерий выглядят расширенными, что затрудняет оценку размеров сосудов верхних и нижних отделов легких. Кроме того, у таких пациентов рентгенография обычно выполняется в горизонтальном положении, что само по себе может способствовать некоторому расширению сосудов верхних долей за счет замедления, а не «истинного» перераспределения кровотока.

Каким образом дисфункция ЛЖ и ПЖ способствует появлению плеврального выпота?
– Дисфункция ЛЖ вызывает увеличение гидростатического давления в легочных сосудах, что способствует интерстициальному отеку легких и накоплению плеврального выпота. Выпот чаще начинает скапливаться в правой плевральной полости, однако в большом числе случаев бывает билатеральным.
– При дисфункции ПЖ развивается системная венозная гипертензия, в результате которой нарушается нормальная реабсорбция плевральной жидкости через лимфатическую систему париетальной плевры.
Насколько полезна рентгенография органов грудной клетки в выявлении и характеристике перикардиального выпота?
Рентгенография органов грудной клетки является малочувствительным методом выявления перикардиального выпота и чаще всего не позволяет оценить его объем. Небольшой выпот выявить рентгенологически крайне сложно, однако клинические признаки тампонады сердца могут присутствовать даже в этих случаях (при быстром накоплении выпота). С другой стороны, расширенная тень сердца, деформированная в форме песочных часов или бутыли, может позволить заподозрить наличие большого перикардиального выпота. Между тем рентгенологически отличить перикардиальный выпот от расширения камер сердца зачастую бывает очень сложно.
Каковы характерные рентгенологические признаки значительной легочной гипертензии?
У пациентов с легочной гипертензией закономерно выявляется расширение крупных легочных артерий с быстрым уменьшением диаметра сосудов по мере «продвижения» к периферии легочных полей. Если правая легочная артерия более 17 мм в диаметре, ее следует считать расширенной. Другими рентгенологическими признаками, наблюдающимися у пациентов с легочной гипертензией, являются расширение сердечной тени (особенно ПЖ) и кальциноз легочных артерий. Последний феномен указывает на атероматозное поражение легочных артерий и наблюдается редко, однако он считается специфическим рентгенологическим признаком тяжелой легочной гипертензии.
– Также рекомендуем “Признак Вестермарка, узурация ребер. Амбулаторное мониторирование ЭКГ”
Оглавление темы “Особенности диагностики в кардиологии”:
- Секреты рентгенографии органов грудной клетки. Факторы влияющие на тень сердца
- Причины расширения тени сердца, средостения на рентгенограмме. Рентгенологические признаки причин болей в сердце
- Рентгенологические признаки застойной сердечной недостаточности. Перераспределение легочного кровотока
- Признак Вестермарка, узурация ребер. Амбулаторное мониторирование ЭКГ
- Имплантируемый петлевой рекордер (ИПР). Выявление аритмий на ЭКГ
- Мониторирование ЭКГ при стенокардии. Эффективность
- Сигнал-усредненная ЭКГ. Показания к исследованию
- Различия между ЭхоКГ и допплерографией. Целесообразность
- Оценка систолической и диастолической функций сердца по эхокардиографии. Принципы
- Оценка гемодинамики, клапанных пороков сердца при эхокардиографии. Принципы
Источник
Рентгенография грудной клетки при сердечной недостаточности
Рентген (рентгенография) – это не инвазивное медицинское исследование, которое помогает врачам диагностировать и лечить различные заболевания. Изображения получают путем воздействия небольшой дозы ионизирующего излучения на определенную часть тела. Это излучение способно проникать или задерживаться в тканях органов, тем самым позволяя получать снимки или экранные изображения. Рентген – самая старая и наиболее часто используемая форма медицинской визуализации.
Рентген грудной клетки является очень распространенным исследованием. Данный метод используют для диагностики заболеваний сердца отдельно или вместе с другими органами грудной клетки. Именно рентгенологическое исследование входит в число первых процедур, которые будет проходить больной, если врач подозревает заболевание сердца или легких. Его также используют для проверки эффективности лечения.
У каждого, кто болеет сердечными заболеваниями, есть сделанный рентген-снимок грудной клетки в передней и боковой проекции. Рентгенологическое исследование показывает форму и размер сердца, контур крупных кровеносных сосудов в легких и грудной клетке.
Легко можно увидеть аномальную форму и размеры сердца, осадки кальция в кровеносных сосудах, можно обнаруживать информацию о состоянии легких, в частности, являются ли кровеносные сосуды аномальными, есть ли жидкость внутри или вокруг них.
Рентген сможет обнаружить увеличение сердца, что часто связано с сердечной недостаточностью или с заболеваниями сердечного клапана. Сердце не увеличивается, когда сердечная недостаточность возникает из-за констриктивного перикардита. При нем образуется рубцовая ткань во всем мешочке, которая окутывает сердце (перикард).
Появление кровеносных сосудов в легких часто более полезно для постановки диагноза с проблемами сердца, чем исследование самого сердца. Например, расширение легочных артерий (артерий, несущих кровь из сердца в легкие) и сужение артерий в ткани легких предполагает высокое кровяное давление в легочных артериях, что может привести к утолщению мышцы правого желудочка (нижняя сердечная камера, которая прокачивает кровь через легочные артерии в легкие).
Рентген грудной клетки может показать изменения или патологии в легких, которые возникают из-за проблем с сердцем. Например, наличие жидкости в легких (отек легких) может быть результатом застойной сердечной недостаточности.
Изменения в размере и форме сердца могут указывать на сердечную недостаточность, жидкость вокруг сердца (перикардиальный выпот) или проблемы с клапаном сердца.
Поскольку на рентгеновских изображениях видны очертания крупных сосудов вблизи сердечной мышцы – аорты и легочных артерий, и вен – врачи смогут выявить аневризмы аорты, другие проблемы с кровеносным сосудом или врожденные пороки сердца.
Рентген грудной клетки может обнаружить наличие кальциевых отложений в сердце или кровеносных сосудах. Его присутствие может указывать на повреждение сердечных клапанов, коронарных артерий, сердечной мышцы или перикарда. Отложения кальция в легких чаще всего происходят после перенесенной раньше инфекции.
Рентгенологическое исследование грудной клетки полезно проводить для мониторинга выздоровления после операции на сердце. Врач-рентгенолог может посмотреть на любые линии или трубки, которые поместили во время операции, чтобы проверить наличие утечек воздуха и скопления жидкости, или образования воздуха. У кардиостимуляторов и дефибрилляторов есть специальные провода, прикрепленные к сердцу, чтобы контролировать нормальный сердечный ритм человека.
Рентгенограмму сердца проводят при таких показаниях:
- плановом лечении больных, которые страдают ишемическим заболеванием сердца;
- подозрении на присутствующие пороки сердца;
- бессимптомной, нестабильной стенокардии;
- отслеживания состояний в малом круге кровообращения;
- бессимптомные скрытые болезни сердечно-сосудистой системы;
- чтобы выявить обызвествления клапанов аорты, митральных клапанов, околосердечной сумки – перикарда, миокарда после острой ишемии сердца.
На рентгенографическое обследование врачи-кардиологи, врачи-хирурги направляют своих пациентов, которые жалуются на:
- имеющие симптомы стенокардии – это сжимающие боли за грудиной, чувство нехватки воздуха, перебои в работе сердца, нарушение ритма;
- одышку в покое и при физической нагрузке, повышенную утомляемость и сильную слабость;
- тахикардию, аритмию – нарушения ритма сокращений сердца;
- присутствующие отеки нижних конечностей и выраженную бледность кожных покровов;
- увеличенную печень;
- постоянный кашель и лихорадку.
Рентгенография сердца дает возможность заподозрить у больного такие патологии:
- экссудативные перикардиты – инфекционные воспалительные поражения перикарда (околосердечная оболочка);
- аномальные увеличения размера сердца, называемые гипертрофией миокарда, которая обнаруживается при ишемическом заболевании сердца и гипертонической болезни;
- аневризмы стенок после перенесенного инфаркта миокарда, проявляются в виде выпячиваний;
- дилатационные кардиомиопатии – поражения сердечных мышц в виде растяжения камер сердца;
- выраженный анатомический дефект оболочек сердечной мышцы, чаще всего это различные пороки клапанов;
- отложения кальция на стенках коронарной артерии, наличие уплотнений, обнаружение атеросклеротических и тромботических бляшек;
- помутнения, расширения корня легких, что значит возможное наличие сердечной патологии.
Лучевое исследование противопоказано проводить тяжелобольным пациентам, например, при раковых заболеваниях. Также врачи запрещают проводить данную диагностику, если в недавнем времени больной получил уже великую дозу облучения. Доза в сумме за весь год не должна быть больше 5 миллизивертов. Врач-рентгенолог должен указывать полученную дозу излучения при каждой диагностике пациента.
Если пациент не достиг четырнадцати лет, не рекомендуется проводить рентген-исследование сердца. Ведь чувствительность у молодого организма в несколько раз больше и выше, по сравнению с взрослым человеком. Поскольку органы у ребенка располагаются недалеко друг от друга, то существует большой риск облучения здоровых внутренних органов.
Детям разрешено проводить рентгенографическое исследование при тяжелых нарушениях мочеиспускания, серьезных патологиях зубов с угрозой скопления гноя в ротовой полости, при частых и тяжелых приступах бронхиальной астмы. И категорически запрещается делать рентген диагностику при отрицательной пробе Манту.
Врач может назначить рентгенографию органов грудной клетки, в частности сердца, у беременных достаточно редко. Обычно если уже есть подозрение на что-то очень серьезное и необходимое для определения последующих действий врача. В первый триместр беременной женщине строго запрещается проводить рентгенологическую диагностику. Ведь именно в этот период закладываются важные основы для будущего здоровья ребенка, идет формирование основных систем и органов плода.
Если в последующие месяцы необходимо проведения данного исследования, то его проводят таким образом: область живота закрывается специальной защитой от ионизирующего излучения, и сила самого рентгеновского излучения уменьшается.
Интересно учитывать тот факт, что у беременных женщин обычно могут увеличиваться размеры сердца и смещаться положение сердца, выгибая тем самым дугу легочной артерии. Это связывают с ростом притока крови к плоду.
Во время грудного вскармливания нет противопоказаний к проведению данного вида обследования. Ведь лучи не влияют на грудное молоко, не принося вред малышу.
Виды исследования
Сегодня применяются такие виды обследований:
- Стандартная рентгенография сердца.
- Контрастная рентгенография, при которой наполняют контрастным веществом пищевод, для того, чтобы хорошо были видны границы сердца. При этом пять-семь миллилитров вещества на основе бария дают выпить пациенту и на рентген-снимке уже выразительно видны границы пищевода и левого предсердия.
Рентген грудной клетки не требует большой подготовки со стороны пациента. Человеку нужно будет удалить любые драгоценности, очки, пирсинг или другой металлический предмет на теле перед самой процедурой. Поскольку это может затруднить постановку правильного диагноза и затемнять изображение. Нужно обязательно сообщить своему врачу, если у вас хирургически имплантированное устройство, такое как сердечный клапан или кардиостимулятор.
От этого зависит, какой метод диагностики можно применить в том или ином случае. Рентгенографию грудной клетки можно проводить, когда есть металлические имплантаты у пациента. Но другие сканы, такие как МРТ, могут быть рискованными для людей, у которых есть металлическое устройство внутри. Женщинам с длинными волосами рекомендуется закалывать их, поскольку запрещено попадание инородных тел на зону диагностики. При попадании качество и информативность рентген-снимка падает в разы.
Также перед рентгеновским снимком нужно будет раздеться до пояса и следовать указаниям лаборанта. Рентгенографию сердца могут провести в трех видах проекций. Во время процедуры лаборант попросит задерживать дыхание буквально за 10 секунд, чтобы получить четкие контуры снимка.
Размеры и форма тени сердца при рентгенографии грудной клетки дают важные сведения о характере его поражения. При сердечной недостаточности левый желудочек увеличен, если кардиоторакальный индекс (отношение поперечного размера сердца к максимальному поперечному размеру грудной клетки) превышает 0,5.
Еще один типичный рентгенографический симптом левожелудочковой сердечной недостаточности — это застой в легких. Часто его выраженность соответствует уровню ДЗЛА (давлению заклинивания легочной артерии).
Ранние признаки венозного застоя в легких и интерстициального отека — расширенные тени легочных вен, идущие вверх от корней легких, уменьшение прозрачности легочных полей в прикорневых отделах и утолщение междольковых перегородок (линии Керли в реберно-диафрагмальном углу).
При значительном повышении давления заклинивания легочной артерии (ДЗЛА), менее 25 мм рт. ст., развивается альвеолярный отек легких — об этом говорит диффузное затемнение, распространяющееся от корней в виде бабочки. При хронической левожелудочковой недостаточности благодаря усилению лимфооттока повышенное ДЗЛА сопровождается меньшими рентгенографическими изменениями, чем при острой.
Рентгенологическая диагностика сердца
Рентгеновские лучи были обнаружены 120 лет назад немецким физиком Вильгельмом Рентгеном. И в наше время рентгенологический метод исследования остаётся информативным и востребованным способом установления и подтверждения диагноза врачами различных специальностей.
Сейчас мы рассмотрим применение лучей в кардиологии. Узнаем, что представляет собой рентгеноанатомия сердца. Выясним, какие заболевания выявляет рентген сердца. Имеются ли противопоказания у этого метода.
Рентгенологические методы диагностики уступают новым технологиям. УЗИ превосходит в точности и безопасности рентген-метод. А магнитно-резонансная томография позволяет видеть сердце в изображении 3D (трёхмерное), к тому же не оказывая вредного влияния на организм. Допплерографическое исследование регистрирует характер движения крови.
Однако рентгенография сердца ещё не потеряла актуальность, потому что позволяет доступно и быстро определить состояние камер и магистральных сосудов. С помощью рентгеноскопии определяют сократительную способность сердечной мышцы.
Врач может выявить заболевание сердца и без рентгена, на основании физикального осмотра и анамнеза. Снимок назначают в дополнение к ним и для подтверждения патологии. Рентгенологическое исследование является распространённым диагностическим способом, поэтому снимок можно сделать в государственном или частном лечебном учреждении.
Рентгеноанатомия
Рентгеноанатомия сердца состоит из его тени, лёгочной артерии, аорты и верхней полой вены. Две трети этих органов находятся слева от средней линии грудной клетки, и только 1/3 выступает вправо от середины грудной клетки.
В рентгеноанатомию грудной клетки входят лёгкие, трахея и крупные бронхи.
Сердце в грудной клетке расположено верхушкой вниз, влево и кпереди. Его основание направлено вверх, вправо и кзади. Различают 3 типа положения сердечной тени в зависимости от угла отклонения и конституционального типа:
- вертикальное (угол
Источник
Хроническая сердечная недостаточность – результат снижения сердечного выброса при сердечной недостаточности в сочетании с повышением периферического сосудистого сопротивления или избыточной задержке жидкости.
- Левожелудочковая сердечная недостаточность является наиболее частой причиной снижения сердечного выброса и повышения легочного или системного венозного давления. В легких левожелудочковая недостаточность проявляется расширением легочных сосудов, что приводит к перераспределению жидкости из сосудистого русла в интерстиций, плевральную полость и, наконец, в альвеолы, вызывая отек легких.
- Правожелудочковая сердечная недостаточность обычно развивается или в результате хронической левожелудочкой недостаточности, или в результате патологии легких ведущей к повышению системного венозного давления, приводящего к отеку тканей и асциту.
Классификация рентгенологических симптомов перераспределения легочного кровотока при левожелудочковой недостаточности
I стадия: перераспределение кровотока
Сосуды кровоснабжающие верхние доли легких в норме имеют меньший диаметр, чем сосуды средней и нижних долей. Также, сосудистое русло легких имеет значительную резервную емкость. Таким образом изменение кровотока приводит к наполнению ранее не функционировавших сосудов, а так же вызывает расширение уже функционировавших сосудов. Вначале это приводит к выравниванию тока между верхними и нижними долями легких, а затем – перераспределению из нижних долей в верхние.
Термин перераспределение кровотока при 1 стадии применим только к рентгенограммам грудной клетки выполненным стоя в прямой проекции при полном вдохе. В рутинной клинической практике часть рентгенограмм выполняется сидя, при таких исследованиях гравитационная разница между верхушками и основаниями легких будет значительно ниже; при исследовании в положении лежа происходит выравнивание кровотока между верхушками и основаниями легких, что формирует ложно-положительное перераспределение кровотока.
II стадия: интерстициальный отек
II стадия застойной сердечной недостаточности характеризуется отеком внутридолькового и перибронхиального интерстиция, формируемым за счет повышения давления в капиллярах. При рентгенографии отек внутридольковых перегородок визуализируются в виде линий Керли B (Б), называемых так же септальными линиями, представляющими собой тонкие горизонтальные линейные затемнения протяженностью 1-2 см, имеющие перпендикулярный по отношению к плевре ход, лучше визуализируемые в периферических отделах вблизи реберно-диафрагмальных углов.
Отек перибронхиального интерстиция проявляется утолщением бронхиальных стенок (перибронхиальные муфты) и потерей четкости прикорневого легочного рисунка (снижение прозрачности легких в прекорневых отделах).
При компьютерной томографии интерстициальный отек визуализируется в виде утолщение септальных линий, нежного матового стекла (разница между интактной легочной тканью и зоной отека составляет около 100-150 ед. Х.), двустороннего плеврального выпота.
При наличии злокачественного новообразования на первое место в дифференциальном ряду выступает не отек, а лимфогенный карценоматоз.
Матовое стекло – первые проявления альвеолярного отека, которые предшествуют консолидации.
III стадия: альвеолярный отек
Данная стадия характеризуется продолжительным выходом жидкости в интерстиций в количестве, которое лимфатическая дренажная система неспособна компенсировать. Это приводит к заполнению жидкостью альвеол (альвеолярный отек) и выходом жидкости в плевральную полость (плевральный выпот). Распределение альвеолярного отека определяется силами гравитации в зависимости от того находится пациент в горизонтальном или лежачем положении (на правом или на левом боку) и наличием сопутствующей обструктивной болезни легких, так как жидкость выходит в интактные зоны.
Распределение альвеолярного отека при компьютерной томографии так же подчиняется законам гравитации, что проявляется формированием зон матового стекла в наиболее низко расположенных отделах каждой отдельной доли легкого. Это характерно только для транссудата при хронической сердечной недостаточности и отличает его от консолидации вызванной эксудацией при инфекционном процессе или кровоизлиянием при ОРДС.
Бронхо-Артериальное соотношение
Является вспомогательным критерием позволяющим оценить наличие или отсутствие перераспределения кровотока. В норме артерии верхних долей имеют меньший диаметр по отношению к сопутствующем бронхам, в соотношении 0,83. На уровне корней легких диаметры почти равные, а соотношение составляет 1. В нижних долях артерии крупнее бронхов и соотношение составляет 1,35. Перераспределение кровотока приводит к увеличению соотношений в верхних долях и на уровне ворот легких. Данные изменения лучше всего визуализируются в области корней легких.
Кардиоторакальный индекс
Кардиоторакальный индекс – это отношение поперечника тени сердца измеряемого в наиболее отдаленных точках правого и левого контуров сердца к внутреннему поперечнику грудной клетки измеряемому над куполами диафрагмы при прямой рентгенографии.
Увеличение сердечной тени почти всегда указывает на кардиомегалию, и лишь в редких случаях на перикардиальный выпот. При этом увеличением сердечной тени считается увеличение кардиоторакального индекса > 50%. КТИ > 50% в отношении хронической сердечной недостаточности имеет чувствительность 50% и специфичность 75-80%. Что бы данные проявления стали заметны при рентгенографии необходимо увеличение объема левого желудочка не менее чем на 66%.
Плевральный выпот
Плевральный выпот при хронической сердечной недостаточности двусторонний в 70% случаев. При односторонней локализации, несколько чаще визуализируется справа. При прямой рентгенографии в положении стоя необходимо наличие не менее 175 мл жидкости что бы она стала заметна в виде мениска в реберно-диафрагмальном углу.
При боковой рентгенографии визуализируется выпот объемом > 75 мл. При исследовании в положении лежа на спине визуализируются выпоты объемом более 500 мл.
Даже при достаточном объеме плеврального выпота при исследовании в положении стоя, он не всегда визуализируется в виде мениска в реберно-диафрагмальном углу. Иногда жидкость располагается по контуру диафрагмы, что затрудняет ее распознавание. Полезным подспорьем в данном случае может является определение локализации газового пузыря желудка. В норме он локализуется под или в непосредственной близости к куполу диафрагмы. Увеличение расстояния между основанием легкого и газовым пузырем желудка может косвенно указывать на наличие плеврального выпота.
Ширина сосудистого пучка
Правой границей сосудистого пучка является наружная стенка верхней полой вены, левой границей – наружная граница левой подключичной артерии в месте ее отхождения от дуги аорты [7]. Ширина сосудистого пучка является индикатором сосудистого объема. В норме в более чем в 90% ширина сосудистого пучка менее 60 мм. Сосудистый пучок шире 85 мм в 80% случаев указывает на патологический процесс. Увеличение диаметра на 5 мм соответствует увеличению объема циркулирующей жидкости на 1 литр. Увеличение ширины сосудистого пучка сочетается с увеличением ширины вены azygos. Среди трех основных видов отека легких: кардиогенного, и некардиогенного за счет перегрузки жидкости и повышения проницаемости капилляров (ОРДС)[7]:
- нормальная ширина сосудистого пучка: встречается при острой сердечной недостаточности и повышении проницаемости капилляров.
- широкий сосудистый пучок: в большинстве случаев указывает на задержку жидкости / почечную недостаточность или хроническую сердечную недостаточность.
- сужение сосудистого пучка: в большинстве случаев соответствует повышению проницаемости капилляров.
Синонимы
кардиогенный отек легких
застой по малому кругу
застойная сердечная недостаточность
венозный застой
Источник
