Регенеративная терапия при инсульте

 Разрыв или закупорка церебральных артерий неминуемо приводит к острому расстройству мозгового кровообращения, сопровождающемуся быстрым развитием нарушения функций головного мозга. Если такая ситуация сохраняется более суток, то ставится диагноз «инсульт», в 35% случаев он может привести к смерти больного. Особенно ухудшает прогноз несвоевременно начатое лечение инсульта. Эта болезнь занимает первое место среди общего числа причин первичной инвалидности людей.
Разрыв или закупорка церебральных артерий неминуемо приводит к острому расстройству мозгового кровообращения, сопровождающемуся быстрым развитием нарушения функций головного мозга. Если такая ситуация сохраняется более суток, то ставится диагноз «инсульт», в 35% случаев он может привести к смерти больного. Особенно ухудшает прогноз несвоевременно начатое лечение инсульта. Эта болезнь занимает первое место среди общего числа причин первичной инвалидности людей.
Больше шансов на выздоровление у тех пациентов, которым была оказана квалифицированная медицинская помощь в первые два часа после случившейся сосудистой мозговой катастрофы. Пациент с подозрением на данную патологию должен быть экстренно доставлен в больницу.
Победившие болезнь люди встречаются не так редко, многое зависит от правильно организованной реабилитации. Поэтому после выписки из стационара на восстановительном этапе должно продолжаться лечение инсульта в домашних условиях.
Виды инсульта и их проявления
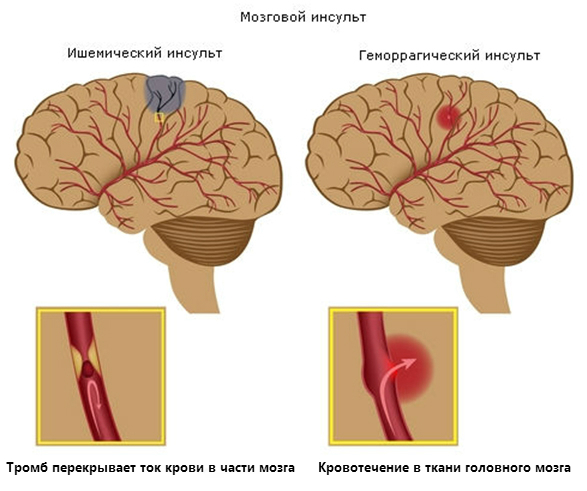
Острое нарушение церебрального кровоснабжения – это всегда следствие какой-то серьезной проблемы в организме человека. Чаще всего артерии мозга страдают при следующих патологических состояниях:
- атеросклеротическая болезнь;
- артериальная гипертензия – первичная или на фоне заболеваний почек, надпочечников и других причин;
- сахарный диабет.
Эти заболевания, особенно их сочетания, нередко осложняются развитием такой клинической ситуации, как инсульт головного мозга. Участки мозгового вещества в условиях потери кровоснабжения умирают через несколько минут, этим объясняется быстрое наступление неврологических расстройств. Повреждение в одном из полушарий мозга дает патологические проявления на другой стороне туловища. Например, левосторонний инсульт приводит к нарушению функционирования правой половины тела.
Что может быть: паралич (полная неподвижность) или парез (частичная потеря двигательной активности), повышение или понижение мышечного тонуса, нарушение глотания, речевые, слуховые, зрительные расстройства и т. д., у всех по-разному в зависимости от зоны повреждения мозга. Кроме перечисленных очаговых неврологических симптомов, при инсульте часто наблюдаются общемозговые расстройства – потеря сознания, рвота, головная боль.
По этиологическому принципу различают два вида инсульта:
- Геморрагический вариант – это внутримозговое кровоизлияние вследствие разрыва артерии. Чаще бывает у пациентов с гипертонической болезнью на фоне атеросклероза сосудов. Возникает внезапно, приводит к потере сознания и даже коматозному состоянию. Такую ситуацию не всегда можно устранить медикаментозными методами. Если консервативная терапия неэффективна, то прибегают к нейрохирургическому вмешательству (удаление гематомы). Этот вид инсульта встречается в возрасте до 50 лет чаще у мужчин, после 60 лет среди больных преобладают женщины.
- Ишемический вариант (инфаркт мозга) – возникает из-за резкого прекращения кровотока в определенную часть левого или правого полушария вследствие сильного сужения (шок) или закупорки мозговой артерии (тромбоз, эмболия). Признаки ишемического инсульта могут развиваться внезапно или постепенно и держатся обычно около суток. Характерным является превалирование очаговой неврологической симптоматики – парезы и параличи конечностей, нарушения чувствительности, расстройства речи, выпадение полей зрения. Общемозговые проявления обычно выражены слабо. Прогноз считается более благоприятным при ранней кратковременной потере сознания по сравнению с постепенным нарастанием этого симптома. Такое заболевание чаще встречается у мужчин в возрасте старше 60 лет. Лечение ишемического инсульта проводится консервативными методами с учетом принципа «Время – это мозг».
Общие правила лечения

Благоприятный исход при таком заболевании, как острый инсульт, зависит напрямую от времени начала квалифицированной медицинской помощи.
В остром периоде лечение инсульта проводится в стационаре, стратегическими целями при этом являются:
- восстановление кровотока по тромбированной артерии;
- снижение до минимума рисков развития ранних неврологических осложнений – отека мозга,
- судорожного синдрома;
- улучшение функциональных показателей;
- уменьшение риска фатальных осложнений со стороны сердца и сосудов – смерть от ИБС, других кардиоваскулярных заболеваний.
До госпитализации в карете скорой помощи уже должны начаться мероприятия по снижению внутричерепного давления, независимо от вида инсульта. К ним принадлежит повышенное положение головы, оксигенотерапия, контроль гемодинамики.
Широко используемые методы нейропротекции, такие как внутривенное капельное введение магнезии (магния сульфат) и прием под язык препарата Глицин, не доказали своей эффективности. Карета скорой помощи должна везти пациента с предполагаемым инсультом в стационар, в котором есть возможность проведения компьютерной томографии. После госпитализации в первые часы больной должен находиться в реанимации.
Как лечить инсульт в остром периоде? Общими принципами интенсивной терапии при всех видах инсульта являются:
- мониторинг АД – поддержание этого показателя на 10% выше тех цифр, к которым пациент был адаптирован до инсульта, чтобы наладить кровоснабжение мозга в условиях отека;
- мониторинг ритма сердца – при выявлении нарушений назначаются антиаритмические препараты, а также средства для улучшения насосной функции левого желудочка и питания миокарда;
- контроль показателей обмена веществ в организме – нормализация температуры тела, поддержание нормальной величины сахара крови, водно-электролитного баланса, оксигенации и т. д.;
- уменьшение отека вещества головного мозга;
- симптоматическая терапия проводится при возникновении соответствующих симптомов – противосудорожные, обезболивающие препараты, антибиотики, подключение к аппарату ИВЛ и т. д.;
профилактика и лечение возможных осложнений – например, пневмонии, эмболии легочной артерии, флеботромбоза, стрессовых язв желудка и т. д.
Ишемический инсульт
 В данной ситуации применяются консервативные методы лечения инсульта. Всем больным в течение 4-4,5 часов от момента появления первых признаков инфаркта мозга проводится тромболитическая внутривенная терапия с целью растворения тромба, закупорившего церебральный сосуд. Это делается для ликвидации причины заболевания и предотвращения повторных тромбозов.
В данной ситуации применяются консервативные методы лечения инсульта. Всем больным в течение 4-4,5 часов от момента появления первых признаков инфаркта мозга проводится тромболитическая внутривенная терапия с целью растворения тромба, закупорившего церебральный сосуд. Это делается для ликвидации причины заболевания и предотвращения повторных тромбозов.
Основным препаратом является тканевый активатор плазминогена (актилизе) – это белок, который превращает предшественник фермента плазмина в его активную форму, обладающую фибринолитическим действием (растворяет сгустки крови). Данный метод при раннем начале способен быстро облегчить состояние больного (уменьшаются двигательные, речевые нарушения и т. п.).
Лечение ишемического инсульта с помощью тромболитических препаратов проводится только с согласия пациента или его родственников при точно известном времени появления неврологической симптоматики и подтвержденном диагнозе на КТ. Противопоказанием является тяжелое состояние больного, отсутствие сознания.
Еще один метод – назначение антиагрегантных препаратов, которые уменьшают образование кровяных сгустков путем торможения склеивания тромбоцитов. Это не альтернатива тромболизису, а вынужденная мера при невозможности его проведения или дополнение к нему (проводится через сутки и более после введения активатора плазминогена).
Для лечения после инсульта, наступившего не позднее 48 часов назад, используется Ацетилсалициловая кислота в суточной дозе от 100 до 325 мг, Дипиридамол МВ 200 мг дважды в сутки или Клопидогрел однократно в сутки в дозе 75 мг. В последующем для длительного приема внутрь (6-9 месяцев) назначается Аспирин, особенно пациентам со стенокардией, перенесшим стентирование или инфаркт миокарда. Больным с высоким риском тромбозов вен и тромбоэмболии легочной артерии (ожирение, сахарный диабет, длительный постельный режим), нарушениями сердечного ритма показано подкожное введение препаратов гепарина с последующим переходом на пероральный прием антикоагулянтов (варфарин, ксарелто).
Хирургические методы при инфаркте мозга используются реже, одним из них является установка стента для восстановления просвета в сосудах шеи или головы.
Геморрагический инсульт
 При геморрагических инсультах очень часто применяются различные нейрохирургические вмешательства. Перед операцией обязательно проводится КТ головного мозга, ангиографическое исследование, ультразвуковое сканирование. При геморрагическом инсульте кровоизлияния, особенно глубокие, могут привести к прорыву крови в желудочки и развитию окклюзионной гидроцефалии (водянки мозга), что потребует шунтирования.
При геморрагических инсультах очень часто применяются различные нейрохирургические вмешательства. Перед операцией обязательно проводится КТ головного мозга, ангиографическое исследование, ультразвуковое сканирование. При геморрагическом инсульте кровоизлияния, особенно глубокие, могут привести к прорыву крови в желудочки и развитию окклюзионной гидроцефалии (водянки мозга), что потребует шунтирования.
Хирургическое вмешательство при инсультах проводится со следующими целями:
- максимально удалить все имеющиеся сгустки крови при минимальном повреждении вещества мозга;
- снизить внутричерепное давление на местном и общем уровне;
- восстановить ликвородинамику.
Противопоказаниями для операции являются пожилой возраст пациента (старше 75 лет), отсутствие сознания (кома), наличие тяжелых сопутствующих болезней (декомпенсированный диабет, почечная недостаточность, гнойно-септические состояния, онкология).
Одной из основных проблем, возникающих при этом виде инсульта, является выраженный спазм сосудов в области кровоизлияния. Это может еще более ухудшить кровоснабжение, усилить отек мозгового вещества и повысить внутричерепное давление. Для снятия спастических явлений используются спазмолитики. В течение первых суток больному назначают препараты для повышения свертываемости крови с целью предотвращения повторных кровоизлияний или усиления кровоточивости.
Современные методы лечения
 Как победить инсульт и восстановить работу мозга – интересует многих пациентов во всем мире. Перспективным направлением является лечение стволовыми клетками. Над этим вопросом уже не одно десятилетие работают ученые в разных странах. Эти клетки являются предшественниками всех тканей организма человека, они отличаются бурным ростом, который необходимо направить в нужное русло, на восстановление определенной ткани, иначе возможно развитие раковой опухоли.
Как победить инсульт и восстановить работу мозга – интересует многих пациентов во всем мире. Перспективным направлением является лечение стволовыми клетками. Над этим вопросом уже не одно десятилетие работают ученые в разных странах. Эти клетки являются предшественниками всех тканей организма человека, они отличаются бурным ростом, который необходимо направить в нужное русло, на восстановление определенной ткани, иначе возможно развитие раковой опухоли.
Ранее для получения стволовых клеток использовался эмбриональный материал, полученный в результате абортов. В США, Великобритании, Японии и других странах с развитой системой здравоохранения прошла успешные клинические испытания методика восстановления работы головного мозга после ишемического инсульта с помощью мезенхимальных стволовых клеток, в частности, взятых из эпителия кишечника. В нашей стране в ряде клиник для регенеративной терапии после инсульта применяются стромальные мезенхимальные клетки, взятые из костного мозга пациента или родственников.
В 2016 году в США были опубликованы данные экспериментов на мышах, которые позволяют получить уверенный ответ на вопрос, как лечить ишемический инсульт с максимальной степенью восстановления утраченных функций. Ученые предложили вводить больным нейрональные стволовые клетки в комплексе с новым препаратом. Метод не только способствует возрождению нейронов, но и включению их в активную работу. Осталось провести клинические испытания на пациентах, успех которых откроет перспективу благополучного восстановления к обычной жизни для многих людей, перенесших инсульт.
Период реабилитации
 Лечение после инсульта в домашних условиях проводится под наблюдением врача-невролога в рамках вторичной профилактики, направленной на предотвращение повторных нарушений мозгового кровообращения. История болезни примерно 10-14% пациентов содержит сведения о возникновении новых цереброваскулярных нарушений в течение первых 2 лет после перенесенного инсульта.
Лечение после инсульта в домашних условиях проводится под наблюдением врача-невролога в рамках вторичной профилактики, направленной на предотвращение повторных нарушений мозгового кровообращения. История болезни примерно 10-14% пациентов содержит сведения о возникновении новых цереброваскулярных нарушений в течение первых 2 лет после перенесенного инсульта.
Программа восстановления должна быть комплексной и включать следующие мероприятия:
- медикаментозное лечение;
- качественный уход за больным;
- психотерапевтическая помощь;
- социальная адаптация;
- восстановление утраченных навыков – лечебная восстановительная гимнастика, массаж, физиотерапия.
Реабилитационный период занимает несколько месяцев или лет даже при небольшом поражении головного мозга. Первые полгода обычно уходят на психологическую адаптацию человека к изменившейся жизни. Далее происходит восстановление речевых и двигательных навыков в максимально возможном объеме. Полное возвращение к прежней жизни остается у большинства пациентов неисполнимой мечтой.
Чем лечить инсульт дома должен определить врач, индивидуально для каждого больного подбираются дозы и схемы назначения препаратов. Могут использоваться следующие группы лекарств:
- Антиагреганты – аспирин. Принимаются после перенесенного ишемического инсульта пожизненно.
- Гипотензивные средства – бета-блокаторы, диуретики, ингибиторы АПФ, блокаторы каналов кальция. Начинают обычно с малых доз препарата, отдают предпочтение лекарствам длительного действия, лечение проводится под ежедневным контролем АД.
- Статины – аторвастатин, розувастатин. Применяются для уменьшения уровня холестерина в крови и снижения риска повторного развития ишемического инсульта.
- Миорелаксанты (средства для уменьшения спастического сокращения мышц) – Баклофен, Толперизон, Тизанидин.
- Противосудорожные препараты – Карбамазепин, Клоназепам или другие.
- Ноотропные и нейротрофические средства (питание для мозга) – Ноотропил (Пирацетам), Церебролизин, Фенотропил, Актовегин.
- Антидепрессанты – Флуоксетин, Сертралин и т. п.
- Препараты для улучшения кровообращения в вертебробазилярной области – Вазобрал, Кавинтон, Бетасерк.
Как вылечить инсульт и при этом уменьшить риски развития осложнений и повторных нарушений церебрального кровообращения, а также адаптировать больного к новой жизни и повысить ее качество – трудный вопрос, решить который можно только совместными усилиями врачей, пациента, его близких родственников и всех неравнодушных людей.
Источник
12.11.2014
Применение методов регенеративной медицины в терапии инсульта и постинсультных состояний (пилотное исследование)
К.Н. Ярыгин, Институт биомедицинской химии РАМН им. В.Н. Ореховича , г. Москва
В.В. Курсенко, ИП Курсенко В.В., г. Набережные Челны
В.В. Бурунова, Институт биомедицинской химии РАМН им. В.Н. Ореховича , г. Москва
Цель исследования: оценка эффективности и безопасности клеточной терапии аллогенными мезенхимальными стволовыми клетками больных мозговым инсультом и постинсультными состояниями.
Актуальность проблемы
Инсульт остается причиной высокой смертности от сердечно-сосудистых заболеваний. Он занимает второе место в структуре общей смертности населения нашей страны (23,4%) и в структуре смертности от болезней кровообращения (39%).Ежегодная смертность от инсульта в России – одна из наиболее высоких в мире (1,17 на 1000 населения по сравнению с 0,37-0,47 на 1000 населения в экономически развитых странах Европы и Америки). Ранняя 30-дневная летальность после инсульта составляет 34,6%, а в течение года умирают примерно 50% больных, т.е. каждый второй заболевший. Более того, летальность среди лиц трудоспособного возраста увеличилась за последние 10 лет более чем на 30%.
Инсульт является ведущей причиной инвалидизации населения. По данным Национального регистра инсульта, 31% пациентов, перенесших заболевание, требуют посторонней помощи для ухода за собой, 20% не могут самостоятельно ходить. Лишь 8% выживших больных могут вернуться к прежней работе (1). Инсульт накладывает особые обязательства на членов семьи больного, значительно снижая их трудовой потенциал.
Фармакотерапия инсульта, по-видимому, подошла к своему пределу эффективности. Внедрение мероприятий вторичной и первичной профилактики инсульта, создание специализированных центров и применение ургентных методик тромболизиса значительно уменьшает процент инвалидизации и смертности от инсульта ( на 8% за 2012 год( В.И. Скворцова). Тем не менее количество пострадавших от мозгового инсульта очень велико. Возникает закономерный вопрос : что же делать с неуменьшающимся потоком этих больных?
Материалы и методы:
В соответствии с п.3 разрешения Федеральной службы по надзору в сфере здравоохранения и социального развития на применение новой медицинской технологии ФС №2010/383 от 26.10.2010 «Получение, культивирование, хранение и транспортировка мезенхимальных клеток плаценты человека» было произведено пилотное исследование по оценке безопасности и эффективности терапии постинсультных больных путем внутривенной трансплантации мезенхимальных клеток из пуповины и плаценты человека.
Трансплантация МСК-П проводилась трем пациентам – мужчине 50 лет в острой фазе инсульта – однократно, мужчине 44 лет в раннем восстановительном периоде после геморрагического инсульта- двукратно, мужчине 64 лет в позднем восстановительном периоде после ишемического инсульта – двукратно.
Перед трансплантацией собирался анамнез основного заболевания, онкологический анамнез, проводился общетерапевтический и неврологический осмотр, проводились клинический, биохимический анализы крови, проводились стандартные нейровизуализационные методики. Больным проводилась этапная диагностика, стандартная терапия и реабилитационные мероприятия в различных неврологических стационарах. Один из больных был прооперирован в острый период – эвакуация внутримозговой гематомы.
Во всех случаях проводилась внутривенная иньекция взвеси МСК из пуповины в дозе 5 млн.клеток. Типирования по системе АВ0, HLA- антигенов не проводилось ввиду биологических особенностей МСК из пуповины ( не экспрессируются антигены гистосовместимости на мембране этих клеток, неиммуногенность). Каких либо нежелательных явлений и осложнений в момент трансплантации и в последующий период не наблюдалось.
В дальнейшем за больными проводилось наблюдение, им проводилась курсовая сосудистая терапия и методы физической реабилитации ( ЛФК, массаж, физиотерапия).
Срок наблюдения составил соответственно 5 лет, 4 года и 1 год.
Ниже приведены эти клинические случаи более подробно.
1. Пациент Г. Рафис Раиcович 1957 г.р.
Диагноз: ишемический инсульт в бассейне правой СМА от 07.2007 г. Синдромы: левостороннего глубокого гемипареза, моторной афазии, псевдобульбарный, вестибулоатаксии, чувствительных расстройств.
Больной поступил в неврологическое отделение по скорой медицинской помощи, проводилась интенсивная терапия. На 2-е сутки после сосудистой катастрофы проведена трансплантация МСК из пуповины человека в дозе 5 млн. клеток внутривенно. К 10-м суткам после трансплантации на фоне проводимой традиционной сосудистой и ноотропной терапии в неврологическом статусе произошла следующая динамика:
1) регрессировал гемипарез, атаксия и пациент передвигался в пределах больницы и по улице самостоятельно без опоры.
2) нормализовалась речь и глотание
3) уменьшилась гипестезия в проксимальных отделах левой руки
в дальнейшем пациент прошел курс восстановительного лечения в санатории и приступил к работе. В течение года произошло практически полное неврологическое восстановление за исключением стойкой гипестезии 5 пальца левой кисти. Пациент приступил к занятиям сложными видами спорта (горные лыжи). На контрольной МРТ головного мозга (июнь 2012) спустя 5 лет после инсульта определяются 2 мелких очага глиоза в области базальных ядер справа и коры мозжечка справа без характерного образования кист вещества мозга.

МРТ головного мозга пациента №1 через 5 лет после однократной трансплантации МСК
2. Пациент Н. Муратжан Камалович 1963 г.р.
Поступил в реанимационное отделение по скорой помощи в состоянии глубокого оглушения (август 2007 г). Был диагностирован геморрагический инсульт с прорывом в левый боковой желудочек. Оперирован, удалена внутримозговая гематома. Выписан с улучшением. Неврологические синдромы при выписке : правосторонний гемипарез до плегии в руке, вестибулоатаксии, чувствительных расстройств, нарушены речь и глотание.
В сентябре 2008 года проведена трансплантация МСК из пуповины человека в дозе 5 млн. клеток внутривенно. Отмечено ускорение неврологического восстановления в период около 2-х месяцев: нормализация речи, уменьшение глубины гемипареза- больной стал передвигаться самостоятельно на расстояние свыше 1 км, поза Вернике-Мана при ходьбе исчезла. Пациент продолжал лечение в реабилитационных центрах и неврологических отделениях, дважды оперирован – пластика посттрепанационного дефекта черепа. Через 3 месяца произведена повторная трансплантация МСК из пуповины человека внутривенно в дозе 5 млн клеток.
В 2009 году пациент приступил к занятиям в спортзале с обычной нагрузкой. В настоящее время полностью активен, работает. В неврологическом статусе : стойкая гипестезия правой кисти и нарушение мелкой моторики в ней.
На МРТ от 9.08.2012 – кистозный очаг в левой теменной доле размерами 5,2х3,2х2,3 см с зоной глиоза по периферии толщиной до 6 мм.

МРТ головного мозга пациента №2 спустя 4 года после трансплантации МСК
3. Пациент Н. Георгий Алексеевич 1946 г.р.
Поступил по СМП в июле 2010 г с диагнозом ишемический инсультом в бассейне левой СМА. Синдромы: дизартрия, легкий правосторонний гемипарез. На СКТ головного мозга – участок пониженной плотности размерами 1,3 х 2,4 см в области левого семиовального центра.
Выписан с улучшением, продолжил лечение в санатории. В июле 2011 произведена трансплантация МСК из пуповины человека в дозе 5 млн клеток внутривенно. Неврологический статус перед трансплантацией: легкий парез правой руки, легкая дизартрия, синдром хронической усталости. Динамика после трансплантации быстрая: в течение 10 дней регрессировала полностью утомляемость, восстановилась речь, тонкая моторика правой кисти. Через полгода пациент прощел летную комиссию и был допущен к пилотированию легкомоторных самолетов. В настоящее время работает летчиком-инженером.

МРТ головного мозга пациента №3 спустя 1 год после трансплантации МСК
Обсуждение:
В данном наблюдении показан как нейропротективный эффект и эффект ускоренного нейрогенеза вследствие трансплантации МСК, выражающийся в ограничении зоны вторичного ишемического некроза и метаболического повреждения головного мозга в остром случае инсульта (пациент №1), так и эффект ускоренного построения «синаптических коллатералей» или «нейропластичности» при уже сформировавшихся постинсультных резорбционных кистах головного мозга (пациенты 2 и 3). В литературе, посвященной доклиническим исследованиям результатов применения клеточной терапии ишемического инсульта (2, 3, 4, 5) экспериментально доказана миграция МСК через ГЭБ с концентрацией по периферии зоны первичного ишемического некроза, последующая миграция аллогенных МСК в субэпендимарную зону желудочков.
В дальнейшем наблюдается 3-4 кратное увеличение субэпендимарного слоя, где, как считается, локализованы регионарные прогениторные клетки головного мозга, обеспечивающие как репаративную, так и адаптивную регенерацию.
В процессе этого пилотного исследования не было возможности исследовать пациентов по шкалам качества жизни до трансплантации МСК, однако эффект возрастания качества жизни у всех трех больных очевиден. На момент завершения исследования он составил 100 баллов по шкале Бартела у каждого пациента, что характерно для здоровых людей.
Представляется совершенно необходимым дальнейшее изучение в клинике возможностей клеточной терапии при сосудистых поражениях головного мозга как в ургентной неврологии, так и при комплексной реабилитации постинсульных больных.
Литература:
1. Е.И. Гусев, В.И. Скворцова, В.В. Крылов
Снижение смертности и инвалидизации от сосудистых заболеваний мозга в Российской Федерации.Лекция.Неврологический вестник – 2007 – Т. XXXIX, вып. 1 – С. 128-1334.
2. Кониева А.А., Холоденко И.В., Шрагина О.А., Холоденко Р.В., Бурунова В.В., Бибаева Л.В., Ярыгин К.Н., Ярыгин В.Н. Функциональная оценка мезенхимальных стволовых клеток, меченных магнитными микрочастицами, in vitro и анализ их распределения в организме после трансплантации. Клет. Технол. Биол. Мед, 2010, № 3, 147-152.
3. С.А. Румянцева, В.А. Ступин, К.Н. Ярыгин Современные клеточные технологии в лечении заболеваний нервной системы – методическое пособие для врачей.- Москва: Медицинская книга,2006
4. Скворцова В.И., Губский Л.В., Таирова Р.Т., Поварова О.В., Чеглаков И.Б., Холоденко Р.В., Холоденко И.В., Ярыгин К.Н., Ярыгин В.Н. «Применение мезенхимальных (стромальных) клеток костного мозга при экспериментальном ишемическом инсульте у крыс». Клеточн. Технол. Биол. Мед. 2008, № 1, 14-20
5. К.Н. Ярыгин, В.Н. Ярыгин Нейрогенез в центральной нервной системе и перспективы регенеративной неврологии. Лекция, РГМУ, 2009 г
6. Mechanisms of Positive Effects of Transplantation of Human Placental Mesenchymal Stem Cells on Recovery of Rats after Experimental Ischemic Stroke K. N. Yarygin1,2, I. V. Kholodenko2,5, A. A. Konieva3, V. V. Burunova2,5, R. T. Tairova3, L. V. Gubsky3, I. B. Cheglakov1, Yu. A. Pirogov4, V. N. Yarygin3, and V. I. Skvortsova3
Translated from Byulleten’ Eksperimental’noi Biologii i Meditsiny, Vol. 148, No. 12, pp. 621-627, December, 2009 Original article submitted October 19, 2009

Курсенко Вадим Владимирович
Врачебные специальности: хирургия, терапия, урология. Руководитель медицинского центра BIOCLINIC.
Выпускник Военно-медицинской академии им. С.М. Кирова (1988 г.)
С 2002 г. изучает биомедицину.
В 2003 г. выполнил первые аллотрансплантации прогениторных клеток.
Обучался у Шевченко С.М. в отделении гравихирургии Курской ОКБ в 2004 г., в институте цито …..
найдено статей: 261
Источник
