Ребенок после инсульта у мужа
Инсульт у детей представляет собой внезапно развивающееся нарушение мозгового кровообращения в результате окклюзии или разрыва церебральных или прецеребральных артерий (сонных и/или позвоночных), при котором возникает повреждение вещества мозга и острое нарушение его функций.
Особенности инсульта у детей
На сегодняшний день специалисты отмечают увеличение заболеваемости острыми цереброваскулярными заболеваниями и ростом числа инсультов в детском возрасте.
Наиболее часто инсульты развиваются у малышей:
– во внутриутробном периоде – фетальный инсульт;
– перинатальный инсульт, который развивается у ребенка в период от тридцатой недели гестационного возраста до первых 28 дней жизни (у новорожденных).
По статистике эти виды инсультов встречаются – 1 случай на 4000 младенцев, рожденных живыми.
Это связано с учащением возникновения:
- тяжелых внутриутробных инфекций с поражением церебральных сосудов плода;
- различных патологий во время беременности;
- выраженной фетоплацентарной недостаточностью с тяжелой внутриутробной гипоксией плода;
- патологических родов;
- врожденных аномалий сосудов и сердечнососудистой системы;
- патологических состояний, которые сопровождаются внутрисосудистым тромбообразованием.
Значительно реже диагностируют острое нарушение кровообращения в церебральных сосудах у детей всех возрастных групп от месяца и до подросткового периода – ювенильный или детский инсульт, составляющий от 2 до 5 случаев на 100 000 детей.
Причины возникновения острого нарушения сосудов головного мозга у детей отличаются от этиологических факторов, вызывающих развитие инсультов у взрослых пациентов (атеросклероз и гипертоническая болезнь).
К ним относятся:
- прогрессирующие сердечно-сосудистые заболевания: ревмокардиты, врожденные и приобретенные пороки сердца, бактериальные эндокардиты, тяжелые аритмии;
- наследственные аномалии церебральных сосудов (аневризмы) и приобретенные васкулиты;
- тяжелая эндокринная патология и стойкие нарушения обмена веществ;
- менингиты и менингоэнцефалиты;
- необластические процессы (лейкозы, опухоли мозга);
- первичная артериальная гипертензия (чаще у подростков);
- травмы головы на фоне врожденных пороков сосудов;
- выраженные и длительные спазмы артерий мозга (мигренозный статус, частые приступы мигрени).
Ювенильные инсульты отличаются от острых нарушений мозгового кровообращения у взрослых:
1) у детей чаще возникают геморрагические инсульты;
- особенностями клинических проявлений ювенильных инсультов являются – локальные неврологические симптомы, которые значительно преобладают над общей мозговой симптоматикой;
- сложностью диагностики:
- у новорожденных и у детей до года в связи с отсутствием явных признаков или симптомов инсульта;
- редким их развитием у детей старшего возраста;
- частым формированием микроинсультов или лакунарных инфарктов мозга с минимальной очаговой симптоматикой;
- особенностями лечения, прогнозом и последствиями – при своевременной диагностике и терапии инсульта регресс неврологических нарушений у детей происходит значительно быстрее в связи с хорошей нейропластичностью (способности к восстановлению структуры и функций) нейронов головного мозга.
Виды нарушения кровоснабжения
Морфологически и клинически выделяют следующие виды инсультов:
- Ишемический инсульт у детей (серое размягчение мозга):
- тромботический (тромбоэмболический) инфаркт мозга;
- инсульт по типу гемореологической микроокклюзии;
- глубинный мелкоочаговый (лакунарный) инфаркт мозга;
- гемодинамический ишемический инсульт;
- Геморрагический инсульт (кровоизлияние в мозг):
1) кровоизлияние в вещество мозга (внутримозговое или паренхиматозное);
2) излитие крови под оболочки мозга:
- при субарахноидальном кровоизлиянии гематома расположена между паутинной и мягкой (глубокой) оболочкой головного мозга;
- эпидуральное кровоизлияние локализовано между черепной коробкой и твердой оболочкой мозга;
- субдуральное кровоизлияние – гематома расположена в пространстве между паутинной и твердой (поверхностной) оболочкой мозга;
- внутрижелудочковое (вентрикулярное) кровоизлияние.
- Смешанные инсульты (красное размягчение мозга) – патологическое состояние, при котором ишемический инсульт осложняется множественными кровоизлияниями: это заболевание встречается достаточно редко, но отличается сложностью диагностики и серьезным прогнозом для здоровья и жизни.
Причины развития
– внутриутробного (пренатального) и перинатального инсульта
Эти виды инсультов у малышей развиваются в 25 раз чаще, чем у детей всех остальных возрастных групп.
Перинатальные инсульты развиваются в связи с разрывом или окклюзией сосудов головного мозга или позвоночных артерий в результате:
- тяжелых перинатальных черепно-мозговых травм;
- родовых травм шейного отдела позвоночника со значительной компрессией позвоночных артерий
- тяжелых внутриутробных инфекций плода и новорожденного;
- сложных врожденных пороков сердца;
- аплазии, гипоплазии или окклюзии церебральных сосудов;
- разрыва аневризм мозговых артерий или артериовенозных мальформаций;
- нейроинфекций (перинатального менингита, менингоэнцефалита);
- гиперкоагуляциями различного генеза.
Факторами риска развития перинатального или фетального инсульта являются:
- тяжелые роды (стремительные или затяжные роды, неправильные акушерские вмешательства, несоответствие размеров головки новорожденного и родовых путей матери);
- патологическая беременность (недоношенная, переношенная, тяжелые гестозы, серьезные инфекционно-токсические заболевания, сепсис, фетоплацентарная недостаточность);
- реализация внутриутробных инфекций (хламидиоз, токсоплазмоз, краснуха, гепатит) с поражением церебральных сосудов или развитием нейроинфекции;
- внутриутробная гипотрофия или гипоксия плода.
– геморрагического инсульта
Геморрагический инсульт в детском возрасте происходит в связи с разрывом церебральных сосудов, возникновением кровоизлияний в вещество мозга (паренхиматозные геморрагические инсульты), в желудочки и/или под оболочки мозга.
В педиатрии это в большинстве случаев связано:
1) с неправильным внутриутробным развитием артерий мозга:
- наличием артериовенозных мальформаций (аномальным соединением артерий и вен головного мозга или прецеребральных артерий);
- аневризмами (врожденными аномальными расширениями с нарушениями структуры стенки внутримозговых артерий с их истончением): многокамерные, мешотчатые или веретенообразные аневризмы, патологическая извитость сосудов;
2) с ослаблением или приобретенными нарушениями структуры сосудистой стенки:
- воспаления и токсические поражения сосудов (ревматизм, гепатиты, хламидиоз, детские инфекции, туберкулез);
- перенесенные инфекционно-токсические поражения мозга;
- сахарный диабет, метаболические заболевания;
- опухолями головного мозга.
3) травмами головы.
– ишемического инсульта
Ишемические инсульты обычно развиваются в результате закупорки артерии тромбом или эмболом,
которые возникают на фоне тяжелых заболеваний:
- болезней сердца (врожденные или приобретенные пороки сердца, ревматические кардиты, аритмии, миокардиодистрофии, миксомы предсердий, бактериальный эндокардит);
- заболеваний крови, которые сопровождаются расстройствами свертываемости крови (протромботическими расстройствами) при геморрагических диатезах, серповидно-клеточной анемии, гемофилии, тромбоцитопенической пурпуры;
- инфекционно-токсических и воспалительных заболеваний мозга (менингит, энцефалит);
- васкулитов (вирусной, бактериальной или инфекционно-аллергической природы);
- аутоиммунных заболеваний;
- опухолей мозга, лейкозов;
- эндокринных заболеваний и тяжелых метаболических патологий;
- оперативных вмешательств на сердце и головном мозге;
- длительных спазмов сосудов головного мозга (мигрень с аурой).
Симптомы и признаки
Все клинические проявления детских инсультов в большинстве случаев не отличаются от типичных признаков инфаркта мозга или геморрагического инсульта взрослых, но их диагностика затруднена, особенно у детей раннего возраста. Малыши не могут четко описать свои ощущения, а родители и родственники зачастую не обращают должного внимания на появление у ребенка неврологических симптомов. Кроме того, многие практикующие врачи – педиатры, семейные врачи и детские неврологи и на сегодняшний день не могут утвердительно ответить на вопрос: «бывает ли инсульт у детей?».
Поэтому детский инсульт диагностируется поздно или не устанавливается, а все клинические симптомы болезни объясняются другими причинами – от переутомления ребенка до нейроинфекций невыясненной этиологии.
Также отмечается больше случаев лакунарных или глубоких мелкоочаговых инсультов с поражением мелких пенетрирующих мозговых артерий, которые сопровождаются проявлением изолированных клинических синдромов – моторного и сенсорного инсульта без проявления общей мозговой симптоматики.
Клиническими проявлениями ювенильных инсультов являются:
- внезапные временные затруднения или потеря речи (афатический вариант) при поражении речевого центра, многословная и/или бессвязная речь, отсутствие понимания малышом обращенной речи окружающих и своей;
- слабость верхней или нижней конечности (гемипарез или гемиплегия) и/или бесчувственность и асимметрия лица, при этом ребенок старается не использовать одну руку, может отмечаться внезапная хромота, слабость в ноге, болевой синдром;
- внезапные нарушения координации движений, головокружения, которые малыш может не замечать;
- резкое ухудшение зрения, чаще на один глаз;
- потеря слуха, шум в ушах;
- внезапные изменения настроения, поведения, характера, памяти или умственных способностей ребенка;
- острая беспричинная головная боль, длительная головная боль, повышение температуры тела до высоких цифр (при обширных инсультах или поражении центров терморегуляции);
- судороги, тики;
- нарушение контроля работы мочевого пузыря и/или кишечника – недержание мочи или кала (энурез, энкопрез).
Симптомы перинатальных инсультов появляются сразу после рождения или в первые три дня.
Для них характерна следующая симптоматика:
- общее возбуждение, постоянный, часто монотонный крик, нарушение сна или наоборот вялость, апатия ребенка;
- бурная реакция на любые раздражители, звуки;
- срыгивания, нарушения сосания и глотания;
- повышенная судорожная готовность, напряжения затылочных мышц;
- снижение тонуса конечностей или стойкий гипертонус мышц;
- внезапное возникновение и прогрессирование косоглазия.
Первая помощь
При появлении у ребенка любых внезапно возникающих клинических проявлений детского инсульта необходимо:
- уложить ребенка на спину с приподнятым головным концом на 20-30 сантиметров (высокие подушки), чтобы избежать развития и прогрессирования отека головного мозга;
- открыть окно или форточку для притока свежего воздуха;
- снять с ребенка всю стесняющую одежду, снять пояс, ремень и расстегнуть воротничок рубашки, блузки или платья;
- при рвоте и судорогах повернуть голову на бок, очистить от слизи или рвотных масс ротовую полость;
- незамедлительно вызвать врача или бригаду «скорой помощи»;
- при остановке дыхания или кровообращения (при обширных инсультах) – начать проведения реанимационных мероприятий.
Для диагностики и назначения адекватного лечения ребенок должен быть госпитализирован в неврологическое отделение детской профильной больницы или в детское отделение непрофильной больницы, как можно скорее после появления первых симптомов развития инсульта для оказания специализированной помощи.
Диагностика
Диагностика инсультов у детей любого возраста крайне затруднена, особенно в острой стадии заболевания. Необходимо полное комплексное обследование пациента:
- клинический и биохимический анализ крови, коагулограмма;
- ЭЭГ (электроэнцефалографическое обследование);
- МРТ и КТ головного мозга;
- компьютерная реоэнцефалография;
- ангио – и флебография церебральных и позвоночных сосудов;
- спиральная компьютерная томография церебральных сосудов;
- доплерография или рентгенография конкретных артерий;
- нейросоннография (УЗИ головного мозга и его структур через открытый большой родничок у детей до года);
- ЭхоЭГ (эхоэнцефалография);
- спинномозговая пункция (при необходимости).
Лечение инсульта у детей
При появлении первых признаков ювенильного инсульта необходимо незамедлительное назначение терапии (в первые три – шесть часов от начала острого нарушения кровообращения) в связи с быстрым поражением клеток мозга – при массивной их гибели последствия часто необратимы.
На первом этапе стационарной помощи определяется вид и причина инсульта, проводится устранение жизненно опасных симптомов, способствующих прогрессированию заболевания (повышенное давление, отек мозга, нарушения сердечной деятельности и метаболических нарушений) – базисная терапия.
При выраженном болевом синдроме назначаются обезболивающие препараты (промедол или морфин), антиконвульсанты (седуксен, изобутират натрия) – при судорожном синдроме, антиоксиданты, ноотропы (нейропротекторы для восстановления нейронов).
Специфическое лечение зависит от вида инсульта – ишемический или геморрагический.
После стабилизации состояния назначаются физиопроцедуры, лечебный массаж, ЛФК, занятия с логопедом и психологом, проводится профилактика осложнений (пневмонии и пролежней).
Осложнения и последствия
Повреждение тканей мозга в результате инсульта в детском возрасте могут приобретать осложненное течение и/или приводят к тяжелым последствиям:
- параличам или парезам, чаще с одной стороны тела, противоположной локализации очага инсульта;
- стойким нарушениям речи;
- психологическим трудностям (изменениям настроения, поведения, характера);
- формированию умственной отсталости;
- стойким нарушениям координации движений;
- нарушениям функционирования тазовых органов (кишечника и/или мочевого пузыря);
- развитию детского церебрального паралича;
- потере зрения или слуха;
- проблемам с коммуникацией.
Своевременная диагностика и лечение детских инсультов достаточно часто приводят к постепенному восстановлению нарушенных функций головного мозга и минимальным последствиям данного заболевания, что связано с продолжающейся дифференцировкой и способности к восстановлению структуры и функции нейронов и нарушенных между ними связей.
Большое значение имеет настрой и психологическая поддержка родителей, полные курсы реабилитации, что часто требует больших психологических и финансовых затрат.
Прогноз
Прогноз для здоровья и жизни после перенесенного инсульта у детей зависит от вида, течения заболевания, размера и локализации очага, своевременности и адекватности назначенного лечения и объема реабилитационных мероприятий. Он более благоприятный при лакунарных или мелкоочаговых внутримозговых инсультах по сравнению с инсультами у пациентов зрелого и пожилого возраста, что связано с нейропластичностью неповрежденных нервных клеток – способностью выполнять функции погибших нейронов, созданием новых нервных путей.
При обширных, стволовых, мозжечковых инсультах, особенно у подростков или на фоне тяжелой фоновой патологии – прогноз неблагоприятный (летальный исход составляет от 5 до 16 %), в большинстве случаев формируется стойкая инвалидность, полное восстановление функций – в 5% случаев.
Реабилитация
Реабилитация после инсульта у детей должна начинаться как можно раньше. После оценки всех неврологических расстройств, тяжести заболевания рассматривается вероятность проведения ранних реабилитационных мероприятий. Они выполняются по индивидуальному плану в специальных реабилитационных отделениях (центрах) и/ или на дому. Родителей необходимо ставить в известность о длительности реабилитационного периода, индивидуальных особенностях его течения и необходимости психологической поддержки ребенка.
Источник
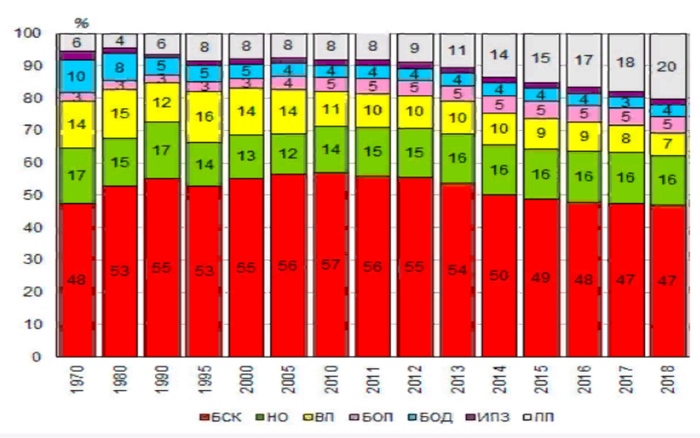
Ðàáîòà áûëà íàïèñàíà â 2019 ïîýòîìó, äàííûå ñòàòèñòèêè âêëþ÷àÿ 2018.
Ðàñïðåäåëåíèå óìåðøèõ â Ðîññèè ïî îñíîâíûì êëàññàì ïðè÷èí.
ÁÑÊ – áîëåçíè ñèñòåìû êðîâîîáðàùåíèÿ,
ÍÎ – íîâîîáðàçîâàíèÿ,
ÂÏ âíåøíèå ïðè÷èíû,
ÁÎÏ – áîëåçíè îðãàíîâ ïèùåâàðåíèÿ,
ÁÎÄ – áîëåçíè îðãàíîâ äûõàíèÿ, ÈÏÇ íåêîòîðûå èíôåêöèîííûå è ïàðàçèòàðíûå áîëåçíè,
ÏÏ ïðî÷èå.

Âèäíî ÷òî áîëåçíè ñèñòåìû êðîâîîáðàùåíèÿ çàíèìàþò 1 ìåñòî, áîëüøå âñåãî – èøåìè÷åñêàÿ áîëåçíü ñåðäöà(ÈÁÑ).
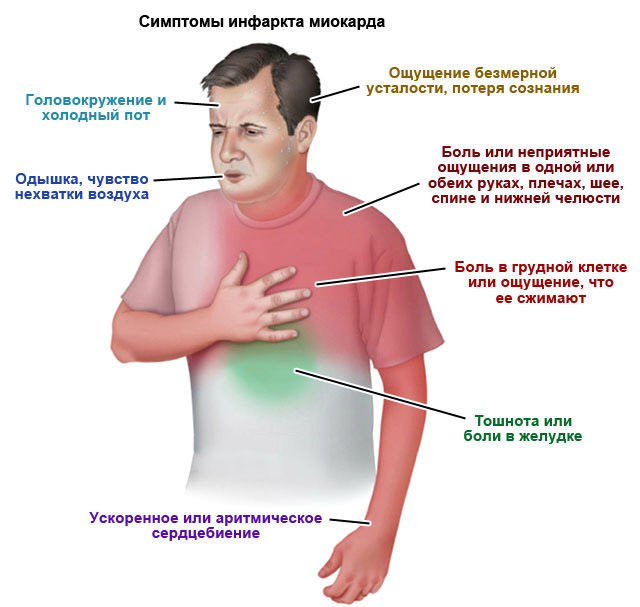
ÈÁÑ ýòî õðîíè÷åñêîå èëè îñòðîå íàðóøåíèå êðîâîñíàáæåíèÿ ìèîêàðäà (ìûøå÷íîãî ñëîÿ ñåðäöà), âîçíèêàþùåå âñëåäñòâèå íåäîñòàòî÷íîãî ñíàáæåíèÿ ñåðäöà êèñëîðîäîì.
Èíûìè ñëîâàìè, ìèîêàðä íóæäàåòñÿ â áîëüøåì êîëè÷åñòâå êèñëîðîäà, ÷åì åãî ïîñòóïàåò ñ êðîâüþ. ÈÁÑ ìîæåò ïðîòåêàòü îñòðî (â âèäå èíôàðêòà ìèîêàðäà), à òàêæå õðîíè÷åñêè (ïåðèîäè÷åñêèå ïðèñòóïû).
Íàïðèìåð åñòü òàêàÿ ôîðìà ÈÁÑ:
Âíåçàïíàÿ ñåðäå÷íàÿ ñìåðòü – âíåçàïíîå ïðåêðàùåíèå ñåðäå÷íîé äåÿòåëüíîñòè, êîòîðîå íàñòóïàåò âñëåäñòâèå ñåðäå÷íîé ïàòîëîãèè â òå÷åíèå 1 ÷àñà îò íà÷àëà ñèìïòîìîâ.  85-90% ñëó÷àåâ âíåçàïíàÿ ñåðäå÷íàÿ ñìåðòü – òÿæ¸ëûé, ìîëíèåíîñíî ïðîòåêàþùèé, âàðèàíò ÈÁÑ.
Ìíîãèõ íå óñïåâàþò ñïàñòè äàæå åñëè ïàöèåíò óæå â ìàøèíå ñêîðîé ïîìîùè.
Áîëåçíü ìîëîäååò, è íå ðåäêîñòü èíôàðêò â 40 è äàæå 30 ëåò.
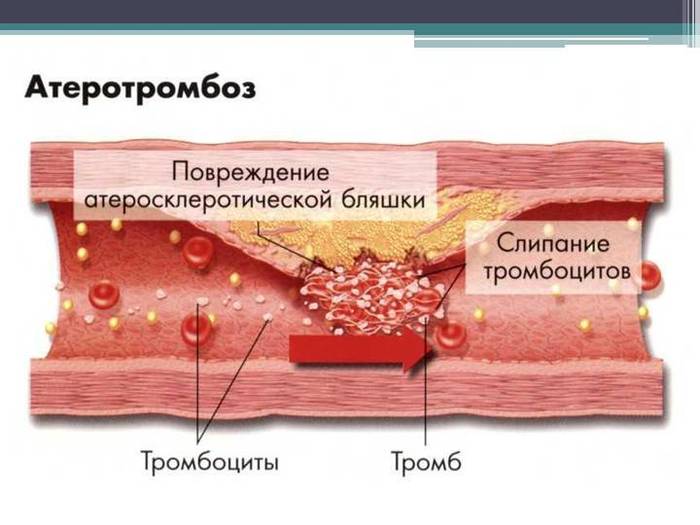
Áîëåå 90% áîëüíûõ ÈÁÑ èìåþò àðòåðèè ïîðàæ¸ííûå àòåðîñêëåðîçîì.
Àòåðîñêëåðîç ïðîòåêàåò ñêðûòíî äëèòåëüíîå âðåìÿ, ïîêà íå ïðèâåä¸ò ê òàêèì îñëîæíåíèÿì, êàê èíôàðêò ìèîêàðäà, ìîçãîâîé èíñóëüò, âíåçàïíàÿ ñìåðòü, ëèáî ê ïîÿâëåíèþ ñòåíîêàðäèè, õðîíè÷åñêîé “ìîçãîâîé” íåäîñòàòî÷íîñòè, ê ïåðåìåæàþùåéñÿ õðîìîòå. Âíåçàïíîå è íåïðåäñêàçóåìîå âîçíèêíîâåíèå ýòèõ îñëîæíåíèé ñâÿçàíî ñ ðàçðûâîì èëè íàäðûâîì îáîëî÷êè àòåðîñêëåðîòè÷åñêîé áëÿøêè, âåäóùèì ê òðîìáîîáðàçîâàíèþ.
Àòåðîñêëåðîç êîðîíàðíûõ àðòåðèé õàðàêòåðèçóåòñÿ ñèìïòîìàìè, êîòîðûå íå âñåãäà ïîáóæäàþò ÷åëîâåêà ñðàçó æå îáðàòèòüñÿ ê âðà÷ó. Ýòè ïðèçíàêè ìîãóò ìàñêèðîâàòüñÿ ïîä äðóãèå çàáîëåâàíèÿ. Î÷åíü âàæíî, êàê ìîæíî ðàíüøå âûÿâèòü èõ è îáðàòèòüñÿ çà ïîìîùüþ.
Òåêñò â êàðòèíêå (ëåíü ïåðåïèñûâàòü).

Äèàãíîñòèêà àòåðîñêëåðîçà.
I. Ëàáîðàòîðíûå ìåòîäû:
Áèîõèìè÷åñêèé àíàëèç êðîâè. Êîëè÷åñòâî îáùåãî õîëåñòåðèíà ñûâîðîòêè êðîâè, òðèãëèöåðèäîâ, õîëåñòåðèíà ëèïîïðîòåèíîâ íèçêîé è î÷åíü íèçêîé ïëîòíîñòè, êîýôôèöèåíòà àòåðîãåííîñòè è ñíèæåíèå õîëåñòåðèíà ëèïîïðîòåèíîâ âûñîêîé ïëîòíîñòè.
Ýëåêòðîôîðåòè÷åñêîå èññëåäîâàíèå ëèïîïðîòåèíîâ ñûâîðîòêè êðîâè (îáû÷íî èñïîëüçóåòñÿ äèñê-ýëåêòðîôîðåç â ïîëèàêðèëàìèäíîì ãåëå) âûÿâëÿåò óâåëè÷åíèå óðîâíÿ ËÏÍÏ è ËÏÎÍÏ è ñíèæåíèå ËÏÂÏ.
Îïðåäåëåíèå ano-B-ïðîòåèíà â ñûâîðîòêå êðîâè âûÿâëÿåò åãî óâåëè÷åíèå.  íîðìå ñîäåðæàíèå àïî-Â-ïðîòåèíà â êðîâè ñîñòàâëÿåò: ó ìóæ÷èí 0.601.38 ã/ë; ó æåíùèí 0.521.29 ã/ë.Ïîâûøåíèå ñîäåðæàíèÿ â êðîâè àïî-Â-ïðîòåèíà àññîöèèðóåòñÿ îáû÷íî ñ âûñîêèì óðîâíåì ËÏÍÏ è ÿâëÿåòñÿ âàæíûì ìàðêåðîì ðèñêà àòåðîñêëåðîçà èëè ïðîÿâëåíèåì óæå ðàçâèâøåãîñÿ àòåðîñêëåðîçà.
Èññëåäîâàíèå êîàãóëîãðàììû ÷àñòî îáíàðóæèâàåòñÿ íàêëîííîñòü ê ãèïåðêîàãóëÿöèè.
II . Èíñòðóìåíòàëüíûå ìåòîäû:
Ýõîêàðäèîãðàôèÿ -äàííûå ýòîãî èññëåäîâàíèÿ âûÿâÿò íàðóøåíèå ñîêðàòèìîñòè ìèîêàðäà.
Óëüòðàçâóêîâîå èññëåäîâàíèå ñåðäöà (ÓÇÈ) – â íîðìå òîëùèíà ñëîÿ èíòèìà-ìåäèà â ñîííûõ àðòåðèÿõ ñîñòàâëÿåò îò 0.6 äî 0.8 ìì, âåëè÷èíà áîëåå 1 ìì ðàññìàòðèâàåòñÿ êàê óòîëùåíèå ýòîãî ñëîÿ, äëÿ èçó÷åíèÿ ñîñòîÿíèÿ êîðîíàðíûõ àðòåðèé ñåé÷àñ ïðèìåíÿåòñÿ âíóòðèêîðîíàðíîå óëüòðàçâóêîâîå èññëåäîâàíèå;
Íàãðóçî÷íûé òåñò (òðåäìèë-òåñò) äëÿ âûÿâëåíèÿ èøåìèè ìèîêàðäà (ïîêîå îíà íå ïðîÿâëÿåòñÿ) è äëÿ îïðåäåëåíèÿ òîëåðàíòíîñòè ê íàãðóçêå;
Ìóëüòèñïèðàëüíàÿ êîìïüþòåðíàÿ òîìîãðàôèÿ äëÿ âûÿâëåíèÿ êàëüöèíîçà êîðîíàðíûõ àðòåðèé;
Êîðîíàðîàíãèîãðàôèÿ «çîëîòîé ñòàíäàðò» â äèàãíîñòèêå èøåìè÷åñêîé áîëåçíè ñåðäöà ýòî èññëåäîâàíèå àðòåðèé ñ ââåäåíèåì êîíòðàñòà äëÿ îïðåäåëåíèÿ ñòåïåíè ñóæåíèÿ ïðîñâåòà ñîñóäà è îáúåìà äàëüíåéøåãî âìåøàòåëüñòâà ïðèì íåîáõîäèìîñòè (àíãèîïëàñòèêà, ñòåíòèðîâàíèå êîðîíàðíûõ àðòåðèé, øóíòèðîâàíèå).
Ýëåêòðîêàðäèîãðàììà -äàííîå èññëåäîâàíèå âàæíî äëÿ âûÿâëåíèÿ ïðèçíàêîâ êîðîíàðíîé íåäîñòàòî÷íîñòè, íàðóøåíèé ðèòìà, ïîñòèíôàðêòíûõ ðóáöîâ è óìåðåííîé ãèïåðòðîôèè.
Ýòî ïåðå÷åíü íåîáõîäèìûõ îáñëåäîâàíèé äëÿ ïðèíÿòèÿ ìåð äëÿ âûÿâëåíèÿ è áîðüáû ñ òàêèì êîâàðíûì íåäóãîì êàê àòåðîñêëåðîç.
Ïîíèìàþ, ÷òî âû óñòàëè.

Äàëüøå áóäåò ïðîùå.
Ôàêòîðû ðàçâèòèÿ ÈÁÑ âêëþ÷àÿ àòåðîñêëåðîç: íåîáðàòèìûå (íåóïðàâëÿåìûå).
Âîçðàñò.
Çàáîëåâàåìîñòü ÈÁÑ âîçðàñòàåò ó ìóæ÷èí ïîñëå 40 -45 ëåò, ó æåíùèí ïîñëå 55 -60 ëåò, â ïîñëåäíèå ãîäû çàáîëåâàíèå ìîëîäååò.
Ïîë.
Äî äîñòèæåíèÿ ïðåêëîííîãî âîçðàñòà ìóæ÷èíû èìåþò çíà÷èòåëüíî áîëüøå øàíñîâ íà âîçíèêíîâåíèå èøåìèè, ÷åì æåíùèíû. Ýòî îáúÿñíÿåòñÿ âûñîêèì óðîâíåì ýñòðîãåíîâ â æåíñêîì îðãàíèçìå, êîòîðûå ïðîòèâîñòîÿò àòåðîñêëåðîòè÷åñêèì èçìåíåíèÿì. Ïîñëå íàñòóïëåíèÿ êëèìàêñà ðàçíèöà â ÷àñòîòå ðàçâèòèÿ çàáîëåâàíèÿ çíà÷èòåëüíî óìåíüøàåòñÿ.
Îòÿãîùåííàÿ íàñëåäñòâåííîñòü.
Èçâåñòíî, ÷òî óâåëè÷åíèå õîëåñòåðèíà â êðîâè ÷àñòî îáíàðóæèâàåòñÿ ó áëèæàéøèõ ðîäñòâåííèêîâ. ýòî áûâàåò ñâÿçàííî ñ îäèíàêîâûìè óñëîâèÿìè æèçíè, ïðèâû÷êàìè ïèòàíèÿ, èíîãäà ïðèîáðåòàåìûìè åù¸ â äåòñòâå. Íî â íåêîòîðûõ ñåìüÿõ ïîâûøåíèå óðîâíÿ õîëåñòåðèíà îáóñëàâëèâàåòñÿ èçìåíåíèÿìè îäíîãî èëè íåñêîëüêèõ ãåíîâ.
Ãèïåðõîëåñòåðèíåìèÿ – õîëåñòåðèí áîëåå 6,2ììîëü/ë, òðèãëèöåðèäû áîëåå 2,9ììîëü/ë, îáóñëîâëåíà íàñëåäñòâåííûìè äåôåêòàìè.
Íàñëåäñòâî áûâàåò ðàçíûì.

Ôàêòîðû ðàçâèòèÿ àòåðîñêëåðîçà: ìîäèôèöèðóåìûå (îáðàòèìûå èëè ÷àñòè÷íî îáðàòèìûå)
Íà ýòî ìû ìîæåì ïîâëèÿòü, è âñå îíè âàæíûå è ìîãóò áûòü ñàìîñòîÿòåëüíîé ïðè÷èíîé èíôàðêòà èëè èíñóëüòà.
Îæèðåíèå, íåðàöèîíàëüíîå ïèòàíèå.
Ñåðäå÷íî-ñîñóäèñòûå ïîðàæåíèÿ ó áîëüíûõ ñ îæèðåíèåì âñòðå÷àþòñÿ â âèäå ñèñòåìíîãî àòåðîñêëåðîçà, íåäîñòàòî÷íîñòè âåíîçíîãî êðîâîîáðàùåíèÿ â íèæíèõ êîíå÷íîñòåé, âûñîêîãî äàâëåíèÿ.
Ýòîìó ñïîñîáñòâóþò âûñîêîå ñòîÿíèå äèàôðàãìû, æèðîâûå îòëîæåíèÿ â ñðåäîñòåíèè, ÷àñòîå ïîâûøåíèå àðòåðèàëüíîãî äàâëåíèÿ.

Íåäîñòàòî÷íîå ïîòðåáëåíèå ïðîäóêòîâ ñîäåðæàùèõ ôîëèåâóþ êèñëîòó, Â12, Â6, ïîâûøàåò óðîâåíü îïàñíîãî áåëêà- ãîìîöèñòåèíà, ñ êîòîðûì ñâÿçàíà ñêëîííîñòü ê òðîìáîçàì è èíôàðêòàì. È òàêîé äåôèöèò – íå ðåäêîñòü ýòî ëþäè, ïåðåíåñøèå îïåðàöèþ íà æåëóäêå, èìåþùèå íèçêóþ èëè íóëåâóþ êèñëîòíîñòü, âåãåòàðèàíöû è îñîáåííî âåãàíû.

Àðòåðèàëüíàÿ ãèïåðòåíçèÿ.
Ïîâûøåííîå àðòåðèàëüíîå äàâëåíèå ÿâëÿåòñÿ íàãðóçêîé íà ñåðäöå, íàðóøàåòñÿ åãî íîðìàëüíàÿ ðàáîòà. Ñåðäöó ïðèõîäèòñÿ äîïîëíèòåëüíî ðàáîòàòü è ýòî ìîæåò ïðèâåñòè ê ãèïåðòðîôèè ìûøö ëåâûõ îòäåëîâ ñåðäöà, ðàçâèòèþ ìûøå÷íîé ñëàáîñòè ñåðäöà, ñåðäå÷íîé íåäîñòàòî÷íîñòè.

Êóðåíèå.
Íèêîòèí, ñîäåðæàùèéñÿ â ñèãàðåòàõ, âûçûâàåò ñïàçì ñîñóäîâ è ïðèâîäèò ê ñíèæåíèþ ýëàñòè÷íîñòè èõ ñòåíîê. À óãàðíûé ãàç òàáà÷íîãî äûìà îáðàçóåò êðåïêóþ ñâÿçü ñ ãåìîãëîáèíîì, îò÷åãî òîò ñòàíîâèòñÿ íåñïîñîáíûì âûïîëíÿòü ñâîè ôóíêöèè. Âñëåäñòâèå ýòîãî êðîâü íàìíîãî õóæå ïåðåíîñèò êèñëîðîä, ÷òî óñóãóáëÿåò èøåìèþ ñåðäå÷íîé ìûøöû.
Ïîýòîìó áîëüíûì ÈÁÑ êóðèòü êàòåãîðè÷åñêè çàïðåùåíî.

Àëêîãîëü.
Îòðèöàòåëüíîå âîçäåéñòâèå àëêîãîëÿ íà ñåðäå÷íî-ñîñóäèñòóþ ñèñòåìó ïðîõîäèò ïî íåñêîëüêèì íàïðàâëåíèÿì:
Âîçäåéñòâóÿ íà ðàñïðåäåëåíèå ýëåêòðîëèòîâ, àëêîãîëü âûçûâàåò íàðóøåíèÿ ðàáîòû êîðîíàðíûõ ñîñóäîâ.
Ïîïàäàÿ â êðîâü, àëêîãîëü âûçûâàåò ãåìîëèç (ðàñïàä ýðèòðîöèòîâ, òåõ ñàìûõ, ÷òî íåñóò êèñëîðîä).
Àëêîãîëü íàðóøàåò ìåõàíèçìû ðåãóëÿöèè ñàõàðà êðîâè, ìåíÿÿ åãî óðîâåíü âïëîòü äî ñîñòîÿíèÿ ãèïîãëèêåìèè.

Ñòðåññû è îòðèöàòåëüíûå ýìîöèè.
Ïñèõîñîìàòè÷åñêèå ôàêòîðû îêàçûâàþò âëèÿíèå íà «ïîâåäåíèå ðèñêà», ïîâûøåíèå ïèùåâîé ïîòðåáíîñòè (íåóìåðåííîå ïîòðåáëåíèå ïðîäóêòîâ ïèòàíèÿ), îæèðåíèå, çëîóïîòðåáëåíèå àëêîãîëåì è êóðåíèåì.
Ïðè ñèëüíûõ ýìîöèÿõ ïðîèñõîäèò ðåçêèé ïîäú¸ì â êðîâè ñîäåðæàíèÿ îñîáûõ ãîðìîíàëüíûõ âåùåñòâ, òàê íàçûâàåìûõ êàòåõîëàìèíîâ, îáëàäàþùèõ âûðàæåííûì äåéñòâèåì íà ñåðäå÷íî-ñîñóäèñòóþ ñèñòåìó. Ïîä âëèÿíèåì ýòèõ âåùåñòâ ðåçêî ó÷àùàåòñÿ ñîêðàòèòåëüíàÿ äåÿòåëüíîñòü ñåðäöà, âîçíèêàþò ñïàçìû ñîñóäîâ, ïîâûøàåòñÿ êðîâÿíîå äàâëåíèå.
Îñíîâíîé ïîñðåäíèê ñòðåññà â îðãàíèçìå ÷åëîâåêà àäðåíàëèí îí îáëàäàåò î÷åíü îïàñíûì ñâîéñòâîì äëÿ îðãàíèçìà – ãåíåðèðóåò àêòèâíûå ôîðìû êèñëîðîäà, êîòîðûå îêèñëÿþò ëèïîïðîòåèí îí ñëèïàåòñÿ, îáðàçóÿ êðóïíûå ÷àñòèöû, êîòîðûå ìîãóò ïðèëèïàòü ê ñòåíêàì ñîñóäîâ è çàêóïîðèâàòü èõ.

Ãèïåðóðèêåìèÿ (ìî÷åâàÿ êèñëîòà áîëåå 0,44ÌÊÌÎËÜ/Ë).
Ïîâûøåíèå ðàñïðîñòðàíåííîñòè ÃÓ ïðåèìóùåñòâåííî ñâÿçàíî ñ ôàêòîðàìè îáðàçà æèçíè, òàêèìè êàê îáèëüíûé ïðèåì áîãàòîé ïóðèíàìè ïèùè (ìÿñà, ãóñèíûõ ïîòðîõîâ, ìîðåïðîäóêòîâ), ôðóêòîçû, çëîóïîòðåáëåíèå àëêîãîëåì, ïðèåì íåáîëüøèõ äîç àöåòèëñàëèöèëîâîé êèñëîòû è ìî÷åãîííûõ òèàçèäîâîãî ðÿäà, ÷òî ìîæåò âûçâàòü ïîäàãðó, êîòîðàÿ òåñíî ñâÿçàíà íå òîëüêî ñ Àà è çàáîëåâàíèÿìè ñîñóäîâ, íî è ñ ñàõàðíûì äèàáåòîì, îæèðåíèåì.
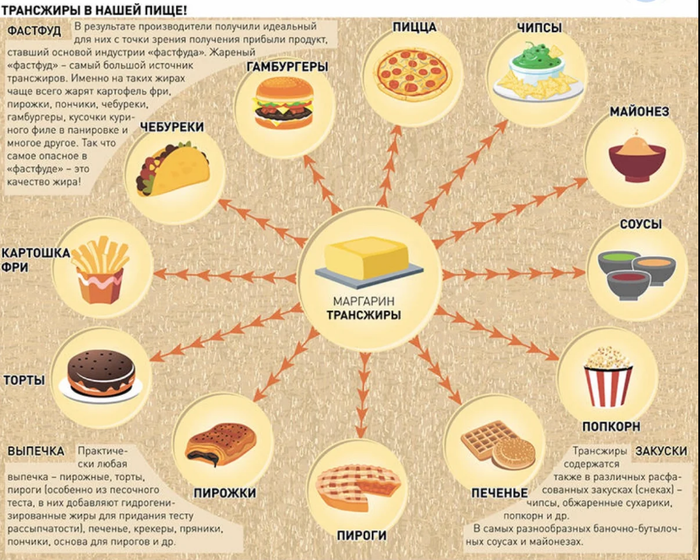
Èñêóññòâåííûå òðàíñæèðû – êîâàðíûå ïðîâîêàòîðû ñåðäå÷íî-ñîñóäèñòûõ çàáîëåâàíèé.
Ïèùåâàÿ ïðîìûøëåííîñòü ïðåâðàùàåò ðàñòèòåëüíûå ìàñëà â òâåðäûå æèðû ïóòåì èõ ãèäðîãåíèçàöèè – ýòî êîãäà ïðè âûñîêèõ òåìïåðàòóðàõ ÷åðåç ðàñòèòåëüíîå ìàñëî ïðîïóñêàåòñÿ âîäîðîä ÷òîáû ñäåëàòü íåíàñûùåííûå ñâÿçè æèðíûõ êèñëîò ìàñëà íàñûùåííûìè. Ãèäðîãåíèçèðîâàííûå èëè ÷àñòè÷íî ãèäðîãåíèçèðîâàííûå ìàñëà ïðèìåíÿþò â ïðîèçâîäñòâå ìàðãàðèíîâ, êóëèíàðíûõ æèðîâ.  ïðîöåññå ãèäðîãåíèçàöèè ó áîëüøîãî ÷èñëà ìîëåêóë ìåíÿåòñÿ ïðîñòðàíñòâåííàÿ ñòðóêòóðà, ïðîèñõîäèò ñìåíà öèñ-êîíôèãóðàöèþ íà òðàíñ-êîíôèãóðàöèþ, òî åñòü îáðàçîâûâàþòñÿ òðàíñèçîìåðû æèðíûõ êèñëîò, êîòîðûå âñòðàèâàþòñÿ â ñòåíêè (ìåìáðàíû) êëåòîê òêàíåé è îðãàíîâ îðãàíèçìà, âêëþ÷àÿ ñòåíêè êëåòêè ãîëîâíîãî ìîçãà, è íàðóøàþò íîðìàëüíîå òå÷åíèå ïðîöåññîâ îáìåíà âåùåñòâ. Ñâÿçü ïîòðåáëåíèÿ òðàíñæèðîâ ñ ðàçâèòèåì èøåìè÷åñêîé áîëåçíè ñåðäöà äîñòîâåðíî óñòàíîâëåíà. Êðîìå òîãî, òðàíæèðû ïîâûøàþò ðèñê äèàáåòà è ðàêà.
 Äàíèè çà 20 ëåò êîëè÷åñòâî ñìåðòåé îò èøåìè÷åñêîé áîëåçíè ñåðäöà ñîêðàòèëîñü íà 50%, áëàãîäàðÿ òîìó, ÷òî íàñåëåíèå Äàíèè åùå â ñåðåäèíå 80-õ ãîäîâ 20 âåêà ñíèçèëî óïîòðåáëåíèå òðàíñ-æèðîâ äî ìèíèìóìà (ñ 6 ãðàììîâ äî 1 ã â ñóòêè).
Ñëåäóåò îòìåòèòü, ÷òî áåçîïàñíîé íîðìû ïîòðåáëåíèÿ òðàíñæèðîâ íå ñóùåñòâóåò, è ÷òî ÂÎÇ ïðèçûâàåò îòêàçàòüñÿ îò ïðîìûøëåííîãî ïðîèçâîäñòâà òðàíñæèðîâ ê 2023 ãîäó, òàê êàê èõ ïîòðåáëåíèå äàæå â ìàëûõ êîëè÷åñòâàõ ìîæåò ïîâûñèòü ðèñê ñåðäå÷íî-ñîñóäèñòûõ è äðóãèõ çàáîëåâàíèé
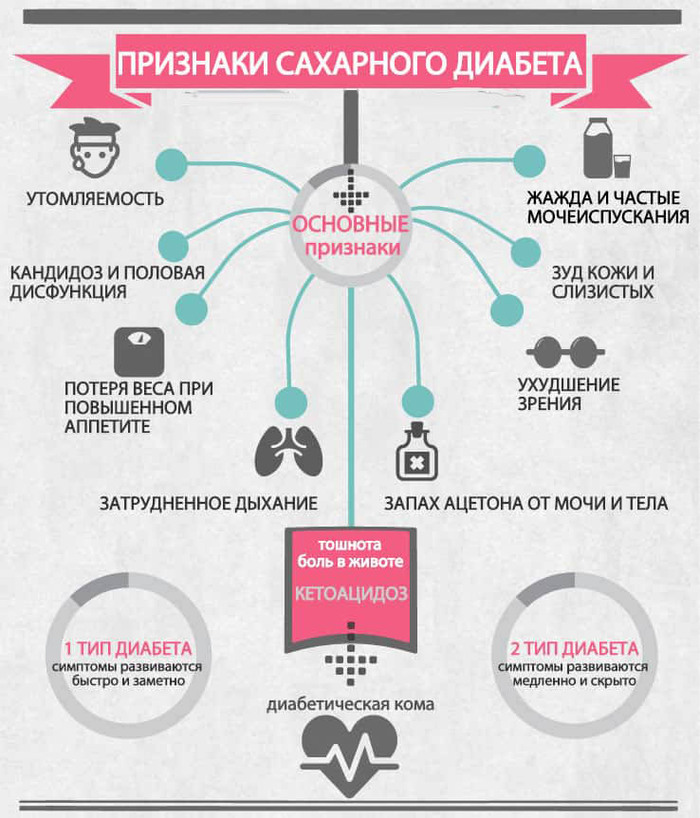
Ñàõàðíûé äèàáåò (ãèïåðãëèêåìèÿ)
Ñàõàðíûé äèàáåò ñ÷èòàåòñÿ «óíèâåðñàëüíîé ìîäåëüþ ðàçâèòèÿ àòåðîñêëåðîçà». Âåäü ó áîëüíûõ äèàáåòîì áåç êîìïåíñàöèè ñàõàðà â êðîâè ïðèçíàêè àòåðîñêëåðîçà ÷àñòî ïðîÿâëÿþòñÿ ñðàçó èíôàðêòîì èëè èíñóëüòîì, è, ê ñîæàëåíèþ, â ìîëîäîì âîçðàñòå. Äàæå äëÿ ýòîé êàòåãîðèè ëþäåé çàëîã ïîëíîöåííîé æèçíè áåç îñëîæíåíèé ýòî êîíòðîëü ñàõàðà â êðîâè, â ýòîì ïîìîæåò èìåííî îãðàíè÷åíèå óãëåâîäû, íî íå íàòóðàëüíûõ æèðîâ.
Ãèïîäèíàìèÿ (íèçêàÿ ôèçè÷åñêàÿ àêòèâíîñòü)
Ñíèæåíèå ôèçè÷åñêîé àêòèâíîñòè ñïîñîáñòâóåò íàðàñòàíèþ ôèçè÷åñêîé ìàññû è ðàçâèòèþ îæèðåíèÿ. Ðåãóëÿðíàÿ ôèçè÷åñêàÿ àêòèâíîñòü ñïîñîáñòâóåò óìåíüøåíèþ õîëåñòåðèíà â êðîâè íå òîëüêî çà ñ÷åò åãî ñæèãàíèÿ, íî è íà ïîñòðîåíèå êëåòî÷íîé ñòåíêè ìûøå÷íîé òêàíè.

Ãèïîòèðåîç
Íåäîñòàòî÷íàÿ âûðàáîòêà ãîðìîíîâ ùèòîâèäíîé æåëåçû. Êàê è â ñëó÷àå ñ ñàõàðíûì äèàáåòîì, ãèïîòèðåîç, ïîìèìî ñâîåãî íåãàòèâíîãî âîçäåéñòâèÿ íà ñîñòîÿíèå êîðîíàðíûõ àðòåðèé, ñïîñîáñòâóåò îæèðåíèþ, ÷òî ÿâëÿåòñÿ, â ñâîþ î÷åðåäü, äîïîëíèòåëüíûì ôàêòîðîì ðèñêà ðàçâèòèÿ èøåìèè è ñâÿçàííûõ ñ íåé îñëîæíåíèé.
Âðåäíûé ðåæèì òðóäà
Ñóùåñòâóåò 2 ãðóïïû îïàñíûõ äëÿ ñåðäöà ïðîôåññèé.
Ïåðâàÿ ãðóïïà ýòî ïðîôåññèè, â êîòîðûõ ñî÷åòàþòñÿ:
Íèçêàÿ ôèçè÷åñêàÿ àêòèâíîñòü.
Ñèòóàöèè, â êîòîðûõ íåîáõîäèìî áûñòðî îöåíèâàòü ïðîèñõîäÿùèå ñîáûòèÿ è ïðèíèìàòü îòâåòñòâåííûå ðåøåíèÿ.
Íåñòè îòâåòñòâåííîñòü çà áîëüøîå êîëè÷åñòâî ëþäåé.
Ñóòî÷íûé ãðàôèê ðàáîòû (ïî 24 ÷àñà â ñóòêè) è íî÷íûå äåæóðñòâà.
Ê ýòîé ãðóïïå ïðîôåññèé îòíîñÿòñÿ: âîäèòåëè, àäìèíèñòðàòîðû, ðóêîâîäèòåëè ñðåäíåãî è âûñøåãî çâåíà, ìíîãî÷èñëåííûå îôèñíûå ðàáîòíèêè è ò.ä.
Êî âòîðîé ãðóïïå – îòíîñÿòñÿ ïðîôåññèè, â êîòîðûõ ñî÷åòàþòñÿ:
Äëèòåëüíîå ïðåáûâàíèå â âåðòèêàëüíîì ïîëîæåíèè (ñòîÿ íà íîãàõ)
Ýìîöèîíàëüíîå íàïðÿæåíèå è êîíöåíòðàöèÿ âíèìàíèÿ.
Âûñîêàÿ ñòåïåíü ëè÷íîé îòâåòñòâåííîñòè ñîòðóäíèêà.
Ñþäà ìîæíî îòíåñòè ïðîäàâöîâ, îõðàííèêîâ, îáñëóæèâàþùèé ïåðñîíàë è âîîáùå ëþáóþ ïðîôåññèþ, ñâÿçàííóþ ñ ïðåäîñòàâëåíèåì óñëóã.
Åñëè ñîîòíåñòè ôàêòîðû ðèñêà ñ “îïàñíûìè äëÿ ñåðäöà ïðîôåññèÿìè” è âîçðàñòîì ëþäåé, çàíÿòûõ â ýòèõ ïðîôåññèÿõ ìîæíî çàìåòèòü, ÷òî â íèõ çàíÿòî ìíîãî ìîëîäûõ. Áèçíåñ â ïîñëåäíåå äåñÿòèëåòèå çíà÷èòåëüíî ïîìîëîäåë. Ñåðüåçíûå è îòâåòñòâåííûå ðåøåíèÿ ñåé÷àñ ïðèíèìàþò ìåíåäæåðû âûñøåãî çâåíà, åäâà äîñòèãøèå 35-ëåòíåãî âîçðàñòà.  îôèñàõ ñóòêàìè ïðîñèæèâàþò ìîëîäûå ëþäè â âîçðàñòå 18-40 ëåò. Ïðè÷åì íè î êàêîé ôèçè÷åñêîé àêòèâíîñòè è ïðàâèëüíîì ïèòàíèè, è ðå÷è íå èäåò.
Çíà÷èòåëüíî óìåíüøèëîñü ïðîèçâîäñòâî, ïîýòîìó òðåòü ìîëîäûõ ëþäåé ðàáîòàåò ïðîäàâöàìè, òðåòü îõðàííèêàìè è åùå òðåòü çàíÿòà â ðàçëè÷íûõ ñôåðàõ îáñëóæèâàíèÿ. Ïîýòîìó ýòî îäíà èç ïðè÷èí ïî÷åìó ÈÁÑ ìîëîäååò.

Î÷àãè õðîíè÷åñêèõ èíôåêöèé è èíôåêöèè (êàðèåñ, âîñïàëåíèå äåñåí, ïî÷åê, íîñîãëîòêå è äð. Âèðóñîì ãåðïåñà, öèòîìåãàëîâèðóñîì).
Âîñïàëèòåëüíûå ïðîöåññû â ïîëîñòè ðòà è òêàíÿõ ïåðèîäîíòà ÷àùå íîñÿò õðîíè÷åñêèé õàðàêòåð è ìîãóò áåññèìïòîìíî ðàçâèâàòüñÿ â òå÷åíèå ìíîãèõ ëåò ïðè îòñóòñòâèè íàäëåæàùåãî ëå÷åíèÿ.  ñâîþ î÷åðåäü ìåñòíûé õðîíè÷åñêèé âîñïàë
