Разрыв перикарда при инфаркте миокарда
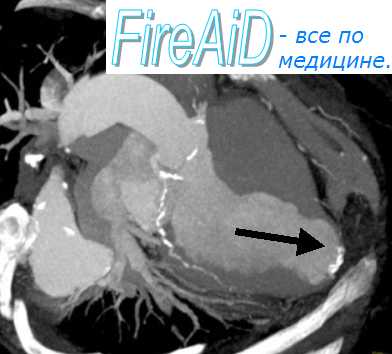
Разрывы сердца при инфаркте миокарда. Причины разрыва сердца при инфаркте миокарда.Эту группу осложнений инфаркта миокарда составляют разрывы свободной стенки сердца (80% от общего числа разрывов) или межжелудочковой перегородки (15%), острая митральная регургитация вследствие разрывов сосочковых мышц (5%) Разрывы сердца возникают при инфаркте миокарда в 3% случаев, чаще в первую неделю (в 50% случаев) первого, как правило, переднего обширного трансмурального «ИМ с зубцом Q» и у пожилых женщин В дальнейшем риск развития разрыва снижается по мере формирования постинфарктного рубца Разрывы сердца являются причиной летальности в 15% случаев и занимают 3-е место после ФЖ и КШ Частота разрывов сердца резко увеличивается по мере старения человека и составляет около 4% у лиц до 50 лет, 20% — у больных в возрасте 50—59 лет, более 30% — у лиц старше 60 лет Вероятность разрыва сердца не зависит от размера зоны некроза С высоким риском развития разрыва сердца связаны пожилой возраст, женский пол, первый передний обширный трансмуральный ИМ с более чем 20% зоной поражения ЛЖ, слабое развитие коллатерального кровообращения, нижняя локализация ИМ, наличие АГ или СД в анамнезе, чрезмерная двигательная активность в острый период ИМ, проведение ТЛТ позднее 14 ч от начала развития ИМ Разрывы сердца обычно происходят в интервале от первых суток ИМ до 3 недель и имеют два пика в первые 24 ч и на 4— 7-й день от начала ИМ Подавляющая часть больных с разрывами сердца гибнет от гемоперикарда в течение нескольких минут Разрывы сердца могут быть • ранними (возникают чаще, в 80% случаев), пик — 3—5-й дни ИМ, когда еще нет рубцевания, • 1-й тип — неожиданное щелевидное нарушение целостности миокарда через всю его толщу,
Выделяют и другие три типа разрывов появляющийся в течение первых 24 ч и охватывающий всю стенку сердца, возникающий вследствие эрозии миокарда в зоне некроза, формирующийся поздно и локализующийся на границе зоны некроза и здоровой ткани Большая часть этих разрывов происходит в первые 1—4 дня (половина — в первые сутки), в период максимальной миомаляции и истончения миокарда (воспалительный приток нейтрофилов в зону ИМ, последующее размягчение и интенсивное рассасывание некротических масс), когда репаративные процессы только начинаются («где тонко, там и рвется») Причины разрывов миокарда истончение стенки ЛЖ, ослабление миокарда в зоне ишемии, выраженный некроз, попадание крови в зону ишемии (что ослабляет миокард); неблагоприятное влияние фибринолитиков на деградацию коллагена и его синтез; абсорбция коллагена вследствие наплыва лимфоцитов в зону ИМ; плохое развитие коллатералей; неадекватное моделирование миокарда; нагрузка на стенку миокарда в «жесткой» зоне некроза в период систолы и разрывы микроструктур миокарда; сохраняющееся высокое АД в первые дни ИМ; поздняя госпитализация (12—24 ч); сохраняющийся кашель, рвота или состояние психодвигательного возбуждения; распространенный ИМ (более 20% площади миокарда); возможное продолжение ИМ (поздние разрывы). Ранние разрывы сердца возникают чаще при обширных «ИМ с зубцом Q», на границе между сокращающимся (нормальным) и некротизированным миокардом. Поздние разрывы чаще возникают в центре острой аневризмы (где нет миокарда, а имеется только перикард). Ранний тромболизис останавливает трансмуральный некроз миокарда и снижает риск разрыва наружной стенки сердца. Разрыв свободной стенки ЛЖ частично вызван и тромболизисом. Так, летальность среди больных, получавших тромболитики, была несколько выше в первые 24 ч и частично обусловлена более частыми разрывами стенки ЛЖ. Чаще возникают разрывы боковой стенки ЛЖ, но может быть и разрыв нижней стенки миокарда. Характеристика больных: возраст старше 60 лет, первый ИМ, отсутствие СН, долговременное повышение интервала ST на ЭКГ, длительная, рецидивирующая боль в грудной клетке, коллапс или медленное снижение АД, или электромеханическая диссоциация. Клинические проявления наружного разрыва сердца зависят от скорости разрыва и представляют катастрофический синдром, приводящий к неминуемой смерти. В ряде случаев может развиваться неполный разрыв миокарда. Тогда в этой зоне формируются тромб и гематома, что предотвращает появление гемоперикарда. Со временем в том месте возникает псевдоаневризма (сообщается с полостью ЛЖ), которую выявляют на ЭхоКГ. Если возникает быстрый и массивный разрыв (и электромеханическая диссоциация), то смерть от гемотампонады сердца наступает мгновенно: больной вскрикивает, хватается за сердце от резчайшей боли (часто в период кашля), теряет сознание и умирает за несколько минут (это самый частый вариант, наблюдается в 80% случаев). В период, предшествующий разрыву стенки ЛЖ, могут появляться: некупируемая (не реагирует на введение ЛС) интенсивная боль в сердце с частой иррадиацией в межлопаточную область, выраженная клиническая симптоматика КШ, обусловленная быстро нарастающей тампонадой сердца. Иногда разрыв миокарда может быть первым проявлением недиагностированного ИМ. На ЭКГ в этот период отмечают признаки обширного ИМ с выраженным повышением сегмента ST и наличием зубца Q в двух и более отведениях. – Также рекомендуем “Классификация разрыва сердца при инфаркте миокарда. Диагностика разрыва сердца.” Оглавление темы “Принципы лечения инфаркта миокарда. Осложнения инфаркта миокарда.”: |
Источник
Перикардит при инфаркте миокарда. Синдром Дресслера.
Выпот в полость перикарда возникает у 25% больных передним обширным ИМ (особенно на фоне ХСН) и чаще определяется на ЭхоКГ Это осложнение обычно не вызывает гемодинамических нарушений, если не возникает тампонада сердца (из-за разрыва стенки желудочка или геморрагического перикардита) Скорость рассасывания выпота мала, разрешается он в течение нескольких месяцев Наличие выпота не исключает сопутствующего перикардита Иногда они могут возникать вместе
Перикардит клинически выявляют у 15% больных с ИМ, тогда как выпот в полость перикарда определяется с помощью ЭхоКГ у трети больных Перикардит, возникающий в течение 1-й недели (чаще в первые 1-3 суток) переднего трансмураль-ного ИМ, называют ранним острым эпистенокардитическим (местным) Он — маркер обширного поражения миокарда Часто осложняется предсердными и желудочковыми аритмиями, ХСН Перикардит в более поздние сроки (после 6 месяцев) — проявление постинфарктного синдрома Дресслера
Ранний (эпистенокардитический) перикардит обусловлен переходом локального воспаления на перикард (некротизированныи миокард подходит непосредственно к нему) Обычно (в 70% случаев) этот «сухой» перикардит не имеет клинических симптомов, и диагноз ставится только благодаря наличию шума трения перикарда по левому краю грудины У части больных (15%), как правило, после купирования первого болевого синдрома при ИМ снова (обычно на 4—5-й день) появляется длительная тупая, давящая и нарастающая боль в сердце («обгоняющая» на несколько часов преходящий систолодиастолический шум трения перикарда) разной интенсивности, указывая на перикардит.
Эта боль (обычно имеющая характер плевральной) может иррадиировать в шею, плечо, спину и левую трапециевидную мышцу, менять свою интенсивность при перемене положения тела (ослабляться в положении сидя и наклоне вперед) и усиливаться при глубоком вдохе кашле или глотании Данную боль можно спутать с болью при постинфарктной Ст и рецидивирующем ИМ Может быть небольшая лихорадка Выпот в полость перикарда возникает редко (в отличие от вирусного перикардита) Но в настоящее время экссудативный перикардит, влияющий на слышимость шума трения перикарда стал возникать чаще, в ранние сроки ИМ и проявляться одышкой, ортопноэ, набуханием вен шеи, расширением границ и глухостью тонов сердца. У ряда больных симптоматики раннего перикардита может и не быть.
Диагностика перикардита. ЭКГ-диагностика перикардита затруднительна вследствие того, что изменения интервала ST и зубца Т обусловлены эволюцией ЭКГ-изменений при ИМ, касающихся ограниченной зоны некроза Часто выявляются нарушения ритма. Классические стадийные изменения ЭКГ в ходе эволюции перикардита в 1-й стадии повышается интервал ST (может иметь «седловидную» форму), зубцы Т положительные, во 2-й стадии подъем интервала ST снижается, зубцы Т положительные или плоские, в 3-й стадии нормализуется интервал ST (опускается до изолинии) и появляются отрицательные зубцы Т (тогда как при ИМ зубцы Т могут стать отрицательными на фоне повышения ST), в 4-й стадии — интервала ST на изолинии, зубцы Т положительные
Рентгенография грудной клетки имеет ограниченную ценность в диагностике данного перикардита ЭхоКГ выявляет наличие выпота в перикарде, что резко повышает вероятность наличия воспаления перикарда на фоне ИМ
Лечение перикардита. Обычно симптомы перикардита уменьшаются после приема больших доз НПВП (аспирина – 500 мг каждые 4—6 ч или индометацина) в течение 3—5 дней. Если после приема аспирина боль не купируется, то внутрь назначают колхицин (0,6 г 2 раза в сутки) или ацетаминофен (0,5 г каждые 6 ч). При отсутствии эффекта применяют ГКС ГКС не назначаются больным с ранним перикардитом из-за того, что они могут неблагоприятно влиять на заживление миокарда (замедляют развитие рубца) и способствовать расширению зоны некроза Эпистенокардитический перикардит мало влияет на прогноз и летальность при ИМ.
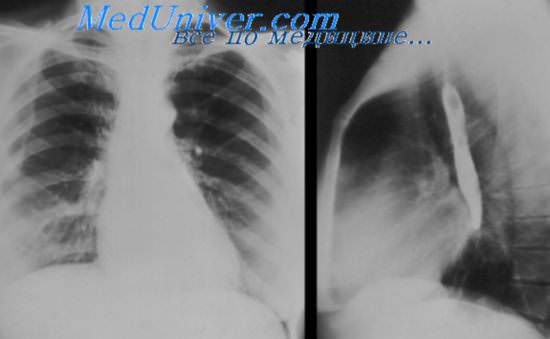
Рентгенография при перикардите
Учебное видео ЭКГ при миокардите, перикардите и ТЭЛА

– Также рекомендуем “Постинфарктный синдром Дресслера. Диагностика и лечение постинфарктного синдрома Дресслера.”
Оглавление темы “Разрыв миокарда. Аневризмы сердца. Постинфарктные тромбоэмболии и перикардиты.”:
1. Лечение разрыва сердца. Разрыв межжелудочковой перегородки.
2. Диагностика разрыва межжелудочковой перегородки. Лечение разрыва межжелудочковой перегородки.
3. Разрывы сосочковых мышц. Диагностика и лечение разрыва сосочковых мышц.
4. Острая дисфункция сосочковых мышц. Митральная регургитация при инфаркте миокарда.
5. Острая аневризма левого желудочка. Клиника аневризмы при инфаркте миокарда.
6. Диагностика аневризмы левого желудочка. Лечение аневризмы левого желудочка.
7. Тромбоэмболические осложнения инфаркта миокарда. Тромбоэмболии при инфаркте миокарда.
8. Венозный тромбоз и ТЭЛА при инфаркте миокарда. Тромбоэндокардит.
9. Перикардит при инфаркте миокарда. Синдром Дресслера.
10. Постинфарктный синдром Дресслера. Диагностика и лечение постинфарктного синдрома Дресслера.
Источник
Осложнением инфаркта миокарда (ИМ) у 20% пациентов становится перикардит – асептическое воспаление сердечной оболочки. Виды перикардита, его диагностика и лечение зависят от срока возникновения после ИМ.
Ранний (эпистенокардитический) перикардит
Воспаление кардиальной сумки, возникающее непосредственно после инфаркта, врачи называют эпистенокардитическим. Термин означает, что перикардит является прямым следствием острого сердечного заболевания. Воспаление оболочек при такой форме редко длится долго (в среднем 3-5 дней) и проходит самостоятельно. Хронизация патологии при раннем постинфарктном перикардите происходит крайне редко.
Поздний перикардит
Когда воспаление перикарда возникает не сразу, а через 2 недели и позже после перенесенного ИМ, тогда его относят к поздней форме заболевания.
Поздний перикардит считают одним из проявлений постинфарктного синдрома (Дресслера), для которого характерны плеврит, эозинофилия (аутоиммунная реакция). Перикардит при синдроме Дресслера протекает длительней, часто рецидивирует. Рецидивы случаются на протяжении 2-х и более лет.

Причины
Возникновение раннего перикардита указывает на трансмуральный (затрагивающий все слои миокарда) характер некротического очага при ИМ. Как раз выделение экссудата из поврежденной сердечной мышцы становится причиной раздражения с последующим локальным воспалением стенок перикарда. Характерно, что при эпистенокардитической форме патологии очаг небольшой, при этом весь перикард в воспалительный процесс не вовлекается. Этим объясняется и относительная легкость симптоматики и ее быстрое исчезновение без медикаментозного, тем более хирургического вмешательства.
Причины и характер воспаления перикарда при синдроме Дресслера совершенно иные:
- При позднем постинфарктном перикардите воспаление серозных оболочек провоцирует аутоиммунная атака, являющаяся ответом на выделение некоторых антигенов, содержащихся в поврежденной сердечной мышце.
- Кроме сердечных оболочек, вырабатывающиеся в результате сенсибилизации антитела повреждают плевру, суставы и даже брюшину. Перикард при синдроме Дресслера воспален обширно, часто полностью.
Симптомы
Ранний перикардит после перенесенного ИМ проявляет себя болевым синдромом различной интенсивности, возникающим на 2-5 день. Чаще болит по левому краю грудины, может отдавать в руку, под лопатку, трапециевидную мышцу с той же стороны. Болевые ощущения максимально усиливаются при глотании, кашле, лежа на спине и, особенно, на пике глубокого вдоха. Напротив, больному становится легче в сидячем положении и при наклоне вперед. На общее состояние развившаяся патология не влияет.
Часто эпистенокардитический перикардит протекает бессимптомно. Интенсивность симптоматики зависит от локализации и обширности некротического очага. Значительные боли возникают при поражениях участков миокарда, расположенных ближе к грудной клетке. При задней и нижней локализации очага, даже обширного, возникший перикардит проявляется слабо.
Синдром Дресслера и сопутствующее ему позднее воспаление сердечной сумки протекает иначе. На первый план выходят неспецифические симптомы:
- Появляется незначительная лихорадка (в редких случаях температура достигает 38 градусов).
- при лабораторной диагностике обнаруживаются признаки воспаления (повышенная СОЭ, лейкоцитоз, гиперглобулинемия, в половине случаев эозинофилия).
- Вовлечение в процесс плевры и суставов проявляются симптомами пневмонии и артралгиями.
Выраженность специфических для перикардита проявлений (одышка, набухание шейных вен, характерные болевые ощущения) при синдроме Дресслера зависят от типа воспаления (фибринозное или экссудативное) и количества жидкости, скопившейся в сердечной сумке.

Диагностика перикардита после инфаркта
Сложность диагностики перикардита в постинфарктный период заключается в схожести симптомов воспаления перикарда с другими патологиями сердца.
Физикальное обследование
Обнаружить ранний постинфарктный перикардит помогает аускультация (выслушивание) у левой части грудины. Обнаруженный при этом шум трения перикарда на фоне характерных болевых ощущений дает основание диагностировать возникшее воспаление. Часто трение перикарда выслушивается позже, когда болевой синдром проходит пик своих проявлений.
Обширное экссудативное воспаление перикарда, которое может возникнуть при синдроме Дресслера, обнаруживается методом перкуссии. При выстукивании левой части грудной клетки выявляется равномерное расширение сердечных границ и приглушенность звукового тона.
Дополнительные методы обследования
Косвенную диагностическую информацию дают различные (общий, развернутый, биохимический) анализы крови только при позднем постинфарктном перикардите, подтверждая факт наличия активного воспалительного процесса и выработки специфических антител. При раннем воспалении сердечной сумки дополнительные обследования не несут диагностической ценности.
Электрокардиограмма
Часто даже при бессимптомном течении раннего перикардита заподозрить развитие этого состояния помогает ЭКГ, которая регулярно проводится в постинфарктном периоде. На возникновение воспаления околосердечной сумки укажут повышение над изолинией интервала ST, который принимает вогнутую или «седловидную» форму. Вторым признаком, характерным для развития перикардита, будет плоский или положительный зубец T в стандартных отведениях. По мере регресса воспалительного процесса ST опускается к изолинии, зубец T становится отрицательным.
Отличия от инфаркта миокарда
Если ранний перикардит сопровождается сильным болевым синдромом, врачам нужно отличить эту патологию от возможного повторного ИМ. Наиболее доступный и информативный метод исследования, позволяющий провести дифференциальную диагностику – проведение и анализ электрокардиограммы. На ЭКГ перикардит и повторный инфаркт будут иметь отличия, отраженные в такой динамике их изменений:
| Перикардит | Инфаркт |
| элевация ST, интервал вогнут книзу | Элевация (подъем) ST, интервал выгнут кверху |
| ST на изолинии, зубец T уплощен | Элевация ST, зубец T инвертирован |
| Спад, а затем подъемом T-волн | Сегмент ST на изолинии, зубец T инвертирован, появление зубца Q |
| Возврат к норме | Стойкий зубец Q, снижение амплитуды R |
ЭКГ на разных фазах перикардита:

ЭКГ на разных стадиях инфаркта:

Ультразвуковые исследования
УЗИ сердца относится к наиболее информативным диагностическим методикам, помогающим распознать развитие перикардита и отличить эту патологию от повторного ИМ. Но ультразвуковое исследование назначается только при сильном и нетипичном болевом синдроме, когда необходимо дифференцировать перикардит и рецидив инфаркта. Обычно специфические болевые ощущения и выявленного шума трения плевры бывает достаточно для диагностики раннего постинфарктного перикардита.
Рентген грудной клетки
Рентгенологическое исследование органов грудной клетки при диагностике эпистенокардитического перикардита не проводится. При развитии синдрома Дресслера и сопровождающего его экссудативного воспаления перикарда диагностическую ценность представляет лишь рентгеноскопическое исследование, дающее возможность оценить степень наполнения сердечной сумки жидкостью и компрессию сердца скопившемся в оболочке экссудатом.
Видео: перикардит сердца
Воспаление сердечной сумки и последствия, к которым может привести эта патология:
МРТ, КТ
Томографические исследования назначаются при тяжелых формах позднего постинфарктного перикардита, особенно если патологический процесс повреждает не только перикард, но и соседние органы, расположенные в грудной полости.
Особенности лечения постинфарктного перикардита
Раннее воспаление перикарда продолжается недолго и особого врачебного вмешательства не требует. Единственным назначением бывает аспирин, реже – индометацин. При перикардите, сопровождающем синдром Дресслера, задачей врачей является не только борьба с воспалением, но и десенсибилизирующие меры.
Как противовоспалительные средства при позднем перикардите применяются НПВП (нестероидные противовоспалительные средства) или глюкокортикоидные гормоны в средних или малых дозировках. В качестве десенсибилизирующих препаратов дополнительно назначают антигистаминные средства.
Осложнения
Эпистенокардитический перикардит осложняется крайне редко. Позднее постинфарктное воспаление сердечной сумки протекает длительнее и тяжелее, но и эта патология, особенно при грамотном и своевременном лечении, проходит без особых последствий.
Редко остаточным явлением после перенесенного перикардита бывает желудочковая или предсердная аритмия.
Прогноз
При постинфарктных перикардитах прогноз зависит в меньшей мере от этих патологий. Основными факторами, влияющими на исход заболевания, являются:
- состояние сердечной мышцы;
- гемодинамика в миокарде;
- степень сердечной недостаточности;
- сопутствующие хронические заболевания.
Воспаления сердечной сумки, возникающие после ИМ, нельзя назвать крайне опасными или тяжелыми патологиями, во всяком случае, на фоне самого инфаркта или сердечной недостаточности. Но при обнаружении у себя подозрительных симптомов, напоминающих описанные выше признаки перикардита, желательно сразу же уведомить об этом своего кардиолога.
Источник
