Профилактика инфаркта миокарда лекция

Профилактика инфаркта миокарда

Под профилактикой инфаркта миокарда подразумевают систему мероприятий, основным направлением которых является предупреждение атеросклероза и исключение, по возможности, факторов риска инфаркта миокарда. Целью профилактики после перенесенного инфаркта миокарда является предотвращение летального исхода, развития повторного инфаркта миокарда и хронической сердечной недостаточности.
Профилактика инфаркта миокарда, как и любого другого заболевания, может быть первичной и вторичной.
Первичная профилактика направлена на предупреждение болезни.
В нее входят стандартные предосторожности, основные из которых:

повышение физической активности, контроль массы тела и отказ от вредных привычек, кроме того, нормализация артериального давления и липидного спектра крови.
Первичная профилактика основывается на соблюдении принципов «здорового образа жизни».
«Три кита», на которых стоит понятие «здоровый образ жизни»
1) правильное питание;
2) физическая активность;
З) отсутствие вредных привычек, т. е. исключение курения и умеренное
употребление алкоголя.

Правильное рациональное питание — это совсем не строгие ограничения в еде или голодовка. Рациональное питание подразумевает полноценное питание, при котором потребляемые и сжигаемые организмом калории уравновешены. Такой способ не оставляет возможности организму копить ненужные жировые отложения. Рациональное питание также подразумевает потребление значительного количества продуктов растительного происхождения, особенно в свежем виде. Здоровое питание также предусматривает переход от жиров животного происхождения на жиры растительного происхождения, переход от жирных сортов мяса на постные, на птицу, рыбу и морепродукты.
Сбалансированное питание обязательно должно содержать в себе все необходимые витамины и микроэлементы, без которых организм человека не может обойтись. Особенно это касается продуктов, богатых калием и магнием, которые крайне необходимы для здоровья сердечной мышцы. Рацион предусматривает наличие большого количества зеленых овощей, корнеплодов, фруктов, рыбы, хлеба грубого помола. Красное мясо заменяется мясом птицы. Кроме того, необходимо ограничить количество потребляемой соли.
Диета также является дешевым методом снижения холестерина в крови. Имеются данные, что при правильной организации питания можно уменьшить уровень холестерина в крови на 10—20%.
Правильно питаться дешевле, чем лечиться!
Физические тренировки

Как утверждают прогрессивные медики, все проблемы сердечно-сосудистой системы, в том числе и инфаркт миокарда, происходят из-за недостаточной загруженности сердечной мышцы. И это вполне естественно, ведь сердце — это такая же мышца, как и все прочие, а, следовательно, она нуждается в постоянных тренировках и нагрузках. Тем не менее, тренировка сердечной мышцы не может быть спонтанной. Ведь если человек физически не развит и не подготовлен, и никогда (или долгое время) не занимался спортивными упражнениями, то не разумно, а в некоторых случаях и опасно взвалить на организм нетипичные для него нагрузки. Занятия спортом должны носить поступательный характер от простого к сложному. В основном рекомендуется тренировка сердца, которую осуществляют с помощью физических упражнений, таких, как ходьба, бег, плавание, катание на лыжах. Необходимо систематически выполнять тренирующие нагрузки умеренной и средней степени тяжести по 30—40 мин в день, или минимум три раза в неделю, обязательно после консультации врача-кардиолога.
Физические нагрузки, кроме тренировки жизненно важных органов, также способствуют снижению веса. Избыточный вес приводит к разбалансировке дыхания (одышке), что, в свою очередь, ведет не только к проблемам с легкими, но и к сердечно-сосудистой недостаточности.
В каждом лишнем килограмме жировой ткани находится множество кровеносных сосудов, что резка увеличивает нагрузку на сердце. Кроме того, избыточный вес способствует повышению артериального давления, развитию сахарного диабета второго типа, и, следовательно, значительно повышает риск развития инфаркта миокарда. Для контроля веса используется специальный показатель индекс массы тела, для его определения вес (в килограммах) нужно разделить на рост (в метрах), возведенный в квадрат. Нормальным является показатель 20-25 кг/м2, цифры 35-29,9 кг/м2 говорят об избыточной массе тела, а выше 30— об ожирении. Контроль индекса массы тела, безусловно, занимает важное место в лечении и профилактике инфаркта миокарда.
Отказ от вредных привычек.
Курение значительно усугубляет картину ишемической болезни сердца. Никотин оказывает сосудосуживающее действие, что крайне опасно. Кроме неблагоприятного воздействия на сердечно-сосудистую систему, курение способствует увеличению риска развития различных патологических процессов в органах дыхания и влияет на возникновение злокачественных новообразований. Риск повторного инфаркта миокарда у курильщиков возрастает в два раза. Любому разумному человеку необходимо отказаться от никотиновой зависимости, которая, к тому же наносит вред и окружающим его людям.
С потреблением алкогольных напитков вопрос стоит не так кардинально (полный отказ), однако умеренность все же необходима. Чрезмерное потребление алкоголя может стать фактором возникновения заболеваний сердца и других органов. Очень часто злоупотребление алкоголем резко увеличивает угрозу развития инфаркта миокарда (особенно после алкогольного эксцесса), а также повышения уровня артериального давления, влияет на возникновение многих заболеваний желудочно-кишечного тракта (цирроза печени) и травм.
допустимое потребление алкоголя (в переводе на чистый спирт) для женщин составляет 15-20 гр., а для мужчин —25—30 гр.
Положительные эмоции
 В современном мире, наполненном негативными факторами, стрессами, очень важно научиться быть уравновешенным, невозмутимым, доброжелательным к окружающим. Зачастую проблемы с сердечно-сосудистой системой наблюдаются у людей, которые не могут достойным образом справляться с проблемами, перегрузками, с нервно-психическим напряжением в окружающей среде (на работе, в общественных местах, в домашней обстановке). Именно у нервно-возбудимых и впечатлительных людей риск возникновения инфаркта миокарда на 25% выше, чем у людей рассудительных и спокойных. Очень важно настроить себя на позитивный лад, заниматься самовнушением, стараться создавать вокруг себя доброжелательную ауру, научиться расслабляться и релаксировать. В некоторых случаях нелишней будет консультация психолога. Многим справляться со стрессовыми ситуациями позволяют новые увлечения, забота о домашних питомцах, общения с друзьями, активная жизнь, полноценный отдых. Говоря об отдыхе, не стоит забывать о полноценном сне. Ночной отдых должен быть не менее 8 часов в сутки.
В современном мире, наполненном негативными факторами, стрессами, очень важно научиться быть уравновешенным, невозмутимым, доброжелательным к окружающим. Зачастую проблемы с сердечно-сосудистой системой наблюдаются у людей, которые не могут достойным образом справляться с проблемами, перегрузками, с нервно-психическим напряжением в окружающей среде (на работе, в общественных местах, в домашней обстановке). Именно у нервно-возбудимых и впечатлительных людей риск возникновения инфаркта миокарда на 25% выше, чем у людей рассудительных и спокойных. Очень важно настроить себя на позитивный лад, заниматься самовнушением, стараться создавать вокруг себя доброжелательную ауру, научиться расслабляться и релаксировать. В некоторых случаях нелишней будет консультация психолога. Многим справляться со стрессовыми ситуациями позволяют новые увлечения, забота о домашних питомцах, общения с друзьями, активная жизнь, полноценный отдых. Говоря об отдыхе, не стоит забывать о полноценном сне. Ночной отдых должен быть не менее 8 часов в сутки.
Чрезвычайно важно контролировать состояние липидного спектра крови. Уровень холестерина в крови определяется в рамках липидного спектра крови и является основным из них. При повышенном уровне холестерина назначается курс лечения специальными препаратами.
Повышение артериального давления характеризуется риском возникновения осложнений ишемической болезни сердца, в основном инфаркта миокарда. Повышенное артериальное давление ощутимо повышает нагрузку на сердце. Следует тщательно контролировать уровень артериального давления. Оптимальным считается уровень систолического (верхнего) артериального давления ниже 140 мм.рт.ст., а диастолического (нижнего) – не выше 90 мм.рт.ст. Более высокие цифры опасны и требуют коррекции схемы приема препаратов, понижающих давление.
Кроме средств для лечения артериальной гипертонии, в целях профилактики инфаркта миокарда могут быть назначены препараты, уменьшающие уровень сахара и липидов в крови, а также лекарства, снижающие свертывание крови и улучшающие мозговой кровоток, нормализующие обменные процессы в тканях головного мозга и т. п.
Развитие сахарного диабета или нарушенной толерантности к глюкозе влияет на увеличение риска возникновения сердечно-сосудистых осложнений. Таким образом, тщательный контроль за уровнем сахара крови сопровождается значительным снижением риска заболеваний сердца, предотвращая также риск повторного инфаркта миокарда.
Вторичная профилактика после перенесенного инфаркта миокарда имеет своей целью предотвращение летального исхода, развития повторного инфаркта миокарда и хронической сердечной недостаточности.
Отдаленный прогноз после перенесенного инфаркта миокарда определяется следующими факторами:
– возрастом больного;
– тяжестью и распространенностью стенозирующего атеросклероза коронарных артерий;
– наличием потенциально опасных для жизни аритмий;
– наличием и степенью выраженности ишемии миокарда;
– наличием гиперхолестеринемии;
– проходимостью инфаркт-связанной коронарной артерии;
– степенью дисфункции левого желудочка.
Исходя из вышеизложенного, для вторичной профилактики после ИМ рекомендуются следующие лекарственные препараты: непрямые антикоагулянты (варфарин и др.); аспирин; В-адреноблокаторы; антагонисты кальция (верапамил, дилтиазем); ингибиторы ангиотензинпревращающего фермента (у больных с явлениями сердечной недостаточности в остром периоде инфаркта миокарда); амиодарон (кордарон) (у больных с опасными желудочковыми аритмиями) и гипохолестеринемические препараты из группы статинов.
Проверенным «золотым стандартом» в лекарственной профилактике ишемической болезни сердца, инфаркта миокарда является ацетилсалициловая кислота. Профилактика проводится как у пациентов с сердечно-сосудистыми заболеваниями, так и у пациентов из группы высокого риска (курящие мужчины старше 45 лет), для предупреждения как первичного, так и повторного инфаркта. В этом смысле актуальна способность ацетилсалициловой кислоты предупреждать образование тромбов — одной из причин развития инфаркта миокарда. Выраженность эффекта ацетилсалициловой кислоты зависит от дозы. При низких дозах имеется выраженный антитромботический эффект. Профилактический эффект аспирина достигается при использовании дозы 75—150 мг/сут. Аспирин можно принимать длительно, на протяжении всей последующей жизни.
Режимные мероприятия и контроль над сопутствующими заболеваниями рассматриваются как неотъемлемый и важный компонент профилактики повторных инфарктов.
Итак, человеку, перенесшему инфаркт миокарда, необходимо:
– держать кровяное давление на уровне ниже 140 мм рт. ст. и ниже 90 мм рт. ст.
– не прибавлять в весе, а если он превышает норму, то снижать его.
– необходимо более внимательно относиться к своему образу жизни и привычкам, к диете и повседневной физической активности
Противостоять грозным сердечным заболеваниям возможно. Многое зависит от нас самих. Уделяя внимание своему здоровью и образу жизни, возможно, свести риск сердечно-сосудистых катастроф к минимуму.
Смертность от инфаркта миокарда составляет 30—35%. Приблизительно 20% пациентов с диагнозом инфаркт миокарда умирают, не успев попасть в больницу. Еще 15% пациентов с инфарктом умирают уже в стенах больничного заведения. Чтобы не попасть в печальную статистику, чтобы избежать длительного лечения, восстановления, а также осложнений после перенесенного инфаркта миокарда, желательно выполнять все профилактические меры, а при констатации любых отклонений, связанных с сердечной мышцей, стоит обязательно нанести визит кардиологу. Людям, чей возраст приближается к 40 годам, даже без жалоб на сердечную мышцу, посещать кардиолога раз в год (профилактическое ЭКГ).
Врач-кардиолог
МБУЗ «Губкинская ЦРБ» Н. Е. Чуева
Источник

Инфаркт миокарда
– одна из наиболее актуальных проблем
практического здравоохранения.
Еще в 1969 году в
Женеве на заседании исполкома ВОЗ в
протоколе записано: «Коронарная болезнь
сердца достигла огромного распространения,
поражая все более молодых людей. В
последующие годы это приведет человечество
к величайшей эпидемии, если мы не будем
в состоянии изменять эту тенденцию на
основе изучения причин и профилактики
данного заболевания».
Ишемическая болезнь
сердца была названа болезнью XX
века. По данным ВОЗ около 500 человек на
100000 населения в возрасте от 50 – 54 лет
умирают от инфаркта миокарда. В последние
годы смертность от инфаркта миокарда
несколько снижается в США и ряде
европейских стран, но она по прежнему
занимает 1 место в структуре смертности.
В 20% случаев
заболевание имеет летальный исход,
причем 60-70% погибают в первые 2 часа
болезни. Госпитальная летальность 10%.
Поэтому фельдшеру необходимо знать
проявление болезни и уметь оказывать
неотложную помощь. Мужчины болеют чаще,
чем женщины: до 50 лет в 5 раз, после 60 лет
в 2 раза. Средний возраст больных 45-60
лет. В последние годы отмечается
«омоложение». Инфаркт миокарда уносит
молодых мужчин, не достигших 40-летнего
возраста.
Инфаркт миокарда
– наиболее тяжелая форма ИБС,
характеризующаяся развитием некроза
в сердечной мышце, вследствие нарушения
коронарного кровообращения. Термин
предложен П. Мари в 1896 году (Франция).
В 1903 году клинику
подробно описал В.П. Образцов и Н.Д.
Стражеско – отечественные терапевты.
Какова причина инфаркта?
Этиология
Чаще всего причина
оказывается атеросклероз коронарных
артерий – (90 % людей старше 60 лет страдают
атеросклерозом, в современных условиях
атеросклероз отмечается чаще у 25-35 –
летних).Гипертоническая
болезнь.
Инфаркт миокарда
возникает у 26-35% больных гипертонической
болезнью.
Нервно-психические
нагрузки.Физическое
перенапряжениеПовышение
свертываемости крови – тромбоз
коронарных артерий.
Непосредственной
причиной ИМ с зубцом Q
является тромболитическая окклюзия
коронарной артерии. При ИМ без зубца
Q
окклюзия неполная, наступает быстрая
реперфузия (спонтанный лизис тромба
или уменьшение сопутствующего спазма
коронарной артерии) или причиной ИМ
является микроэмболия мелких коронарных
артерий тромбоцитарными агрегатами.
Факторы
риска
Гиподинамия –
(Гете «Праздная жизнь» – это преждевременная
старость, сидячий образ жизни, транспорт,
телевизор и т. д.)Ожирение. По данным
ВОЗ избыточным весом страдают более
50% женщин, более 30% мужчин, более 15% детей.
Люди с ожирением живут в среднем на 10
лет меньше.Курение. Вероятность
инфаркта миокарда в 6-12 раз больше, чем
у некурящих. В соседней Финляндии
курение уносит ежегодно 630 жизней мужчин
в возрасте 35-64 лет.Алкоголь. (50%
летальных исходов связано с алкоголем).
Инженер П. 40 лет, страдал редкими
признаками стенокардии. Однажды после
ответственного задания зашел к знакомым,
выпил 100 гр. коньяка. По дороге домой
скончался на улице. Злоупотребление
алкоголем в большинстве случаев
объясняет причину ранних инфарктов
(до 40 лет).Наследственная
предрасположенность. Оказывает влияние
в 25 % случаев. Нередко встречаются так
называемые «семейные инфаркты».Сахарный диабет.
В целом инфаркт
миокарда – это болезнь цивилизации,
так как в крупных городах болеют чаще,
чем в малых и на селе. На селе в 10-12 раз
меньше, чем в городах. Установлено, что
инфаркты миокарда и внезапная смерть
встречаются в течение 10 лет у 25% людей
при наличии факторов риска, а среди
остального населения того же пола и
возраста в 4 раза реже.
Клиника
В клинике различают
стадии:
Прединфаркная
Острая
Подострая
Рубцевание
Классификация
По глубине
поражения
(на основе данных электрокардиографического
исследования):
Трансмуральный
или крупноочаговый («Q-инфаркт»)
– с подъемом ST
в первые часы заболевания и формированием
зубца Q
в последующем
По клиническому
течению:
Неосложненный
инфаркт миокардаОсложненный
инфаркт миокарда
По локализации:
Инфаркт левого
желудочка (передний, задний или нижний,
перегородочный)Инфаркт правого
желудочка
Различают 2
основных варианта инфаркта миокарда
(ИМ): «ИМ
с зубцом Q»(или Q
– инфаркт») и «ИМ
без зубца Q»
.
Синонимы термина
ИМ с зубцом Q:
мелкоочаговый, субэндокардиальный,
нетрансмуральный или даже «микроинфаркт»
(клинически и по ЭКГ эти варианты ИМ
неотличимы).
Инфаркт
миокарда проявляется в следующих
клинических формах:
Типичная болевая
– ангинознаяАстматическая
Гастралгическая
(абдоминальная)Безболевая
(аритмическая)Церебральная
Латентная
(малосимптомная)
Клиническая
картина типичной формы

Основными симптомами
инфаркта миокарда являются боли. Боли
сжимающего, давящего, жгучего характера,
локализуются за грудиной, иррадирующие
в левую половину тела (левую руку, плечо,
лопатку, левую половину нижней челюсти,
межлопаточную область). В отличии от
стенокардии, боли интенсивнее, длительнее
(от 30-40 мин и более), не купируются
нитроглицерином. Как правило, у лиц
пожилого и старческого возраста
появляется одышка, удушье, слабость.
Нередко появляется холодный липкий
пот.
Характерным
является чувство страха смерти. Больные
так и говорят в последующем: «Я думал,
что пришел конец». Они или боятся
пошевелиться или стонут, мечутся. Вот,
как описал боль при инфаркте миокарда
Нодар Думбадзе в романе «Закон вечности»:
«Боль возникла в правом плече. Затем
она поползла к груди и застряла где-то
под левым соском. Потом будто чья-то
мозолистая рука проникла в грудь,
схватила сердце и стала выжимать его
словно виноградную гроздь. Выжимала
медленно, старательно: раз-два, два-три,
три-четыре… Наконец, когда в выжатом
сердце не осталось и кровинки, та же
рука равнодушно отшвырнула его, сердце
остановилось. Нет сперва оно упало вниз,
как падает налетевший на оконное стекло
воробушек, забилось, затрепетало, а
потом уже затихло. Но остановившееся
сердце – это еще не смерть – это широко
раскрытые от неимоверного ужаса глаза,
мучительное ожидание: забьется вновь
или нет проклятое сердце?»
По симптоматике
острейшей фазы инфаркта миокарда
выделяют следующие клинические варианты:
Болевой –
типичное
клиническое течение, основным проявлением
при котором служит ангинозная боль, не
зависящая от позы и положения тела, от
движений и дыхания, устойчивая к
нитратам; боль имеет давящий, душащий,
жгущий или раздирающий характер с
локализацией за грудиной, во всей
передней грудной стенки с возможной
иррадиацией в плечи, шею, руки, спину,
эпигастальную область; характерны
сочетания с гипергидрозом, резкой общей
слабостью, бледностью кожных покровов,
возбуждением, двигательным беспокойством.
Абдоминальный
–
проявляется сочетанием эпигастральных
болей с диспептическими явлениями –
тошнотой, не приносящей облегчения
рвотой, икотой, отрыжкой, резким вздутием
живота; возможна иррадиация болей в
спину, напряжением брюшной стенки и
болезненность при пальпации в эпигастрии.
Атипичный болевой
– при котором болевой синдром имеет
атипичный характер по локализации
(например, только в зонах иррадиации –
горле и нижней челюсти, плечах, руках
и т. д.) и/или по характеру.
Астматический
– единственным
признаком, при котором является приступ
одышки, являющийся проявлением острой
застойной сердечной недостаточности
(сердечная астма или отек легких)
Аритмический
– при котором
нарушения ритма сердца служат единственным
клиническим проявлением или преобладают
в клинической картине.
Цереброваскулярный
– в клинической
картине которого преобладают признаки
нарушения мозгового кровообращения
(чаще – динамического): обморок,
головокружение, тошнота, рвота; возможна
очаговая.
Малосимптомный
(бессимптомный)
– наиболее сложный для распознавания
вариант, нередко диагностируется
ретроспективно по данным ЭКГ.
Диагностические
критерии
На догоспитальном
этапе оказания медицинской помощи
диагноз острого инфаркта миокарда
ставиться на основании наличия
соответствующих:
Клинической
картиныИзменений
электрокардиограммы.

Клинические
критерии:
При болевом варианте
инфаркта диагностическим значением
обладают:
интенсивность (в
случаях, когда аналогичные боли возникали
ранее, при инфаркте они бывают необычно
интенсивными).
продолжительность
(необычно длительный признак, сохраняющийся
более 15-20 мин.)
поведение больного
(возбуждение, двигательное беспокойство)
неэффективность
сублигвального приема нитратов.
Электрокардиографические
критерии – изменения,
служащие признаками:
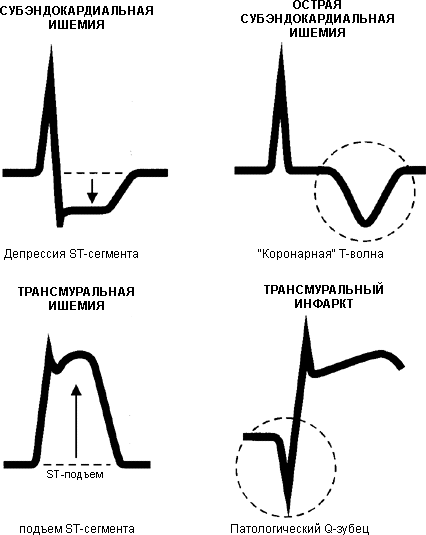
повреждения
– дугообразный подъем сегмента ST
выпуклостью вверх, сливающийся с
положительным зубец Т или переходящий
в отрицательный зубец Т (возможна
дугообразная депрессия сегмента ST
выпуклостью вниз)крупноочагового
или трансмурального инфаркта –
появление патологического зубца Q
и уменьшение амплитуды зубца R
или исчезновение зубца R
и формирование QS.мелкоочагового
инфаркта –
появление отрицательного симметричного
зубца Т
Биохимические
маркеры некроза миокарда
Основным маркером
возникновения некроза миокарда является
повышение уровня сердечных тропонинов
Т и I.
Повышения уровня тропонинов (и последующая
динамика) является наиболее чувствительным
и специфичным маркером ИМ (некроза
миокарда) при клинических проявлениях,
соответствующих наличию острого
коронарного синдрома (повышения уровня
тропонинов может наблюдаться при
повреждении миокарда «неишемической»
этиологии: миокардит, ТЭЛА, сердечная
недостаточность, ХПН).
Определение
тропонинов позволяет выявить повреждение
миокарда примерно у одной трети больных
ИМ, не имеющих повышения МВ КФК. Повышение
тропонинов начинается через 6 часов
после развития ИМ и остается повышенным
в течение 7 – 14 дней.
«Классическим»
маркером ИМ является повышение активности
или увеличение массы изофермента МВ
КФК («кардиоспецифичный» изофермент
креатинфосфокиназа). В норме активность
МВ КФК составляет не более 3 % от общей
активности КФК. При ИМ отмечается
повышение МВ КФК более 5 % от общей КФК
(до 15 % и более). Достоверная пожизненная
диагностика мелкоочагового ИМ стала
возможной только после введения в
клиническую практику методов определения
активности МВ КФК.
Эхокардиография.
Для выявления зон
нарушения регионарной сократимости
широко используют эхокардиографию.
Кроме выявления участков гипокинезии,
акинезии или дискинезии, эхокардиографическим
признаком ишемии или инфаркта является
отсутствие систолического утолщения
стенки левого желудочка (или даже его
утоньшения во время систолы). Проведение
эхокардиографии позволяет выявить
признаки ИМ задней стенки, ИМ правого
желудочка, определить локализацию ИМ
у больных с блокадой левой ножки. Очень
важное значение имеет проведение
эхокардиографии в диагностике многих
осложнений ИМ (разрыв папиллярной мышцы,
разрыв межжелудочковой перегородки,
аневризма и «псевдоаневризма» левого
желудочка, выпот в полости перикарда,
выявление тромбов в полостях сердца и
оценка риска возникновения тромбоэмболий).
Лечение
неосложненного инфаркта миокарда
Общий план ведения
больных с ИМ
можно представить в следующем виде:
Купировать болевой
синдром, успокоить больного, дать
аспирин.Госпитализировать
(доставить в БИТ).Попытка восстановления
коронарного кровотока (реперфузия
миокарда), особенно в пределах 6-12 часов
от начала ИМ.Мероприятия,
направленные на уменьшение размеров
некроза, уменьшение степени нарушения
функции левого желудочка, предупреждение
рецидивирования и повторного ИМ,
снижение частоты осложнений и смертности.
Купирование
болевого синдрома
Причиной боли при
ИМ является ишемия жизнеспособного
миокарда. Поэтому для уменьшения и
купирования боли используют все лечебные
мероприятия, направленные на уменьшение
ишемии (снижение потребности в кислороде
и улучшение доставки кислорода к
миокарду); ингаляция кислорода,
нитроглицерин, бета-блокаторы. Сначала,
если нет гипотонии, принимают нитроглицерин
под язык (при необходимости повторно с
интервалом 5 мин.). При отсутствии эффекта
от нитроглицерина средством выбора для
купирования болевого синдрома считается
морфин – в/в через каждые 5-30 мин. до
купирования боли. Кроме морфина, чаще
всего используют промедол – в/в В
большинстве случаев к наркотическим
анальгетикам добавляют реланиум (под
контролем АД).
При трудно
поддающемся купированию болевом синдроме
используют повторное введение
наркотических анальгетиков, применение
инфузии нитроглицерина, назначение
-блокаторов.
При отсутствии противопоказаний как
можно раньше назначают -блокаторы:
пропранолол (обзидан) в/в 4 раза в день;
метопролол – в/в, далее метопролол внутрь
3-4 раза в день.
Внутривенную
инфузию нитроглицерина назначают при
некупирующемся болевом синдроме,
признаках сохраняющейся ишемии.Всем больным при
первом подозрении на ИМ показано более
раннее назначение аспирина (первую
дозу аспирина 300-500 мг надо разжевать и
запить водой).
При необходимости
проводить реанимационные мероприятия
– электроимпульсная терапия, дефибриляция
– разряд 5500-7700 в ИВЛ, массаж сердца,
адреналин внутрисердечно при остановке
сердца.
Необходимо
интенсивное, динамическое, кардиомониторное
наблюдение за больным, контроль
показателей гемодинамики, диуреза,
деятельности кишечника. По состоянию
больных переводят через 3-5 суток в общую
палату.
Новая глава в
медицине – хирургическое лечение ИБС
и инфаркта миокарда с помощью восстановления
кровотока.
Лечение.
Госпитальный этап
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
