Проблемы с сердцем после инсульта

Чувствуете, как болит сердце после инсульта — сразу обращайтесь за помощью к врачу, нет возможности стать на учет к специалисту — вызывайте скорую помощь и требуйте госпитализацию. Инсульт — коварное и опасное заболевание, способное испортить жизнь людям в возрасте от 40 лет. И что самое страшное – инсульт все чаще встречается у молодых людей в возрасте от 25 лет. Описание симптомов, осложнений и методов лечения этого заболевания читайте в сегодняшнем обзоре.
Инсульт — дегеративное нарушение процесса кровообращения в человеческом мозге. Суть заболевания в том, что в мозгу происходит недостаточная циркуляция крови, насыщенной кислородом и важными микроэлементами. Из-за этого мышечная сила и функциональность теряется, нарушается координация движений частей тела, тактильной чувствительности, искажается или вовсе пропадает речь, в отдельных случаях больной может впасть в кому, в худшем случае умереть. И если ощущаете, что болит сердце после инсульта — сразу обращайтесь за помощью к врачу.
Виды
В клинической практике наблюдают следующие формы инсульта:
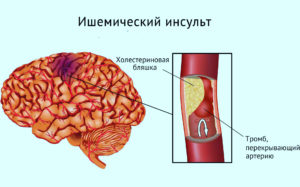
Ишемический (самый распространенный) — из-за недостаточной циркуляции в мозгу крови, вызванной выросшим тромбом (бляшкой) в сосудах или эмболой, оторвавшимся тромбом из другой части тела.
Геморрагический — кровь «пробивает» тонкие стенки сосудов и попадает непосредственно в мозг, вызывая его повреждение.
 Причины
Причины
Основными причинами инсульта являются следующие факторы:
- Стабильное высокое артериальное давление. Слабый, тонкие стенки сосудов не выдерживают высокого давления, они «рвутся» и кровь попадает в ткани мозга.
- Сопутствующие заболевания сердца (миокардит, аритмия, ишемия).
- Большая концентрация холестерина в крови, который способен образовывать бляшки и тромбы в ссудах.
- Аневризма сосуда в мозгу.
- Плохая свертываемость крови, способная вызвать закупорку сосуда.
- Лишний вес и ожирение.
- Вредные привычки (алкоголь, сигареты, наркотики).
Первые симптомы
Первым признаком инсульта может стать резкое повышение артериального давления. Типичными симптомами являются потеря речи, снижается тонус мышц (лицо, руки, ноги), нарушается координация движений тела.
Сопутствующими признаками инсульта могут быть головные боли, тошнота и рвота, повышение температуры тела, слабость, болит сердце после инсульта, головокружение.
Диагностика
Для диагностирования этого заболевания используют:
- МРТ мозга
- Ультразвуковое исследование сосудов мозга
- Компьютерная томография
- Забор крови на содержание холестерина и сахара
- ЭхоКГ
Осложнения
После перенесенного инсульта могут возникнуть следующие осложнения:
Нарушение координации движения частей тела — это самое частое осложнение после перенесенного инсульта. В зависимости от того, какой участок мозга повредит болезнь, будет нарушен физический тонус мышц лица, ноги, руки, пальцев или нескольких конечностей сразу. Больной не может сам передвигаться, полноценно принимать пищу, в редких случаях дышать.
Частичное или полное нарушение артикуляции речи. Также часто сопровождает больного после перенесенного инсульта.
Когнитивные нарушения и психоэмоциональные расстройства. У больного может существенно понизится интеллект, восприятие действительности, развивается деменция (слабоумие), теряется память. Все это сопровождается частой сменой настроения и развитием депрессии.
 Лечение
Лечение
После оказания доврачебной помощи больному и его госпитализации проводят клиническое лечение в стационаре. Если помощь была оказана правильно и быстро, было стабилизированно давление и устранено кислородное голодание, то в больнице есть шанс восстановить как-можно больше пораженных участков мозга. Для этого проводятся следующие мероприятия:
- Тромболитическая терапия — внутривенно вводится препарат, активирующий биохимические реакции, «разжижающие» тромбы. Процедура имеет ряд противопоказаний, поэтому подходит не всем.
- Антитромбоцитарные средства. Применяют тромболитики после проведенной тромболитической терапии (Фибринолизин, Стрептокиназа, Урокиназа).
- Ликвидация отека и восстановление клеток мозга. Применяют диуретические препараты для снятия отека.
Уход за больным
Как правило, больной перенесший инсульт, направляется в реабилитационные центры, где получает комплексный уход и восстановление. С пациентами работают психологи и реабилитаторы речи, назначается курс медикаментозных препаратов, речевая терапия, массаж и гидромассаж.
Как жить после инсульта?
В 55% случаях перенесенного инсульта больные идут на поправку после проведенного комплексного лечения и периода восстановления. Все зависит на сколько оперативно будет проведена доврачебная помощь и госпитализация больного. Также важно соблюдение здорового образа жизни, правильное питание, соблюдение всех указаний врача.
Источник
Л.С. Манвелов
кандидат медицинских наук
ГУ Научный центр неврологии РАМН
Вопреки довольно распространенному мнению, инсульт (от латинского слова insultus – приступ), или острое нарушение мозгового кровообращения, встречается не только у пожилых, но и у молодых людей и даже у детей. В России ежегодно инсульт поражает более 400 тыс. человек. Почти половина из них умирает в течение года, к труду возвращается лишь около 20% заболевших. Это связано с развитием грубых нарушений речи, движений, чувствительности, координации, походки и ряда других функций.
Различают два вида инсульта: ишемический (инфаркт мозга) и геморрагический (кровоизлияние в мозг, а также субарахноидальное кровоизлияние). Ишемический инсульт, как правило, развивается при острой недостаточности кровоснабжения участка головного мозга. Ишемический инсульт встречается в 4 раза чаще, чем геморрагический. Одной из ведущих причин этого страдания являются заболевания сердца, ухудшающие его работу, в результате чего нарушается кровоток в артериях и уменьшается кровоснабжение мозга.
Другой причиной инсульта при заболеваниях сердца является тромбоэмболия, когда в полостях сердца (чаще всего при сердечной недостаточности) образуются сгустки – тромбы. От них отрываются кусочки, которые переносятся с током крови и могут закупорить сосуды мозга. Сердечная недостаточность – причина примерно пятой части ишемических инсультов, а ишемическая болезнь сердца увеличивает риск развития ишемического инсульта вдвое. К числу заболеваний, которые могут привести к образованию внутрисердечных тромбов и тромбоэмболии, принадлежат инфаркт миокарда, ревматизм, ишемическая болезнь сердца, артериальная гипертония и др. Тромбы могут образоваться при рубцовых изменениях и обызвествлении клапанов сердца, при нарушениях ритма сердца (аритмиях). Вследствие этих причин сердечные камеры (предсердия и желудочки) не полностью освобождаются от крови, выталкиваемой в крупные сосуды, и переполняются ею, что создает условия для возникновения тромбов. Мерцательная аритмия при хронической ишемической болезни сердца обусловливает возникновение около 50% случаев кардиоэмболического инсульта. К тому же у 10-15% этих больных обнаруживают так называемые “немые” инфаркты мозга, которые клинически никак не проявляются. Риск развития инсульта увеличивается и при гипертрофии левого желудочка сердца – утолщении его стенки, что обычно наблюдается при артериальной гипертонии.
Согласно Рекомендациям по лечению артериальной гипертонии, подготовленным в 2007 году совместно Европейским обществом по артериальной гипертензии (ESH) и Европейским обществом кардиологов (ESC), к артериальной гипертонии I степени относят повышение артериального давления до 140/159/90-99 мм рт. ст., II степени – до 160-179/100-109 мм рт. ст., III степени – от 180/110 мм рт. ст. и выше. Распространенность артериальной гипертонии очень высока. По данным обследования национальной представительной выборки населения России в возрасте 15 лет и старше, она встречается у 39,2% мужчин и 41,1% женщин. С повышением систолического (верхнего) давления масса левого желудочка сердца увеличивается (этот процесс и называется гипертрофией), что повышает риск сердечной недостаточности в 5-8 раз, а ишемической болезни сердца и инсульта – в 5 раз. К тому же больные с признаками гипертрофии левого желудочка по данным ЭКГ подвергаются в 5 раз большему риску смерти от остановки сердца. Однако если удается добиться обратного развития гипертрофии левого желудочка, то этих тяжелых осложнений артериальной гипертонии можно избежать.
Широкое внедрение в практику современных кардиологических методов диагностики (мониторирование артериального давления и ЭКГ, эхокардиография, коронарография, биохимические анализы и определение реологических свойств крови) позволило убедиться, что целый ряд серьезных заболеваний сердца и сосудов длительное время может протекать бессимптомно и подчас, к сожалению, выявляться только в стационаре, куда больной поступает с острым нарушением мозгового кровообращения или инфарктом миокарда. Так, например, ишемическая болезнь сердца в 26% случаев бывает бессимптомной, а многие больные артериальной гипертонией даже не знают, что у них повышено артериальное давление.
Не вызывает сомнения, что раннее и полноценное лечение сердечно-сосудистых заболеваний уменьшает риск развития инсульта. Для этого, в первую очередь, необходимо поддерживать физическую активность, соблюдать диету в соответствии с рекомендациями лечащего врача, избегать стрессовых ситуаций, отказаться от курения и злоупотребления алкоголем.
При аритмиях назначают противоаритмические, а при нарушениях свертываемости крови – противосвертывающие препараты: антиагреганты (ацетилсалициловая кислота, клопидогрел, тиклопидин, дипиридамол) и антикоагулянты (варфарин и др.).
Больным артериальной гипертонией необходимо постоянно принимать средства, снижающие артериальное давление, при систематическом контроле его уровня, для чего желательно иметь собственный аппарат для измерения давления. В настоящее время медицина располагает большим арсеналом антигипертензивных препаратов, разделенных по механизму действия на следующие группы:
а) диуретики (мочегонные): индапамид, клопамид, фуросемид, гидрохлоротиазид, триамтерен
б) ингибиторы ангиотензинпревращающего фермента: каптоприл, эналаприл, периндоприл, фозиноприл, лизиноприл (Диротон)
в) антагонисты кальция: нифедипин, нимодипин, амлодипин (Нормодипин)
г) бета-блокаторы: пропранолол, атенолол, метопролол, пиндолол, бетаксолол
д) альфа-блокаторы: празозин, доксазозин
е) антагонисты рецепторов ангиотензина II: валсартан, лозартан, ирбесартан
ж) комбинированные препараты
з) препараты центрального действия
Этими лекарствами, особенно ингибиторами ангиотензинпревращающего фермента, можно уменьшить и гипертрофию левого желудочка. При высоких показателях артериального давления не следует стремиться к обязательному его снижению до “нормы”: достаточно добиться уменьшения на 10-15% от исходного уровня. Резкое снижение артериального давления (на 25-30% от исходных показателей) при атеросклеротическом поражении сосудов головы, которое выявляется у 1/3 больных артериальной гипертонией, может ухудшить кровоснабжение мозга. Специалисты ВОЗ и Международного общества гипертонии недавно предложили рекомендации по лечению больных артериальной гипертонией, которое, по их мнению, независимо от выбора первоначального препарата должно основываться на следующих принципах.
1. Для уменьшения возможности побочного действия назначают минимальные дозы. При положительном результате и хорошей переносимости лекарства, но недостаточном снижении артериального давления увеличивают его дозу.
2. Для достижения максимального эффекта, исключения или сведения к минимуму побочных действий используют комбинации препаратов (к маленькой дозе одного добавляют низкую дозу другого), например:
• диуретик и бета-адреноблокатор;
• диуретик и ингибитор ангиотензинпревращающего фермента (или антагонист ангиотензина II);
• антагонист кальция и бета-адреноблокатор;
• альфа-адреноблокатор и бета-адреноблокатор;
• амлодипин и ИАПФ.
Больным, страдающим сердечной недостаточностью, рекомендуют сердечные средства.
Прогрессирование атеросклероза и риск развития инсульта и инфаркта миокарда уменьшаются при нормализации уровня липидов (жироподобных веществ) в крови. При атеросклерозе и уровне общего холестерина выше 240 мг/дл (6,2 млмоль/л) с целью улучшения липидного обмена назначают симвастатин, ловастатин, правастатин, пробукол и другие препараты гиполипидемического действия. Согласно рекомендациям ВОЗ, их применяют в том случае, если, несмотря на соблюдение строгой диеты, в течение 6 месяцев уровень холестерина остается высоким.
Мы отнюдь не бессильны в борьбе с грозными сердечно-сосудистыми заболеваниями. Об этом свидетельствует не только опыт зарубежных ученых, но и результаты широкомасштабных исследований, проведенных в нашей стране. Так, профилактическая программа, выполненная в 1980-х годах в 23 городах СССР под руководством Кардиоцентра АМН СССР, оказалась наиболее эффективной в отношении профилактики инсультов, снизив заболеваемость в 2 раза. Пятилетняя программа, проводившаяся Институтом неврологии РАМН в одном из районов г. Москвы, позволила уменьшить заболеваемость инсультом на 57%, а профилактическая программа на крупнейшем предприятии страны – Новолипецком металлургическом комбинате – снизила заболеваемость инсультом на 45%.
Русская пословица гласит: “Береги платье снову, а здоровье смолоду”. Внимательнее относитесь к своему самочувствию, особенно если вам за 40. Появление болей в области сердца, ощущения перебоев в его работе, головных болей, головокружения, шума в голове, снижения памяти, работоспособности, болей в икрах ног при ходьбе – это серьезные поводы для обращения к врачу. Надежда на бытующее еще мнение, что “авось все пройдет само собой” скорее всего не оправдается, и что тогда? Вернемся к началу статьи.
© Журнал “Нервы”, 2008, №1
наверх
Источник
С тех пор как появились сосудистые центры и программы помощи пациентам с инсультом, внутрибольничная смертность выросла, а инвалидов стало больше. «Раньше пациентов с обширным инсультом оставляли умирать дома, а теперь везут в больницы. К счастью, многих удается спасти», – объясняет парадоксы статистики заведующий отделением нейрохирургии Мариинской больницы Олег Павлов.
– Олег Анатольевич, когда человека поражает инсульт, часто ни он сам, ни окружающие не могут сразу сориентироваться и сообразить: это инсульт, надо срочно вызывать «Скорую помощь». Потому что признаки инсульта не всегда совпадают с известным во всем мире правилом FAST: face (лицо – асимметрия), arm (рука — слабость может быть как в руке, так и в ноге), speech (речь – нарушение), touch (прикосновение – нарушения чувствительности чаще – с одной стороны).
– Чтобы знать все признаки инсульта, надо учиться в медицинском институте. Правило FAST очень общее и не охватывает всего многообразия всевозможных нарушений. Но хотя бы одно из них встречается в общем ряду изменений, действительно, часто. Заподозрить апоплексический удар, как называли инсульт раньше, следует при любом неврологическом расстройстве, возникшем внезапно и остро. Кроме перечисленных признаков, это внезапная головная боль, которую пациент классифицирует, как самую сильную боль, испытанную им в жизни, рвота и головокружение, нарушение зрения, асимметрия зрачков, затрудненные движения веками, глазными яблоками, проблемы с речью, нарушение координации, внезапное онемение какого-то участка тела. Могут быть и другие симптомы, которые проявляются и вместе, и по отдельности.
– Как отличить головную боль при инсульте от мигрени? Ее приступ тоже может начаться внезапно. Говорят, что если сильная головная боль не снимается обезболивающими препаратами, значит, это инсульт. Так ли это?
– Это самый трудный симптом, поскольку известно около 50 болезней, ведущим симптомом которых является сильная головная боль. В любом случае надо пытаться найти ее причину. И да — если головная боль снимается препаратами, то это вовсе не исключает инсульт. Настороженность должна быть во всем.
– Человек, который нечасто обращается к врачам, сомневается и в своем диагнозе, и в необходимости вызвать «Скорую помощь», опасается услышать: «Зачем вызывали?»
– Лучше пусть врачи «Скорой» возмутятся по поводу ошибочного вызова, чем человек получит необратимые изменения, приводящие к инвалидности и даже к летальному исходу из-за недооценки серьезности ситуации. И такое часто бывает, особенно у пациентов с разрывами аневризм сосудов головного мозга (геморрагический инсульт). Мы часто сталкиваемся с тем, что наши пациенты или их родственники 2-3 раза вызывают «Скорую помощь» или неделю ходят на прием к врачу в поликлинику. Геморрагический инсульт с разрывом сосуда головного мозга — редкое состояние и врачи недооценивают ситуацию: госпитализируют не по адресу или начинают лечить пациента амбулаторно. Например, у него головная боль может сопровождаться рвотой, помутнением или потерей сознания, повышением температуры тела, светобоязнью. Часто на этом фоне повышается артериальное давление, и это состояние расценивается, как гипертонический криз. В других ситуациях в поликлинике лечат остеохондроз шейного отдела позвоночника и даже ОРЗ. А во время эпидемии гриппа или других простудных заболеваний около 20% таких пациентов попадают в инфекционную больницу с подозрением на менингит.
Если пациент сам не понимает нависшей над ним опасности, то близкие должны заставить его обратиться к врачу (неврологу, кардиологу), даже если это будет казаться перестраховкой. Потому что инсульт — это всегда очень серьезно.
Читайте также: От инсульта в России умирают даже дети
– А если симптомы как пришли, так и ушли, и после внезапного недомогания человек чувствует себя нормально?
– Да, есть ситуации, в которых симптомы могут регрессировать в течение нескольких минут или часов. Это называется транзиторная ишемическая атака. Но все равно эти проявления должны насторожить человека, и он должен обратиться к специалистам. Возможно, внезапное ухудшение состояния связано с сужением церебральных артерий (ветвей дуги аорты), которые питают мозг. И в этой ситуации необходимо делать операцию, чтобы предотвратить развитие более тяжелого инсульта, с выраженным неврологическим дефицитом. Кроме предупреждения повторного инсульта, значимость удаления разрушающейся бляшки с тромбом и в том, что восстанавливается полноценный просвет сосуда и приток крови к ткани мозга значительно улучшается. Операции по удалению бляшек сонных артерий или стентирование сонных артерий – это либо малоинвазивные вмешательства с применением рентгеноконтрастной ангиографии или традиционные атероэктомии. Потребность в этих операциях в России очень высока.
Если «на ногах» перенесен разрыв аневризмы и человек чувствует себя плохо неделю, а иногда и больше, симптомы тоже могут пройти, и кровоизлияние, если оно небольшое, может самопроизвольно вылечиться. Но у части пациентов есть риск повторных кровоизлияний, которые могут стать фатальными или привести к тяжелым неврологическим последствиям.
Читайте также: Причиной инсульта стала застрявшая в сердце игла
– От чего зависит тяжесть этих последствий?
– Каждый случай индивидуален. Все зависит от степени поражения сосуда атеросклеротической бляшкой, а именно – степени сужения его просвета. Как правило, это зависит от возраста, наличия тяжелых сопутствующих болезней, локализации неврологических повреждений и частично – от лечения.
Пример: позавчера мы удалили большую гематому, причиной образования которой стал прием антикоагулянта – варфарина (уменьшает свертываемость крови, чтобы предотвратить образование тромбов). Пациент принимал этот препарат, потому что ему месяц назад выполнили операцию на сердце. Из-за снижения свертываемости крови произошло кровоизлияние в мозг. Кровоизлияние было огромного размера в лобной доле, оно привело к нарушению речи, психики, движений правыми рукой и ногой. После операции все частично восстановилось, и это не предел — восстановление продолжается.
– Как часто приходится прибегать к хирургическому лечению и насколько важно оно для положительного исхода болезни?
– Разрыв аневризмы требует быстрых решений и экстренных мер. При кровоизлияниях, связанных с гипертонической болезнью, атеросклерозом – так называемых гипертензионных кровоизлияниях, пациенты нуждаются в операциях приблизительно в 10% случаев, в остальных ситуациях они должны лечиться консервативно – это лекарственное лечение и реабилитация.
Неотложные меры при разрыве сосуда необходимы, чтобы предотвратить повторные кровоизлияния – они происходят в 60% случаев в первые три недели после сосудистой катастрофы и в 20-30% случаев приводят к смерти.
– Почему не всегда требуется операция?
– При геморрагическом инсульте кровоизлияние может быть небольшим, либо может находиться в функционально значимых отделах мозга, проникновение в которые наносит вред – вызывает еще большие повреждения, чем сам инсульт. Для таких пациентов результаты хирургического лечения плохие, они даже хуже, чем естественное течение заболевания.
При ишемическом инсульте (кардиоэмболическом) тромб отрывается от стенки из полости сердца и с током крови попадает в один из сосудов мозга. Современная хирургия позволяет удалить этот тромб из сосудов с помощью рентгенхирургических методов. Если это технически возможно и повреждение мозга незначительное, с помощью хирургии можно добиться очень хороших результатов в восстановлении пациента. Но далеко не всегда у нас есть шанс использовать имеющиеся технологии: такую операцию имеет смысл проводить очень быстро – счет идет на минуты и часы (до 3-6 часов). То есть большую роль играет время доставки пациента в клинику, которая обладает возможностями для таких вмешательств (церебральной коронарографией, компьютерной томографией и ангиографией).
У нас за пять месяцев сделано всего 10 таких операций, все они были успешными.
– Почему так мало?
– Чаще всего причина – в несвоевременности обращения за помощью, а вследствие этого и поздней доставке пациента. Кто-то откладывает вызов «Скорой помощи» с уверенностью, что «само пройдет», и не подозревает о том, что это симптомы инсульта. Кого-то сосудистая катастрофа привела сразу в тяжелое состояние, а рядом нет никого, кто мог бы вызвать «Скорую помощь». И совсем сложно, когда катастрофа происходит во сне. Кроме того, когда «Скорую» вызвали, она по нашим пробкам не может добраться быстро. Редко, конечно, но бывает, бригада «Скорой» неправильно принимает решение или в приемном покое лечебного учреждения врачи медленно работают и недооценивают ситуацию. Результат – упущено драгоценное время для выполнения сохраняющей жизнь операции.
Лет 10 назад мы были в одной из израильских клиник и нам показывали пациента, которому сделали тромбоэкстракцию (удаление тромба) мозговых артерий и тем самым спасли его от гибели. Они очень им гордились. Это можно сделать и у нас, – технологии доступны всем и в любое время дня и ночи, – опять же, когда все выполняется вовремя. Фактор времени – очень важный фактор, должен строго соблюдаться. Обидно только, что воспользоваться этой возможностью мы можем не всегда, причем по банальной причине – из-за незнания пациентом или его окружением признаков инсульта, распознавать которые должен уметь каждый.
– Получается, что время вызова «Скорой помощи» и доставки в стационар важно при ишемическом инсульте, а при геморрагическом оно не всегда имеет большое значения для исхода болезни?
– При геморрагическом инсульте (кровоизлияние в мозг), если нет сдавления мозга и большого кровоизлияния, скорость (часы и минуты) большой роли не играет. При ишемическом инсульте, когда закупоривается сосуд и резко уменьшается или вовсе останавливается кровоснабжение участка головного мозга, необходимо как можно быстрее удалить тромб из сосуда. И тут скорость доставки пациента в стационар и время начала выполнения манипуляций очень важны. Они определяют прогноз на будущее пациента, потому что от времени зависит, сколько клеток головного мозга успеет погибнуть. Ни окружающие, ни врачи «Скорой помощи» не всегда могут без необходимого обследования, «на ходу» понять – геморрагический это инсульт или ишемический, поэтому как только становится ясно, что у пациента инсульт, надо торопиться всегда. В стационаре перво-наперво надо поставить точный диагноз – понять, какие участки мозга повреждены и почему. Для этого необходимо срочно провести нейровизуализацию – компьютерную томографию, магнитно-резонансную томографию или церебральную ангиографию – по показаниям, которые определяет только врач. Затем быстро принимается решение о соответствующем методе лечения, и пациента доставляют в операционную.
Мы в отделении нейрохирургии все время занимаемся этим и то подчас не сразу определяем, какой инсульт у доставленного пациента, и есть ли он вообще. Часто везут пациента с предварительным диагнозом «ишемический инсульт», торопят, потому что надо срочно удалить тромб, а это геморрагический инсульт и операция не требуется. Только после необходимого обследования можно предпринимать необходимые меры. И при любом инсульте, в том числе геморрагическом, чем раньше начнешь лечить, тем лучше. И шансы на восстановление есть у многих, хотя раньше таких пациентов, особенно тяжелых оставляли дома и говорили: «Пожилой человек, без сознания, нетранспортабелен». Сейчас же я могу ответственно заявить, – шанс сохранить активную жизнь есть у многих, мы его используем и стараемся, чтобы он был у большинства наших пациентов.
– Вы говорите, что у специалистов могут быть сомнения по поводу пациента с симптомами инсульта: «есть ли он вообще». Почему?
– У некоторых пожилых пациентов с выраженным и длительным поражением сосудов мозга, хронической церебральной недостаточностью, распространенным атеросклерозом могут быть проявления, похожие на инсультные. Части из них можно помочь, точнее, улучшить качество жизни, если их прооперировать. Бывает, что с инсультными проявлениями поступают пациенты и с другими заболеваниями – с опухолью мозга (метастазами или первичной опухолью): они испытывают слабость в руке или ноге, внезапные головные боли. Сейчас у нас в отделении три таких пациента. У двух из них нашли метастазы меланомы в голове, мы их удалили. У третьего – метастазы в головном мозге и большая опухоль почки. Впрочем, «маскироваться» под инсульт могут и доброкачественные опухоли.
Поэтому мы и говорим, что острое начало неврологической симптоматики требует срочного обращения к врачу и быстрой постановки диагноза. Инсульт или любая другая проблема требует немедленной диагностики и такой же быстрой медицинской помощи.
Ирина Багликова
© Доктор Питер
Источник
