Признаки инфаркта легкого на мскт

Инфаркт легкого — это острый процесс, сопровождающийся нарушением целостности кровеносного сосуда малого круга. Обычно страдают артерии.
Причина всегда примерно одинакова: тромбоз, закупорка полой структуры сгустком крови, критический рост давления на локальном уровне, разрыв, геморрагия, компрессия паренхимы органа.
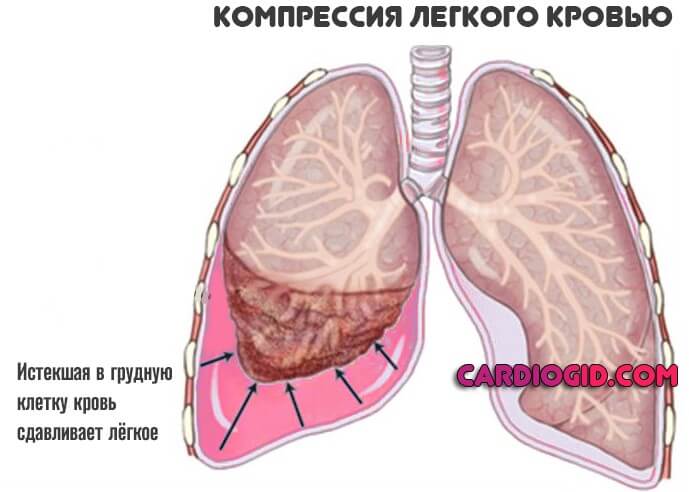
Затем возможны варианты. Еще на стадии кровотечения вероятна гибель больного, причем почти мгновенная. Если повезло, нужно следить за состоянием человека. Возможна гангрена, абсцесс, компрессия легкого с развитием дыхательной недостаточности и асфиксии.
Лечение срочное. Консервативное или оперативное. Часто в сочетании. Прогнозы туманны, поскольку нужно учитывать огромное количество факторов.
Механизм развития
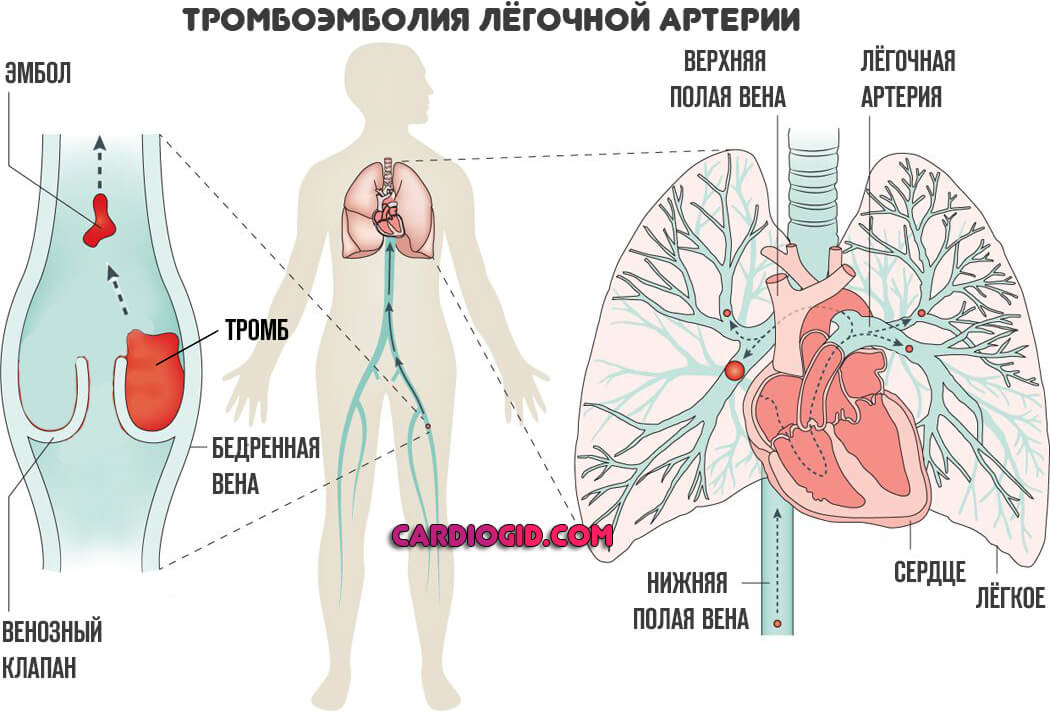
В основе лежат два процесса. Первый и самый распространенный — тромбоз. То есть закупорка артерии малого круга сгустком крови.
Чаще всего он образуется далеко от локализации поражения. Конечности как основное место развития. Чуть реже сердце. Например, после перенесенных травм, прочих состояний.
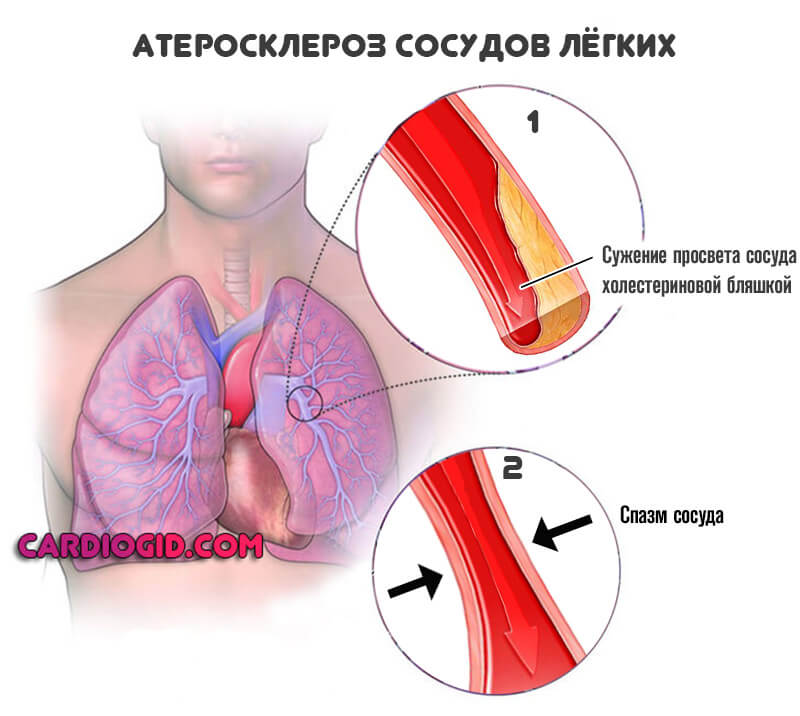
Второй вариант — атеросклероз. Сам по себе он разделяется еще на два типа. Образование на стенках сосуда холестериновых бляшек, отложений жирных соединений, которые радиально обволакивают эндотелий, создают механическое препятствие и не дают крови двигаться в нормальном темпе.
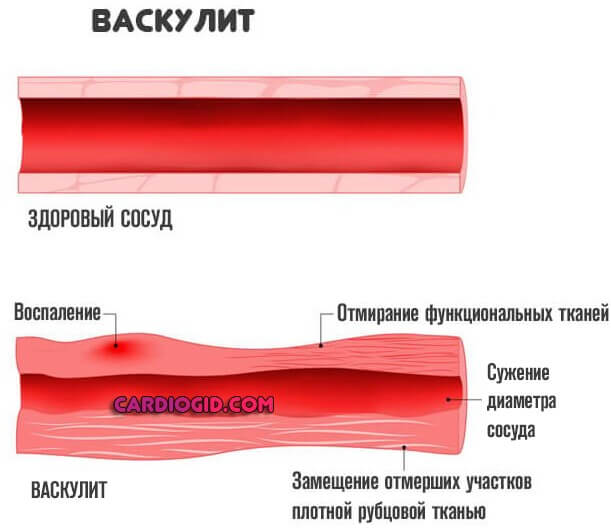
Сужение или стеноз также относится к типу атеросклероза. Сопровождается спонтанным спазмом, изменением диаметра просвета сосуда. Реже отмечаются прочие причины, вроде воспаления (артериита) с рубцеванием и заращением стенки.
Как бы то ни было, в любом случае развивается выраженный рост давления на локальном уровне. Потому как крови приходится преодолевать большее сопротивление.
Риск сохраняется в течение каждого цикла сокращения сердца, то есть постоянно, пока присутствует патологическое состояние.
В отклонение вовлекается один сосуд или сразу несколько. Дальнейший этап развития сопровождается разрывом артерии.
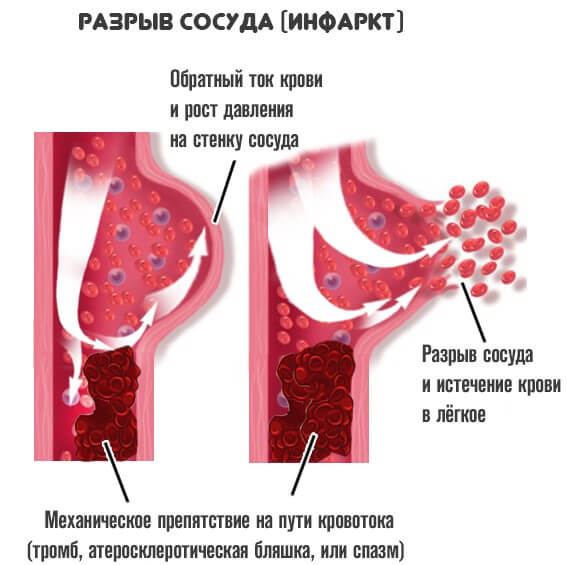
Обычно это не спонтанное и не случайное явление. Оно обусловлено растяжением и истончением тканей.
Кровь обильно изливается в межклеточное пространство, возможно попадание и в грудную клетку, что неминуемо спровоцирует воспаление.
Если пациент не погиб от массивного истечения жидкой ткани, возникают многие осложнения. Причина — в компрессии дыхательных структур, попадании крови в альвеолы (геморрагическая консолидация легочной паренхимы), в грудную клетку и прочие поражающие факторы.
На каждом этапе терапии нужно внимательно следить за состоянием пострадавшего, чтобы не упустить важный момент и вовремя купировать надвигающуюся угрозу.
В одночасье инфаркт легкого не развивается, если не считать острых случаев. Патология формируется вторично, как ответ на текущее заболевание. Обычно речь идет о гипертонии, отклонениях в работе сердца (ИБС, прочие варианты), атеросклероз, холестеринемию.
Симптомы присутствуют в большинстве случаев, но они неявные, слабые, не мотивируют человека обратиться в больницу.
Классификация
Общепринятой типизации рассматриваемого заболевания не существует. Легочный инфаркт можно разделить по нескольким моментам.
- Первый — количество пораженных сосудов. При этом далеко не всегда множественный процесс опаснее единичного. Зависит от типа, диаметра кровоснабжающих структур. Понятно, что разрыв артерии будет фатальнее разрушения нескольких более мелких сосудов.
- Далее, этиология или происхождение. Как правило, инфаркт легких — вторичен по отношению к тому или иному заболеванию.
Но возможны первичные отклонения. При непосредственной закупорке сосуда после перенесенной травмы, при спонтанном образовании тромбов.
Наконец, можно классифицировать патологический процесс по характеру развития. Острый или хронический.
Первый несет летальный исход в 95% случаев. Пациент, окружающие и даже врачи не успевают среагировать. Массивное кровотечение приводит к скорой гибели человека.
Во втором случае прогрессирование происходит месяцы, годы, заканчивается геморрагией и опасным кровотечением. В этот момент разница уже не велика и вероятность гибели идентична.
Симптомы
Для заболевания характерно острое, внезапное начало. Примерная клиническая картина включает в себя группу расстройств самочувствия:
- Невыносимая боль в грудной клетке. Обычно со стороны пораженного легкого, хотя и не всегда.
Врачей и пациентов путает расположение дискомфортного ощущения.
Во время инфаркта возможен отраженный характер синдрома, диффузный тип, когда определиться с локализацией вообще не получается: болит вся грудная клетка.
По характеру ощущение давящее, тянущее, распирающее, жгучее. Прострелов почти не бывает. Возможна пульсация, с усилением дискомфорта с каждым ударом сердца.
- Одышка. Сопровождает человека на протяжении всего острого периода и после него. Если развиваются осложнения, то вероятность сохранения признака многократно растет.
Возможно усугубление проявления. Симптом инфаркта лёгкого присутствует и в полном покое, осложняется при минимальной физической нагрузке, а при перемене положения тела перерастает в удушье, асфиксию.
Это смертельно опасное состояние. Чреватое гибелью от дыхательной недостаточности. В более легких случаях дает минимальный дискомфорт.
- Кровохаркание. Кашель практически сразу становится продуктивным, с отхождением жидкой алой соединительной ткани, возможно с пенистой мокротой. В тяжелых случаях речь идет о полноценном кровотечении, фатальном для человека.
- Слабость, сонливость, ощущение усталости. Астенические проявления возникают в один момент. Связаны с резкой потерей крови.
- Коллаптоидная реакция. В ответ на тот же фактор. Сопровождается потливостью, бледностью кожных покровов, ощущением холода, зябкостью, спутанностью сознания, тремором (дрожанием конечностей, подбородка).
Это специфические признаки патологического процесса. Примерно в 86% случаев и даже более развиваются дополнительные проявления. Причина в формировании вторичного инфаркта миокарда.
Почему добавляется еще и деструкция сердечной мышцы? Поскольку легкие не способны обеспечить кровь кислородом, наступает ишемия всех систем. В том числе недополучает питания и орган. Развивается коронарная недостаточность.
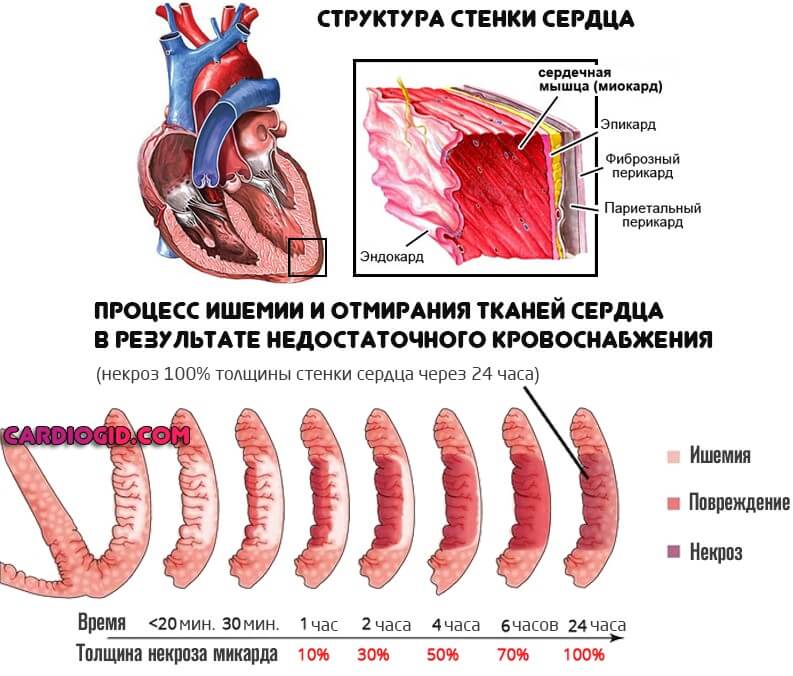
Дополнительные симптомы инфаркта миокарда путают всю клиническую картину и могут сбить врача со следа, особенно, если недостаточно опыта. Требуется дифференцировать состояния, медлить нельзя. Счет идет на минуты.
Внимание:
При присоединении коронарной недостаточности риск гибели возрастает почти на 60% вне зависимости от обширности поражения.
Среди прочих признаков:
- Изменение сердечного ритма. По типу брадикардии. Урежения ЧСС, до критических отметок, ниже 50 ударов в минуту.
- Резкое падение артериального давления. Также до минимальных значений, что только усложняет общее состояние. Сократительная способность миокарда падает, орган не обеспечивает питательными веществами и кислородом даже себя.
- Тошнота, рвота. Кратковременные.
- Потеря сознания.
Процесс продолжает двигаться по цепи. В течение считанных минут рискует развиться полиорганная недостаточность и гибель больного.
Не всегда все так плачевно. В некоторых случаях, если объем поражения не велик, симптомов может не оказаться вовсе.
При этом, спонтанное восстановление наступает довольно быстро. Требуется от 4 до 12 дней. Лечение ускоряет процесс. Но обнаруживается нарушение случайно.
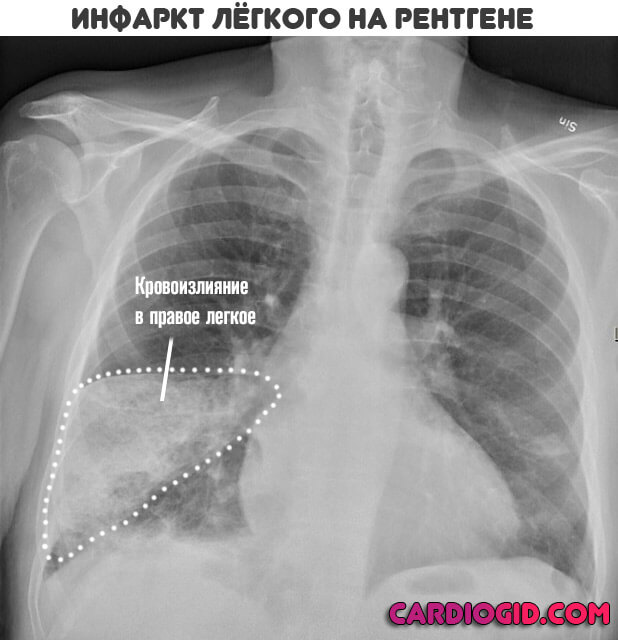
Возможна картина, напоминающая туберкулез или воспаление легких. Геморрагия выявляется во время рентгена.
Клиника может включать в себя и неврологические признаки: болевой синдром, головокружение, тошноту, рвоту, потерю сознания, обмороки. Развивается генерализованная дисфункция всего организма. Это крайне опасный процесс.
Причины
Факторы многообразны. На раннем этапе помощи этиология играет второстепенную роль, не считая непосредственной сиюминутной связи между основным расстройством и легочным инфарктом.
Потом определиться с фактором жизненно важно: никто не даст гарантий, что не случится фатального рецидива. Это ключевой момент терапии.
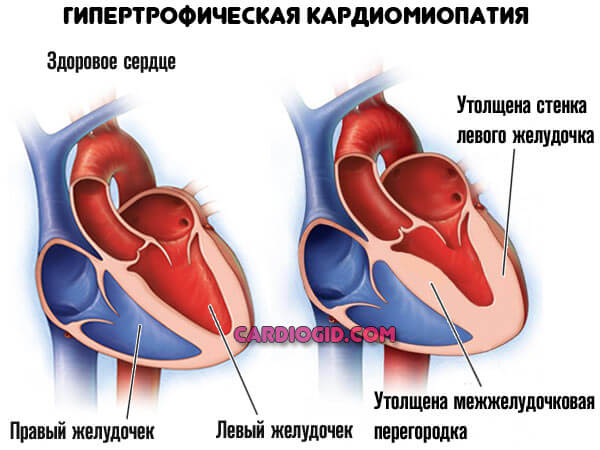
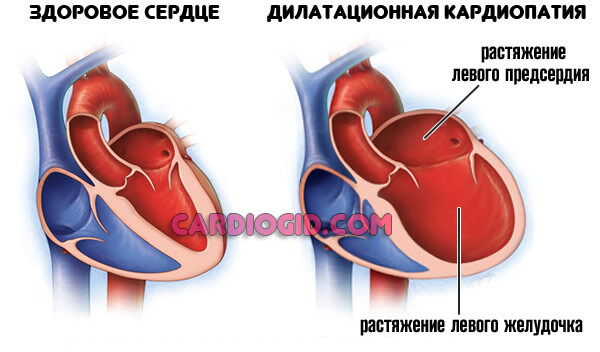
- Кардиомиопатия. Аномальное утолщение стенок мышечного органа, также расширение камер (дилатация).
- Артериальная гипертензия. Несколько реже провоцирует рассматриваемое расстройство.
- Чрезмерное количество холестерина в крови. Развивается в результате обменных нарушений, заболеваний эндокринного плана.
- Опухоли любой локализации. Особенно, злокачественные, инфильтрирующие прочие ткани и обуславливающие кровоизлияния. Также доброкачественные, сдавливающие сосуды и провоцирующие геморрагию.
- Ревматизм. Аутоиммунный процесс. Сопровождается тяжелым воспалением сердечных структур.
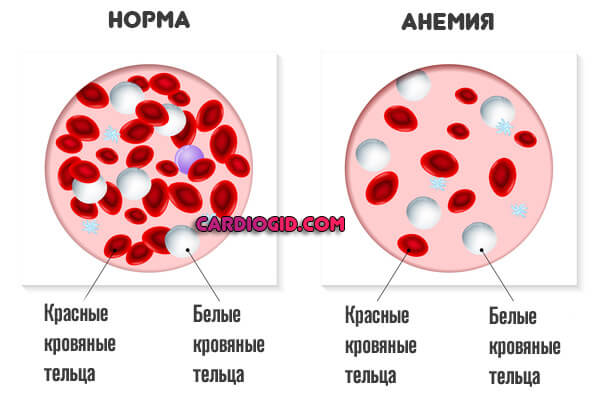
- Анемия, также и обратное явление, с избытком гемоглобина, загустеванием крови.
- Чрезмерно быстрая свертываемость жидкой ткани. Гиперкоагуляция.
- Переломы, травмы костей грудной клетки. Прочих структур с развитием кровотечений. Ключевой момент — обязательная геморрагия. Потому как основу в подавляющем большинстве описанных ситуаций составляет образование тромба, его отрыв и дальнейшее движение в сторону малого круга.
Другой вариант обусловлен холестеринемией. Развивается она как итог обменных нарушений. Классическое заболевание — атеросклероз.
Прочие факторы, вроде артериита, васкулита имеют место, но встречаются в разы реже, потому их исключают в последнюю очередь. На долю приходится 3-4% от общей массы.
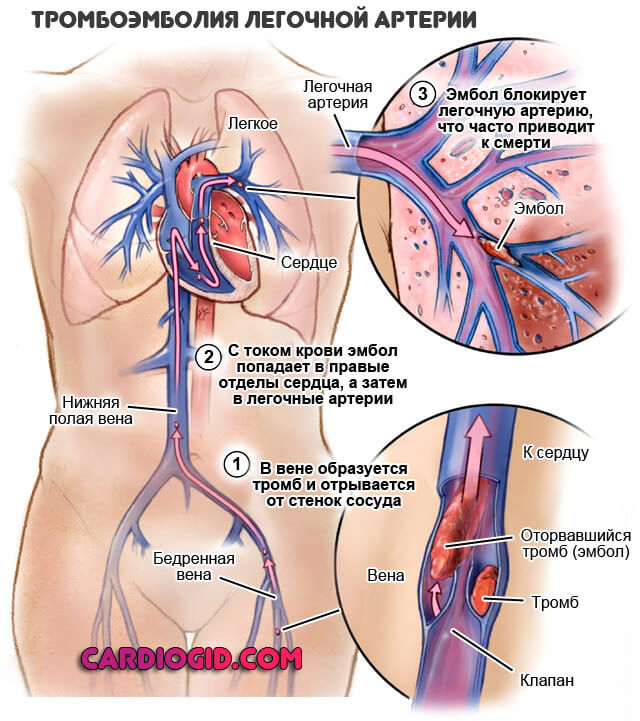
Часто фактором развития инфаркта выступает ТЭЛА — тромбоэмболия легочной артерии. Заболевание в большинстве своем фатальное, шансов на выживание при разрыве сосуда минимум, если не сказать что таковые вообще отсутствуют.
Консолидация легочной ткани (заполнение альвеол кровью, вместо воздуха) оказывается смертельной в 98% случаев и более в перспективе считанных минут. Остальные погибают в течение суток, максимум двух.
Случаи выживания можно пересчитать по пальцам одной руки, что связано со стремительным развитием расстройства, массивным кровотечением. Времени на реагирование и тем более помощь не хватает.
Диагностика
Проводится под контролем врача-кардиолога или сосудистого хирурга. Часто над таким «сложным» пациентом работает целый консилиум. В том числе может понадобиться помощь торакального специалиста, пульмонолога.
Обследования проводятся в срочном порядке при поступлении пациента в больницу. На долгие изыскания времени нет.
Ограничиваются первичным осмотром, который включает в себя оценку симптомов, полной клинической картины, артериального давления, частоты сердечных сокращений. Типично сочетание коллаптоидной реакции с кровохарканием. Обязательна рентгенография. Затем оказывают первую помощь.
Только потом можно приступать к более тщательной диагностике. Она преследует две цели: выявить последствия неотложного состояния, определиться с первопричиной нарушения, чтобы предотвратить развитие рецидива в будущем.
Перечень мероприятий довольно широк:
- Устный опрос и сбор анамнеза для определения ключевых факторов.
- Измерение артериального давления, частоты сердечных сокращений.
- Рентген грудной клетки.
- МРТ той же области. Более предпочтительная методика, направлена на выявление мельчайших анатомических дефектов. Считается золотым стандартом.
- Коронография.
- Электрокардиография. Для определения аритмических расстройств, возможных функциональных нарушений.
- Эхокардиография. Визуализирует ткани, по сути представляет собой УЗИ. Используется в рамках ранней диагностики. В системе с ЭКГ дает много информации.
- Анализ крови общий, биохимический с определением липопротеидов низкой и высокой плотности (плохой и хороший холестерин соответственно), атерогенного индекса. Используется для косвенного подтверждения атеросклероза.
Диагностика проводится быстро, чтобы начать восстановление исходного положения больного, насколько это возможно в рамках перенесенного смертельно опасного состояния.
Лечение
Терапия на раннем этапе консервативная. Применяется большая группа разнородных средств.
Как только человек поступил в стационар в остром состоянии, показано применение ряда медикаментов:
- Тромболитики. Растворяют сгусток, нормализуют проходимость сосуда. Стрептокиназа, Урокиназа. Нужно учитывать некоторые противопоказания.
- Антиагреганты, противокоагуляционные средства. Аспирин, Гепарин. Нормализуют реологические свойства крови. В первую очередь — текучесть.
- Болеутоляющие наркотического ряда. Для снятия выраженного, мучительного дискомфорта.
- Спазмолитики. С теми же целями. Папаверин как вариант.
- Критическое падение артериального давления и частоты сердечных сокращений, коллапс купируют Дофамином, Эпинефрином. Это опасные средства, но вариантов не так много.
По окончании можно думать о коррекции последующих отклонений. Используются медикаменты других групп:
- Ангиопротекторы. Анавенол. Для укрепления сосудов.
- Средства для восстановления нормального кровотока: Актовегин и аналоги.
Эуфиллин, Преднизолон для приведения в порядок дыхательной деятельности. - Противогипертензивные срочного действия (в рамках купирования повышенных показателей АД). Лучше ограничиться диуретиками вроде Фуросемида.
- Также вводятся сердечные гликозиды для нормализации сократительной способности миокарда.
В обязательном порядке уже по окончании острого периода легочного инфаркта применяют антибиотики широкого спектра действия: цефалоспорины, фторхинолоны, макролиды и противовоспалительные гормонального профиля (Преднизолон, Дексаметазон).
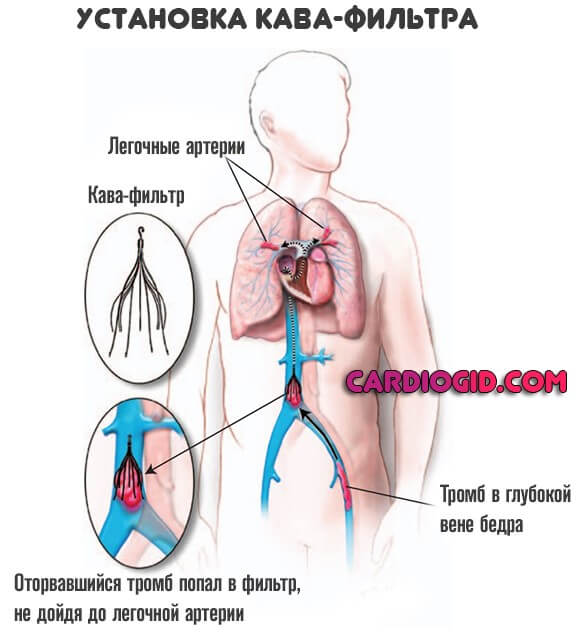
Хирургическое лечение заключается в установке кава-фильтра в сосудистое русло (нижнюю полую вену), чтобы предотвратить движения тромбов по системе.
На фоне осложнений проводится резекция легочной ткани или тотальное удаление органа при его неработоспособности.
Прогноз
Туманный. При раннем начале лечения, хорошем здоровье, молодом возрасте, отсутствии вредных привычек и сопутствующих заболеваний — от условно благоприятного до нейтрального. Риски все равно слишком высоки.
При развитии негативных явлений (некроз паренхимы и т.д.), стремительном прогрессировании — негативный. Если говорить усреднено, выживаемость составляет 30-40%. Или меньше. Данные различны.
Осложнения
Все последствия инфаркта лёгкого несут опасность смерти или минимум тяжелой инвалидности с отсроченной гибелью.
- Абсцесс, гангрена легкого. В первом случае образуется участок некроза, хорошо инкапсулированный. Во втором — очаговый, а затем общий распад парного органа.
- Пневмоторакс. Выход воздуха из разрушенных альвеол в грудную клетку. Имеет закрытый характер, что нетипично для этого состояния.
- Образование кальцинатов, дыхательная недостаточность ввиду рубцевания тканей.
- Массивное кровотечение. В результате дальнейшего прогрессирования расстройства или следующего рецидива.
- Сепсис. Заражение крови с генерализованным воспалением всех тканей.
Осложнения предотвращаются в рамках вторичной профилактики.
Инфаркт легкого — опасное, смертоносное в большинстве своем неотложное состояние. Требует госпитализации, быстрого лечения.
Спонтанно развивается редко. Чаще присутствует предварительный этап, на который мало кто обращает внимание. При комплексном подходе шансы на восстановление присутствуют.
Источник
- Клиникам
- Врачам
- Примеры заключений
- Полезные материалы
- Врачи
- Отзывы
- Соглашение
Эмболия легочной артерии – крайне тяжелое осложнение тромбоза периферических вен, при котором нарушение тока крови в каком-либо артериальном сосуде малого круга кровообращения происходит в результатезакупорки его венозным тромбом. В зависимости от размеров тромба окклюзии подвержены сосуды различного размера – чем больше размер тромба, тем тяжелее состояние пациента и тем больше можно обнаружить рентгеновских и КТ-признаков ТЭЛА.
 Схематическое отображение ветвей легочной артерии и КТ-признаков ТЭЛА: тромб находится в нижнедолевой ветви правой легочной артерии. Буквой «П» отмечена преокклюзионная часть легочной артерии (расширена), которая на рентгенограммах дает расширение корня легкого на стороне ТЭЛА; буквой «Т» отмечен тромб в артерии, буквой «С» – постокклюзионная часть легочной артерии, в которой нарушен нормальный кровоток (за счет чего появляется признак «обеднения» легочного рисунка на рентгенограммах при ТЭЛА). 1 – легочной ствол, 2 – бифуркация трахеи
Схематическое отображение ветвей легочной артерии и КТ-признаков ТЭЛА: тромб находится в нижнедолевой ветви правой легочной артерии. Буквой «П» отмечена преокклюзионная часть легочной артерии (расширена), которая на рентгенограммах дает расширение корня легкого на стороне ТЭЛА; буквой «Т» отмечен тромб в артерии, буквой «С» – постокклюзионная часть легочной артерии, в которой нарушен нормальный кровоток (за счет чего появляется признак «обеднения» легочного рисунка на рентгенограммах при ТЭЛА). 1 – легочной ствол, 2 – бифуркация трахеи
Тромбоэмболия легочной артерии (ТЭЛА): рентгеновские признаки
На рентгенограммах при ТЭЛА (при закупорке крупных ветвей) можно выявить следующие изменения: увеличение поперечника легочной артерии выше места тромбоза, что на рентгенограммепроявляется в виде расширения корня легкого на стороне поражения; резкое уменьшение количества и размера сосудистых теней в зоне ветвления тромбированной артерии, что проявляется «обеднением» легочного рисунка на рентгеновском снимке. Также непрямыми рентгеновскими признаками ТЭЛА могут быть: гидроторакс на стороне поражения, высокое стояние купола диафрагмы и наличие дисковидных ателектазов в нижних отделах легких.
При эмболии легочных артерий небольшого диаметра может вовсе не выявляться каких-либо патологических изменений либо обнаруживаться дисковидные ателектазы и признаки экссудативного плеврита. Также (по истечении нескольких суток – до недели после момента эмболии)можно выявить признаки инфарктной пневмонии – инфильтрат вблизи места обструкции ствола легочной артерии, имеющий форму, приближенную ко клиновидной, своим широким основанием обращенный к грудной стенке.
При подозрении на ТЭЛА показано проведение ангиопульмонографии–контрастного рентгеновского исследования сосудов малого круга кровообращения. При ангиопульмонографии можно напрямую визуализировать окклюзию легочного сосуда (симптом «обрыва»).Однако в связи с инвазивностью процедуры и вероятностью осложнений это исследование проводится редко, уступая обычной СКТ из-за ее большей доступности, простоты и меньшего количества осложнений.
 Рентгенограммы грудной клетки у пациентов с подтвержденной ТЭЛА: слева – дисковидный ателектаз на фоне наличия жидкости в грудной полости и расширения корня легкого, слева – инфаркт легкого вследствие ТЭЛА
Рентгенограммы грудной клетки у пациентов с подтвержденной ТЭЛА: слева – дисковидный ателектаз на фоне наличия жидкости в грудной полости и расширения корня легкого, слева – инфаркт легкого вследствие ТЭЛА

Инфаркт легкого справа на рентгеновских снимках у пациента с подтвержденной ТЭЛА


Множественные инфаркты правого легкого, рентгенография

Инфаркт легкого справа на рентгеновских снимках у пациента с подтвержденной ТЭЛА

«Обрыв» сосуда (правой легочной артерии) при ангиопульмонографии. ТЭЛА
Тромбоэмболия легочной артерии (ТЭЛА): КТ-признаки
При подозрении на ТЭЛА КТ должна проводиться только с контрастным усилением (в фазу легочной артерии). Прикомпьютерной томографиис контрастом при ТЭЛА можно непосредственно визуализировать тромб, а также отсутствие контрастирования легочной артерии ниже места окклюзии. При острой эмболии легочной артерии эмболы обычно задерживаются в сосудах, просвет которых меньше их поперечника либо в зонах бифуркации артериальных сосудов легкого. Если эмбол имеет большую длину, он, фрагментируясь, поражает несколько легочных артерий.
 Эмболия верхнедолевой легочной артерии слева, выявленная при КТ органов грудной клетки с контрастом: отчетливо визуализируется эмбол в просвете артерии (отмечен стрелками и кружком)
Эмболия верхнедолевой легочной артерии слева, выявленная при КТ органов грудной клетки с контрастом: отчетливо визуализируется эмбол в просвете артерии (отмечен стрелками и кружком)


Массивная ТЭЛА, выявленная у пациентапри компьютерной томографии: в обеих легочных артериях, в их долевых ветвях визуализируются гиподенсные (на фоне контрастированной крови) тромбы

 Пример полисегментарной инфарктной пневмонии, выявленной у пациента с ТЭЛА мелких ветвей обеих легочных артерий при компьютерной томографии
Пример полисегментарной инфарктной пневмонии, выявленной у пациента с ТЭЛА мелких ветвей обеих легочных артерий при компьютерной томографии
Если при ТЭЛА крупных стволов редко наблюдается полная окклюзия просвета, то при тромбоэболии мелких ветвей легочной артерии ее просвет чаще перекрыт полностью, что может привести к тромбозу в дистальной части легочного сосуда (вторичному). В течение нескольких суток после момента эмболии появляются признаки вторичной (инфарктной) пневмонии. При компьютерной томографии легких можно при этом обнаружить уплотнение ткани легкого по типу «матового стекла», которое затем сменяется уплотнением по типу консолидации – клиновидной формы, с просветами бронхов (симптом «воздушной бронхографии»).

 Примеры визуализации тромбов у различных пациентов с тромбоэмблией легочной артерии посредством компьютерной томографии с контрастированием (тромбы в просвете сосудов отмечены стрелками)
Примеры визуализации тромбов у различных пациентов с тромбоэмблией легочной артерии посредством компьютерной томографии с контрастированием (тромбы в просвете сосудов отмечены стрелками)

Пример визуализации очагов при полисегментарной инфарктной пневмонии у пациентов с доказанной ТЭЛА при компьютерной томографии легких

ТЭЛА при компьютерной томографии у различных пациентов
Дифференциальная диагностика ТЭЛА
При проведении КТ необходимо от тромбов отличать разнообразные артефакты, связанные с введением контраста (радиальные «лучи» от рентгеновски плотного содержимого в верхней полой вене),от подключичного катетера, от дыхательных движений, от низкого соотношения «сигнал-шум» и других, а также от состояний, которые могут симулировать ТЭЛА при КТ: опухоли легочной артерии, повышение резистентности стенки сосуда; нормальные анатомические варианты и особенности строения: отображение бифуркации легочных сосудов, параваскулярных лимфатических узлов и др.
 Артефакты, изменения при которых нужно дифференцировать с ТЭЛА при КТ(слева направо): от низкого соотношения «сигнал-шум», от жесткого кернеля, от катетера в легочной артерии, от контраста в верхней полой вене
Артефакты, изменения при которых нужно дифференцировать с ТЭЛА при КТ(слева направо): от низкого соотношения «сигнал-шум», от жесткого кернеля, от катетера в легочной артерии, от контраста в верхней полой вене
 Слева направо: артефакты от сердцебиения, отображение лимфатических узлов в близи бифуркации легочных артерий, периваскулярный отек – состояния, которые могут симулировать ТЭЛА
Слева направо: артефакты от сердцебиения, отображение лимфатических узлов в близи бифуркации легочных артерий, периваскулярный отек – состояния, которые могут симулировать ТЭЛА
 Дифференциальную диагностику ТЭЛА необходимо производить с опухолями легочной артерии (на изображениях представлен случай саркомы легочного ствола (слева) и левой легочной артерии (справа)
Дифференциальную диагностику ТЭЛА необходимо производить с опухолями легочной артерии (на изображениях представлен случай саркомы легочного ствола (слева) и левой легочной артерии (справа)

Изменения при болезни Бехчета также нужно дифференцировать с ТЭЛА
Эмбол в легочной артерии может иметь опухолевую природу, частота выявления таких эмболов на вскрытиях достигает 30% (по данным Труфанова Е. Г.). При компьютерной томографии достоверно различить опухолевый эмбол и оторвавшийся тромб (основываясь только на морфологических данных) затруднительно. Также и как при «обычной» ТЭЛА опухолевыйэмбол поражает артерии калибра меньше своего поперечника, иногда провоцируя развитие инфарктной пневмонии.
Хроническая тромбоэмболия легочных артерий
При типичном течении острой ТЭЛА эмболы разрешаются в течение 1-3 недель – происходит полная реканализация сосуда. По данным Труфанова Г. Е. приблизительно у 15% всех пациентов с острой ТЭЛА не происходит разрешения, и через 10-12 месяцев после эмболии развивается вторичная легочная гипертензия на фоне тромбоза либо стойкого сужения просвета сосуда.
Так, выявление тромбов, фиксированных к стенке легочных артерий, в совокупности с расширением просвета центральных легочных сосудов при КТ, позволяет говорить о хроническом процессе. Тромб при хронической ТЭЛА при КТ имеет гладкие, ровные края, он «спаян» с сосудистой стенкой, угол между краем тромба и стенкой сосуда прямой или тупой. Со стороны легочной ткани выявляются участки «мозаичной» перфузии – чередованием участков нормальной и сниженной воздушности ткани легкого.
Другие статьи из раздела «КТ органов дыхания и грудной клетки»
Проконсультируем бесплатно в мессенджерах
Источник
