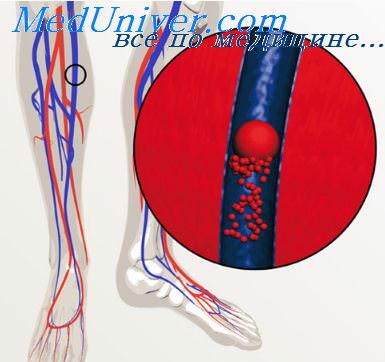
Причины возникновения инфаркта тромбоз эмболия
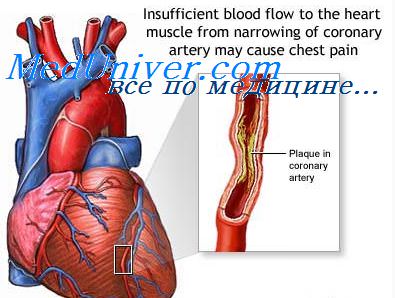
Тромбоэмболические осложнения инфаркта миокарда. Тромбоэмболии при инфаркте миокарда.
Тромбоэмболические осложнения (системные тромбоэмболии) встречаются редко (у 4% больных, чаще с обширным передним ИМ, отягощенным СН), тогда как образование пристеночного тромба в ЛЖ отмечается у 20-50%. На вскрытии у половины больных ИМ находят тромбоэмболии. Следовательно, они часто протекают бессимптомно, обусловливают 15% летальности в первые 7 дней ИМ. Обычно тромбозы возникает в первую неделю ИМ, а большая часть тромбоэмболии — в течение первых 2—3 месяцев. Зона ИМ прямо связана с риском тромбоэмболии.
ФР тромбоэмболии: гиперкоагуляция, наличие пристеночного тромба в зоне ИМ или тромба в ушке левого предсердия, тромбофлебиты ног, длительный постельный режим.
Тромбоэмболические осложнения при ИМ можно разделить на четыре вида:
• периферический венозный тромбоз и ТЭЛА;
• пристеночные (муральные) тромбы в зоне субэндокардиального ИМ (обычно их можно выявить в первые 10 дней, даже уже через 36 ч; возникают у 20—40% больных с передним ИМ и, как правило, хорошо видны на ЭхоКГ) или аневризмы с последующей потенциальной опасностью системной артериальной эмболизации;
• прогрессирование тромбоза коронарных артерий и ИМ (его распространение) или тромбоза сосудов конечностей;
• повторная закупорка коронарной артерии после успешного тромболизиса.

При ИМ эмболии возникают чаще в системе легочной артерии на фоне имеющихся тромбофлебитов ног (с последующими венозными эмболиями) вследствие длительного постельного режима и фоновой ФП. Так, тромбоз глубоких вен голеней отмечается у трети больных ИМ и гораздо чаще у лиц старше 70 лет с наличием ХСН, варикоза ног и гиперкоагуляции. Реже могут возникать ТЭЛА при ИМ ПЖ. Небольшие ТЭЛА отмечаются у 20% больных ИМ на секции. Массивные ТЭЛА ответственны в 10% случаев за летальность при ИМ. Обычно ТЭЛА мелких ветвей в клинике не диагностируется. Иногда на ЭКГ появляются признаки ОЛС, а на рентгенограмме легких — разнообразная инфильтрация и повышение купола диафрагмы на стороне поражения.
Несколько реже (в 5—10% случаев) эмболии из пристеночных тромбов ЛЖ (особенно при переднем ИМ) возникают в системе кровообращения большого круга (по убывающей частоте): почечные артерии -> артерии селезенки -» артерии мозга -> артерии нижних конечностей. Эти тромбоэмболические осложнения обычно возникают в первые 10 дней ИМ, их трудно распознать.
Симптоматика зависит от места тромбоэмболии (тромбоза). Так, при эмболии в сосуды почек появляется триада: сильные, но не иррадиирующие боли в животе или пояснице (несколько часов), повышение АД, мочевой синдром (микрогематурия, лейкоцитурия и белок; могут быть и олигурия, азотемия). Вскоре вслед за болями в пояснице может появиться лихорадка. При тромбоэмболии в мезентериальные сосуды возникают признаки «острого живота»: сильная, разлитая боль неопределенной локализации, резкое вздутие живота, кровавый понос и парез кишечника (симптомы перитонита). Позднее развивается клиническая картина кишечной непроходимости и симптоматика нарастающей интоксикации.
Проявления поражения артерий мозга могут быть различные: от легких неврологических до отека мозга с нарушением сознания и рвотой. При эмболии артерий нижних конечностей возникают: нарастающая сильная боль в ноге, мраморность кожи, похолодание ног, снижение их чувствительности, исчезновение пульса на бедренной артерии. Если кровообращение не восстанавливается, то на коже появляются пузыри, очаги некроза. Позднее развивается гангрена конечности.
Лечение тромбоэмболии. Лечение эмболии сводится к немедленному назначению внутривенно струйно гепарина — 5000—10 000 ЕД, затем внутривенно капельно, постоянно с начальной скоростью 1000 ЕД/ч (до 30 000 ЕД/сут) под контролем АЧТВ, которое должно повыситься в 2 раза по сравнению с исходным уровнем (до 50—65 с). Показания к полной дозе антикоагулянтов при ИМ: наличие ТЭЛА или системных эмболии в анамнезе; активный венозный тромбоз; большие размеры сердца; наличие пристеночных тромбов; ХСН; ФП; ожирение; выраженный варикоз ног. После 5—10 дней внутривенного введения гепарина назначают орально варфарин в течение 3-6 месяцев (больным с видимыми муральными тромбами, особенно если они мобильные, или тем, у кого уже были эпизоды эмболии).
Для профилактики артериальных тромбоэмболии всем больным ИМ назначают аспирин (тиклопидин).
– Также рекомендуем “Венозный тромбоз и ТЭЛА при инфаркте миокарда. Тромбоэндокардит.”
Оглавление темы “Разрыв миокарда. Аневризмы сердца. Постинфарктные тромбоэмболии и перикардиты.”:
1. Лечение разрыва сердца. Разрыв межжелудочковой перегородки.
2. Диагностика разрыва межжелудочковой перегородки. Лечение разрыва межжелудочковой перегородки.
3. Разрывы сосочковых мышц. Диагностика и лечение разрыва сосочковых мышц.
4. Острая дисфункция сосочковых мышц. Митральная регургитация при инфаркте миокарда.
5. Острая аневризма левого желудочка. Клиника аневризмы при инфаркте миокарда.
6. Диагностика аневризмы левого желудочка. Лечение аневризмы левого желудочка.
7. Тромбоэмболические осложнения инфаркта миокарда. Тромбоэмболии при инфаркте миокарда.
8. Венозный тромбоз и ТЭЛА при инфаркте миокарда. Тромбоэндокардит.
9. Перикардит при инфаркте миокарда. Синдром Дресслера.
10. Постинфарктный синдром Дресслера. Диагностика и лечение постинфарктного синдрома Дресслера.
Источник
НАРУШЕНИЯ
КРОВООБРАЩЕНИЯ (ВТОРОЕ ЗАНЯТИЕ)
ТРОМБОЗ
Определение:
тромбоз – это прижизненное свертывание
крови в сосудах или полостях сердца.
Образующийся при этом сверток крови
называют тромбом.
Этиология:
Изменение
состава крови – повышенное содержание
в плазме крови липидов, грубых белков,
что ухудшает течение крови в сосудах
(при атеросклерозе и др.)Замедление
и нарушение тока крови – тромбы чаще
образуются в венах, где более медленный
кровоток, в аневризмах (локальное
расширение просвета сосуда) сердца и
сосудах, при сердечной недостаточности.Изменения
сосудистой стенки – воспаления
стенки сосудов (васкулиты), атеросклероз,
спазм артериол при артериальной
гипертензии.
Морфогенез:
Агглютинация
тромобоцитов – склеивание тромбоцитов
в месте повреждения стенки сосуда.Коагуляция
фибриногена и образование фибрина.Агглютинация
эритроцитов – склеивание эритроцитов.Осаждение
белков плазмы.
Патоморфология:
Макро
– тромб отличается от посмертного свертка
сухостью, плотностью, гофрированной
(ребристой) поверхностью. Тромб приклеплен
к стенке сосуда. Посмертный сверток
лежит в просвете сосуда свободно, имеет
гладкую поверхность, эластичную
консистенцию. Микро
– тромб состоит из нитей фибрина и
клеток крови (тромбоциты, лейкоциты,
эритроциты).
Классификация
белый
тромб – белого цвета, состоит из
фибрина и лейкоцитов, образуется в
артериях медленно.красный
тромб – красного цвета, состоит из
фибрина и эритроцитов, образуется в
венах быстро.смешанный
тромб – имеет пестрый вид, слоистое
строение и состоит из трех частей.
Выделяют головку тромба – место
прикрепления к стенки (белый тромб),
тело тромба (смешанное строение), хвост
тромба (красный тромб).гиалиновый
тромб – образуется только в сосудах
микроциркулятроного русла, фибрин не
содержит, состоит из эритроцитов,
тромбоцитов и белков плазмы, которые
становятся похожи на гиалин.
По отношению к
просвету сосуда:
обтурирующий
тромб – закрывает просвет сосуда,пристеночный
тромб – не полностью закрывает
просвет сосуда.
Особые виды
тромбов:
застойные
тромбы – многочисленные тромбы,
образующиеся в венах нижних конечностей
при сердечной недостаточности,шаровидный
тромб – имеет форму шара, образуется
в левом предсердии при митральном
стенозе,опухолевые
тромбы – образуется на основе опухоли,
которая растет по сосудам.
Исходы
Благоприятный:
асептический
аутолиз тромба – полное рассасывание
тромба под действием ферментов,организация
тромба – замещение тромба соединительной
тканью,васкуляризация
– образование в тромбах сосудов,петрификация,
гиалиноз.
Неблагоприятный:
септический
аутолиз тромба – рассасывание тромба
под действием микробов, что опасно
сепсисом и кровотечением,отрыв
тромба – тромбоэмболия, которая
может привести к инфаркту.
Значение:
тромбоз может привести к нарушению
кровоснабжения органа и развитию
инфаркта, гангрены.
ЭМБОЛИЯ
Определение: эмболия –
это перенос током крови чужеродных (в
норме не встречающихся) частиц и закупорка
ими сосудов. Сами частицы называются
эмболами.
Классификация
По
направлению движения эмбола:
ортоградная
эмболия – эмбол движется по току
крови,ретроградная
эмболия – эмол движется против тока
крови из-за его тяжести,парадоксальная
эмболия – эмбол проходит из вен
большого круга кровообращения в
артерии большого круга через дефекты
в перегородках сердца, исключая малый
круг кровообращения (легкие).
По
путям эмболии:
из
вен большого круга и правого сердца в
сосуды малого круга (легкие),из
левой половины сердца, аорты в артерии
большого круга (артерии мозга, почек,
нижних конечностей, кишечника),из
ветвей портальной системы в воротную
вену печени.
По
виду эмбола:
Тромбоэмболия
– наиболее
частый вид эмболии. Возникает при отрыве
тромба. Тромбы из вен большого
круга_попадают в малый круг, что ведет
к тромбоэмболии легочной артерии
(ТЭЛА). ТЭЛА может привести к красному
инфаркту легкого или к внезапной смерти.
Тромбоэмболы большого круга образуются
в левом сердце и аорте.Жировая
эмболия –
эмболами становятся капли жиров. Чаще
всего это жиры тела, которые могут
выходит в кровоток при множественных
травмах, переломах костей. Они попадают
в малый круг, где чаще рассасываются.
Жировая эмболия мжет привести к смерти
если поражается большая часть легочных
сосудов (легочная форма) или при эмболии
мозговых сосудов (мозговая форма).Воздушная
эмболия_-
возникает при попадании в кровоток
воздуха. Это может быть при ранении вен
шеи, при аборте, при внутривенных уколах.
Пузырьки воздуха вызывают эмболию
малого круга. Для диагностики на вскрытии
в полость перикарда наливают воду и
делают прокол правого сердца, при этом
выходит пенистая кровь.Газовая
эмболия –
является проявлением декомпрессионной
болезни.
Это заболевание возникает при быстром
переходе из области высокого давления
в область низкого давления. Азот выходит
из тканей в кровь в виде газа, который
вызывает эмболию сосудов. Виды
декомпрессионной болезни:
болезнь
водолазов,болезнь
высотников (летчиков),кессонная
болезнь (болезнь кессонных рабочих,
работающих под водой).
Тканевая
эмболия –
эмболия клетками злокачественных
опухолей или метастазирование.
Метастазирование – перенос злокачественных
клеток, которые способны расти на новом
месте.Микробная
эмболия –
эмболами становятся микробы, которые
разносятся по организму. На месте
закупорки сосуда бактериальными
эмболами образуются метастатические
гнойники. Эта эмболия встречается при
сепсисе.Эмболия
инородными телами
– наблюдается при попадании в просвет
сосудов осколков инородных тел.
ИНФАРКТ
Определение:
инфаркт –
это сосудистый (ишемический) некроз,
который возникает вследствие прекращения
кровоснабжения и ишемии (малокровия)
ткани.
Этилогия:
длительный
спазм артерий,тромбоз
артерий,эмболия
артерий,функциональное
несоответствие между притоком крови
и ее потребностью при повышенной
нагрузке.
Таким
образом, инфаркты чаще всего возникают
при сердечно-сосудистых заболеваниях
(атеросклероз, гипертоническая болезнь,
ревматические болезни, пороки сердца
и др.).
Классификация
По
размерам:
тотальный
инфаркт –
инфаркт всего органа,субтотальный
инфаркт –
инфаркт большей части органа,крупноочаговый
инфаркт,микроинфаркт.
По
внешнему виду:
белый
инфаркт –
очаг некроза имеет бело-желтый цвет.
Возникает в органах с недостаточным
коллатеральным кровообращением. Чаще
всего бывает в селезенке, мозге.красный
инфаркт –
очаг некроза красного цвета, что связано
с кровоизлияниями в зону инфаркта.
Такой инфаркт может быть в любом органе
на фоне венозного полнокровия. Чаще
всего бывает в легком и кишечнике.смешанный
инфаркт –
очаг некроза пестрого вида: участки
бело-желтого цвета и точечные кровоизлияния
красного цвета. Возникает в органах в
результате кровоизлияний из сосудов,
которые окружают очаг некроза. Чаще
встречается в миокарде и почках.
По
форме:
клиновидные
инфаркты–
имеют форму треугольника или клина
(<). Основание клина направлено к
капсуле, а острие – к воротам органа.
Такие инфаркты возникают в почке,
селезенке, легком.инфаркты
неправильной формы
– встречаются в мозге, сердце, кишечнике.
Патоморфология
В
миокарде
инфаркт смешанный, неправильной формы,
локализуется чаще в левом желудочке
под эндокардом (субэндокардиальный
инфаркт), или эпикардом (субэпикардиальный
инфаркт), или проходить через всю толщу
миокарда (трансмуральный инфаркт). Чаще
всего возникает при атеросклерозе
коронарных артерий.
В
головном мозге
чаще возникает белый инфаркт, неправильной
формы, который быстро становится мягким
(очаг серого размягчения). Чаще встречается
на фоне атеросклероза и гипертонической
болезни.
В
легких инфаркт
красный, клиновидной формы. Основание
клина направлено к плевре, вершина – к
корню легкого. Причина – тромбоэмболия
ветвей легочной артерии. Тромбоэмбол
попадает в легкие из вен большого круга.
В
почках инфаркт
смешанный, клиновидный. Причины –
тромбоэмболия ветвей почечной артерии.
Тромбоэмболы попадают в легочные артерии
из левого сердца и аорты.
В
селезенке
инфаркты белые, клиновидные. Причины
такие же как при инфаркте почек.
В
кишечнике
инфаркты красные, неправильной формы.
Они приводят к гангрене кишечника, а
затем к перитониту (воспаление брюшной
поолости).
Микро:
такие же признаки как при некрозе.
Исходы
инфаркта
Благоприятный:
организация инфаркта, т.е. замещение
соединительной тканью (склероз или
рубцевание), петрификация, образование
кисты.
Неблагоприятный
– гнойное
расплавление.
Дата
печати
стр.
3 из 3
Александр
Чистяков
Соседние файлы в папке Patan_lektsii
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Причины тромбоза и эмболий. Клиника тромбозов и эмболийОстрый артериальный тромбоз представляет собой локальное проявление общего заболевания сосудистого русла. Важное значение имеет рассмотрение тех основных заболеваний, которые могут осложняться периферическим тромбообразованнем. К числу их относятся: В патогенезе внутрисосудистого тромбообразования ведущая роль принадлежит трем основным факторам: сужению просвета сосуда с нарушением ее гладкой и несмачиваемой внутренней поверхности вследствие артериита или атеросклероза, повышению тромбопластической активности пораженной артериальной стенки и нарушению функционального состояния системы гемокоагуляции. Не меньшую роль играет функциональный фактор — спазм сосуда. Немаловажное значение в процессе внутрисосудистого тромбообразования наряду с морфологическими изменениями имеют нарушения биохимических свойств сосудистой стенки. В настоящее время последняя рассматривается не только как механический фактор, обеспечивающий постоянство движения крови, но и как орган, в котором происходят сложные биохимические процессы, связанные, в частности, с тромбообразованнем. Выявлено, например, повышение тромбопластической активности стенки артерий при атеросклерозе в результате отложения липидов. Нарушение целостности эндотелия и разрушение форменных элементов крови, особенно тромбоцитов, приводит к уменьшению фибринолитического потенциала стенки с выделением тканевых тромбопластических веществ, которые ускоряют процесс пристеночного тромбообразовання. Обнаружено также уменьшение количества функционально-активных гепариноцитов в сосудистой стенке, пораженной атеросклерозом, в результате чего значительно снижается выделение гепарина. В свою очередь уменьшение содержания свободного гепарина в организме влияет не только на процесс тромбообразовання, но и на состояние сосудистой стенки, увеличивая ее тромбокинетическую способность.
Большое значение в процессе внутрисосудистого свертывания крови придается изменению величины и полярности дзета-потенциала, который отражает разницу электрического заряда между слоями сосудистой стенки и форменными элементами крови. При неповрежденной сосудистой стенке дзета-потенциал равен нулю, так как интима по отношению к адвентиции заряжена отрицательно. При повреждении эндотелия сосуда атеросклеротическим процессом происходит смена заряда на положительный, в результате чего наблюдаются агглютинация форменных элементов крови н выпадение нитей фибрина. При атеросклерозе не только нарушаются элсктрокинетнческие свойства сосудистой стенки, но и происходит изменение электростатического потенциала форменных элементов крови, особенно тромбоцитов, который в значительной степени определяет их функциональную активность. В результате происходят увеличение числа функционально-активных тромбоцитов, усиление их способности к адгезии и агрегации. Этот фактор является важным звеном в процессе внутрисосудистого свертывания крови. Наблюдаются значительные сдвиги гемокоагуляции. Они характеризуются усилением тромбообразующих свойств крови, снижением антикоагулянтиой активности и, что особенно важно, депрессией фибринолиза. При эндартериите, хотя и в меньшей степени, чем при атеросклерозе, также наблюдается повышение тромбообразуюших свойств крови за счет усиления тромбопластической активности и угнетения фибринолнза. Однако в этом случае ведущая роль в формировании тромбоза отводится артериальному спазму, неизменно сопровождающему данное заболевание. Имеют значение также нарушения обмена серотонина и катехоламинов. Повышенное содержание серотонина, который, ломимо ангиоспастического эффекта, обладает свойством повышать свертываемость крови, приводит к усилению активности тромбина и ускорению превращения фибриногена в фибрин. Острый артериальный тромбоз может быть тяжелым осложнением различного рода ангнографических исследований. Он возникает обычно при технически несовершенном выполнении исследования. После чрескожной пункционной артериографии тромбоз возникает сравнительно редко; чаще он наблюдается при методиках, связанных с обнажением артерии и вскрытием ее просвета. Острым тромбозом в результате травматизации сосудистой стенки может осложниться внутриартериальное переливание крови. Значительную группу острых артериальных тромбозов составляют посттравматические закупорки сосудов. К тромбозу артерий приводят закрытые и открытые переломы конечностей, вывихи, ушибы. Причиной локального изменения артерии с последующим тромбозом может служить длительная компрессия сосудисто-нервного пучка снаружи. Возникновению острой артериальной непроходимости может способствовать также ряд гематологических н инфекционных заболеваний. Однако подобные осложнения в настоящее время наблюдаются редко. Этиология артериальной эмболии зависит от характера патологических процессов, лежащих в основе внутрисердечного и внутрисосудистого свертывания крови. Тромбообразование с последующей эмболизацией периферических артерий может наблюдаться при различных заболеваниях: ревматизме, атеросклерозе, инфаркте миокарда, эндокардите и др. Непосредственным источником эмболии бифуркации аорты, ее ветвей и артерий конечностей служит пристеночный тромбоз левых камер сердца, аорты и крупных артерий. Наиболее часто причиной артериальной эмболии служат заболевания сердца, среди которых, бесспорно, первое место занимают ревматические пороки, преимущественно митральный стеноз, осложненный виутрипредсердным тромбозом. Артериальные эмболии возникают практически у каждого шестого — седьмого больного с митральным стенозом. Видное место среди других эмбологениых заболеваний сердца занимают инфаркт миокарда и постинфарктная аневризма левого желудочка. Первый осложняется эмболией примерно в 15—20% случаев. Частота же артериальных эмболии при аневризме сердца достигает угрожающей величины (30—50% н более). Нередкой причиной артериальных эмболии является атеросклероз в форме атеросклеротического кардиосклероза и язвенного атероматоза аорты. Наиболее часто подобные изменения локализуются в грудном н брюшном отделах аорты. Примерно в 4% случаев эмболии вызываются аневризмами аорты и крупных магистральных артерий. Источником эмболии легочной артерии чаще всего являются различные флеботромбозы и в первую очередь тромбозы вен таза и нижних конечностей. Сравнительно часто артериальные эмболии возникают при операциях на сердце и крупных магистральных сосудах. Наиболее опасны эти осложнения при митральной комиссуротомии, резекции аневризмы сердца и после протезирования сердечных клапанов. Точное распознавание основного эмбологенного заболевания в каждом конкретном случае артериальной эмболии нередко является трудной задачей, тем более что возможны комбинации различных страданий, каждое из которых самостоятельно может вызывать подобные осложнения. У отдельных больных выявить причину эмболии вообще не удается. Наиболее часто наблюдается эмболия артерий нижних конечностей. Развитие артериальной эмболии представляется в виде ряда динамически взаимосвязанных, последовательно сменяющих друг друга фаз, являющихся звеньями одного процесса: 1) образование тромба в каком-либо отделе сосудистой системы; 2) фрагментация тромба, отрыв и продвижение эмбола по сосудистому руслу; 3) внедрение эмбола в артерию и окончательная его фиксация; 4) местные и общие нарушения, связанные с острой артериальной непроходимостью. Однако было бы неправильным рассматривать артериальную эмболию лишь как простой механический процесс переноса эмбола и закупорки сосуда. В настоящее время установлено, что эмболия, как правило, сопровождается рефлекторным артериальным спазмом, который представляет собой патологическое по интенсивности и длительности сокращение артерии в ответ на растяжение и ишемию последней при воздействии эмбола. Артериальный спазм способствует формированию продолженного тромба, вызывает сосудосуживающий эффект со стороны периферической части пораженной артерии и блокирует коллатеральную сеть, усугубляя тяжесть патологического процесса. – Также рекомендуем “Острая непроходимость бифуркации аорты и артерий конечностей. Клиника непроходимости артерий конечности” Оглавление темы “Лечение сосудистой патологии в хирургии”: |
Источник