Причины инфаркта миокарда стресс

О взаимной связи тревожности и сердечно-сосудистых недугов знают все. Может ли разовый или постоянный стресс вызвать инфаркт, а также другие патологии? Сначала разберемся в определениях. Стресс – это любой внешний фактор, который вызывает нервное напряжение. При длительном нервном напряжении человек испытывает:
- апатию и астению. У него нет желания делать привычные дела. Даже подъем по лестнице или поход в магазин — это сложное испытание;
- из-за высокого скопления адреналина начинаются головные боли и мигрени. Чтобы снять симптомы и нормально работать, люди выбирают не отдых и расслабление (йогу, медитацию, рисование), а глотание лекарств и литров кофе;

Одной из причин сердечно-сосудистых рисков, в том числе развития одного из тяжелых состояний — инфаркта миокарда, по традиции называют стрессы
- проблемы со сном. При напряжении нервной системы человеку сложно ночью уснуть, а утром проснуться на работу. Даже 10-часовой ночной марафон не расслабляет;
- частота простудных недугов. От разовых или хронических стрессов страдает не только сердечно-сосудистая система, но и общие защитные силы любого органа, а также кожного покрова.
Как влияет стресс
Что же бывает в организме из-за реакции на негативные события? Мы привыкли думать именно так. Но сильное волнение наступает и от приятных событий, к примеру:
- радостная весть;
- повышение на работе;
- хорошие изменения в личной жизни.
Если можно постараться на какое-то время оградить себя от негативных событий, то на всю жизнь этого добиться нельзя.
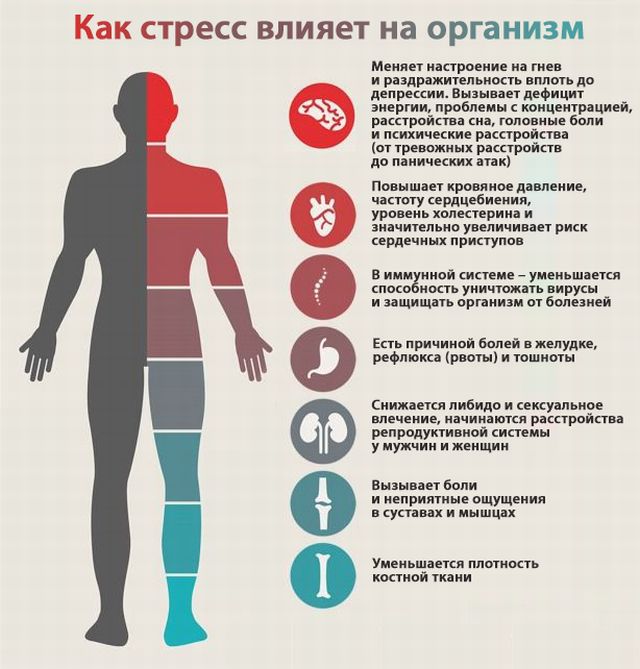
Как стресс влияет на организм
При стрессе надпочечники активно выводят адреналин. Гормон вызывает:
- спазмы сосудов, а также резкое сокращение просвета. В этот момент чаще всего сосудистая бляшка отрывается от поверхности вены и перекрывает кровоток;
- увеличивается частота сердечных сокращений и дыхательных движений. Из-за этого возрастает артериальное давление даже у гипотоников;
- ткани организма меньше наполняются кислородом.
Такой механизм реакций выработала сама эволюция. И от этого никуда не деться. Он нужен для секундного рывка, сбора сил и защиты от угрозы. За считанные минуты биохимия крови и состояние гормонального фона резко меняются. В разовом волнении нет ничего страшного. Так как это бывает каждый день. Но если напряжение длится дни или недели, то возрастают шансы получить инфаркт или инсульт.
В чем суть предынфарктного состояния?
Предвестником инфаркта миокарда есть вполне обычное состояние организма. В чем же отличие? Разница в диаметре магистрального сосуда, который поражен. Перед инфарктом атеросклеротические отложения нарушают кровообращение, но трофика сохраняется за счет компенсаторных возможностей.

Глубокие переживания могут быть спровоцированы и положительными, и отрицательными эмоциями
При остром сердечном недуге кровоснабжение сердца нарушено. От стресса безобидные пятна активно воспаляются. Доктора объясняют это резким падением местного иммунитета. Все это из-за распределения сил организма на устранение последствия стресса. В этом-то и есть коварность стресса. Проходит 1-2 дня, и такое состояние переходит в опасный кризис. Может быть летальный исход.
Самому определить состояние перед инфарктом нереально. Яркие знаки недуга появляются только тогда, когда просвет перекрыт более чем на 50%. Долгий период рост атеросклеротических бляшек проходит без симптомов. Но при сильном разовом стрессе или длительном нервном напряжении процесс создания жировых отложений ускоряется. И в любой момент бляшка, отрываясь от стенки, полностью закрывает вену или артерию. Таким образом, предынфарктное состояние превращается в острый сердечно-сосудистый недуг с появлением язв.
Профилактика стресса
В современном мире нет таких людей, которые могут прожить без стрессов. Их нельзя избежать. Но можно ли сократить негативное влияние таких факторов на нервную систему и организм в целом?
Как известно, лучшая оборона это нападение, вот почему первое и главное — воспринимать жизнь с юмором
Психологи советуют:
- высыпаться. Если ложиться не позже 23:00 и спать 8 часов, то легче переносить любые стрессы. Во время хорошего ночного отдыха организм вырабатывает гормоны. Когда уровень этих веществ в норме, то любой стресс проходит легко;
- инфаркт миокарда боится оптимизма. Если человек легко и с юмором переносит все тяготы и лишения, то нервная система работает, «как часы»;
- физическая активность. Если вы гуляете, бегаете каждый день, а также плаваете в бассейне около 30 минут, то органы работают в норме. Помимо этого, просвет артерий и вен остается без изменений и тромбы не образуются. Не стоит тяжело физически работать или поселиться в тренажерном зале. Хватит привычной активности. Например, пройдитесь 1-2 остановки вместо езды на общественном транспорте или пройдитесь по лестнице;
- укрепить нервную систему дома можно каждому. Раз в день делайте контрастный душ. Начинайте с теплой воды. В дальнейшем понижайте градус;
- правильно питаться. Какая связь между рационом, стрессом и работой сердечно-сосудистой системы? Если каждый день в меню добавлять пряную зелень, аскорбиновую кислоту, то витамин С в несколько раз повышает сопротивляемость организма к воздействию различных провоцирующих факторов. Полюбите также травяные отвары. Сократите количество крепкого кофе. Вместо этого ароматного напитка утром приготовьте отвар мяты и липы, добавьте любимые специи. Гарантированно проснетесь, а сосуды сохраните в отличном состоянии.
Источник
Социальные факторы инфаркта миокарда. Стресс и депрессия как причина инфаркта миокардаВместо психологического типа поведения А (энергичные, амбициозные, “сгорающие” на работе люди) теперь всё больше говорят о депрессии. Разумеется, психиатрам, психологам и кардиологам предстоит ещё немало потрудиться, чтобы определить значение различных вариантов эмоциональных расстройств в развитии ИБС, инфаркта миокарда, осложнений постинфарктного периода. Коснёмся роли психосоциального стресса как фактора риска сердечно-сосудистой патологии. Теоретическая основа для этого была заложена около тысячи лет назад великим Ибн Синой. Свои взгляды о решающей роли покоя и душевного равновесия в сохранении здоровья и выздоровлении он подкрепил классическим экспериментом с двумя баранами, которых держал на одинаковой диете. Второй баран, у которого не было подобного соседства, продолжал здравствовать ещё долгое время…
Заметим, что данное исследование проводилось в благополучной Западной Германии ещё до объединения страны. Вот так сжато и метко описали патогенез инфаркта миокарда В. П. Образцов и Н. Д. Стражеско. Со временем это фундаментальное открытие обросло подробностями, но не изменилось по сути: в основе развития инфаркта миокарда лежит тромбоз венечной артерии. Факторы риска ИБС и патогенетические основы развития инфаркта миокарда были достаточно подробно рассмотрены в пособии “Диагностика и лечение дислипидемий” (В. А. Крыжановский, 1995). Вкратце напомним основные положения. Как отмечают Е. Falk, P. К. Shah, V. Fuster (1995), конкретные пусковые механизмы развития инфаркта миокарда требуют дальнейшего изучения. – Также рекомендуем “Патогенез инфаркта миокарда. Механизмы развития инфаркта миокарда” Оглавление темы “Причины и диагностика инфаркта миокарда”: |
Источник
– Милый, расслабься, это я – твое лучшее лекарство!
Проблемы с сердцем и эмоциональное состояние человека тесно связаны. Исследования, проведенные отечественными кардиологами и психиатрами, показали: среди больных, перенесших инфаркт, 55% страдают затяжной депрессией!
В последний год на кардиологических конгрессах врачи из разных регионов поднимают одну и ту же проблему. Раньше средний возраст большинства инфарктников был 48 – 50 лет. Сейчас же основная группа риска – молодые мужчины 30 – 40 лет, занятые нервной, напряженной работой. Причем в таком возрасте больше процент тяжелейших обширных инфарктов и даже разрывов сердечной мышцы.
Более 60% инфарктов в возрасте до 45 лет случаются при неизмененных коронарных сосудах – как бы на фоне полного здоровья.
Почему приступ развивается внезапно?
У людей в возрасте инфаркты случаются чаще из-за того, что сосуды закупориваются тромбами и атеросклеротическими бляшками. И это, как говорится, можно предвидеть.
В болезнях молодых виноват острый спазм коронарного сосуда. Вызвать такой внезапный приступ могут сильный стресс, алкоголь (для нашей страны характерны «алкогольные инфаркты»), чрезмерные нагрузки. Застать такой инфаркт может совершенно врасплох – на работе, в фитнесе, за рулем.
Думаете, болит живот? А это сердце
Классические симптомы инфаркта:
сильная, давящая боль за грудиной (длится дольше 15 минут),нарастание одышки, посинение губ,холодный пот и жуткий страх смерти, что объясняется общим кислородным голоданием.
Но! Сейчас все чаще врачи сталкиваются с нетипичными проявлениями. Инфаркт – гастралгическая форма – проявляется внезапной болью (чаще с левой стороны) и вздутием живота. Так что если нет четких признаков того, что у человека расстройство пищеварения, не делайте промывания желудка. Сначала нужно исключить инфаркт!
Иногда единственным проявлением может быть боль в левой руке, левом плече, челюсти, зубная боль (также слева). Если такая боль началась после нагрузки, ей нет других логических объяснений, вы относитесь к группе риска – насторожитесь!
Главное – не опоздать!
В 70% случаев смерть от инфаркта наступает из-за несвоевременно и неправильно оказанной первой помощи.
30% больных с обширными инфарктами вообще погибают, не дождавшись «Скорой».
Потому при подозрении на инфаркт действуйте быстро:
2 – 3 таблетки нитроглицерина под язык.Чтобы снять боль, нужно разжевать вместе таблетки баралгина и аспирина.Уложите больного так, чтобы ноги были выше головы.Не делайте самостоятельно массаж сердца: если есть аритмия, это может повредить.
ЦИФРА
60% внезапных инфарктов случаются на нервной почве.
4 мифа об инфаркте
1. Заниматься сексом после инфаркта очень опасно.
Вероятность, что интимные отношения могут привести к инфаркту, на самом деле невелика. Врачи обычно рекомендуют возобновить половую жизнь в течение месяца после болезни. Это средние сроки. Не стесняйтесь выяснить этот вопрос у своего врача.
2. После первого непременно будет второй.
Большинство больных, перенесших инфаркт, возвращаются к нормальной жизни. В 50% случаев после инфаркта на ЭКГ вообще не фиксируется никаких болезненных изменений.
Возвращение к активной, полноценной жизни не только возможно, но и реально! Если, конечно, под «нормальным образом жизни» не подразумевается пачка сигарет в день и шматок сала на ночь.
3. Физнагрузки необходимо прекратить.
На самом деле физические нагрузки понижают риск возникновения сердечно-сосудистых заболеваний и повторных инфарктов. Наоборот, сидячий образ жизни является одним из факторов риска.
4. Мелкоочаговый инфаркт легче, чем крупноочаговый.
Мелкоочаговый инфаркт протекает легче, чем крупноочаговый, потому что область поражения сердца меньше. Однако вследствие «незавершенности» такого инфаркта вероятность повторных приступов больше, чем при обширном.
А КАК У НИХ?
Здоровый секс – здоровое сердце
Парижские медики обосновали связь между любовью и кардиологией (французы и в медицине романтики, понимаешь!). Они провели обследование 15 тысяч мужчин и женщин, а также поговорили с ними «за жизнь».
И выяснилось, что 65% людей с больным сердцем недовольны (или испытывали это чувство на протяжении долгого времени) своей сексуальной жизнью. Так что будьте внимательны к своим любимым: если секс не приносит радости, это может разбить сердце в прямом смысле слова.
Инфаркт – в четверг, инсульт – в понедельник
Кардиологи из Чикагского медицинского университета доказали связь между обострениями сердечно-сосудистых заболеваний и днями недели и даже временем суток!
Дело в том, что для «сердечников» очень важны гормоны, которые вырабатываются корой надпочечников, – именно они поддерживают тонус сосудов и ритм сердца. Эти гормоны «по графику» должны наиболее активно вырабатываться в организме с 3 до 6 утра. Если же они «сбились с ритма» и в это время их поступает в кровь недостаточно, то человек просто не может проснуться.
По статистике, на рассвет – 4 – 5 утра – приходится пик внезапных смертей от сердечной недостаточности. А поскольку человеческие биочасы «показывают» не только время суток, но и недельные циклы, то существует закономерность и по дням недели. Инфаркты миокарда чаще всего случаются по четвергам, а инсульты – по понедельникам.
ВНИМАНИЕ!
А о том, как восстановиться после инфаркта психологически и физически, читайте в следующем номере. Хотите поделиться своим опытом и задать вопросы?
Звоните сегодня, 26 октября, с 16 до 19 часов по московскому времени по тел. (095) 257-54-28. Пишите ionovakp@kp.ru.
Источник
Определение
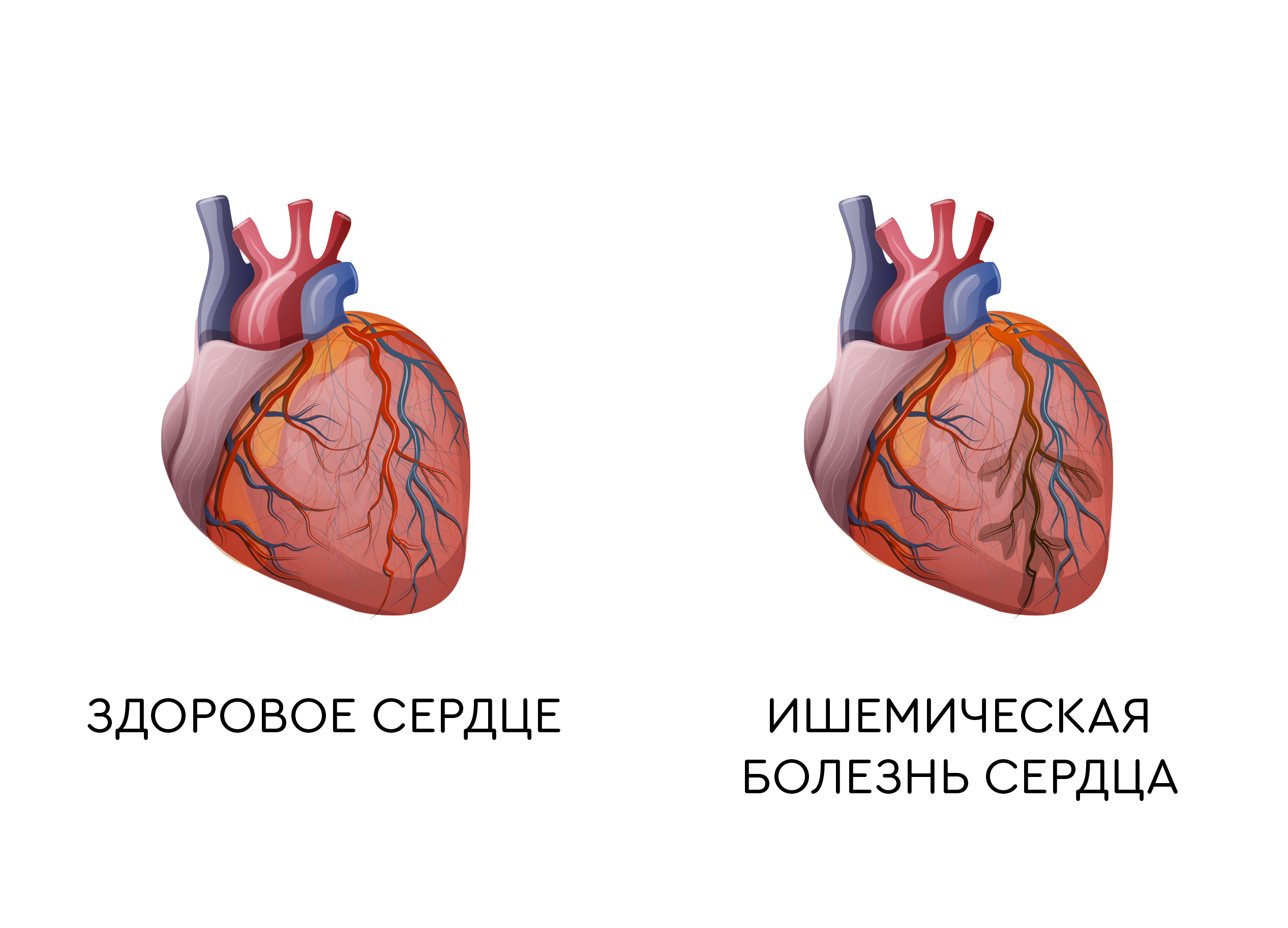
Сердце человека – орган, который работает непрерывно от первого вздоха до последнего, без выходных и отпусков. Мышца сердца, миокард, обеспечивает насосную функцию, сокращается каждую секунду и нуждается в активном кровообращении. Венечные (или коронарные) артерии обеспечивают питанием и кислородом самую трудолюбивую мышцу нашего тела.
Если в одной или нескольких коронарных артериях возникает затруднение тока крови из-за атеросклеротических наложений, сужения сосуда – снижается кровоснабжение миокарда, возникает боль. Такая боль называется ишемической и болезнь – ишемической болезнью сердца.
Ишемия, в переводе с греческого – местное малокровие, обескровливание, что объясняет основную природу заболевания.
Инфаркт миокарда (ИМ) – сердечно-сосудистая катастрофа, сердечный приступ: это гибель участка миокарда из-за затянувшегося эпизода ишемии.
Причины инфаркта
В подавляющем числе случаев причиной инфаркта является атеросклероз – образование атеросклеротической бляшки на стенке сосуда, сужающей ее просвет.
Этот процесс хронический и бляшка «растет» постепенно. Как правило, такая постепенность дает организму возможность подготовиться – развиваются коллатеральные, обходные, пути кровотока и даже тотальное перекрытие магистральной артерии не ведет к полному обескровливанию и развитию инфаркта.
Но, если по какой-то причине, бляшка стала нестабильной, нарушилась целостность ее «покрышки» – запускается неудержимый каскад тромбоза. И тогда даже небольшая по размеру бляшка может стать причиной инфаркта миокарда. Клетки крови макрофаги, тромбоциты стремятся закрыть дефект, активируется свертывающая система крови, образуется фибриновый сгусток и тромб, полностью перекрывающий просвет артерии. Сердечная мышца очень чувствительна к гипоксии. Через 30 минут начинается гибель клеток, а через 90-100 минут участок миокарда, лишенный кровотока, необратимо погибает полностью.
Иногда кровоток восстанавливается самостоятельно – собственная противосвертывающая система справляется с тромбом и инфаркт не случается. От 4-х до 27% сердечных приступов заканчиваются подобным образом.
Тромбоз является причиной инфаркта в 9 из 10 случаев. Другие причины – эмболия (перекрытие просвета коронарной артерии не тромбом, а фрагментом той же кальцинированной бляшки или измененного сердечного клапана), спазм, кровоизлияние в бляшку, отслойка внутренней стенки артерии. Они встречаются гораздо реже.
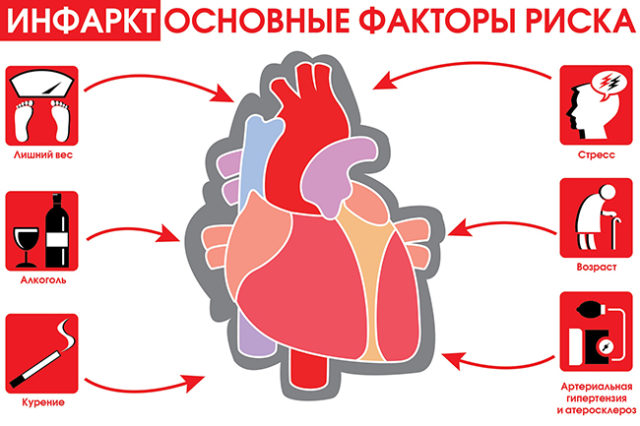
Факторы риска
Факторами риска атеросклероза и инфаркта миокарда являются:
Дислипидемия: повышение уровня общего холестерина и липопротеидов низкой плотности крови – основа формирования атеросклеротической бляшки
Табакокурение: повреждение эндотелия сосудов, хроническая гипоксия из-за воздействия угарного газа, прямое сосудосуживающее действие никотина – не полный перечень влияния курения на сосуды и сердце
Сахарный диабет: нарушена микроциркуляция, поддерживается состояние хронического воспаления
Артериальная гипертония: повышает нагрузку на сердечную мышцу.
Абдоминальное ожирение: способствует нарушениям обмена липидов и глюкозы, повышению АД, увеличению потребности в кровоснабжении.
Низкая физическая активность: снижение тренированности, уменьшение массы мускулатуры, возможностей адаптации организма к изменениям.
Нездоровое питание, злоупотребление алкоголем
Психоэмоциональные причины: стресс, депрессия.
Симптомы, клиника
Типичным симптомом ишемического поражения миокарда является боль в груди. Чаще она сжимающего, давящего характера, локализуется за грудиной. Характерна иррадиация (распространение) в левую руку, плечо, под лопатку. Боль длительная, может быть волнообразной.
Характерны также холодный «липкий» пот, бледность кожи, одышка.
Тревожность, чувство страха, беспокойство, резкая усталость – часто сопровождают инфаркт.
Такая классическая картина сопровождает инфаркт далеко не всегда.
Описаны нетипичные варианты клиники ИМ. Часто они встречаются среди женщин, пожилых людей, при повторных инфарктах, сахарном диабете.
Астматический – ведущий симптом одышка, вплоть до удушья. Обычно при обширном поражении сердца и развитии недостаточности левого желудочка у пожилых пациентов и при повторном инфаркте;
Аритмический – болевой синдром выражен незначительно, беспокоят сердцебиение, «провалы» в биении сердца, слабость;
Абдоминальный – боль в животе, тошнота и рвота, часто при нижней локализации инфаркта миокарда;
Церебральный – с преобладанием признаков поражения мозга, головокружения. Снижение сократительной способности, замедление ритма могут привести к снижению мозгового кровообращения, особенно у пациентов с исходными нарушениями церебрального кровотока;
Бессимптомный или малосимптомный – нет типичных признаков, боль не интенсивная или совсем отсутствует. Заболевание диагностируется postfaсtum по изменениям ЭКГ. Такой вариант течения заболевания характерен для пациентов сахарным диабетом, пожилых и женщин;
С нетипичной локализацией боли – в правой руке, нижних конечностях, спине.
Диагностика
Диагноз ИМ устанавливается на основании совокупности клинической картины (симптомы) и данных ЭКГ (запись электрической активности сердечной мышцы). Для принятия решения о неотложности лечения часто этого достаточно.
В дальнейшем, для подтверждения диагноза, определения прогноза необходимы лабораторные тесты и более сложные инструментальные исследования.
Изменения ЭКГ при инфаркте миокарда зависят от локализации очага поражения, его объема и глубины. Эти изменения динамичны, проходят определенные стадии.
В типичном случае в острейшем периоде ИМ регистрируется подъем сегмента ST (как минимум, в 2-х смежных отведениях), затем формируется зубец Q(или QS) и характерная динамика з. Т в подострой стадии.
Трудно оценить инфарктную динамику ЭКГ при наличии кардиостимулятора, нарушений проводимости по типу полной блокады ножек пучка Гиса, синдрома Вольфа-Перкинсона-Уайта и здесь необходимы лабораторные тесты повреждения миокарда.
К ним относятся определение сердечных тропонинов (T и I, высокочувствительный), креатинфосфокиназы. Первые маркеры (тропонины) появляются уже через 2-3 часа от начала гибели кардиомиоцитов и позволяют поставить точный диагноз и начать лечение, спасающее жизнь. Экспресс-анализ на тропонин возможно выполнить уже бригадой скорой помощи.
Как и ЭКГ, уровень лабораторных показателей меняется в динамике, достигая максимальных значений к концу вторых суток и приходя к норме через 10-14 дней. Кроме тропонинов и КФК в общем анализе крови может быть умеренный лейкоцитоз (максимально до 15х109/л) в течение первой недели заболевания, а затем ускорение СОЭ, сохраняющееся до нескольких недель. Эти изменения часто сопровождают умеренную лихорадку (до 380С) из-за системного воспаления в ответ на попадание в кровоток продуктов некроза миокарда.
Классификация, стадии инфаркта миокарда
Временные фазы-периоды:
1. Острейший – первые 2 часа после начала болевого синдрома;
2. Острый – до 10 дней от начала заболевания;
3. Подострый – от 2-х недель до 1,5 месяцев;
4. Стадия рубцевания – от 1,5 до 6 месяцев;
5. Стадия исходов, постинфарктный кардиосклероз – через 6 месяцев от момента инфаркта;
В зависимости от размера очага некроза: крупноочаговый, мелкоочаговый.
В зависимости от глубины распространения некроза: субэпикардиальный, субэндокардиальный,интрамуральный, трансмуральный
Наличие осложнений: осложненный, неосложненный.
В зависимости от локализации очага: передней, боковой, задней, нижней стенки левого желудочка, межжелудочковой перегородки, верхушки сердца, правого желудочка, предсердий или комбинированные варианты.
По наличию в прошлом ИМ: первый, повторный (после 28 суток от предыдущего инфаркта), рецидив (в течение 28 суток от инфаркта).
Первая помощь, лечение
Ухудшение самочувствия при инфаркте миокарда, как правило, внезапное и выраженное, сопровождается тревогой, страхом, беспокойством.
Первое, что нужно сделать – прекратить выполняемую нагрузку, по возможности сесть или прилечь. Обеспечить доступ свежего воздуха – открыть окно, расстегнуть верхние пуговицы рубашки, ослабить ремень, галстук.
Если у человека ранее были проблемы с сердцем, он может иметь при себе соответствующее лекарство – нитроглицерин. При появлении боли нужно принять до 3-х таблеток нитроглицерина с интервалом 5 минут (если в ответ на первую таблетку избыточно не снизилось АД, не появилось сильное головокружение).
Также рекомендовано принять ½ таблетки аспирина (250мг). Неэффективность нитроглицерина и прекращения нагрузки характерна для ИМ, в отличие от стенокардии напряжения. Поэтому очень важно как можно скорее вызвать скорую медицинскую помощь и четко объяснить диспетчеру 03, что ситуация неотложная и вероятен инфаркт миокарда.
От своевременности оказания помощи напрямую зависит не только объем поражения сердца, риск развития осложнений, но и возможность пережить инфаркт миокарда. Если в течение 60 минут пациент будет доставлен в стационар для проведения лечения, его шансы выжить и не стать инвалидом значительно возрастают.
Смертность от инфаркта миокарда достигает 20% и 80-90%смертей происходит из-за позднего начала лечения.
Врачи бригады скорой помощи регистрируют ЭКГ, которая в большинстве случаев определяет диагноз и дальнейшую тактику. Если есть данные за инфаркт миокарда – лечение начинается незамедлительно.
При сохраняющемся болевом синдроме проводится обезболивание, чаще используется морфин.
По показаниям вводятся антиаритмические, седативные средства.
Следующий важный вопрос – восстановление кровотока в коронарной артерии, реперфузионная терапия. Она позволяет либо предотвратить гибель кардиомиоцитов, либо уменьшить объем поражения, возобновив кровообращение.
Такой восстановление проводится либо внутривенным введением медикаментов тромболитического действия (непосредственное «растворение» тромба внутри артерии) или механическим расширением сосуда – чрезкожное вмешательство (ЧКВ) или ангиопластика с возможным последующим стентированием (установкой стента-пружины для сохранения проходимости пораженной артерии).
Преимущества ангиопластики перед тромболизисом доказаны, если она проведена в течение не более 2-х часов от начала болевого приступа. Это вмешательство несет значительно меньший риск кровотечений, в том числе геморрагического инсульта.
Поэтому так важна оперативность доставки пациента с инфарктом в больницу.
Но, введение препаратов тромболитического действия может быть начато уже в машине скорой помощи, если шансов доставить пациента в специализированное отделение в течение 60 минут от начала приступа нет. Проведение тромболизиса в течение часа от начала заболевания позволяет «остановить» развитие каждого третьего инфаркта. Чем больше времени проходит от начала заболевания, тем меньше эффективность такой терапии и через 12 часов она практически равна нулю.
После проведенной тромболитической терапии в течение суток проводится плановое ЧКВ: рентгенконтрастное исследование коронарных артерий – коронарография. Это важно для контроля состояния коронарного русла и, при необходимости, проведения ангиопластики и стентирования.
Надо понимать, что есть очень четкий алгоритм действия врачей по оказанию помощи при остром коронарном синдроме (состояние, когда еще непонятно во что выльется сердечный приступ – стенокардию или инфаркт). Он разработан на основе многих исследований, наблюдений и помогает спасать пациентов.
Осложнения инфаркта миокарда
Они разделяются на ранние и поздние.
К ранним осложнениям относятся:
1. Острая левожелудочковая недостаточность – резкое снижение сократительной способности миокарда, проявляется одышкой, кашлем, учащением пульса. Может сопровождать острую аневризму сердца – выбухание участка желудочка по месту обширной инфарктной зоны;
2. Нарушения ритма и проводимости сердца – различные нарушения регистрируются у 90% пациентов. Некоторые из таких нарушений – смертельно опасны (как фибрилляция предсердий, полная атриовентрикулярная блокада), лечение их возможно только в условиях отделения интенсивной терапии – дефибрилляция или установка кардиостимулятора;
3. Кардиогенный шок – невозможность адекватного кровоснабжения, резкое снижение АД при поражении большого участка миокарда;
4. Ранняя постинфарктная стенокардия – возникает в первые 24 часа острого инфаркта, может быть проявлением незавершившегося некроза сердечной мышцы;
5. Перикардит – воспаление сердечной сумки в первые 1-3 суток, осложняет течение заболевания, увеличивает риск неблагоприятного исхода;
6. «Несердечные» осложнения: желудочно-кишечные кровотечения, острый психоз или депрессия, тромбоэмболические осложнений в другие сосуды.
Поздние осложнения:
1. Синдром Дресслера – через 2-6 недель появляются полисерозиты – воспаление плевры, перикарда, суставов. Имеют аутоиммунный характер;
2. Тромбоэндокардит – возникновение и воспаление пристеночного тромба в полости сердца, на клапанах, опасен эмболическими осложнениями;
3. Формирование хронической аневризмы сердца – в области обширного рубца, способствует прогрессированию сердечной недостаточности, образованию внутрисердечного тромба;
4. Хроническая сердечная недостаточность – недостаточная насосная функция сердца ведет к снижению физической работоспособности, появлению одышки, отеков;
Как жить после инфаркта
Целями восстановления являются физическая, психологическая адаптация, восстановление работоспособности, предупреждение развития осложнений и повторного инфаркта.
Физическая реабилитация начинается с палаты интенсивной терапии. До 28 дней – в кардиологическом отделении или реабилитационном центре, санатории. Постепенное увеличение физической активности позволяет снизить риск осложнений, вернуться к обычной жизни.
Часто необходимо участие психолога, чтобы помочь пациенту продолжить жить с новой болезнью.
Медикаментозная терапия – также является частью реабилитационного плана. Она включает в себя различные группы препаратов, которые назначаются индивидуально. Чаще всего назначаются препараты для урежения частоты пульса, снижение уровня холестерина, нормализации артериального давления и предотвращения повышенной свертываемости крови.
Важно выполнять рекомендации врача по приему препаратов и соблюдению режима физической активности.
Огромную роль играют изменения в образе жизни, касающиеся не только физических упражнений. Коррекция массы тела при ее избытке (или недостатке!), изменения в составе рациона питания (по типу антиатерогенного), отказ от курения (если человек еще этого не сделал) – без этой работы пациент имеет мало шансов «жить долго и счастливо».
Источник