Причина острого инфаркта миокарда
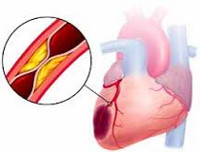
Некроз кардиальных структур — это экстренный процесс, требующий срочной госпитализации в профильный стационар, для проведения реанимационных мероприятий.
Основной контингент пациентов — лица, страдающие гипертонической болезнью, дыхательной недостаточностью, постоянно принимающие тяжелые препараты психотропного ряда, глюкокортикоиды.
Также отклонение не обходит стороной женщин и представителей сильного пола в возрасте за 50, когда в самом разгаре климактерический период.
Острый инфаркт миокарда — это нарушение трофики (питания) сердечной мышцы в результате коронарной недостаточности (сужение просвета артерий, питающих орган). Код по МКБ-10 — I21. Патология считается самостоятельной единицей и выведена в классификатор.
Считается неотложным состоянием и требует срочной помощи. Длительность начальной (острой) фазы инфаркта — около 18-24 часов. Затем пациент либо погибает или же наступает период улучшения. Острая стадия заканчивается.
Исход напрямую зависит от обширности поражения, качества первой помощи и стационарных мероприятий.
Если хотя бы один негативный фактор имеет больший вес над прочими, летальность процесса резко растет. Спасти пациента даже при качественной помощи можно не всегда.
Механизм развития состояния
Суть заболевания всегда одна и та же. Коронарная недостаточность составляет основу формирования инфаркта.
Что это такое? Сердце питается от двух крупных артерий, которые при впадении в ткани ветвятся на множество мелких структур. Это так называемые коронарные артерии. Они обеспечивают бесперебойную, обильную трофику мышечного органа.
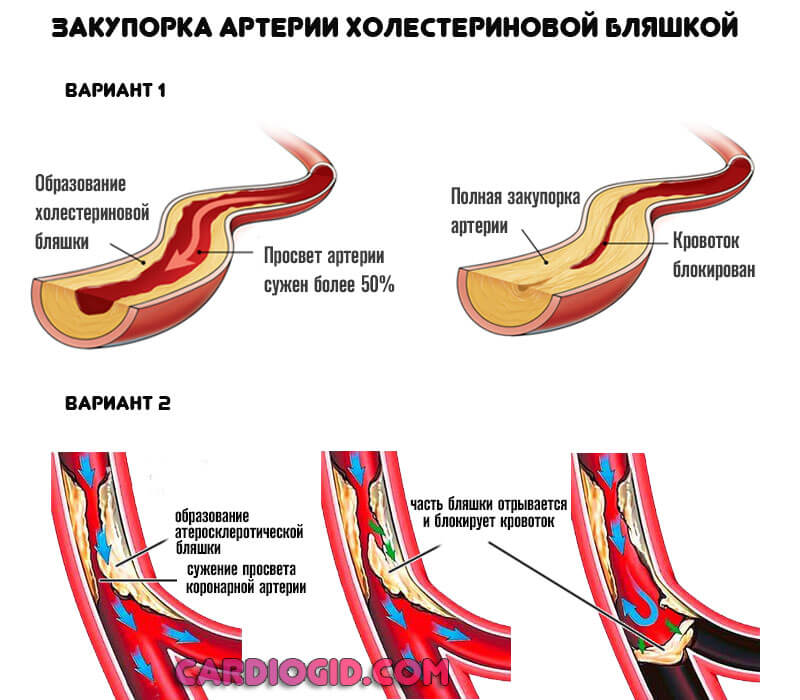
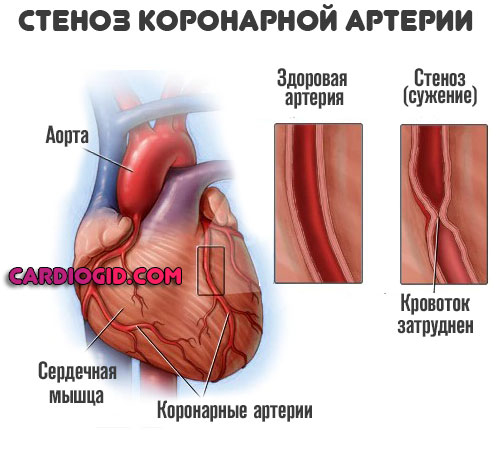
В процессе жизнедеятельности человек приобретает такое состояние, как атеросклероз. Он представляет собой сужение (стеноз) или закупорку сосудов.
В первом случае возникает стойкое нарушение проводимости. Чаще всего у гипертоников и курильщиков встречается именно такой вариант.
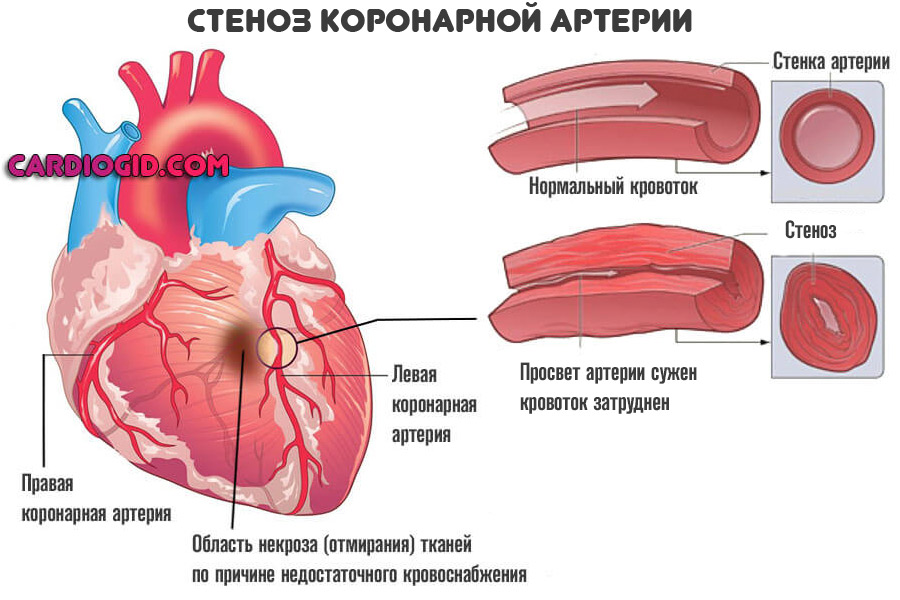
Во втором — окклюзия и нарушение проводимости крови в результате механического перекрытия русла. Холестериновая бляшка или тромб всему виной.
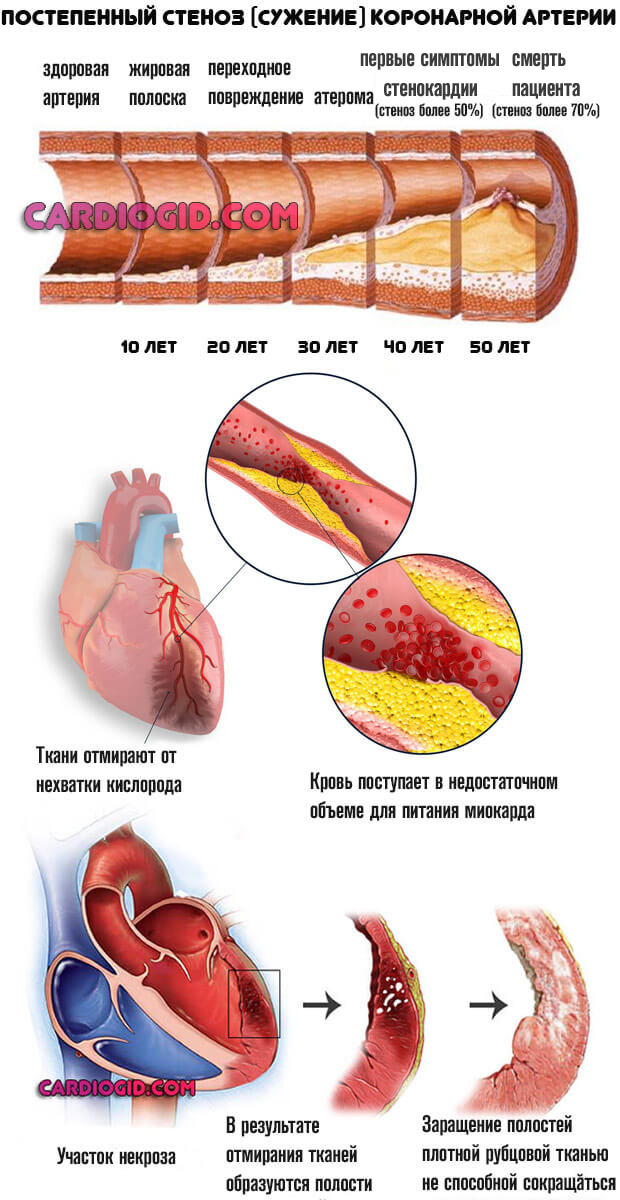
Далее процесс двигается стремительно. Нарушение кровотока, при снижении его на 50% от нормального объема, приводит к падению сократительной способности миокарда.
Результат — в большой круг жидкой ткани выбрасывается недостаточно, а значит и по коронарным артериям поступает мало. Состояние набирает обороты. Уже начавшийся процесс омертвения прогрессирует. Если срочно не разорвать порочный круг разовьется кардиогенный шок и смерть пациента.
Возможные осложнения
Последствия острого инфаркта миокарда зависят от объемов поражения сердечной мышцы. При вовлечении незначительного количества тканей, малых масштабах проблемы, возможно полное отсутствие плачевных результатов.
К сведению:
Некоторые формы некроза не сопровождаются даже клинической картиной, что, однако, не говорит о безопасности состояния.
Мелкоочаговые варианты (микронфаркт) провоцируют незначительные в краткосрочной перспективе патологические изменения. Крупные по площади — почти всегда смертельны.
Полный перечень выглядит так:
- Кардиогенный шок. Острое нарушение сократительной способности сердечной мышцы. Приводит к стремительному снижению артериального давления и зацикливанию процесса. Каждая систола закачивается падением функциональной активности, нарастанием явления недостаточности трофики. Летальность неотложного состояния зашкаливает. Составляет около 90% и выше.
- Остановка сердца. Асистолия. Реанимационные действия могут не возыметь эффекта. Но срочные мероприятия необходимы, поскольку вероятность возвращения больного к жизни есть.
- Дыхательная недостаточность. Асфиксия. Развиваются в результате ослабления газообмена, отека легких. Как правило, позднее осложнение. Проявляет себя спустя несколько часов от начала процесса.
- Сосудистая деменция. Вариант раннего обратимого слабоумия. Возникает в результате недостаточной трофики церебральных структур. При невозможности восстановления питания прогрессирует быстро, лечению поддается скудно.
- Инсульт. Острое снижение скорости кровотока в головном мозгу. Отмирают нервные клетки, ткани. Развивается неврологический дефицит разной степени тяжести. От незначительного перекоса лица, паралича мышц до полной потери зрения, слуха, способности ходить и прочих функций.
Логичным результатом выступает смерть пациента. Летальность определяется в рамках прогнозов в отношении конкретного случая.
Инвалидность или как минимум тяжелые ограничения жизненной активности гарантированно возникают. Хроническая сердечная недостаточность, ИБС, астматические процессы встречаются наиболее часто.
Причины
Существует два основных механизма развития патологии. Первый уже был описан, это атеросклероз и нарушение питания кардиальных структур по коронарным артериям.
Второй возможный вариант — кардиомиопатия, развивающаяся в результате избыточной физической нагрузки, перенесенных ранее патологий эндокринного или сердечнососудистого профиля и прочих моментов.
Мышечные стенки утолщаются (гипертрофическая кардиомопатия), сократительная способность миокарда падает, камеры расширяются (дилатационная кардиомиопатия).
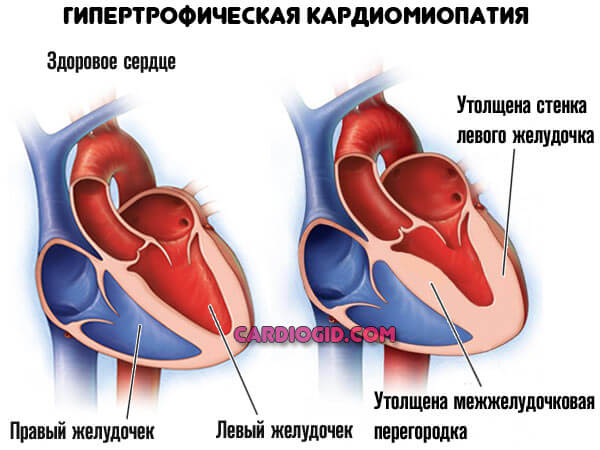
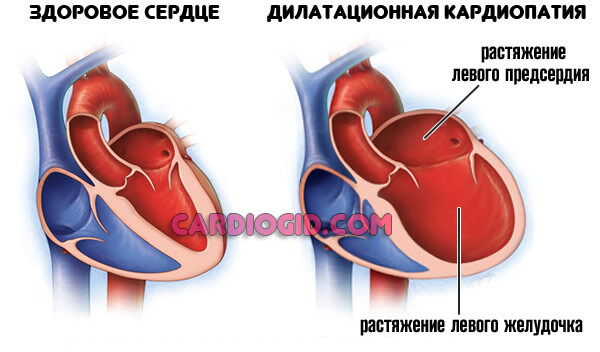
При сохранности нормального просвета коронарных артерий сердце не в силах перекачивать кровь: большая ее часть застаивается в желудочках и прочих структурах.
Каковы основные причины таких состояний:
Ожирение
Ошибочно считать, будто бы избыточная масса тела способна радикальным образом повлиять на функциональную активность органа. Нет. Дело в другом.
Что стоит за нарушением веса? Отклонение обмена липидных структур. Депонирование избыточное, катаболизм недостаточен. Возникает накопление холестерина, он откладывается на стенках сосудов.
Мишенями выступают аорта и коронарные артерии. Также структуры нижних конечностей. При восстановлении нормального метаболизма и лечении на ранних стадиях удается предотвратить проблемы в будущем.
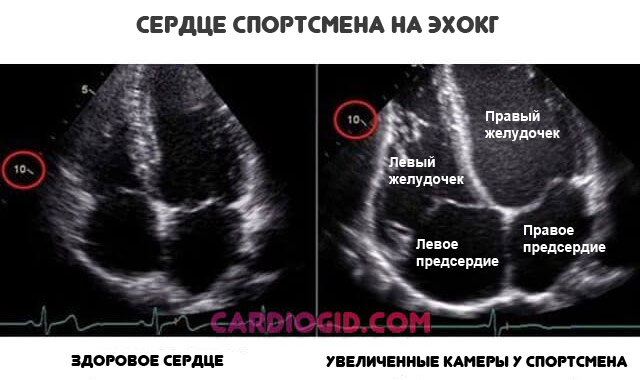
Избыточная физическая нагрузка
В основном страдают спортсмены и работники механического труда, например строители и шахтеры. Сердце не рассчитано на избыточную активность. Организм не выдержит.
Даже при сохранности стабильного положения вещей, если мышечная структура приспособилась, назвать это нормой нельзя. Так называемое сердце спортсмена — это неестественно разросшийся орган. Рано или поздно оно даст о себе знать.
Ко всему прочему, при недостаточной тренированности надпочечники синтезируют слишком много кортизола и адреналина.
Помимо этого выделяется ангиотензин, ренин, альдостерон. Они провоцируют сужение артерий. При избыточной выработке — существенное.
Инфаркт наступит с большой вероятностью. Вывод — нужно четко дозировать физическую нагрузку.
Гипотиреоз или обратный процесс
Недостаточный синтез гормонов щитовидной железы. Встречается относительно редко. Активная выработка наблюдается чаще. Речь о таких соединениях так Т3, Т4, ТТК, гипофизарное вещество.
В первом случае отмечается ослабление метаболизма, потому скоро развивается атеросклероз. Во втором все системы подстегиваются, синтезируется много ангиотензина и прочих веществ, обуславливающих стеноз сосудов. Лечение плановое, лучше не затягивать.
Болезнь Иценко-Кушинга
Избыточная выработка кортизола надпочечниками. Пациенты с таким диагнозом хорошо видны сразу же. Ожирение, лунообразное лицо, остеопороз, межпозвоночные грыжи, прочие патологии опорно-двигательного аппарата и иные моменты подобного рода.
Основная причина — опухоль передней доли гипофиза, кортикотропинома (разновидность аденомы). По окончании лечения и реабилитационного периода все приходит в норму.
Некоторое время после радикального вмешательства может требоваться поддержание организма экзогенными гормонами.
Гипертоническая болезнь
Стабильное или регулярное повышение давления. До каких уровней — зависит от стадии патологического процесса. На ранних этапах, первом и втором риск инфаркта минимальный, но он присутствует.
При ГБ 3 степени высокие цифры давления становятся привычными. Вероятность острого некроза составляет 15% каждый год.
Курация проводится на начальных стадиях. Затем терапевтические действия полного эффекта не имеют, требуется постоянная коррекция схемы лечения.
Сахарный диабет
Эндокринное заболевание. Сопряжено с неправильным балансом инсулина в организме. Сопровождается не только и не столько нарушениями со стороны метаболизма, сколько выраженными атеросклеротическими изменениями по всему организму.
Сетчатка, вены и артерии нижних конечностей, сердца, головного мозга выступают причиной смерти больного. Без тщательного постоянного лечения компенсации добиться не удается.
Курение
Сказывается на состоянии сосудов быстрее, чем может показаться. Возникает острый стеноз коронарных артерий. Растет давление и частота сердечных сокращений.
Нарушение питания проходит параллельно с утолщением стенок миокарда, наращиванием объема тканей и кардиомиопатией.
Бросить курить зачастую недостаточно. Особенно при длительной привычке. Необходима медикаментозная поддержка. Также для ослабление абстинентного синдрома, который имеет, в том числе и физиологическую плоскость.
Потребление спиртного
Алкоголики — частые пациенты реанимаций и профильных отделений стационара. Ничего полезного в этаноле нет, это мифы. Есть мнения врачей, что алкогольные напитки в небольших дозах растворяют холестерин. Достоверных данных на этот счет нет.
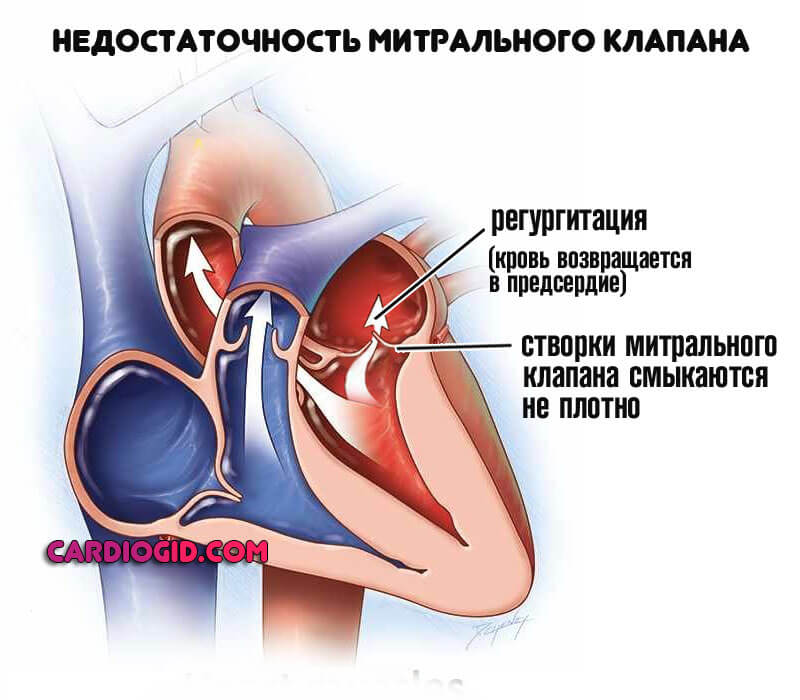
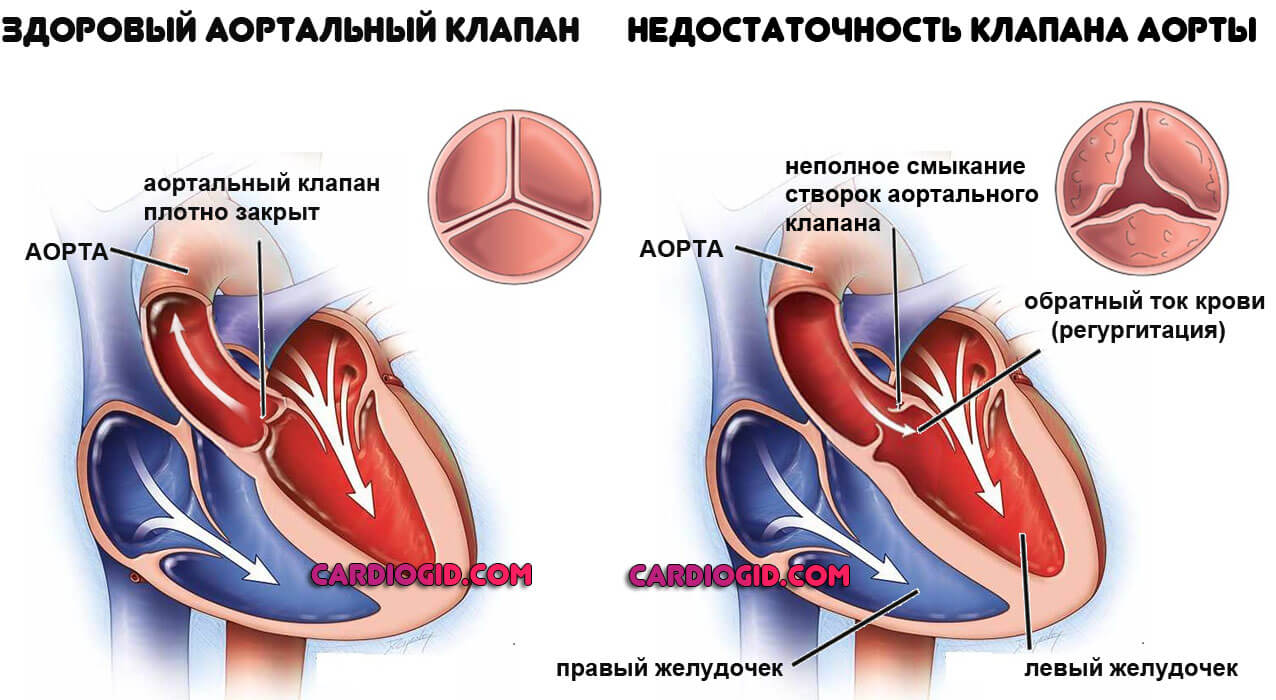
Недостаточность клапанов сердца
Митрального, трикуспидального, аортального. Считаются вариантами врожденных или приобретенных пороков развития.
Лечение всегда хирургическое. Нужно успеть до инфаркта и прочих неотложных состояний.
Острая асфиксия
Нарушение дыхания. В результате аспирации желудочным содержимым, удушения, утопления и прочих моментов. Это не гарантия развития патологического процесса, но риски выше.
Стрессы
В результате психоэмоциональной нагрузки, сиюминутной или хронической, вырабатывается избыточное количество кортизола, адреналина, дофамина, катехоламинов и кортикостероидов. Все эти гормоны сужают сосуды.
В зависимости от условий, индивидуальных особенностей организма пациента возможно развитие острого некроза кардиальных структур. Избегание стрессов — метод профилактики. Хотя добиться этого почти нельзя.
Причины исключаются по одной. Времени на тщательную диагностику нет. Только по окончании можно обследовать больного.
Идеальный вариант — устранить факторы риска еще на подступах, в предшествующие моменты. О симптомах и признаках предынфаркта читайте в этой статье.
Симптомы
Признаки патологического процесса видны сразу же. Бывают вялотекущие атипичные формы инфарктов. Но встречаются они редко и преимущественно у женщин (подробнее здесь).
Потому нужно рассматривать распространенные варианты:
- Боль в грудной клетке — основной признак острого инфаркта миокарда. Невыносимая, независимо от длительности или средняя по интенсивности, продолжительная, более получаса. Всегда жгучая или давящая. Сопровождает пациента большую часть острого периода. То есть до суток. Снимается Нитроглицерином. Полностью или частично.
- Одышка в состоянии покоя. При физической активности усиливается значительно.
- Нарушения частоты сердечных сокращений. Тахикардия, прочие моменты. Рост артериального давления, нестабильность показателей тонометра.
- Бледность кожных покровов и слизистых оболочек.
- Цианоз носогубного треугольника. Посинение околоротовой области.
- Вынужденное положение тела.
- Потеря сознания. Синкопальные состояния, обмороки.
- Периферические отеки. Страдают ноги, лодыжки.
- Головные боли интенсивного характера. В затылке, висках и теменной области.
Признаки могут вообще не иметь отношения к сердцу на первый взгляд. Боли в животе, тошнота, рвота.
Диагностика
Проводится кардиологами в стационарных условиях. В первый же момент. Нет времени на длительные изыскания, минимальное количество мероприятий.
Измерение артериального давления, частоты сердечных сокращений, аускультация. Затем состояние больного стабилизируют. После можно приступать к полноценной диагностике.
Примерный перечень мероприятий:
- Измерение артериального давления, ЧСС. Для установления функциональных нарушений со стороны органов и систем.
- Устный опрос больного на предмет жалоб и их характера.
- Аускультация.
- Электрокардиография. Выявления аритмий и схожих процессов. Классический признак инфаркта в острой фазе — превышение сегмента ST над изолинией (возможно нахождение под ней). Затем симптом сходит на нет.
- Эхокардиография. Ультразвуковое исследование анатомических структур, тканей. Визуальная методика.
- При необходимости МРТ сердца и сосудов. Без контрастного усиления.
Далее показано динамическое наблюдение за состоянием пациента.
Длительность стационарного периода составляет около 10 дней, возможно больше, если есть сомнения относительно течения реабилитационного (подострого) момента.
Лечение
Проходит под полным контролем кардиолога. На ранней стадии применяются тромболитики, если имеет место эмболия (образование тромбов). В первые 6 часов это действие может предотвратить прогрессирование патологического процесса.
При поступлении, в качестве первой помощи, назначают Нитроглицерин для купирования болевого синдрома, также опиоидные или ненаркотические средства. Эпинефрин, Адреналин.
По мере необходимости назначаются бета-блокаторы, антагонисты кальция и спазмолитики.
В процессе дальнейшего лечения применяются кардиопротекторы. Для нормализации метаболических процессов в сердечной мышце.
Если имеет место порок развития органа, необходимо оперативное вмешательство. Повторный эпизод, рецидив — вопрос времени. Требуется баллонирование, стентирование коронарных артерий или протезирование клапанов. Это первоочередная мера.
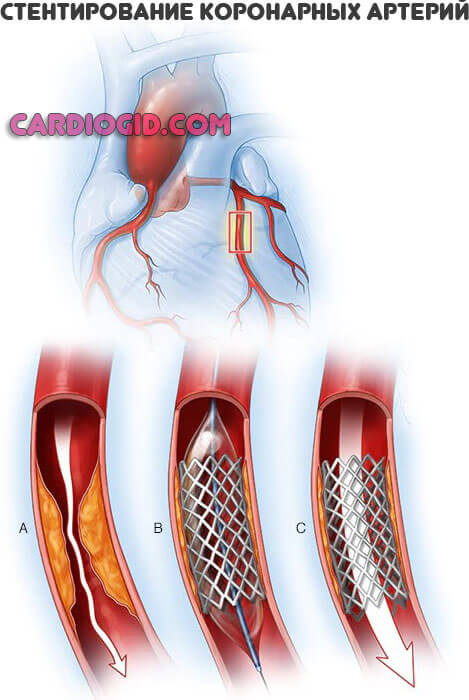
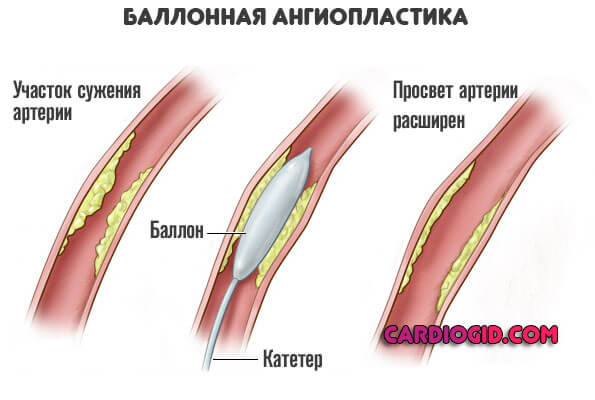
Атеросклероз, сопряженный с нарушением липидного обмена купируется статинами. Аторис в качестве основного. При кальцификации бляшек необходимо хирургическое вмешательство по удалению скопления липидов.
Продолжительность терапии — вся жизнь. От качества зависит степень компенсации. Полного восстановления добиться удается только при ранней помощи и незначительной площади поражения.
Реабилитация
Начинается, примерно, со второй недели развития патологического процесса. Первое время показан постельный режим.
На всю жизнь противопоказаны:
- Значительные физические нагрузки. Спорт полностью исключается.
- Жирные продукты в рационе, жареное, копченое, чрезмерно соленое. Меню лучше согласовать со специалистом.
- Стрессы, избыточные психоэмоциональные нагрузки.
- Бани, сауны. Нахождение в условиях повышенной влажности и температуры.
По окончании подострой фазы назначают ЛФК. Физиотерапия может стать хорошим подспорьем. Санаторно-курортное лечение по показаниям.
Прогнозы
Зависят от возраста больного, частично пола, характера профессиональной активности, качества первой помощи и лечения, обширности поражения, локализации патологических изменений.
Осложнения острого инфаркта — основная причина смерти. Вероятность летального исхода в первые 24 часа и чуть более составляет от 20 до 80%. Разброс обусловлен массой факторов, которые нужно учитывать.
При грамотном лечении, устранении возможных моментов риска вероятность снижается до 5-20%. Что все же много. Точные данные даст только врач.
В заключение
Острый некроз сердечной мышцы — это неотложное состояние. Лечение инфаркта консервативное, требует длительного применения препаратов. Сначала экстренного действия, затем поддерживающих.
Реабилитация долгая, может растянуться на годы. Только спустя 6 месяцев можно подводить какие-то итоги. Прогнозы зависят от многих факторов и у двух разных людей не могут быть одинаковыми.
Источник
Инфаркт миокарда – очаг ишемического некроза сердечной мышцы, развивающийся в результате острого нарушения коронарного кровообращения. Клинически проявляется жгущими, давящими или сжимающими болями за грудиной, отдающими в левую руку, ключицу, лопатку, челюсть, одышкой, чувством страха, холодным потом. Развившийся инфаркт миокарда служит показанием к экстренной госпитализации в кардиологическую реанимацию. При неоказании своевременной помощи возможен летальный исход.
Общие сведения
Инфаркт миокарда – очаг ишемического некроза сердечной мышцы, развивающийся в результате острого нарушения коронарного кровообращения. Клинически проявляется жгущими, давящими или сжимающими болями за грудиной, отдающими в левую руку, ключицу, лопатку, челюсть, одышкой, чувством страха, холодным потом. Развившийся инфаркт миокарда служит показанием к экстренной госпитализации в кардиологическую реанимацию. При неоказании своевременной помощи возможен летальный исход.
В возрасте 40-60 лет инфаркт миокарда в 3–5 раз чаще наблюдается у мужчин в связи с более ранним (на 10 лет раньше, чем у женщин) развитием атеросклероза. После 55-60 лет заболеваемость среди лиц обоего пола приблизительно одинакова. Показатель летальности при инфаркте миокарда составляет 30—35%. Статистически 15—20% внезапных смертей обусловлены инфарктом миокарда.
Нарушение кровоснабжения миокарда на 15-20 и более минут приводит к развитию необратимых изменений в сердечной мышце и расстройству сердечной деятельности. Острая ишемия вызывает гибель части функциональных мышечных клеток (некроз) и последующее их замещение волокнами соединительной ткани, т. е. формирование постинфарктного рубца.
В клиническом течении инфаркта миокарда выделяют пять периодов:
- 1 период – предынфарктный (продромальный): учащение и усиление приступов стенокардии, может продолжаться несколько часов, суток, недель;
- 2 период – острейший: от развития ишемии до появления некроза миокарда, продолжается от 20 минут до 2 часов;
- 3 период – острый: от образования некроза до миомаляции (ферментативного расплавления некротизированной мышечной ткани), длительность от 2 до 14 суток;
- 4 период – подострый: начальные процессы организации рубца, развитие грануляционной ткани на месте некротической, продолжительность 4-8 недель;
- 5 период – постинфарктный: созревание рубца, адаптация миокарда к новым условиям функционирования.

Инфаркт миокарда
Причины инфаркта миокарда
Инфаркт миокарда является острой формой ИБС. В 97—98% случаев основой для развития инфаркта миокарда служит атеросклеротическое поражение венечных артерий, вызывающее сужение их просвета. Нередко к атеросклерозу артерий присоединяется острый тромбоз пораженного участка сосуда, вызывающий полное или частичное прекращение кровоснабжения соответствующей области сердечной мышцы. Тромбообразованию способствует повышенная вязкость крови, наблюдаемая у пациентов с ИБС. В ряде случаев инфаркт миокарда возникает на фоне спазма ветвей венечных артерий.
Развитию инфаркта миокарда способствуют сахарный диабет, гипертоничесая болезнь, ожирение, нервно-психическое напряжение, увлечение алкоголем, курение. Резкое физическое или эмоциональное напряжение на фоне ИБС и стенокардии может спровоцировать развитие инфаркта миокарда. Чаще развивается инфаркт миокарда левого желудочка.
Классификация инфаркта миокарда
В соответствии с размерами очагового поражения сердечной мышцы выделяют инфаркт миокарда:
- крупноочаговый
- мелкоочаговый
На долю мелкоочаговых инфарктов миокарда приходится около 20% клинических случаев, однако нередко мелкие очаги некроза в сердечной мышце могут трансформироваться в крупноочаговый инфаркт миокарда (у 30% пациентов). В отличие от крупноочаговых, при мелкоочаговых инфарктах не возникают аневризма и разрыв сердца, течение последних реже осложняется сердечной недостаточностью, фибрилляцией желудочков, тромбоэмболией.
В зависимости от глубины некротического поражения сердечной мышцы выделяют инфаркт миокарда:
- трансмуральный – с некрозом всей толщи мышечной стенки сердца (чаще крупноочаговый)
- интрамуральный – с некрозом в толще миокарда
- субэндокардиальный – с некрозом миокарда в зоне прилегания к эндокарду
- субэпикардиальный – с некрозом миокарда в зоне прилегания к эпикарду
По изменениям, фиксируемым на ЭКГ, различают:
- «Q-инфаркт» – с формированием патологического зубца Q, иногда желудочкового комплекса QS (чаще крупноочаговый трансмуральный инфаркт миокарда)
- «не Q-инфаркт» – не сопровождается появлением зубца Q, проявляется отрицательными Т-зубцами (чаще мелкоочаговый инфаркт миокарда)
По топографии и в зависимости от поражения определенных ветвей коронарных артерий инфаркт миокарда делится на:
- правожелудочковый
- левожелудочковый: передней, боковой и задней стенок, межжелудочковой перегородки
По кратности возникновения различают инфаркт миокарда:
- первичный
- рецидивирующий (развивается в срок 8 недель после первичного)
- повторный (развивается спустя 8 недель после предыдущего)
По развитию осложнений инфаркт миокарда подразделяется на:
- осложненный
- неосложненный
По наличию и локализации болевого синдрома выделяют формы инфаркта миокарда:
- типичную – с локализацией боли за грудиной или в прекардиальной области
- атипичные – с атипичными болевыми проявлениями:
- периферические: леволопаточная, леворучная, гортанно-глоточная, нижнечелюстная, верхнепозвоночная, гастралгическая (абдоминальная)
- безболевые: коллаптоидная, астматическая, отечная, аритмическая, церебральная
- малосимптомную (стертую)
- комбинированную
В соответствии с периодом и динамикой развития инфаркта миокарда выделяют:
- стадию ишемии (острейший период)
- стадию некроза (острый период)
- стадию организации (подострый период)
- стадию рубцевания (постинфарктный период)
Симптомы инфаркта миокарда
Предынфарктный (продромальный) период
Около 43% пациентов отмечают внезапное развитие инфаркта миокарда, у большей же части больных наблюдается различный по продолжительности период нестабильной прогрессирующей стенокардии.
Острейший период
Типичные случаи инфаркта миокарда характеризуются чрезвычайно интенсивным болевым синдромом с локализацией болей в грудной клетке и иррадиацией в левое плечо, шею, зубы, ухо, ключицу, нижнюю челюсть, межлопаточную зону. Характер болей может быть сжимающим, распирающим, жгучим, давящим, острым («кинжальным»). Чем больше зона поражения миокарда, тем более выражена боль.
Болевой приступ протекает волнообразно (то усиливаясь, то ослабевая), продолжается от 30 минут до нескольких часов, а иногда и суток, не купируется повторным приемом нитроглицерина. Боль сопряжена с резкой слабостью, возбуждением, чувством страха, одышкой.
Возможно атипичное течение острейшего периода инфаркта миокарда.
У пациентов отмечается резкая бледность кожных покровов, липкий холодный пот, акроцианоз, беспокойство. Артериальное давление в период приступа повышено, затем умеренно или резко снижается по сравнению с исходным (систолическое < 80 рт. ст., пульсовое < 30 мм мм рт. ст.), отмечается тахикардия, аритмия.
В этот период может развиться острая левожелудочковая недостаточность (сердечная астма, отек легких).
Острый период
В остром периоде инфаркта миокарда болевой синдром, как правило, исчезает. Сохранение болей бывает вызвано выраженной степенью ишемии околоинфарктной зоны или присоединением перикардита.
В результате процессов некроза, миомаляции и перифокального воспаления развивается лихорадка (от 3-5 до 10 и более дней). Длительность и высота подъема температуры при лихорадке зависят от площади некроза. Артериальная гипотензия и признаки сердечной недостаточности сохраняются и нарастают.
Подострый период
Болевые ощущения отсутствуют, состояние пациента улучшается, нормализуется температура тела. Симптомы острой сердечной недостаточности становятся менее выраженными. Исчезает тахикардия, систолический шум.
Постинфарктный период
В постинфарктном периоде клинические проявления отсутствуют, лабораторные и физикальные данные практически без отклонений.
Атипичные формы инфаркта миокарда
Иногда встречается атипичное течение инфаркта миокарда с локализацией болей в нетипичных местах (в области горла, пальцах левой руки, в зоне левой лопатки или шейно-грудного отдела позвоночника, в эпигастрии, в нижней челюсти) или безболевые формы, ведущими симптомами которых могут быть кашель и тяжелое удушье, коллапс, отеки, аритмии, головокружение и помрачение сознания.
Атипичные формы инфаркта миокарда чаще встречаются у пожилых пациентов с выраженными признаками кардиосклероза, недостаточностью кровообращения, на фоне повторного инфаркта миокарда.
Однако атипично протекает обычно только острейший период, дальнейшее развитие инфаркта миокарда становится типичным.
Стертое течение инфаркта миокарда бывает безболевым и случайно обнаруживается на ЭКГ.
Осложнения
Нередко осложнения возникают уже в первые часы и дни инфаркта миокарда, утяжеляя его течение. У большинства пациентов в первые трое суток наблюдаются различные виды аритмий: экстрасистолия, синусовая или пароксизмальная тахикардия, мерцательная аритмия, полная внутрижелудочковая блокада. Наиболее опасно мерцание желудочков, которое может перейти в фибрилляцию и привести к гибели пациента.
Левожелудочковая сердечная недостаточность характеризуется застойными хрипами, явлениями сердечной астмы, отека легких и нередко развивается в острейший период инфаркта миокарда. Крайне тяжелой степенью левожелудочковой недостаточности является кардиогенный шок, развивающийся при обширном инфаркте и обычно приводящий к летальному исходу. Признаками кардиогенного шока служит падение систолического АД ниже 80 мм рт. ст., нарушение сознания, тахикардия, цианоз, уменьшение диуреза.
Разрыв мышечных волокон в зоне некроза может вызывать тампонаду сердца – кровоизлияние в полость перикарда. У 2-3% пациентов инфаркт миокарда осложняется тромбоэмболиями системы легочной артерии (могут стать причиной инфаркта легких или внезапной смерти) или большого круга кровообращения.
Пациенты с обширным трансмуральным инфарктом миокарда в первые 10 суток могут погибнуть от разрыва желудочка вследствие острого прекращения кровообращения. При обширном инфаркте миокарда может возникать несостоятельность рубцовой ткани, ее выбухание с развитием острой аневризмы сердца. Острая аневризма может трансформироваться в хроническую, приводящую к сердечной недостаточности.
Отложение фибрина на стенках эндокарда приводит к развитию пристеночного тромбоэндокардита, опасного возможностью эмболии сосудов легких, мозга, почек оторвавшимися тромботическими массами. В более позднем периоде может развиться постинфарктный синдром, проявляющийся перикардитом, плевритом, артралгиями, эозинофилией.
Диагностика инфаркта миокарда
Среди диагностических критериев инфаркта миокарда важнейшими являются анамнез заболевания, характерные изменения на ЭКГ, показатели активности ферментов сыворотки крови. Жалобы пациента при инфаркте миокарда зависят от формы (типичной или атипичной) заболевания и обширности поражение сердечной мышца. Инфаркт миокарда следует заподозрить при тяжелом и продолжительном (дольше 30-60 минут) приступе загрудинных болей, нарушении проводимости и ритма сердца, острой сердечной недостаточности.
К характерным изменениям ЭКГ относятся формирование отрицательного зубца Т (при мелкоочаговом субэндокардиальном или интрамуральном инфаркте миокарда), патологического комплекса QRS или зубца Q (при крупноочаговом трансмуральном инфаркте миокарда). При ЭхоКГ выявляется нарушение локально сократимости желудочка, истончение его стенки.
В первые 4-6 часов после болевого приступа в крови определяется повышение миоглобина – белка, осуществляющего транспорт кислорода внутрь клеток.Повышение активности креатинфосфокиназы (КФК) в крови более чем на 50% наблюдается спустя 8—10 ч от развития инфаркта миокарда и снижается до нормы через двое суток. Определение уровня КФК проводят через каждые 6-8 часов. Инфаркт миокарда исключается при трех отрицательных результатах.
Для диагностики инфаркта миокарда на более поздних сроках прибегают к определению фермента лактатдегидрогеназы (ЛДГ), активность которой повышается позже КФК – спустя 1-2 суток после формирования некроза и приходит к нормальным значениям через 7-14 дней. Высокоспецифичным для инфаркта миокарда является повышение изоформ миокардиального сократительного белка тропонина – тропонина-Т и тропонина-1, увеличивающихся также при нестабильной стенокардии. В крови определяется увеличение СОЭ, лейкоцитов, активности аспартатаминотрансферазы (АсАт) и аланинаминотрансферазы (АлАт).
Коронарная ангиография (коронарография) позволяет установить тромботическую окклюзию коронарной артерии и снижение желудочковой сократимости, а также оценить возможности проведения аортокоронарного шунтирования или ангиопластики – операций, способствующих восстановлению кровотока в сердце.
Лечение инфаркта миокарда
При инфаркте миокарда показана экстренная госпитализация в кардиологическую реанимацию. В остром периоде пациенту предписывается постельный режим и психический покой, дробное, ограниченное по объему и калорийности питание. В подостром периоде больной переводится из реанимации в отделение кардиологии, где продолжается лечение инфаркта миокарда и осуществляется постепенное расширение режима.
Купирование болевого синдрома проводится сочетанием наркотических анальгетиков (фентанила) с нейролептиками (дроперидолом), внутривенным введением нитроглицерина.
Терапия при инфаркте миокарда направлена на предупреждение и устранение аритмий, сердечной недостаточности, кардиогенного шока. Назначают антиаритмические средства (лидокаин), ß-адреноблокаторы (атенолол), тромболитики (гепарин, ацетилсалициловая к-та), антогонисты Са (верапамил), магнезию, нитраты, спазмолитики и т. д.
В первые 24 часа после развития инфаркта миокарда можно произвести восстановление перфузии путем тромболизиса или экстренной баллонной коронарной ангиопластики.
Прогноз при инфаркте миокарда
Инфаркт миокарда является тяжелым, сопряженным с опасными осложнениями заболеванием. Большая часть летальных исходов развивается в первые сутки после инфаркта миокарда. Насосная способность сердца связана с локализацией и объемом зоны инфаркта. При повреждении более 50% миокарда, как правило, сердце функционировать не может, что вызывает кардиогенный шок и гибель пациента. Даже при менее обширном повреждении сердце не всегда справляется нагрузками, в результате чего развивается сердечная недостаточность.
По истечении острого периода прогноз на выздоровление хороший. Неблагоприятные перспективы у пациентов с осложненным течением инфаркта миокарда.
Профилактика инфаркта миокарда
Необходимыми условиями профилактики инфаркта миокарда являются ведение здорового и активного образа жизни, отказ от алкоголя и курения, сбалансированное питание, исключение физического и нервного перенапряжения, контроль АД и уровня холестерина крови.
Источник
