При сужении сосудов при инфаркте миокарда

Реактивность сосудов при инфаркте миокарда была изучена в 21 случае на сердце человека. Возраст больных этой группы был от 43 до 83 лет.
В клинической практике течение инфаркта миокарда условно разделяют на несколько стадий, что связано со сменой одних симптомокомплексов другими, а также с эволюцией некротического очага в сердечной мышце. Различают несколько периодов течения инфаркта миокарда. Первый из них — период предвестников (продромальный период) — обусловлен нарастающей ишемией миокарда, предшествующей некрозу. Клинически он проявляется во все возрастающем числе ангинозных приступов, более сильных и продолжительных, чем обычные. Этот период перед возникновением инфаркта может продолжаться от 24 часов до 45 дней.
За ним следует острый период (в большинстве случаев он равняется 8—10 дням), в течение которого некроз и миомаляция сердечной мышцы достигают наивысшего развития. За острым периодом следует подостри и, в течение которого развиваются процессы заживления и рубцевания миокарда; он начинается с 8—10-го дня и заканчивается через 1,5—2 месяца от начала заболевания.
Как выяснилось при исследовании, в 9 случаях из 21 возникновению инфаркта предшествовал период учащения и усиления приступов стенокардии — период предвестников; после возникновения инфаркта в 13 случаях больные умерли в первые часы и дни заболевания — острый период и в 8 случаях смерть наступила через 10—60 дней после возникновения инфаркта — подострыи период.
Возникновению инфаркта миокарда в 14 случаях предшествовал длительный стенокардический анамнез с частыми приступами загрудинных болей; в некоторых из них приступы возникали во время физической нагрузки — в результате стенокардии напряжения. В 13 случаях инфаркт миокарда возник на фоне гипертонической болезни.
Наступление инфаркта миокарда сопровождалось яркой клинической картиной. Одним из первых ее проявлений являлся длительный болевой приступ — status anginosus, обычно не устраняемый нитроглицерином. Он, как правило, длился несколько часов, иногда с явлениями шока, и в большинстве случаев заканчивался смертью.
У всех больных, умерших в первые часы и дни после возникновения инфаркта, клинически наблюдались нарушения со стороны сердечно-сосудистой системы: расширение границы сердца влево, глухие сердечные тоны, частый нитевидный пульс, падение артериального давления и др. В ряде случаев имелась тяжелая картина острого отека легких.
Больные, переживите острый период заболевания, умерли в различные сроки после возникновения инфаркта. При жизни у них наблюдались симптомокомплексы, связанные с возникновением и эволюцией некротического очага в миокарде (повышение температуры тела, лейкоцитоз, ускоренная РОЭ), а также явлениями недостаточности сердечно-сосудистой системы.
Смерть больных как в острых, так и в подострых стадиях развития инфаркта часто наступала при явлениях недостаточности сердечно-сосудистой системы.
В некоторых случаях в течение заболевания наблюдалась эмболия сосудов мозга, легких и нижних конечностей, что вызывало стойкие нарушения функции этих органов. Возникшие осложнения были вызваны заносом в сосудистую систему указанных органов кусочков пристеночного тромба, обнаруживаемого нами у ряда больных в полости аневризмы левого желудочка сердца.
Лечение больных начиналось уже в приемном отделении Института имени Склифосовского и выражалось в срочных мероприятиях, направленных на устранение острой сердечнососудистой недостаточности и нарастающего отека легких. С этой целью давали нитроглицерин, проводили внутривенные инъекции строфантина в 40% растворе глюкозы и подкожные инъекции камфары, кофеина, атропина, лобелина, вдыхание кислорода. В более поздние периоды, кроме нитроглицерина и строфантина, применяли также эуфиллин, диуретин, папаверин, адонис и антикоагулянты — дикумарин и др. Ни в одном случае не были употреблены препараты наперстянки.
Проведенными макро- и микроскопическими обследованиями установлено, что в 7 случаях инфаркт был первичным, а в 15 случаях, кроме инфаркта, приведшего больного к смерти, в сердечной мышце были обнаружены старые рубцовые изменения, указывающие на ранее перенесенный инфаркт миокарда. Наиболее частым местом поражения была передняя стенка левого желудочка; кроме того, имелись случаи одновременного поражения двух, трех и даже четырех его стенок.
Выраженная гипертрофия сердечной мышцы обнаружена в 13 случаях.
Максимальный вес сердца в этой группе больных равнялся 620 г, минимальный — 350 г.
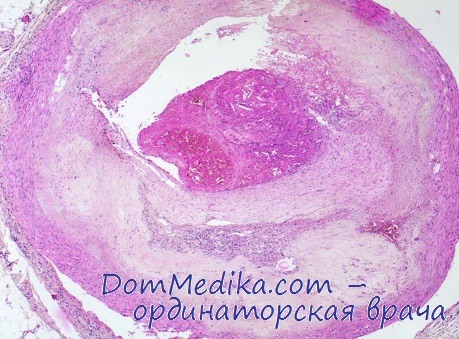
Во всех случаях инфаркта миокарда был отмечен атеросклероз венечных артерий. Степень атеросклеротического процесса в наших наблюдениях была различной: слабо выраженный атеросклероз — в 2 случаях; умеренный — в 4, резко выраженный— в 15. Атеросклоротические бляшки обычно носили многоэтажный характер, в отдельных случаях в них можно было обнаружить свежие и старые кровоизлияния. Мышечный слой сосудистой стенки в расположении крупных бляшек атрофировался. Коропароатеросклсроз, как правило, посил тотальный характер: наблюдалось поражение всех крупных стволов коронарных артерий.
При изолированном поражении изменения чаще обнаруживались к нисходящей ветви левой венечной артерии. Тромбоз венечных артерий был найден в 7 случаях, в 4 — тромб был свежим и в 3 — в состоянии организации, в одном случае просвет сосуда закрывали известковые массы, в другом — разбухшая от кровоизлияния бляшка. Микроскопически в атеросклеротических бляшках обнаружены явления стаза, периваскулярного отека, свежие и старые кровоизлияния в атерому. Отмеченные изменения указывали на функциональное расстройство венечного кровообращения при жизни.
– Вернуться в раздел “Кардиология”
Оглавление темы “Миокард и коронарные сосуды при гипоксии”:
- Микроэлементы при инфаркте миокарда. Роль катехоламинов при инфаркте миокарда
- Гормоны надпочечников при инфаркте миокарда. Белково-жировой обмен при инфаркте миокарда
- Содержание тиамина при инфаркте миокарда. Факторы приводящие к быстрому некрозу миокарда
- Влияние гипоксии на реактивность сердца и сосудов. Гипоксия миокарда
- Последовательность гипоксических изменений миокарда. Метаболизм миокарда при гипоксии
- Миозин под действием гипоксии. Реактивность сосудов сердца на фоне стенокардии
- Примеры ишемии миокарда. Макроскопия и микроскопия сердца при острой ишемии
- Влияние нитроглицерина на стенокардитическое сердце. Влияние эуфиллина на сердце при стенокардии
- Влияние строфантина на стенокардитическое сердце. Влияние адонизида, дигиталиса на сердце при стенокардии
- Сосуды сердца при инфаркте миокарда. Реактивность коронарных сосудов после инфаркта
Источник
Об экстренных операциях при инфаркте миокарда
Кратко об экстренных операциях при инфаркте миокарда
Использование чрескожного коронарного вмешательства (ЧКВ)в качестве экстренной помощи при инфаркте миокарда является неотложным. Цель первичного ЧКВ заключается в том, чтобы как можно скорее открыть артерию, предпочтительно в течение 90 минут . Метод лечения очень эффективный, часто проходящий без осложнений, но ,к сожалению, не везде у пациентов предоставляется возможность вовремя обратиться за помощью или вовремя добраться до больницы.
Существует еще один вид экстренного хирургического вмешательства при инфаркте миокарда – это шунтирование коронарной артерии(аорто-коронарное шунтирование), которое обычно проводится для одновременного лечения механических осложнений, таких как разрыв папиллярной мышцы или дефект межжелудочковой перегородки, сопровождающийся кардиогенным шоком. При неосложненном ИМ смертность может быть высокой, когда операция выполняется сразу после инфаркта.
Преимущества экстренных операций при инфаркте миокарда в ИСЦ
В Инновационном Сосудистом Центре эндоваскулярные операции получили инновационное развитие на уровне ведущих клиник мира. Такие операции теперь проводятся под местной анестезией через минимальный прокол сосуда и крайне быстрым сроком реабилитации.
Показания и противопоказания к проведению экстренных операций при инфаркте миокарда
Показанием к проведению стентирования является:
- Инфаркт миокарда с подъемом сегмента ST.
- Нестабильная стенокардия и инфаркт миокарда без подъема сегмента ST.
- Стабильная ИБС.
Абсолютных противопоказаний к стентированию коронарных артерий нет. Основное противопоказание – невозможность назначения антитромбоцитарной терапии.
Относительные противопоказания: острая почечная недостаточность, хроническая почечная недостаточность, продолжающееся желудочно-кишечное кровотечение, лихорадка неясного генеза возможно инфекционного, нелеченный активный инфекционный процесс, острый инсульт, тяжелая форма анемии, злокачественная неконтролируемая артериальная гипертензия, выраженные электролитные нарушения, отсутствие контакта с пациентом в связи с психологическим состоянием или тяжелым заболеванием, тяжелая сопутствующая патология, при которой коронарография может осложнить течение заболевания, отказ пациента от необходимого дальнейшего лечения (коронарная ангиопластика, аорто-коронарное шунтирование, протезирование клапана), дигиталисная интоксикация, документированная анафилактическая реакция на контрастное вещество, тяжелые заболевания периферических сосудов, затрудняющие доступ в сосудистое русло, декомпенсированная застойная сердечная недостаточность или отек легких, тяжелая коагулопатия, эндокардит аортального клапана.
Подготовка к экстренным операциям при инфаркте миокарда
Для проведения экстренных операций подготовка не предусматривается, так как на это просто нет времени.При наличии беременности, следует предупредить врача.
Обезболивание при экстренных операциях при инфаркте миокарда
Стентирование коронарной артерии предусматривает местную анестезию в зоне прокола сосуда,через который будет проводиться вмешательство. Если будет проводиться шунтирование , то требуется общий наркоз.
Как проходят экстренные операции при инфаркте миокарда

Стентирование коронарной артерии при инфаркте миокарда включает в себя следующие этапы:
- Специальным баллонным катетером вводят стент к месту сужения коронарной артерии. Стент представляет собой трубочку из нержавеющего металла с множеством ячеек различной конфигурации.
- При раздувании баллона стент расширяется в диаметре и плотно вжимается в стенку артерии, увеличивая просвет суженного сосуда, что позволяет крови свободно течь к сердцу.
- Баллон сдувается и удаляется, в то время как стент остается в месте сужения или закупорки постоянно.
Аорто-коронарное шунтирование проводится на открытом сердце. Суть заключается в том, чтобы создать обходной путь (шунт) от аорты к коронарной артерии, обходя место закупорки или сужения. Обычно материалом для шунта служит собственная вена человека, иногда приходится использовать искусственный материал. Об этапах самого аорто-коронарного шунтирования Вам подробнее расскажет Ваш лечащий врач.
Возможные осложнения при экстренных операциях при инфаркте миокарда
- Повторный инфаркт
- Хроническая сердечная недостаточность
- разрыв миокарда
- Аритмии
- Перикардит
- Кардиогенный шок
Прогноз после экстренных операциях при инфаркте миокарда
Прогноз для пациентов с инфарктом миокарда сильно варьируется в зависимости от пациента, самого состояния и данного лечения. Прогноз значительно ухудшается, если произошло механическое осложнение (разрыв папиллярной мышцы, разрыв свободной стенки миокарда и другие.). Имеются данные о том, что смертность от инфаркта миокарда в течение многих лет снизилась.
Программа наблюдения после проведения экстренных операций при инфаркте миокарда
Кардиологическая реабилитация направлена на оптимизацию функции и качества жизни у тех, кто страдает сердечной недостаточностью. Физические упражнения являются важной частью реабилитации после инфаркта миокарда, что благотворно влияет на уровень холестерина, артериальное давление, вес, стресс и настроение. Некоторые пациенты боятся упражнений, потому что это может вызвать другой инфаркт. Но нужно понимать,что врач, при выписке указывает нужную дозированную физическую нагрузку. Риск повторного инфаркта миокарда снижается при строгом контроле артериального давления и изменениях образа жизни, главным образом прекращении курения , регулярных физических упражнениях, разумной диете для пациентов с сердечными заболеваниями и ограничении потребления алкоголя. Обычно после инфаркта миокарда назначаются лекарственные препараты с целью предотвращения вторичных сердечно-сосудистых событий, таких как дальнейшие инфаркты миокарда, застойная сердечная недостаточность или цереброваскулярные заболевания.
Источник
Причины инфаркта миокарда. Коронарный кровоток при атеросклерозе
Последнее двадцатилетие характеризуется значительным прогрессом в лечении острого инфаркта миокарда (ИМ). Летальность на протяжении первого месяца заболевания снизилась более чем в два раза. Это было достигнуто путем эффективной профилактики и лечения тяжелых аритмий, фибрилляции сердца, острой сердечной недостаточности. Такие результаты получены путем разработки и внедрения нового организационного принципа— интенсивного наблюдения и лечения больных ИМ в специализированных отделениях (отделениях интенсивной терапии — ОИТ). В них наряду с круглосуточным клиническим наблюдением применяются методы инструментального и лабораторного мониторинга за больными. Однако летальность от разрыва сердца и кардиогенного шока сохраняется достаточно высокой. Определяющей причиной указанных осложнений являются большие размеры инфаркта миокарда, обуславливающие снижение прочности стенки и значительное уменьшение массы сокращающегося миокарда. В связи с этим основной задачей стал поиск путей уменьшения размеров некроза и профилактики его развития в первые часы ИМ.
Естественно, что для решения данной проблемы необходимы глубокие знания характера и динамики процессов, происходящих в самом начале развития инфарктного процесса.
Причиной развития инфаркта миокарда является быстрое прекращение или критическое снижение (более чем на 80%) кровотока в достаточно крупной коронарной артерии. Совершенствование методики коронароангиографии с возможностью подробного динамического прижизненного наблюдения изменений в коронарном русле позволило изучить патологический механизм процесса коронарной окклюзии.
В основе этиологии инфаркта миокарда, как это было давно установлено, лежит стенозирующий атеросклероз коронарной артерии (КА). Однако степень предшествующего инфаркту миокарда сужения КА (так называемый “фиксированный стеноз”) не является определяющим механизмом развития острого процесса, хотя и влияет на тяжесть и исход заболевания. Непосредственно производящими причинами признавались функциональное несоответствие коронарного кровотока текущей потребности миокарда, обтурация просвета КА увеличенной атеросклеротической бляшкой (АБ), возможно, спазм коронарных артерий. Значение тромбоза коронарных артерий признавалось не всеми исследователями, так как посмертно тромбы не всегда обнаруживались, а антикоагулянты не давали полной реваскуляризации.
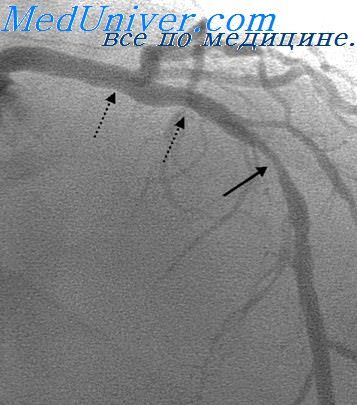
За последнее 10-летие динамика внутрикоронарных изменений при инфаркте миокарда изучена достаточно полно. Установлено, что произвол ящими причинами служат быстрые изменения в стенке коронарной артерии.
Изменения начинаются в атеросклеротической бляшке. В силу различных причин — травмы, резкого повышения скорости потока крови и давления, интоксикации и др. — нарушается ее целостность. На поверхности АБ образуются трещины, изъязвления, кровоизлияния в толщу стенки сосуда. Особенно важно, что нарушается эндотелиальный покров в этой зоне. К области АБ прилипают тромбоциты, эритроциты, лейкоциты. Скопление и распад клеток приводят к выделению ряда веществ, которые стимулируют дальнейшие патологические изменения, приводящие к полной окклюзии КА.
Скопление тромбоцитов и их распад приводят к выделению ряда продуктов, влияющих на просвет сосудов. К ним относятся серотонин, тромбоксан (ТхАг). Особую роль играют выходящие из измененных клеток эндотелия ионы кальция. Разрушенные эндотелиальные клетки выделяют больше тромбогенных веществ и снижают или прекращают выброс тромболитиков и вазодила-таторов — простациклина, эндотелиального дилатирующего фактора (ЭДФ) и др. Все это вызывает быстрое развитие тромбоза. Соотношение содержания ТхА2 и простациклина в пользу первого приводит к спастическим реакциям сосуда. В этом же направлении действуют ионы Са++ и лейкотриены из прилипших лейкоцитов. Таким образом, начинают действовать два основных патогенетических фактора ИМ—тромбоз и спазм.
Процесс окклюзии крупного сосуда осложняется нарушением циркуляции в периферической сети, им обеспечиваемым. Эти изменения вызываются микроэмболизациями из пораженного сосуда: детритом АБ, агрегатами из тромбоцитов и других клеток крови. Вазоактивные субстанции повышают тонус мелких сосудов, и происходит набухание клеток их эндотелия. В результате развивается периферический блок, то есть прекращение кровотока из пораженного сосуда и по коллатералям. В итоге окончательно развивается первая фаза формирования ИМ—быстрая окклюзия коронарной артерии, результатом чего является острое некомпенсируемое кислородное голодание миокарда.
Учебное видео ЭКГ при инфаркте миокарда

– Также рекомендуем “Морфология инфаркта миокарда. Изменения миокарда при инфаркте”
Оглавление темы “Инфаркт миокарда”:
1. Хирургические методы лечения нестабильной стенокардии. Реабилитация больных нестабильной стенокардией
2. Этапы реабилитации при нестабильной стенокардии. Прогноз при нестабильной стенокардии
3. Причины инфаркта миокарда. Коронарный кровоток при атеросклерозе
4. Морфология инфаркта миокарда. Изменения миокарда при инфаркте
5. Клиника инфаркта миокарда. ЭКГ при инфаркте миокарда
6. Прогноз острого инфаркта миокарда. Стратегия лечения инфаркта миокарда
7. Реинфузия миокарда. Реперфузионный синдром
8. Операция чрезкожной внутрикоронарной антиопластики. Тромболизис и снятие спазмов коронарных артерий
9. Консервативная терапия инфаркта миокарда. Принципы лечения инфаркта миокарда
10. Синусовый ритм сердца. Признаки синусового ритма сердца
Источник
