При помощь при сердечной недостаточности и инсульте
Острая сердечная недостаточность
Острая сердечная недостаточность в большинстве случаев возникает при ослаблении деятельности сердечной мышцы (миокарда), реже — при нарушениях сердечного ритма.
Причинами возникновения острой сердечной недостаточности могут быть ревматические поражения сердечной мышцы, пороки сердца (врожденные или приобретенные), инфаркт миокарда, нарушения ритма сердечной деятельности при вливаниях большого количества жидкости. Сердечная недостаточность может наступить и у здорового человека при физическом перенапряжении, при нарушениях обмена веществ и авитаминозах.
Острая сердечная недостаточность обычно развивается в течение 5—10 мин. Все патологические явления нарастают быстро, и если больному не оказана срочная помощь, это может закончиться летальным исходом. Острая сердечная недостаточность обычно развивается неожиданно, чаще среди ночи. Больной внезапно просыпается от кошмарного сновидения, чувства удушья и нехватки воздуха. Когда больной садится, ему становится легче дышать. Иногда это не помогает, и тогда нарастает одышка, появляется кашель с выделением вязкой мокроты с примесью крови, дыхание становится клокочущим. Если больному в этот момент не оказать срочную медицинскую помощь (схема 23), он может погибнуть.
Инсульт
Инсульт происходит при резком сокращении притока крови к одному из участков мозга. Без должного кровоснабжения мозг не получает достаточно кислорода, мозговые клетки быстро повреждаются и гибнут.
Хотя по большей части инсульты бывают у пожилых людей, они могут случиться в любом возрасте. Чаще наблюдаются у мужчин, чем у женщин.
Причинами возникновения инсульта могут быть блокирование кровеносного сосуда сгустком крови или мозговое кровотечение.
Сгусток крови, вызывающий инсульт, обычно возникает при атеросклерозе артерии, снабжающей мозг, и перекрывает кровоток, прерывая приток крови к мозговым тканям, снабжаемым этим сосудом.
Риск образования сгустков увеличивается с возрастом, поскольку такие болезни, как атеросклероз, диабет, гипертония, чаще встречаются у пожилых людей. Неправильное питание, курение также повышают предрасположенность к инсульту.
Хронически повышенное кровяное давление или раздутая часть артерии (аневризма) могут вызвать внезапный разрыв мозговой артерии. В результате часть мозга перестает получать кислород, необходимый ей для жизни. Более того, кровь скапливается глубоко в мозгу. Это еще сильнее сжимает мозговую ткань и причиняет еще больший ущерб клеткам мозга. Инсульт от мозгового кровотечения может случиться неожиданно в любом возрасте.
Симптомы инсульта: сильная головная боль, тошнота, головокружение, потеря чувствительности одной стороны тела, опущение уголка рта с одной стороны, спутанность речи, затуманенность зрения, асимметрия зрачков, потеря сознания.
При инсульте не давайте пострадавшему есть или пить: он может оказаться неспособным глотать.
Вопросы и задания
1. В каких случаях возникает острая сердечная недостаточность?
2. Назовите причины инсульта.
3. Какие осложнения в организме вызывает инсульт и какие от него могут быть последствия?
4. Назовите симптомы инсульта.
5. В какой последовательности надо оказывать первую медицинскую помощь при острой сердечной недостаточности и инсульте?
Задание 39
Для оказания первой медицинской помощи при острой сердечной недостаточности нужно:
а) обложить пострадавшего грелками;
б) дать пострадавшему валидол, нитроглицерин или корвалол;
в) вызвать «скорую помощь»;
г) побрызгать на лицо и шею пострадавшего прохладной водой и дать ему понюхать ватку, смоченную нашатырным спиртом;
д) придать пострадавшему удобное полусидячее положение в постели и обеспечить приток свежего воздуха.
Разместите указанные действия в необходимой логической последовательности.
Задание 40
У одного из ваших знакомых появились сильная головная боль, тошнота, головокружение, одна сторона тела стала менее чувствительной, наблюдается асимметрия зрачков. Определите:
а) что произошло с вашим знакомым;
б) как правильно оказать ему первую медицинскую помощь.

Источник
В этой статье мы рассмотрим распространенные ситуации, в которых человеку требуется грамотная первая помощь при инсульте, а также при остановке сердца.
Оказание первой помощи при инсульте
При инсульте внезапно нарушается кровообращение в участке мозга — случается кровоизлияние, спазм. Человек теряет сознание, способность двигаться. Более 30 % переживших инцидент требуют специального ухода, 20 % — не могут передвигаться без посторонней помощи. К полноценной жизни возвращаются около 8 %. Чем быстрее будет оказана медицинская помощь, тем больше у пострадавшего шансов восстановить максимальную работоспособность.
Признаки:
- Пострадавший испытывает внезапную сильную головную боль, затем — слабость, не может стоять, сидеть, теряет сознание.
- Начинается рвота, которой предшествует тошнота.
- Половина лица немеет, рот перекашивается, пострадавший не может говорить, плохо слышит и видит.
- Половина тела перестает двигаться.
Человек, у которого только что произошел инсульт, не может улыбнуться — мышцы одной части лица практически не работают. Он не в состоянии дать связный ответ на простой вопрос (назвать свое имя, профессию), одновременно поднять обе руки — мышцы одной половины тела плохо действуют.
Оказание первой помощи при инсульте
Оказание первой помощи при инсульте начинается с облегчения дыхания. Откройте окна, форточку, расстегните одежду. Постарайтесь успокоить пострадавшего. Уложите его, голову поднимите примерно на 30º. Если есть возможность, измерьте давление. Запишите время и результат измерения, можно на самом пострадавшем, например на руке. Если останавливается дыхание или сердцебиение, срочно приступайте к сердечно-легочной реанимации.
Нельзя:
- поить, кормить пострадавшего;
- давать сосудорасширяющие средства;
- удерживать пострадавшего, когда начинаются судорожные или эпилептические припадки. Постарайтесь, чтобы в припадке он не ударился об угол, стекло, подложите подушку, ткань, удаляйте идущую изо рта пену, вставьте что-то между челюстями, чтобы человек не прикусил язык;
- переносить пострадавшего во время припадка.
Оказание первой помощи при остановке сердца
Слаженная работа мышц сердца нарушается по разным причинам, например вследствие удара током. Чаще всего (в 90 % случаев) наблюдается фибрилляция желудочков. В этом состоянии волокна миокарда сокращаются хаотично и сердце утрачивает способность перекачивать кровь. Через 10–20 с после остановки сердца человек теряет сознание, дыхание становится редким, агональным, и расширяются зрачки спустя 2 мин.
Признаки:
- отсутствие пульса. Наличие пульса проверяется на шее, запястье, под коленями, в области паха, в верхней части ступни. Заметьте время и подсчитайте количество ударов сердца. Проверяя, есть ли у пострадавшего пульс, убедитесь, что вы не чувствуете вместо него свой пульс. Обязательно оценивайте другие признаки;
- отсутствие дыхания. Посмотрите, движется ли грудная клетка. Можно положить руку на область живота — если дыхание есть, то будут чувствоваться движения. Поднесите к области носа и рта зеркальце, телефон, планшет, другую поверхность, способную запотеть при дыхании;
- отсутствие реакции зрачка на свет. Дело плохо, если зрачки неестественно расширены, не сужаются при направлении на них света (например, от фонарика в телефоне), при надавливании на глазное яблоко с противоположных сторон сужаются в виде «кошачьего зрачка»;
- неестественный цвет лица. При недостаточном кровообращении лицо бледнеет, сереет, становится синюшным.
Оказание первой помощи при остановке сердца
- Ровно уложите пострадавшего на спину на твердую ровную поверхность. На мягком пострадавший под вашими нажатиями будет раскачиваться, а до сердца вы «не достанете».
- Положите ладони на середину грудной клетки друг на друга горизонтально «в замок»: ладонь одной руки находится на тыльной стороне другой руки, пальцы сцеплены. Выпрямите руки.
- Надавливайте на грудь пострадавшего основаниями ладоней так, чтобы она проседала на 5–6 см с частотой примерно 10 раз в 5–6 с. Давите корпусом, а не руками, потому что руки быстро устанут. Корпусом же вы сможете «проработать» до получаса.
- Если необходима дополнительная вентиляция легких, делаем по 2 вдувания через каждые 30 надавливаний.
- При появлении устойчивого пульса и дыхания сердечно-легочную реанимацию прекращаем, переворачиваем пострадавшего на бок.
- Младенцам надавливания выполняем 2 пальцами, детям младшего возраста – 1 рукой.
Нельзя:
- медлить. Чтобы вернуть человека к полноценной жизни, у вас есть всего около 6–7 мин, и неизвестно, сколько из них уже прошло;
- прекращать реанимационные мероприятия до вердикта врача. Если «скорая» едет дольше 10 мин, оказание первой помощи отодвигает окончательную остановку сердца и повышает вероятность успешной дефибрилляции;
- пытаться провести прекардиальный удар — сильно ударить пострадавшего в область мечевидного отростка, чтобы «запустить» сердце. Эта методика эффективна только при владении ею в совершенстве. Иначе вы с высокой вероятностью просто сломаете мечевидный отросток либо ребро. Лучше сразу начинайте «качать» сердце.
Итак, теперь вы знаете правила оказания первой помощи при инсульте и при остановке сердца.
Оцените пожалуйста сайт или материал!
Источник
Учебник для 11 класса
ОБЖ
Сердечная недостаточность — это патологическое состояние, характеризующееся недостаточностью кровообращения вследствие снижения насосной функции сердца.
Инсульт — это острое нарушение кровообращения в головном мозге, вызывающее гибель мозговой ткани.
Первая помощь при сердечной недостаточности
Основными причинами сердечной недостаточности могут быть заболевания сердца: ревматические пороки, инфаркты, миокардиты (воспаление миокарда при различных заболеваниях в результате повреждения миокарда инфекционными агентами), а также длительная перегрузка сердечной мышцы, приводящая к её переутомлению.
По скорости проявления выделяют острую сердечную недостаточность, возникающую почти внезапно или в течение нескольких часов, и хроническую, развивающуюся в течение недель, месяцев, лет.
Острая сердечная недостаточность чаще всего проявляется у больных с острым инфарктом миокарда (заболевание сердца, вызванное недостаточностью его кровоснабжения), после физической перегрузки у лиц с некоторыми пороками сердца, при гипертонической болезни, при миокардите.
Хроническая сердечная недостаточность на ранних стадиях развития характеризуется быстрой утомляемостью, мышечной слабостью, чувством нехватки воздуха, зябкостью.
Сердечная недостаточность может возникать при перегрузке левых отделов сердца (левожелудочная недостаточность) или при перегрузке и поражении правых отделов сердца (правожелудочная недостаточность).
Левожелудочная недостаточность проявляется снижением мозгового кровообращения (головокружение, потемнение в глазах, обмороки). При правожелудочной недостаточности происходит набухание шейных вен, появляется синюшность пальцев, кончика носа, ушей, подбородка, появляется небольшая желтушность и отёчность разной степени.
Первую помощь при острой сердечной недостаточности оказывают соответственно её клиническим проявлениям и причинам.
В общем случае необходимо уложить больного на спину, голову повернуть набок, обеспечить ему доступ воздуха и обязательно вызвать врача.
Первая помощь при инсульте
Основными причинами инсульта могут быть гипертоническая болезнь(*), атеросклероз(**), заболевание крови.
Инсульт разделяют на геморрагический (кровоизлияние в мозг, под оболочки и в желудочки мозга) и ишемический (тромбоз мозговых сосудов, нетромбатическое размягчение мозгового вещества при патологии сонных и позвоночных артерий).
Геморрагический инсульт возникает в результате разрыва патологически изменённого кровеносного сосуда головного мозга. Развивается обычно внезапно, часто днём после психического или физического перенапряжения. Отмечается внезапная потеря сознания, вплоть до комы (состояние глубокого угнетения центральной нервной системы, характеризующееся утратой сознания и реакции на внешние раздражители, расстройством регуляции жизненно важных функций организма), больной падает. Наблюдается приток крови к лицу (гиперемия лица), пот на лбу, усиленная пульсация сосудов на шее, хриплое, громкое, клокочущее дыхание; повышается артериальное давление, пульс резкий, иногда бывает рвота. Глазные яблоки часто отклонены в сторону. Определяются паралич верхней и нижней конечностей на стороне, противоположной очагу кровоизлияния в мозг, и нарушения речи.
Ишемический инсульт (инфаркт мозга) возникает чаще при атеросклерозе сосудов головного мозга, понижении артериального давления, повышении свёртывающих свойств крови, в результате закупорки мозгового сосуда тромбом.
Ишемическому инсульту нередко предшествуют нарушения мозгового кровообращения. Появляются головная боль, головокружение, онемение конечностей, обмороки, иногда боли в области сердца.
Паралич конечностей развивается постепенно.
Течение инсульта имеет три варианта:
- Благоприятное, когда постепенно восстанавливаются нарушенные функции организма.
- Перемежающееся, когда состояние периодически ухудшается.
- Прогрессирующее, с постепенным ухудшением состояния и со смертельным исходом.
Прежде всего больного необходимо удобно уложить на кровать и расстегнуть затрудняющую дыхание одежду. Голову повернуть набок, чтобы не западал язык. Положить к ногам грелку. Срочно вызвать «скорую помощь». Эвакуация больного допускается только в положении лёжа и только с медработником.
Выводы
- Любое заболевание – это и есть нарушение здоровья.
- Нарушения кровообращения могут привести к инсульту.
- И острая сердечно-сосудистая недостаточность, и инсульт, если вовремя не оказать первую помощь, могут привести к летальному исходу. Инсульт бывает геморрагический и ишемический.
Вопросы
- Что понимается под сердечной недостаточностью?
- Что такое инсульт?
- Каковы основные причины возникновения инсульта?
- Почему геморрагический инсульт часто возникает после психического перенапряжения? Обоснуйте свой ответ.
Задание
С помощью медицинских справочников и Интернета уточните порядок оказания первой помощи при инсульте и подготовьте сообщение на тему «Оказание первой помощи при инсульте».
Дополнительные материалы к § 16
Структура сердечно-сосудистой системы
Сердечно-сосудистая система – это единая анатомо-физиологичес-кая система, обеспечивающая кровообращение в организме и кровоснабжение органов и тканей, необходимое для доставки к ним кислорода, а также питательных веществ и отведения продуктов обмена. Благодаря функции кровообращения сердечно-сосудистая система участвует в газо- и теплообмене между организмом и окружающей средой, в регуляции физиологических процессов и согласовании различных функций организма.
Сердечно-сосудистая система состоит из сердца и кровеносных сосудов.
Сердце — это орган кровеносной системы, сокращения которого создают энергию для движения крови. Форма сердца приближается к конической с закруглёнными верхушкой и основанием. Масса сердца колеблется в пределах 200-400 г.
Кровеносные сосуды – это эластичные биологические трубки различного диаметра, образующие замкнутую систему, по которой осуществляется циркуляция крови от сердца ко всем органам и тканям организма и обратно к сердцу.
В соответствии с направлением движения крови кровеносную систему подразделяют на артерии и вены, между которыми располагается соединяющее их микроциркулярное русло (артериолы, венулы и капилляры).
Артерии несут кровь от сердца к тканям. Они разветвляются на всё более мелкие сосуды и наконец превращаются в артериолы, а те, в свою очередь, превращаются в капилляры. Капилляры переходят в венулы, от которых начинаются мелкие вены, они постепенно сливаются между собой и укрупняются. К сердцу кровь поступает по самым крупным венам.
От сердца, являющегося центром сердечно-сосудистой системы, берут начало большой и малый круги кровообращения.
Кровь, омывая все ткани, отдаёт им кислород, забирает питательные вещества из кишечника, отдаёт их тканям, а также насыщается углекислым газом и другими продуктами жизнедеятельности клеток. Постепенно капилляры сливаются в две большие полые вены, по которым кровь попадает в правое предсердие, замыкающее большой круг кровообращения. Венозная кровь из правого предсердия попадает в правый желудочек, откуда вновь направляется по малому кругу кровообращения.
Малый круг кровообращения начинается лёгочным стволом, отходящим от правого желудочка сердца. Сокращаясь, правый желудочек выбрасывает венозную, отработанную кровь в лёгочную артерию и далее в лёгкие. Обогащенная кислородом кровь через лёгочные вены попадает в левое предсердие. Путь крови от правого желудочка через капилляры лёгких до левого предсердия называется малым кругом кровообращения.
(*) Гипертоническая болезнь – заболевание, характеризующееся повышением артериального давления крови (АД).
(**) Атеросклероз – заболевание, характеризующееся снижением растяжимости (эластичности) крупных и средних артерий и сужением просвета между ними, как следствие -ухудшением работы сердечно-сосудистой системы.
Источник

Здоровье сердца и головного мозга тесно взаимосвязано. Некоторые болезни сердца повышают риск развития инсульта. В свою очередь, инсульт является фактором риска ишемической болезни сердца.
В этой статье мы поговорим о том, каким образом заболевания сердечно-сосудистой системы связаны с нарушением кровообращения в головном мозге, как можно снизить риски, и что делать, если болит сердце после инсульта, или возникли другие симптомы.
Кстати, на нашем сайте есть отдельная статья о взаимосвязи высокого давления с инсультом.
Ишемическая болезнь сердца и инсульт
Ишемическая болезнь сердца и инсульт – это в определенной степени взаимосвязанные заболевания.
Сердечную мышцу – миокард – обеспечивают кислородом и питательными веществами коронарные, или венечные, артерии. Если приток крови нарушается в силу тех или иных причин, миокард испытывает кислородное голодание. В наиболее тяжелых случаях происходит гибель участка сердечной мышцы – такое состояние называется инфарктом миокарда.
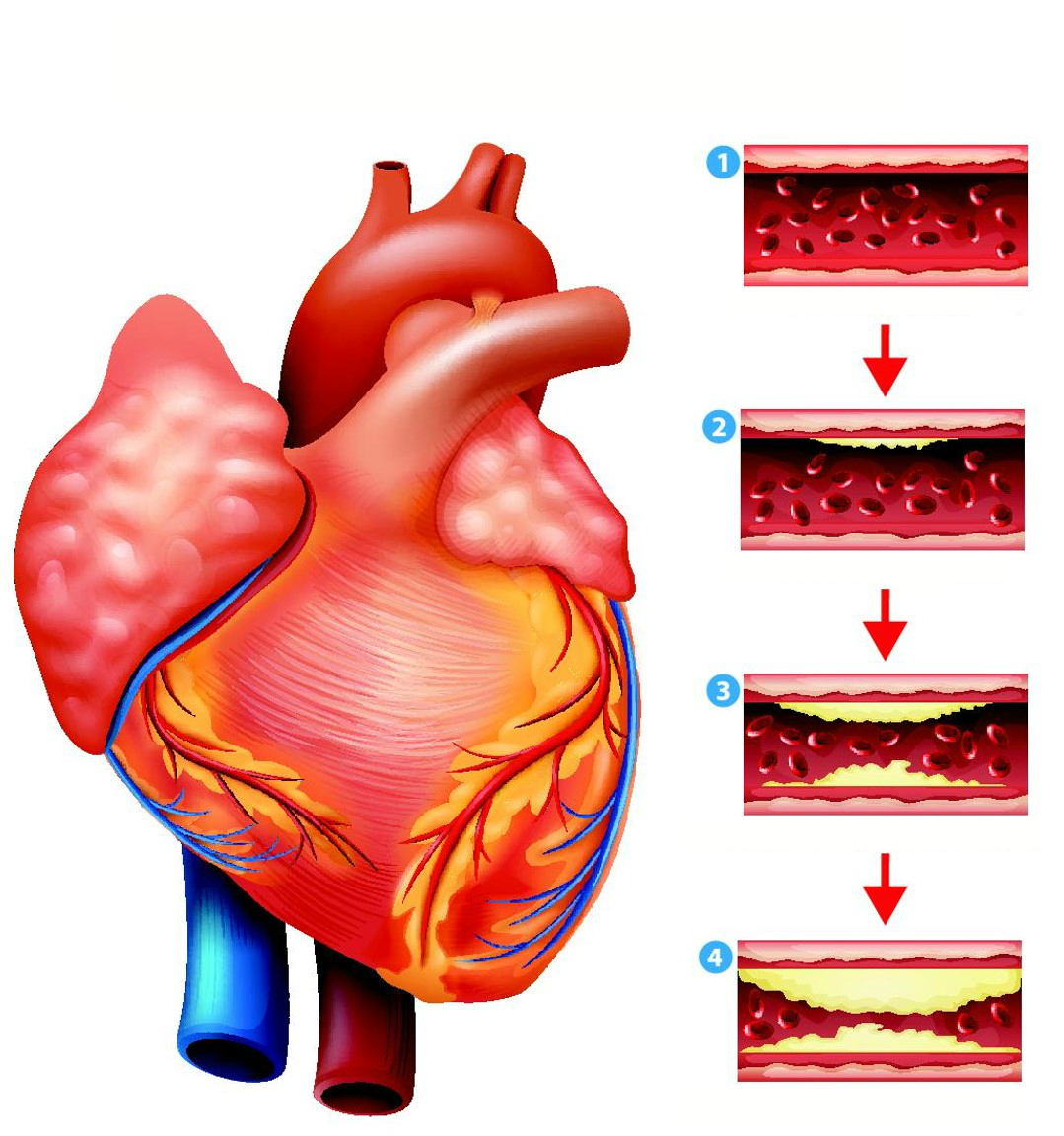
Главные причины ишемической болезни сердца (сокращенно – ИБС):
- Атеросклероз. Это наиболее распространенная причина ИБС. Внутри венечных артерий растут атеросклеротические бляшки, которые постепенно перекрывают их просвет.
- Тромбы. При разрыве атеросклеротической бляшки в коронарной артерии может образоваться тромб, это приводит к внезапному перекрытию просвета сосуда и часто заканчивается инфарктом.
- Спазм венечных артерий. Это редкая причина ИБС. В стенке артерий есть слой мышц. Когда они сокращаются, просвет сосуда сужается, и приток крови к органу уменьшается.
Чаще всего ишемическая болезнь сердца проявляется в виде приступов стенокардии – колющих, жгучих болей за грудиной. Обычно они продолжаются не дольше 5 минут и быстро снимаются нитроглицерином.
Если боль очень сильная, долго не проходит, сопровождается сильным падением артериального давления, холодным липким потом, страхом – скорее всего, это инфаркт.
Иногда боль возникает в шее, челюсти, руке. Приступы ИБС могут проявляться в виде одышки, учащенного сердцебиения, потливости, тошноты и рвоты, чувства усталости.
Если у человека есть атеросклероз в венечных артериях сердца, скорее всего, он есть и в других сосудах. По данным Американской Ассоциации Сердца (American Heart Association), вероятность инсульта при ишемии сердца (ИБС, стенокардия) повышается примерно вдвое.
Ишемическую болезнь сердца лечат нитроглицерином (в таблетках или спрее), антигипертензивными средствами, аспирином (для разжижения крови и предотвращения роста тромбов), статинами (препараты, которые снижают уровень «плохого» холестерина в крови).
Врач может назначить баллонную ангиопластику и стентирование – эндоваскулярные вмешательства, во время которых просвет сосуда расширяют при помощи специального введенного внутрь баллона, а затем устанавливают в него стент – каркас с сетчатой сеткой. Он помогает предотвратить сужение артерии.
При тяжелом атеросклерозе коронарных артерий, когда есть много пораженных участков, проводят операцию на сердце – шунтирование коронарных артерий.
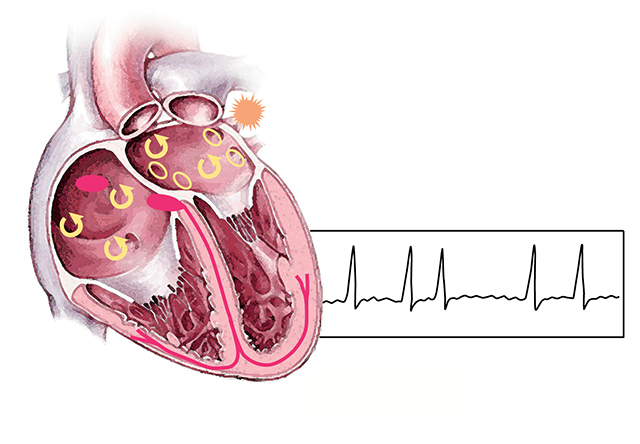
Мерцательная аритмия и инсульт

Мерцательная аритмия, или фибрилляция предсердий – состояние, при котором предсердия сокращаются очень быстро (350–700 ударов в минуту) и хаотично. Оно может возникать с разной периодичностью в виде коротких или длинных приступов, либо сохраняться постоянно. При фибрилляции предсердий повышается риск инсульта, сердечной недостаточности.
Основные причины мерцательной аритмии:
- Повышенное артериальное давление.
- ИБС и инфаркт миокарда.
- Врожденные и приобретенные пороки сердечных клапанов.
- Нарушения функции щитовидной железы.
- Чрезмерное курение, употребление кофеина, алкоголя.
- Перенесенные операции на сердце.
- Тяжелые заболевания легких.
- Сонное апноэ.
Во время приступа мерцательной аритмии возникает ощущение, что сердце бьется очень часто, «бешено», «колотится», «выпрыгивает из груди». Человек чувствует слабость, усталость, головокружение, в голове «туман». Может возникать одышка, боль в груди.
Почему повышается риск инсульта при мерцательной аритмии? Во время фибрилляции предсердий кровь движется в камерах сердца неправильно. Из-за этого в сердце образуется тромб. Его кусочек может оторваться и мигрировать с током крови. Если он попадет в сосуды головного мозга и перекроет просвет одного из них – разовьется инсульт. Кроме того, мерцательная аритмия может привести к сердечной недостаточности, а это – тоже фактор риска инсульта.
Согласно экспертам из американской Клиники Мэйо, относительный риск ишемического инсульта при мерцательной аритмии бывает разным, он повышается с возрастом, и, если у человека есть другие факторы риска.
Шкала риска инсульта при фибрилляции предсердий
Существует специальная шкала CHADS2 для оценки риска развития инсульта при мерцательной аритмии. В ней каждый фактор риска имеет определенную оценку в баллах. По общей сумме баллов определяют вероятность мозгового удара в ближайшем будущем:
| Фактор риска | Баллы |
| Перенесенный ранее инсульт или транзиторная ишемическая атака | 2 |
| Повышенное артериальное давление | 1 |
| Возраст 75 лет или старше | 1 |
| Сахарный диабет | 1 |
| Сердечная недостаточность | 1 |
| Сумма баллов по шкале CHADS2 | Риск инсульта в течение года |
| 1,9% | |
| 1 | 2,8% |
| 2 | 4,0% |
| 3 | 5,9% |
| 4 | 8,5% |
| 5 | 12,5% |
| 6 | 18,2% |
Профилактика инсульта при фибрилляции предсердий
Основная мера профилактики повторного инсульта при мерцательной аритмии – прием антикоагулянтов, лекарственных средств, которые предотвращают образование тромбов:
- Варфарин, он же Джантовен, он же Кумадин. Это достаточно сильный антикоагулянт. Он способен вызвать сильное кровотечение, поэтому его нужно принимать четко в соответствии с рекомендациями врача и регулярно сдавать анализы крови для контроля.
- Дабигатрана этексилат, он же Прадакса. По эффективности сопоставим с варфарином, но более безопасен.
- Ривароксабан, он же Ксарелто. Как и Прадакса, относится к препаратам нового поколения. Также не уступает по эффективности Варфарину. Принимают его один раз в день, строго в соответствии с назначениями врача.
- Апиксабан, он же Эликвис. Также относится к препаратам нового поколения. Принимается 2 раза в сутки.
Мерцательная аритмия после инсульта
У фибрилляции предсердий и инсульта есть общие факторы риска: повышенное кровяное давление, ИБС, вредные привычки и др. Поэтому после перенесенного инсульта вполне может развиться мерцательная аритмия, причем, она повысит риски повторного мозгового удара. Поэтому в таких случаях правильное лечение, профилактика и реабилитация особенно важны. Это помогает улучшить прогноз при инсульте и мерцательной аритмии.
Инсульт после операции на сердце
Инсульт – довольно распространенное осложнение после операций в кардиологии. По разным данным, риски составляют от 1,7 до 5%, причем, в первую очередь они повышены у людей старшего возраста, у которых уже имеются цереброваскулярные патологии. Примерно в 60% случаев симптомы инсульта возникают сразу после операции. Наиболее опасны в этом плане хирургические вмешательства на клапанах сердца (риск составляет до 16%, в то время как при шунтировании коронарных артерий – до 5%).
Считается, что в возникновении ишемического инсульта после операций на сердце играют роль три фактора:
- Микроэмболы – кусочки тромбов, которые отрываются и мигрируют в мозговые сосуды во время операции.
- Гипоперфузия – недостаточный приток крови к ткани головного мозга во время хирургического вмешательства.
- Фибрилляция предсердий, которая иногда возникает в послеоперационном периоде.
Хирург должен выделять пациентов, которые входят в группу повышенного риска, проявлять к ним повышенное внимание, проводить профилактические мероприятия.
Сердечная недостаточность и инсульт
Сердечная недостаточность – состояние, при котором сердечная мышца не может нормально справляться со своей функцией – перекачивать кровь. Согласно статистике, 10–24% пациентов, перенесших инсульт, прежде страдали сердечной недостаточностью. У людей с сердечной недостаточностью риск инсульта и инфаркта повышен примерно в 5 раз, в 9% случаев нарушение работы сердца рассматривают как вероятную причину инсульта.
Зачастую речь идет об ишемическом инсульте. Из-за того, что сердце не справляется со своей работой, кровь застаивается в его камерах, это способствует образованию тромба. Кусочек тромба (эмбол) может оторваться и мигрировать в сосуды головного мозга.
Существует два вида сердечной недостаточности:
- Острая. Развивается очень быстро, состояние больного сильно ухудшается, возникает угроза для его жизни. Острая сердечная недостаточность и инсульт – это одинаково опасные состояния, которые могут привести к гибели человека.
- Хроническая. Нарушения и симптомы нарастают постепенно.
Сердечная недостаточность после инсульта
У пациентов, перенесших инсульт, нередко развивается застойная сердечная недостаточность и другие нарушения со стороны сердца. Причины этих нарушений:
- Инсульт и сердечно-сосудистые заболевания имеют некоторые общие факторы риска: повышенное кровяное давление, сахарный диабет, атеросклероз, аритмии.
- После инсульта из ткани головного мозга могут выделяться в кровоток вещества, которые негативно влияют на работу сердца.
- Во время инсульта может произойти непосредственное повреждение нервных центров, которые оказывают влияние на сердечные сокращения. При поражении правого полушария головного мозга нередко отмечаются нарушения сердечного ритма.
Основные симптомы сердечной недостаточности после инсульта: одышка (в том числе в покое), слабость, головокружения, отеки на ногах, в тяжелых случаях – увеличение живота (за счет скопления жидкости – асцита).
Последствия сердечной недостаточности после инсульта
Застойная сердечная недостаточность – прогрессирующая патология. Периодически состояние больного стабилизируется, затем возникает новое обострение. Течение болезни очень вариабельно у разных людей, оно может зависеть от разных факторов. Для того чтобы оценить степень нарушения работы сердца, выделяют четыре класса сердечной недостаточности:
- I класс: работа сердца нарушена, но не сопровождается симптомами и снижением качества жизни.
- II класс: симптомы возникают лишь во время интенсивных нагрузок.
- III класс: симптомы возникают при выполнении повседневных дел.
- IV класс: тяжелые симптомы возникают в покое.
Сердечная недостаточность после инсульта существенно повышает риск аритмии. Если 50% пациентов в конечном итоге погибают из-за прогрессирования самой сердечной недостаточности, то оставшиеся 50% из-за нарушения сердечного ритма. Повысить выживаемость помогает применение имплантируемых кардиовертеров-дефибрилляторов.
Первая помощь при острой сердечной недостаточности и инсульте
Для каждого человека важно уметь правильно оказывать ПМП при острой сердечной недостаточности и инсульте – иногда это помогает спасти жизнь. Острая сердечная недостаточность чаще всего развивается ночью. Человек просыпается от того, что у него возникает чувство нехватки воздуха, удушья. Возникает одышка, кашель, во время которого выделяется густая вязкая мокрота, иногда с примесью крови. Дыхание становится шумным, клокочущим. Все эти симптомы нарастают очень быстро. При первых признаках сердечного приступа или инсульта действовать нужно немедленно:
- Звоните в «скорую помощь».
- Уложите больного, придайте ему полусидячее положение.
- Обеспечьте приток в комнату свежего воздуха: откройте окно, дверь. Если на больном надета рубашка, расстегните ее.
- Побрызгайте на лицо больного холодной водой.
- Если больной потерял сознание, уложите его на бок, проверьте дыхание и пульс.
- Если больной не дышит, у него не бьется сердце, нужно начинать непрямой массаж сердца и искусственное дыхание.
Инсульт при пороке сердца
Врожденные пороки сердца бывают разными. Одни из них представляют опасность для жизни сразу после рождения, симптомы других появляются впервые лишь во взрослом возрасте. В 2015 году было проведено исследование, которое показало, что люди, которые родились с пороком сердца, имеют повышенный риск инсульта. Ученые пришли к такому выводу, проанализировав данные 29 638 пациентов в возрасте 18–64 года, у которых были те или иные аномалии сердца.
- Частота ишемических инсультов у людей с врожденными пороками оказалась повышена в 9–12 раз в возрасте до 55 лет и в 2–4 раза в возрасте 55–64 года.
- Частота геморрагических инсультов у людей с врожденными пороками оказалась повышена в 5–6 раз в возрасте до 55 лет и в 2–3 раза в возрасте 55–64 года.
- 8,9% мужчин и 6,8% женщин с врожденными пороками сердца перенесли по меньшей мере один инсульт до 65 лет.
Самыми сильными факторами риска инсульта у людей с врожденными аномалиями сердца оказались: сердечная недостаточность, сахарный диабет, недавно перенесенные сердечные приступы.
Люди, которые родились с аномалиями сердца, входят в группу повышенного риска. Они должны чаще посещать кардиологов и проходить обследования.
Загрузка…
Источник
