При инфаркте легкого анамнез
Инфаркт легкого — это острый процесс, сопровождающийся нарушением целостности кровеносного сосуда малого круга. Обычно страдают артерии.
Причина всегда примерно одинакова: тромбоз, закупорка полой структуры сгустком крови, критический рост давления на локальном уровне, разрыв, геморрагия, компрессия паренхимы органа.
Затем возможны варианты. Еще на стадии кровотечения вероятна гибель больного, причем почти мгновенная. Если повезло, нужно следить за состоянием человека. Возможна гангрена, абсцесс, компрессия легкого с развитием дыхательной недостаточности и асфиксии.
Лечение срочное. Консервативное или оперативное. Часто в сочетании. Прогнозы туманны, поскольку нужно учитывать огромное количество факторов.
Механизм развития
В основе лежат два процесса. Первый и самый распространенный — тромбоз. То есть закупорка артерии малого круга сгустком крови.
Чаще всего он образуется далеко от локализации поражения. Конечности как основное место развития. Чуть реже сердце. Например, после перенесенных травм, прочих состояний.
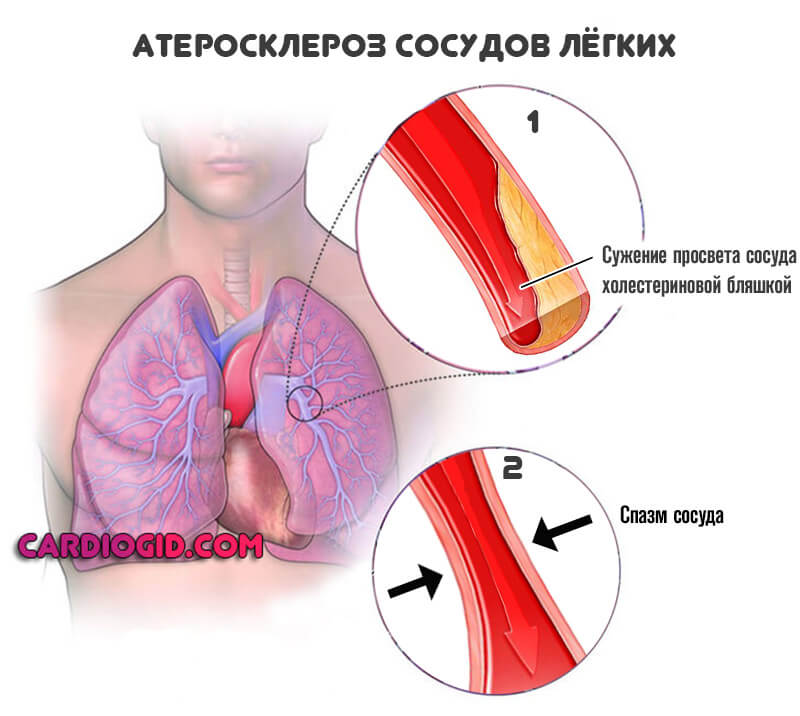
Второй вариант — атеросклероз. Сам по себе он разделяется еще на два типа. Образование на стенках сосуда холестериновых бляшек, отложений жирных соединений, которые радиально обволакивают эндотелий, создают механическое препятствие и не дают крови двигаться в нормальном темпе.
Сужение или стеноз также относится к типу атеросклероза. Сопровождается спонтанным спазмом, изменением диаметра просвета сосуда. Реже отмечаются прочие причины, вроде воспаления (артериита) с рубцеванием и заращением стенки.
Как бы то ни было, в любом случае развивается выраженный рост давления на локальном уровне. Потому как крови приходится преодолевать большее сопротивление.
Риск сохраняется в течение каждого цикла сокращения сердца, то есть постоянно, пока присутствует патологическое состояние.
В отклонение вовлекается один сосуд или сразу несколько. Дальнейший этап развития сопровождается разрывом артерии.
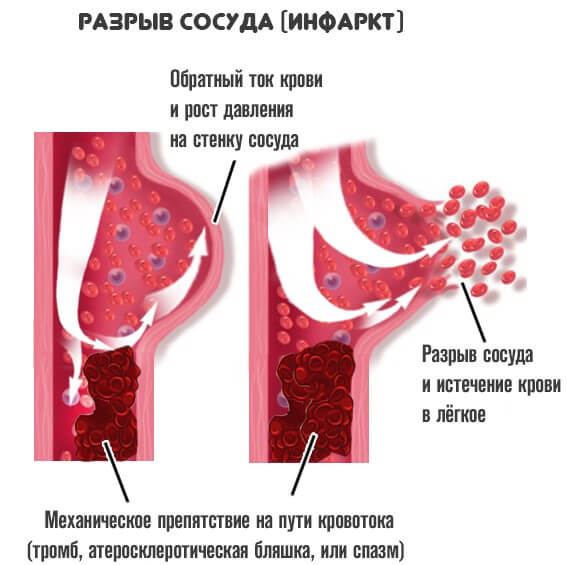
Обычно это не спонтанное и не случайное явление. Оно обусловлено растяжением и истончением тканей.
Кровь обильно изливается в межклеточное пространство, возможно попадание и в грудную клетку, что неминуемо спровоцирует воспаление.
Если пациент не погиб от массивного истечения жидкой ткани, возникают многие осложнения. Причина — в компрессии дыхательных структур, попадании крови в альвеолы (геморрагическая консолидация легочной паренхимы), в грудную клетку и прочие поражающие факторы.
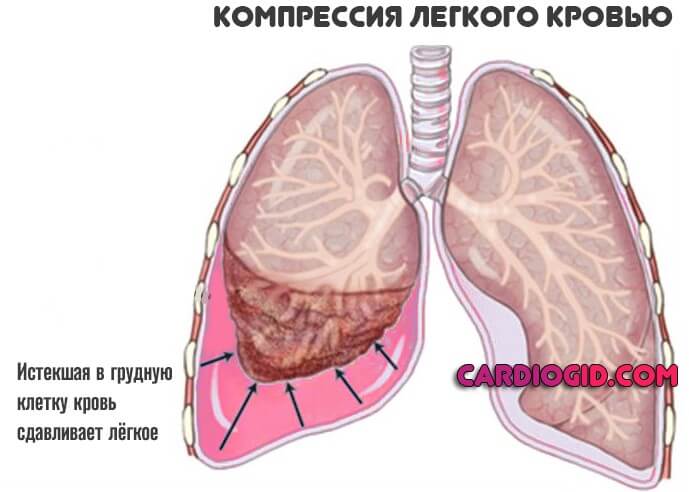
На каждом этапе терапии нужно внимательно следить за состоянием пострадавшего, чтобы не упустить важный момент и вовремя купировать надвигающуюся угрозу.
В одночасье инфаркт легкого не развивается, если не считать острых случаев. Патология формируется вторично, как ответ на текущее заболевание. Обычно речь идет о гипертонии, отклонениях в работе сердца (ИБС, прочие варианты), атеросклероз, холестеринемию.
Симптомы присутствуют в большинстве случаев, но они неявные, слабые, не мотивируют человека обратиться в больницу.
Классификация
Общепринятой типизации рассматриваемого заболевания не существует. Легочный инфаркт можно разделить по нескольким моментам.
- Первый — количество пораженных сосудов. При этом далеко не всегда множественный процесс опаснее единичного. Зависит от типа, диаметра кровоснабжающих структур. Понятно, что разрыв артерии будет фатальнее разрушения нескольких более мелких сосудов.
- Далее, этиология или происхождение. Как правило, инфаркт легких — вторичен по отношению к тому или иному заболеванию.
Но возможны первичные отклонения. При непосредственной закупорке сосуда после перенесенной травмы, при спонтанном образовании тромбов.
Наконец, можно классифицировать патологический процесс по характеру развития. Острый или хронический.
Первый несет летальный исход в 95% случаев. Пациент, окружающие и даже врачи не успевают среагировать. Массивное кровотечение приводит к скорой гибели человека.
Во втором случае прогрессирование происходит месяцы, годы, заканчивается геморрагией и опасным кровотечением. В этот момент разница уже не велика и вероятность гибели идентична.
Симптомы
Для заболевания характерно острое, внезапное начало. Примерная клиническая картина включает в себя группу расстройств самочувствия:
- Невыносимая боль в грудной клетке. Обычно со стороны пораженного легкого, хотя и не всегда.
Врачей и пациентов путает расположение дискомфортного ощущения.
Во время инфаркта возможен отраженный характер синдрома, диффузный тип, когда определиться с локализацией вообще не получается: болит вся грудная клетка.
По характеру ощущение давящее, тянущее, распирающее, жгучее. Прострелов почти не бывает. Возможна пульсация, с усилением дискомфорта с каждым ударом сердца.
- Одышка. Сопровождает человека на протяжении всего острого периода и после него. Если развиваются осложнения, то вероятность сохранения признака многократно растет.
Возможно усугубление проявления. Симптом инфаркта лёгкого присутствует и в полном покое, осложняется при минимальной физической нагрузке, а при перемене положения тела перерастает в удушье, асфиксию.
Это смертельно опасное состояние. Чреватое гибелью от дыхательной недостаточности. В более легких случаях дает минимальный дискомфорт.
- Кровохаркание. Кашель практически сразу становится продуктивным, с отхождением жидкой алой соединительной ткани, возможно с пенистой мокротой. В тяжелых случаях речь идет о полноценном кровотечении, фатальном для человека.
- Слабость, сонливость, ощущение усталости. Астенические проявления возникают в один момент. Связаны с резкой потерей крови.
- Коллаптоидная реакция. В ответ на тот же фактор. Сопровождается потливостью, бледностью кожных покровов, ощущением холода, зябкостью, спутанностью сознания, тремором (дрожанием конечностей, подбородка).
Это специфические признаки патологического процесса. Примерно в 86% случаев и даже более развиваются дополнительные проявления. Причина в формировании вторичного инфаркта миокарда.
Почему добавляется еще и деструкция сердечной мышцы? Поскольку легкие не способны обеспечить кровь кислородом, наступает ишемия всех систем. В том числе недополучает питания и орган. Развивается коронарная недостаточность.
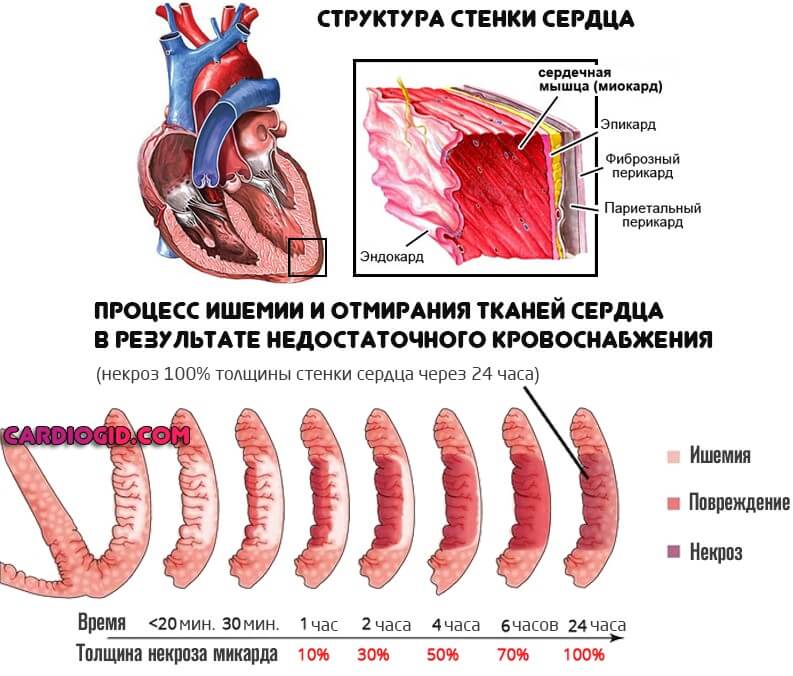
Дополнительные симптомы инфаркта миокарда путают всю клиническую картину и могут сбить врача со следа, особенно, если недостаточно опыта. Требуется дифференцировать состояния, медлить нельзя. Счет идет на минуты.
Внимание:
При присоединении коронарной недостаточности риск гибели возрастает почти на 60% вне зависимости от обширности поражения.
Среди прочих признаков:
- Изменение сердечного ритма. По типу брадикардии. Урежения ЧСС, до критических отметок, ниже 50 ударов в минуту.
- Резкое падение артериального давления. Также до минимальных значений, что только усложняет общее состояние. Сократительная способность миокарда падает, орган не обеспечивает питательными веществами и кислородом даже себя.
- Тошнота, рвота. Кратковременные.
- Потеря сознания.
Процесс продолжает двигаться по цепи. В течение считанных минут рискует развиться полиорганная недостаточность и гибель больного.
Не всегда все так плачевно. В некоторых случаях, если объем поражения не велик, симптомов может не оказаться вовсе.
При этом, спонтанное восстановление наступает довольно быстро. Требуется от 4 до 12 дней. Лечение ускоряет процесс. Но обнаруживается нарушение случайно.
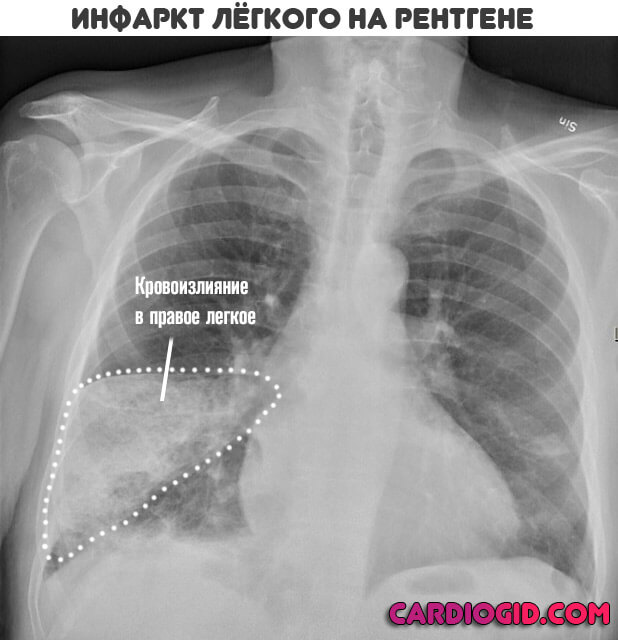
Возможна картина, напоминающая туберкулез или воспаление легких. Геморрагия выявляется во время рентгена.
Клиника может включать в себя и неврологические признаки: болевой синдром, головокружение, тошноту, рвоту, потерю сознания, обмороки. Развивается генерализованная дисфункция всего организма. Это крайне опасный процесс.
Причины
Факторы многообразны. На раннем этапе помощи этиология играет второстепенную роль, не считая непосредственной сиюминутной связи между основным расстройством и легочным инфарктом.
Потом определиться с фактором жизненно важно: никто не даст гарантий, что не случится фатального рецидива. Это ключевой момент терапии.
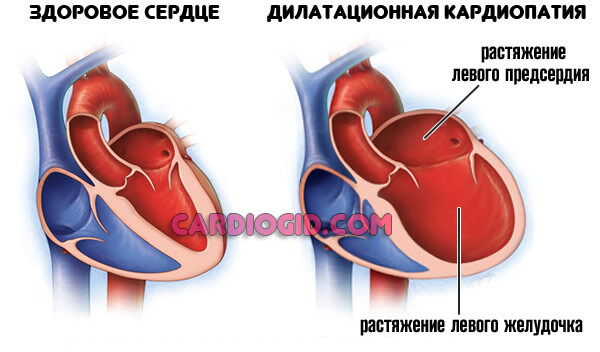
- Кардиомиопатия. Аномальное утолщение стенок мышечного органа, также расширение камер (дилатация).
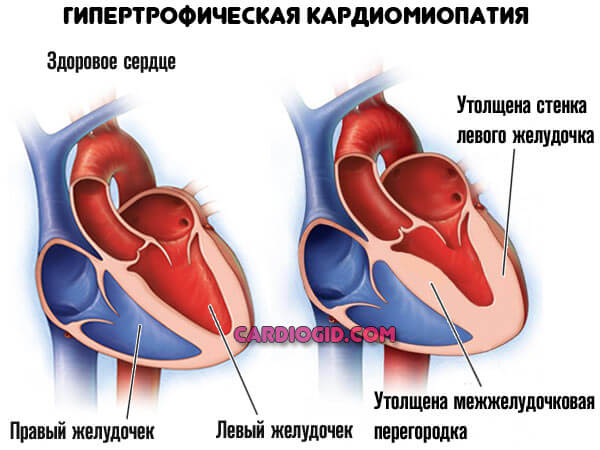

- Артериальная гипертензия. Несколько реже провоцирует рассматриваемое расстройство.
- Чрезмерное количество холестерина в крови. Развивается в результате обменных нарушений, заболеваний эндокринного плана.
- Опухоли любой локализации. Особенно, злокачественные, инфильтрирующие прочие ткани и обуславливающие кровоизлияния. Также доброкачественные, сдавливающие сосуды и провоцирующие геморрагию.
- Ревматизм. Аутоиммунный процесс. Сопровождается тяжелым воспалением сердечных структур.
- Анемия, также и обратное явление, с избытком гемоглобина, загустеванием крови.
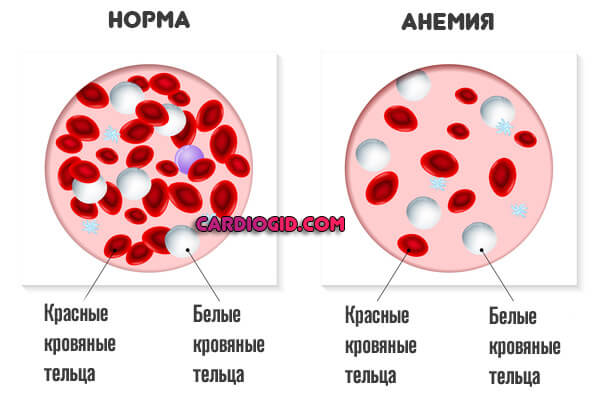
- Чрезмерно быстрая свертываемость жидкой ткани. Гиперкоагуляция.
- Переломы, травмы костей грудной клетки. Прочих структур с развитием кровотечений. Ключевой момент — обязательная геморрагия. Потому как основу в подавляющем большинстве описанных ситуаций составляет образование тромба, его отрыв и дальнейшее движение в сторону малого круга.
Другой вариант обусловлен холестеринемией. Развивается она как итог обменных нарушений. Классическое заболевание — атеросклероз.
Прочие факторы, вроде артериита, васкулита имеют место, но встречаются в разы реже, потому их исключают в последнюю очередь. На долю приходится 3-4% от общей массы.
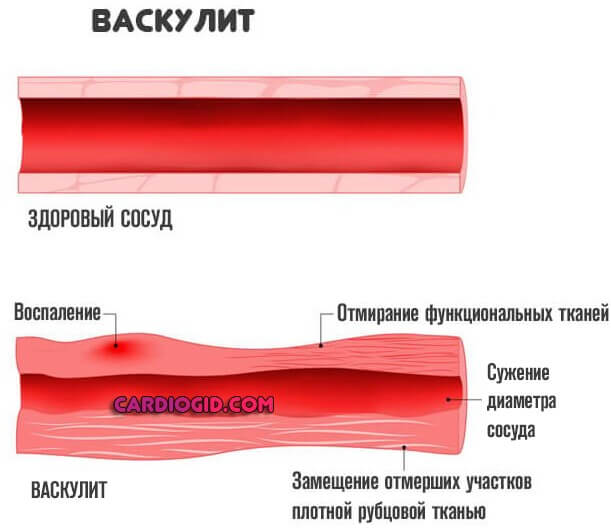
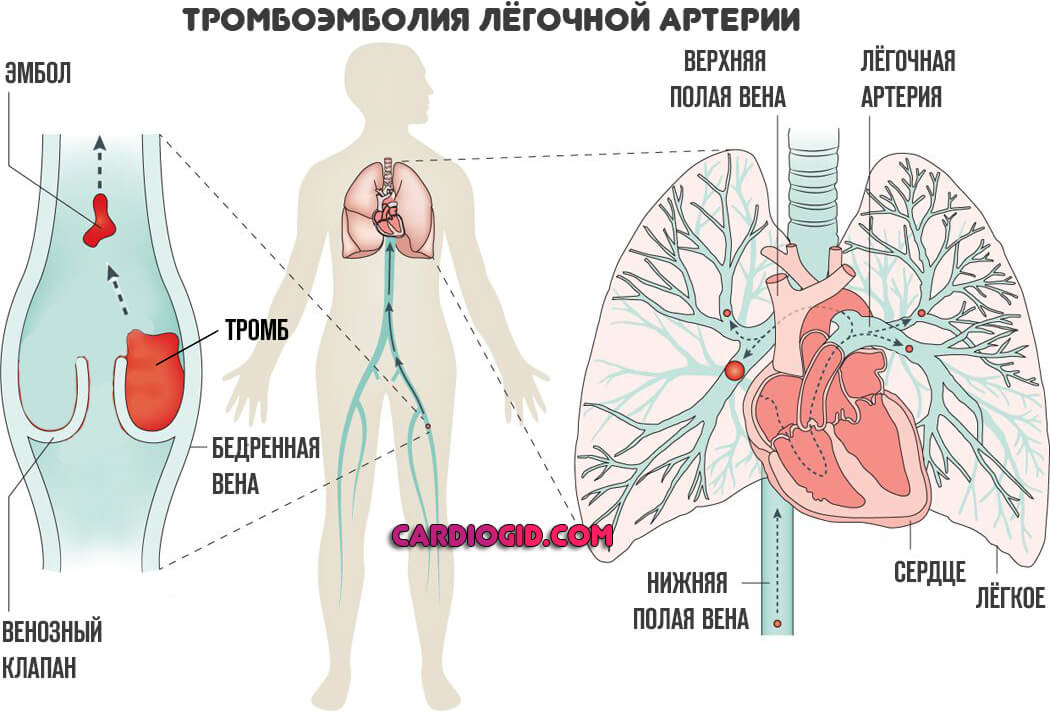
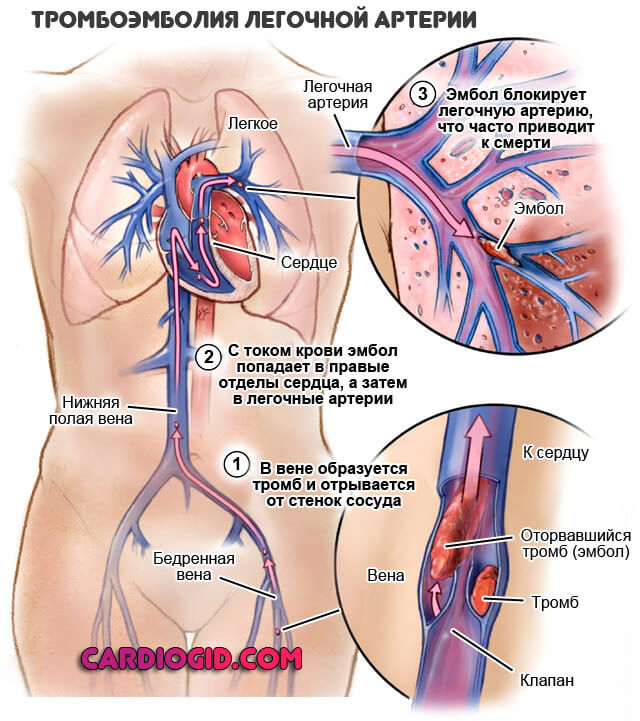
Часто фактором развития инфаркта выступает ТЭЛА — тромбоэмболия легочной артерии. Заболевание в большинстве своем фатальное, шансов на выживание при разрыве сосуда минимум, если не сказать что таковые вообще отсутствуют.
Консолидация легочной ткани (заполнение альвеол кровью, вместо воздуха) оказывается смертельной в 98% случаев и более в перспективе считанных минут. Остальные погибают в течение суток, максимум двух.
Случаи выживания можно пересчитать по пальцам одной руки, что связано со стремительным развитием расстройства, массивным кровотечением. Времени на реагирование и тем более помощь не хватает.
Диагностика
Проводится под контролем врача-кардиолога или сосудистого хирурга. Часто над таким «сложным» пациентом работает целый консилиум. В том числе может понадобиться помощь торакального специалиста, пульмонолога.
Обследования проводятся в срочном порядке при поступлении пациента в больницу. На долгие изыскания времени нет.
Ограничиваются первичным осмотром, который включает в себя оценку симптомов, полной клинической картины, артериального давления, частоты сердечных сокращений. Типично сочетание коллаптоидной реакции с кровохарканием. Обязательна рентгенография. Затем оказывают первую помощь.
Только потом можно приступать к более тщательной диагностике. Она преследует две цели: выявить последствия неотложного состояния, определиться с первопричиной нарушения, чтобы предотвратить развитие рецидива в будущем.
Перечень мероприятий довольно широк:
- Устный опрос и сбор анамнеза для определения ключевых факторов.
- Измерение артериального давления, частоты сердечных сокращений.
- Рентген грудной клетки.
- МРТ той же области. Более предпочтительная методика, направлена на выявление мельчайших анатомических дефектов. Считается золотым стандартом.
- Коронография.
- Электрокардиография. Для определения аритмических расстройств, возможных функциональных нарушений.
- Эхокардиография. Визуализирует ткани, по сути представляет собой УЗИ. Используется в рамках ранней диагностики. В системе с ЭКГ дает много информации.
- Анализ крови общий, биохимический с определением липопротеидов низкой и высокой плотности (плохой и хороший холестерин соответственно), атерогенного индекса. Используется для косвенного подтверждения атеросклероза.
Диагностика проводится быстро, чтобы начать восстановление исходного положения больного, насколько это возможно в рамках перенесенного смертельно опасного состояния.
Лечение
Терапия на раннем этапе консервативная. Применяется большая группа разнородных средств.
Как только человек поступил в стационар в остром состоянии, показано применение ряда медикаментов:
- Тромболитики. Растворяют сгусток, нормализуют проходимость сосуда. Стрептокиназа, Урокиназа. Нужно учитывать некоторые противопоказания.
- Антиагреганты, противокоагуляционные средства. Аспирин, Гепарин. Нормализуют реологические свойства крови. В первую очередь — текучесть.
- Болеутоляющие наркотического ряда. Для снятия выраженного, мучительного дискомфорта.
- Спазмолитики. С теми же целями. Папаверин как вариант.
- Критическое падение артериального давления и частоты сердечных сокращений, коллапс купируют Дофамином, Эпинефрином. Это опасные средства, но вариантов не так много.
По окончании можно думать о коррекции последующих отклонений. Используются медикаменты других групп:
- Ангиопротекторы. Анавенол. Для укрепления сосудов.
- Средства для восстановления нормального кровотока: Актовегин и аналоги.
Эуфиллин, Преднизолон для приведения в порядок дыхательной деятельности. - Противогипертензивные срочного действия (в рамках купирования повышенных показателей АД). Лучше ограничиться диуретиками вроде Фуросемида.
- Также вводятся сердечные гликозиды для нормализации сократительной способности миокарда.
В обязательном порядке уже по окончании острого периода легочного инфаркта применяют антибиотики широкого спектра действия: цефалоспорины, фторхинолоны, макролиды и противовоспалительные гормонального профиля (Преднизолон, Дексаметазон).
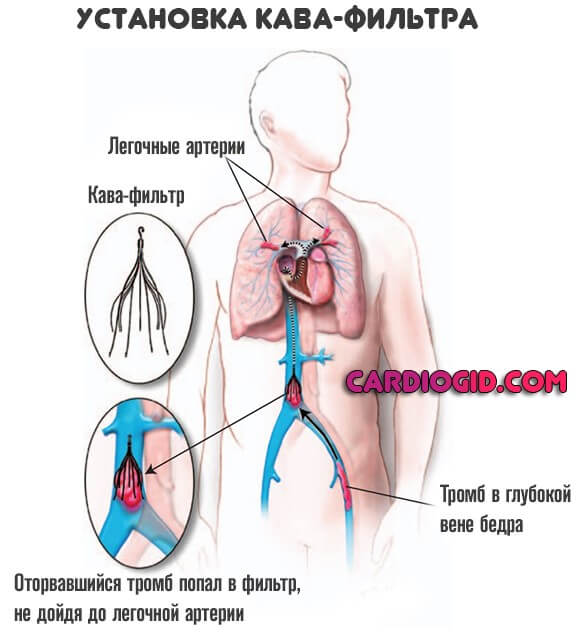
Хирургическое лечение заключается в установке кава-фильтра в сосудистое русло (нижнюю полую вену), чтобы предотвратить движения тромбов по системе.
На фоне осложнений проводится резекция легочной ткани или тотальное удаление органа при его неработоспособности.
Прогноз
Туманный. При раннем начале лечения, хорошем здоровье, молодом возрасте, отсутствии вредных привычек и сопутствующих заболеваний — от условно благоприятного до нейтрального. Риски все равно слишком высоки.
При развитии негативных явлений (некроз паренхимы и т.д.), стремительном прогрессировании — негативный. Если говорить усреднено, выживаемость составляет 30-40%. Или меньше. Данные различны.
Осложнения
Все последствия инфаркта лёгкого несут опасность смерти или минимум тяжелой инвалидности с отсроченной гибелью.
- Абсцесс, гангрена легкого. В первом случае образуется участок некроза, хорошо инкапсулированный. Во втором — очаговый, а затем общий распад парного органа.
- Пневмоторакс. Выход воздуха из разрушенных альвеол в грудную клетку. Имеет закрытый характер, что нетипично для этого состояния.
- Образование кальцинатов, дыхательная недостаточность ввиду рубцевания тканей.
- Массивное кровотечение. В результате дальнейшего прогрессирования расстройства или следующего рецидива.
- Сепсис. Заражение крови с генерализованным воспалением всех тканей.
Осложнения предотвращаются в рамках вторичной профилактики.
Инфаркт легкого — опасное, смертоносное в большинстве своем неотложное состояние. Требует госпитализации, быстрого лечения.
Спонтанно развивается редко. Чаще присутствует предварительный этап, на который мало кто обращает внимание. При комплексном подходе шансы на восстановление присутствуют.
Источник
Московский Государственный Медико-СтоматологическийУниверситет
Кафедра терапии
ИСТОРИЯ БОЛЕЗНИ
Общие сведения
Жалобы при поступлениина боли сжимающего характера за грудиной, иррадиирующие в левую руку, продолжительностью более 30 минут (не купирующиеся нитроглицерином), общую слабость, чувство нехватки воздуха, страха смерти, головную боль, повышенное потоотделение.
Anamnesismorbi
В течение длительного времени (около 10 лет) страдает гипертонической болезнью (отмечает эпизоды головных болей, головокружения, быструю утомляемость), с максимальными подъемами систолического АД до 220 мм рт. ст. Регулярного лечения не проводилось. Ранее проявлений ИБС не было. В течение последней недели стала отмечать боли за грудиной продолжительностью около 1 мин. Боли возникали после физической нагрузки и исчезали в покое самостоятельно, нитроглицерин и аналогичные препараты больная с целью купирования приступов не принимала. 27.02.2004 г. больная находилась на работе в состоянии покоя (физических и эмоциональных нагрузок не было), появились давящие, жгучие боли за грудиной, иррадиирующие в левую руку, длительностью более 30 мин, слабость, чувство нехватки воздуха, страха смерти, головная боль, повысилось потоотделение. Была вызвана СМП. Больную с диагнозом ИБС, острый инфаркт миокарда доставили в ГКБ №20, где она была госпитализирована с диагнозом ИБС, острый переднебоковой инфаркт миокарда.
Anamnesisvitae
Краткие биографические данные – родилась в селе, доношенным ребенком, в полной семье. Росла и развивалась соответственно возрасту.
Семейный анамнез – замужем, 2 детей.
Гинекологический анамнез – менструальный цикл продолжительностью 28 дней, менструации регулярные, дата последней – 10.02.04, количество беременностей – 5, родов – 2, аборты – 3.
Трудовой анамнез – закончила 8 классов средней образовательной школы с 1977 года обучалась в торговом училище по специальности товаровед, с 1981-1989 год работала в магазине продавцом, с 1989-1997 зав. отделом. С 1998 года работает в автопарке кондуктором. На работе умеренные физические нагрузки (работает сидя).
Бытовой анамнез – бытовые условия в детстве и на данный момент удовлетворительные. Ведет малоподвижный образ жизни.
Перенесенные заболевания – с 1994 – гипертоническая болезнь.
Аллергологический анамнез – аллергические реакции на пыль, пыльцу растений, шерсть животных, лекарственные препараты, бытовую химию отрицает.
Вредные привычки – не курит, алкоголем не злоупотребляет.
Наследственность – не отягощена.
Status preasens
Состояние больной средней степени тяжести, сознание ясное, ориентирована во времени и месте. Положение активное. Конституциональный тип – нормостенический. Температура тела – 37,2С, рост – 160 см, вес – 80 кг.
Кожные покровы – цвет розовый, напряжение и эластичность несколько снижены. Слизистые оболочки розовые, язык обложен по спинке белым налетом. Подкожно-жировая клетчатка излишне развита, толщина кожной складки на уровне пупка – 5 см. Отеков нет.
Лимфатические узлы – подчелюстные, шейные, затылочные, надключичные, подключичные, подмышечные, локтевые, паховые, забрюшинные не пальпируются.
Мышечная система – степень развития мышц достаточная, тонус несколько понижен, болезненности при пальпации нет.
Костная система – деформаций, искривлений нет, болезненности при пальпации и поколачивании нет. Суставы обычной конфигурации, движения в полном объеме во всех суставах, болезненности при пальпации и пассивных движениях нет.
Нервная система – обоняние, вкус, зрение, слух не изменены, координация движений не нарушена.
Органы дыхания
Осмотр грудной клетки
Дыхание через нос не затруднено. Тип дыхания – грудной. Дыхание ритмичное, ЧДД – 18 в минуту. Форма грудной клетки правильная, грудная клетка симметричная, обе половины равномерно участвуют в акте дыхания.
Пальпация грудной клетки
Болезненности при пальпации грудной клетки нет. Голосовое дрожание проводится одинаково на симметричных участках грудной клетки, не изменено. Грудная клетка при сдавлении упругая.
Перкуссия легких
Сравнительная перкуссия – на всем протяжении слышен ясный легочный перкуторный звук.
Топографическая перкуссия
Верхняя граница легкихсправаслева
Высота стояния верхушек спереди 3 см 3 см
Высота стояния верхушек сзади 7 шейный позвонок
Ширина полей Кренига 5 см 5 см
Нижняя граница легких
По окологрудинной линии VI ребро
По срединно-ключичной линии VI ребро
По передней подмышечной линии VII ребро VII ребро
По средней подмышечной линии VIII ребро VIII ребро
По задней подмышечной линии IX ребро IX ребро
По лопаточной линии X ребро X ребро
По околопозвоночной линии XI ребро XI ребро
Дыхательная экскурсия нижнего края легких
По средней подмышечной линии вдох 6 см 6 см, выдох 4 см 4 см
Аускультация
Основные дыхательные шумы – выслушивается везикулярное дыхание, равномерно проводится во все отделы.
Побочные дыхательные шумы – не выявлены
Бронхофония – ослаблена, над симметричными участками грудной клетки одинаковая с обеих сторон.
Система органов кровообращения
Осмотр области сердца
Грудная клетка в области сердца не деформирована. Верхушечный толчок визуально не определяется.
Пальпация
Сердечный толчок не определяется, верхушечный толчок расположен в V межреберье слева по срединно-ключичной линии, положительный, ослабленный, шириной 1 см, низкий.
Перкуссия
Границы относительной тупости сердца
Правая – в IV межреберье на 1 см кнаружи от правого края грудины.
Левая – в V межреберье на 1 см кнутри от срединно-ключичной линии.
Верхняя – на уровне III ребра
Поперечник относительной тупости сердца
Правый – 3 см
Левый – 8 см
Общий – 11 см
Ширина сосудистого пучка – 5 см
Конфигурация сердца – нормальная
Границы абсолютной тупости сердца
Правая – левый край грудины
Левая – на срединно-ключичной линии
Верхняя – на уровне IV ребра
Аускультация
Тоны сердца ритмичные, приглушенные, I тон ослаблен, II тон более громкий, выслушиваются III тон (ритм галопа), шумов нет. Ритм сердца правильный
Исследование сосудов
Осмотр сосудов
Видимой пульсации артерий нет, симптом Мюссе отрицательный, артерии плотные.
Пальпация
Пульс на левой руке совпадает с пульсом на правой руке, полный, напряженный, нормальной величины, равномерный, частота 105 уд/мин, дефицита пульса нет. Капиллярный пульс отсутствует.
Аускультация
Двойные тоны Траубе и шум Дюрозье над бедренной артерией не выслушиваются.
Исследование вен
Набухания и видимой пульсации шейных вен нет, венный пульс выражен слабо, отрицательный, при аускультации шум волчка отсутствует.
Артериальное давление – правая рука – 140/90 мм рт ст, левая рука – 140/90 мм рт. ст.
Система органов пищеварения
Осмотр
Полость рта – слизистая розовая, влажная, высыпаний нет. Язык розовый, влажный, обложен по спинке белым налетом. Слизистая мягкого, твердого неба, зева розовой окраски. Глотка розового цвета, влажная, гладкая. Миндалины средних размеров, припухлости и налета нет.
Живот – правильной формы, симметричный, грыжевые выпячивания не обнаруживаются. Видимой перистальтики кишечника нет. Подкожные вены не расширены. Отмечается избыточное развитие подкожно-жировой клетчатки. Окружность живота – 100 см.
Пальпация живота
Поверхностная пальпация – брюшная стенка мягкая, безболезненная, расхождения прямых мышц живота, грыж нет. Симптом Щеткина-Блюмберга отрицательный.
Глубокая пальпация – пальпация безболезненная.
Перкуссия
Над всей поверхностью живота выслушивается тимпанический звук.
Аускультация
При аускультации кишечника выслушивается урчание, шума трения брюшины нет. Перитонеальные симптомы отрицательные.
Печень и желчный пузырь
Осмотр – видимого увеличения и пульсации печени нет, желчный пузырь не пальпируется.
Пальпация – нижний край не выступает из-под реберной дуги, гладкий, безболезненный, мягкой консистенции.
Перкуссия – границы печени по Курлову 9 – 8 – 7 см.
Система органов мочеотделения
Мочеиспускание свободное, безболезненное. Суточный диурез 1,5 л, дизурических расстройств нет.
Осмотр – поясничная область без изменений.
Пальпация почек – безболезненная, болезненности мочевого пузыря нет.
Перкуссия – симптом Пастернацкого отрицательный, болезненности мочевого пузыря нет.
План обследования
1) Общий анализ крови
2) Биохимический анализ крови
3) Общий анализ мочи
4) ЭКГ
5) ЭхоКГ
6) Рентгенография грудной клетки
Данные дополнительного обследования
Общий анализ крови 27.02.04
Hb 130 г./л
Эритроциты 3,9 млн./л
Лейкоциты 10,2 тыс./л
Палочкоядерные 1%
Сегментоядерные 76%
Эозинофилы 0%
Базофилы 0%
Моноциты 3%
Лимфоциты 20%
СОЭ 43 мм/ч
Биохимический анализ крови 27.02.04
Холестерин 5,17 ммоль/л
Белок общий 75 г./л
Глобулины 26 г./л
Альбумины 46 г./л
Фибриноген 3 г/л
Билирубин общий 10 мкмоль/л
АЛТ 0,36
АСТ 0,75
Креатинин 1,4 мг%
Мочевина 3,7 ммоль/л
Сахар 5,6 ммоль/л
Общий анализ мочи 27.02.04
Количество 100 мл
Цвет соломенно-желтый
Реакция кислая (pH 6,0)
Удельный вес 1016
Прозрачная
Белок – отрицательно
Сахар – отрицательно
Эпителиальные клетки 1-2 в поле зрения
Лейкоциты 1-2 в поле зрения
Бактерии – отрицательно
ЭКГ27.02.04
Патологические зубцы Q, подъем сегмента ST, отрицательные зубцы Т в отведениях I, aVL, V2-V6
Рентгенография грудной клетки 04.03.04
Увеличение левого желудочка, удлинение и уплотнение аорты, артериальная гипертензия в легких.
Эхокардиография 04.03.04
Уплотнение аорты, умеренное утолщение межжелудочковой перегородки, расширение левых отделов сердца со снижением сократимости левого желудочка. Зоны гипокинезии в области переднебоковых сегментов.
Диагноз и его обоснование
Диагноз ИБС, острый трансмуральный переднебоковой инфаркт миокарда поставлен на основании.
– болевого синдрома – на момент поступления больная жаловалась на интенсивные боли сжимающего характера за грудиной, иррадиирующие в левую руку, продолжительностью более 30 минут, в покое.
– резорбтивно-некротического синдрома – плохое самочувствие, повышение t тела (37,2 С), нарастание уровня АСТ (0,75 мкмоль/л), лейкоцитоза (10,2 тыс/л), ускоренное СОЭ (43 мм/ч), повышение КФК-МВ (16 МЕ/л) и подъем ЛДГ1 (7 МЕ/л).
– гипертензионного синдрома – головные боли, головокружение, быстрая утомляемость, повышение САД до 220 мм рт ст, ЭКГ и ЭхоКГ – признаки гипертрофии миокарда левого желудочка.
– синдрома изменений на ЭКГ – патологические зубцы Q, подъем сегмента ST, отрицательные зубцы Т в отведениях I, aVL, V2-V6 – что свидетельствует об острой стадии переднебокового инфаркта миокарда. Возвращение сегмента ST на изолинию при сохраняющихся патологических зубцах Q и отрицательных Т – переход в подострую стадию.
– синдрома лабораторных изменений – повышение КФК-МВ (16 МЕ/л), подъем ЛДГ1 (7 МЕ/л).
– синдрома сердечной недостаточности – быстрая утомляемость, одышка ночью и при легкой физической нагрузке, при объективном исследовании – дилатация левого желудочка, ритм галопа, данные ЭхоКГ и РГ грудной клетки – гипертензия в малом круге кровообращения, снижение сократительной способности, дилатация левого желудочка.
Дифференциальный диагноз
1) Острый перикардит – боли связаны с фазами дыхания, движениями, усиливаются в положении лежа, при объективном исследовании сердца выявляется шум трения перикарда, на ЭКГ высокий Т и поднятие ST выше изолинии во всех отведениях.
2) Тромбоэмболия легочной артерии – начало заболевания после операции у больных с глубоким тромбозом вен нижних конечностей, наличие клинических и ЭКГ синдромов инфарктов легкого и инфарктной плевропневмонии с кровохарканием, шумом трения плевры, цианозом, отсутствие симптомов на ЭКГ, характерных для инфаркта миокарда.
3) Расслаивающая аневризма аорты – внезапные длительные загрудинные боли, отсутствие ЭКГ-признаков инфаркта миокарда, асимметрией пульса и АД на руках и ногах.
У данной больной нет симптомов характерных для данных заболеваний, но есть симптомы, подтверждающие диагноз острый инфаркт миокарда.
Лечение
1) Режим – постельный с последующим расширением.
2) Стол №10.
3) Фибринолитики (стрептокиназа 1,5 млн ЕД в/в капельно в 100 мл 0,9% раствора NaCl).
4) Оксигенотерапия.
5) Антикоагулянты (гепарин 25000 ЕД п/к по 5000 ЕД 4 раза в день).
6) Антиагреганты (аспирин по 1/2 таблетки 1 раз в день).
7) Ингибиторы АПФ (энап по 1 таблетке 1 раз в день).
8) Поляризующая смесь (5% глюкоза 250 мл, 4% хлорид калия 100 мл, инсулин 6 ЕД) в/в капельно 1 раз в день.
9) Нитроглицерин.
10) Нитросорбит.
11) ?-адреноблокаторы (метопролол).
Дневник
11.03.04
Общее состояние удовлетворительное, жалобы на одышку при умеренных нагрузках, t тела 36,7 С. Объективно – тоны сердца ослаблены, пульс 75 уд/мин, АД 135/85 мм рт ст, ЧДД – 17 в минуту. В легких дыхание везикулярное, хрипов нет. Язык, слизистая полости рта влажные, розовые. Живот симметричный, не вздут, при пальпации безболезненный.
12.03.04
Общее состояние удовлетворительное, жалоб нет, t тела 36,9 С. Объективно – тоны сердца ослаблены, пульс 80 уд/мин, АД 140/85 мм рт. ст., ЧДД – 16 в минуту в легких дыхание везикулярное, хрипов нет. Язык, слизистая полости рта влажные, розовые. Живот симметричный, не вздут, при пальпации безболезненный.
Эпикриз
Больная находится на стационарном лечении в кардиологическом отделении с 27.02.2004 г. по поводу ИБС, острый трансмуральный переднебоковой инфаркт миокарда Сопутствующие – гипертоническая болезнь III, ожирение II ст Осложнения – сердечная недостаточность II.
Больная поступила с жалобами на боли сжимающего характера за грудиной, иррадиирующие в левую руку, продолжительностью более 30 минут, общую слабость, чувство нехватки воздуха, страха смерти, головную боль, повышенное потоотделение.
Объективно-повышенная масса тела, повышение t тела (37,2С), тахикардия (105 уд/мин), при перкуссии – расширение границ сердца, при аускультации – ослабленный I тон над верхушкой, выслушивается III тон (протодиастолический ритм галопа).
Были произведены исследования – общий анализ крови, биохимический анализ крови, общий анализ мочи, ЭКГ, ЭхоКГ, рентгенография грудной клетки.
Были выделены клинические синдромы – болевой, резорбтивно-некротический, гипертензионный, синдром изменений на ЭКГ, синдром лабораторных изменений, синдром сердечной недостаточности.
Назначено лечение – тромболитики, антикоагулянты, дезагреганты, нитраты, ингибиторы АПФ, препараты калия.
На настоящий момент состояние больной удовлетворительное, исход заболевания в результате лечения – улучшение.
Рекомендации – лечебная физкультура, избегать тяжелых физических нагрузок, эмоционального напряжения, стрессов, диета с пониженным содержанием животных жиров, легкоусвояемых углеводов, богатая полиненасыщенными жирными кислотами, антиатерогенными веществами, растительной клетчаткой, продуктами моря, проживание в экологически чистой местности, частые прогулки на свежем воздухе, санаторно-курортное лечение. Периодически наблюдаться у кардиолога. При ощущении симптомов стенокардии принимать нитроглицерин.
Прогноз благоприятный.
Источник
