Презентация поздние осложнения инфаркта миокарда

Вы можете изучить и скачать доклад-презентацию на
тему Осложнения инфаркта миокарда.
Презентация на заданную тему содержит 18 слайдов. Для просмотра воспользуйтесь
проигрывателем,
если материал оказался полезным для Вас – поделитесь им с друзьями с
помощью социальных кнопок и добавьте наш сайт презентаций в закладки!
Слайды и текст этой презентации
Слайд 1
Описание слайда:
ОСЛОЖНЕНИЯ
ИНФАРКТА МИОКАРДА
Слайд 2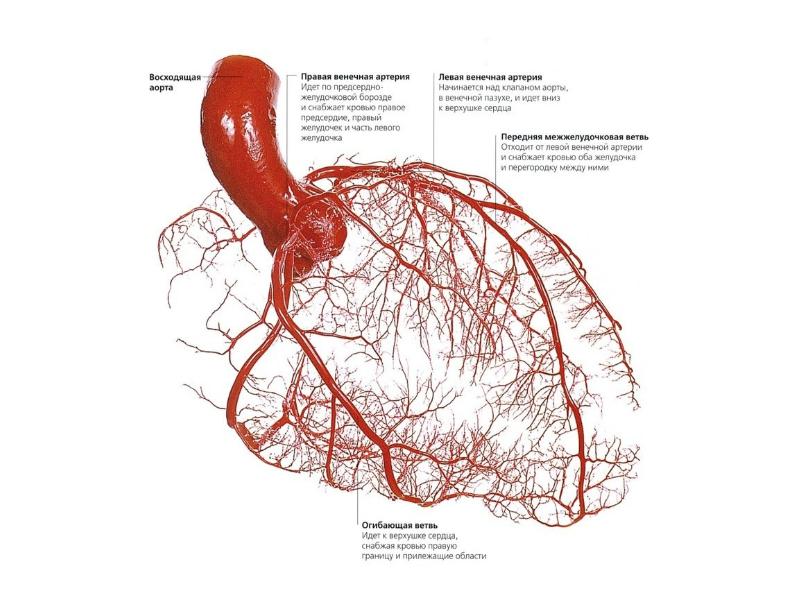
Слайд 3
Описание слайда:
ОСЛОЖНЕНИЯ ИНФАРКТА МИОКАРДА
Осложнения острого периода ИМ:
нарушения ритма и проводимости;
отек легких;
кардиогенный шок;
острая аневризма сердца;
разрыв сердца;
перикардит;
тромбоэмболические осложнения;
острые эрозии и язвы желудочно-кишечного тракта.
Слайд 4
Описание слайда:
ОСЛОЖНЕНИЯ ИНФАРКТА МИОКАРДА
Осложнения в подостром периоде ИМ:
нарушения ритма и проводимости;
сердечная недостаточность;
аневризма сердца;
тромбоэмболические осложнения;
постинфарктный синдром (синдром Дресслера);
постинфарктная стенокардия.
Поздние осложнения инфаркта миокарда:
постинфарктный кардиосклероз;
нарушения ритма, проводимости, сократимости миокарда;
нарушения психики.
Слайд 5
Описание слайда:
Острая сердечная недостаточность
Классификация ОСН (Killip, 1997)
I Класс – бессимптомная левожелудочковая дисфункция (летальность 6 %);
II Класс – наличие хрипов, которые выслушиваются на площади не менее 50% легочных полей, ритм «галопа» (летальность 17 %);
III Класс – отек легких (возникает у 10% больных, смертность до 40%);
IV Класс – кардиогенный шок (возникает у 20% больных, смертность до 90%).
Слайд 6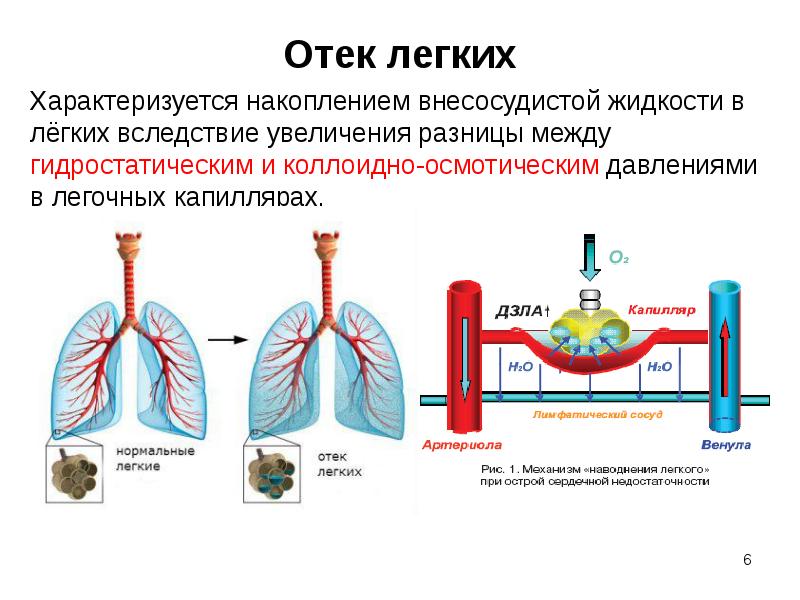
Описание слайда:
Отек легких
Слайд 7
Описание слайда:
Отек легких: клинические признаки
положение ортопноэ;
одышка в состоянии покоя;
внезапно возникшее чувство резкой нехватки воздуха (приступы мучительного удушья);
кашель с дистанционными хрипами, выделением пенистой мокроты розового цвета;
бледность или цианоз кожного покрова и слизистых;
возбуждение больного, страх смерти, спутанность сознания;
набухшие, пульсирующие вены шеи;
при перкуссии будет отмечаться притупление звука над областью легких;
при аускультации жесткое дыхание, сухие или влажные, разнокалиберные хрипы;
Слайд 8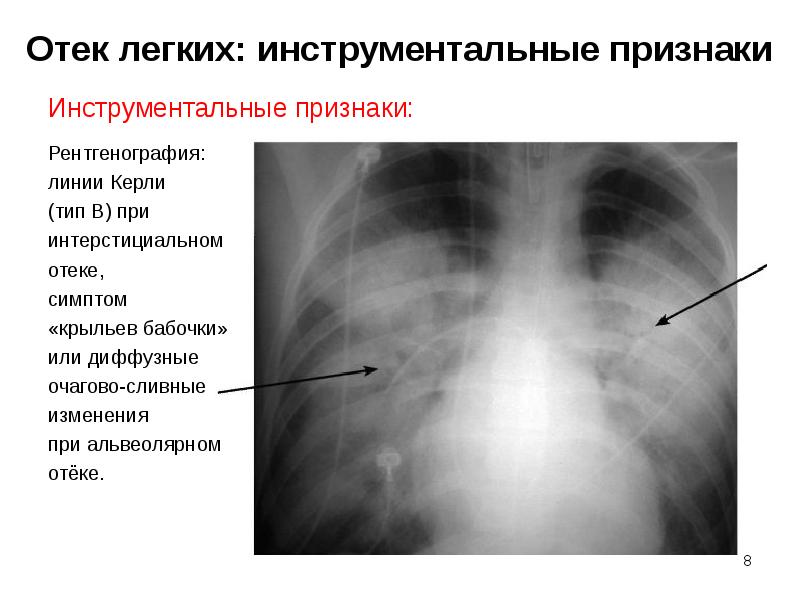
Описание слайда:
Отек легких: инструментальные признаки
Инструментальные признаки:
Рентгенография:
линии Керли
(тип В) при
интерстициальном
отеке,
симптом
«крыльев бабочки»
или диффузные
очагово-сливные
изменения
при альвеолярном
отёке.
Слайд 9
Описание слайда:
Отек легких: принципы терапии
Увлажненный кислород (2-6 л/мин);
Фуросемид 20-80 мг в/в, при необходимости – повторное введение с 1-4 ч интервалами;
Антагонисты альдостерона – при отсутствии почечной недостаточности и гиперкалиемии.
Морфин (1мл 2% р-ра в/в струйно);
Нитраты (Нитроглицерин в/в капельно в дозе 0,25 мкг/кг/мин под контролем АД);
Инотропные агенты (допамин, добутамин 2,5 мкг/кг/мин) – при гипотонии;
По показаниям ИВЛ;
Слайд 10
Описание слайда:
Кардиогенный шок
Клинический синдром, обусловленный резким падением насосной функции сердца, сосудистой недостаточностью и выраженной дезорганизацией системы микроциркуляции. Встречается у 10-15% пациентов с ИМ.
Формы кардиогенного шока:
1) рефлекторный кардиогенный шок;
2) аритмический кардиогенный шок;
3) истинный кардиогенный шок с подразделением на кардиогенный шок средней тяжести (I степени), тяжелый кардиогенный шок (II степени) и ареактивный кардиогенный шок (III степени).
Слайд 11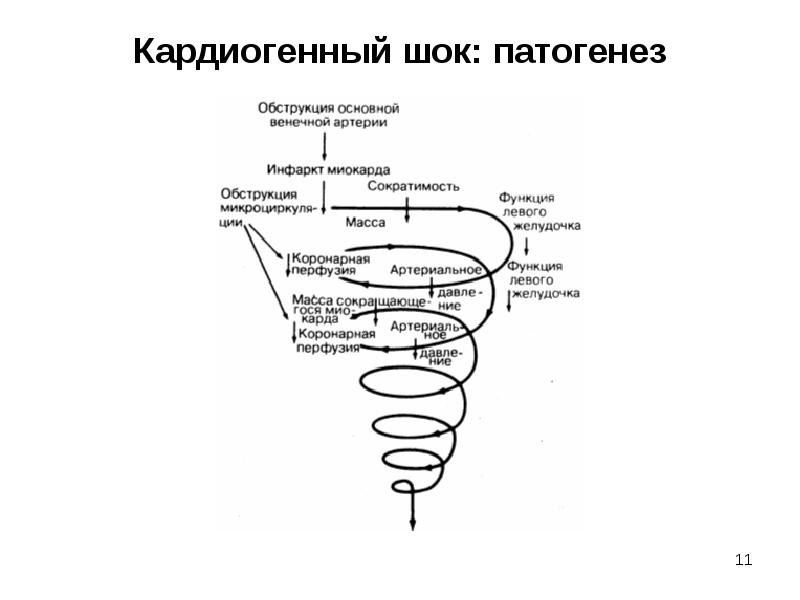
Описание слайда:
Кардиогенный шок: патогенез
Слайд 12
Описание слайда:
Кардиогенный шок:
диагностические критерии (1)
1. симптомы недостаточности периферического кровообращения: бледно-цианотичная, «мраморная», влажная кожа; периферический цианоз; спавшиеся вены; холодные кисти и стопы; снижение температуры тела; удлинение времени исчезновения белого пятна после надавливания на ноготь > 2 сек;
2. нарушение сознания (заторможенность, спутанность сознания, реже – возбуждение);
3. олигурия < 20 мл/ч или анурия;
Слайд 13
Описание слайда:
4. САД при двух измерениях < 90 мм. рт. ст. (при предшествовавшей АГ < 100 мм рт. ст.)
4. САД при двух измерениях < 90 мм. рт. ст. (при предшествовавшей АГ < 100 мм рт. ст.)
5. снижение пульсового АД до 20 мм рт. ст. и ниже
снижение среднего АД < 60 мм рт. ст.
6. гемодинамические критерии: сердечный индекс менее 1,8 – 2,5 л/мин/м2; давление «заклинивания» в легочной артерии > 15 мм. рт. ст.; повышение ОПСС; снижение ударного и минутного объемов.
Слайд 14
Описание слайда:
Кардиогенный шок: принципы терапии
Купирование проводится поэтапно:
1. Придать вынужденное положение;
2. Оксигенотерапия 100% кислородом;
3. При выраженном ангинозном синдроме (Рефлекторная форма КШ): 1-2 мл 0,005% р-ра фентанила ИЛИ 1 мл 1% р-ра морфина ИЛИ 1 мл 2% р-ра промедола в/в струйно медленно + 90-150 мг преднизолона ИЛИ 150-300 мг гидрокортизона в/в струйно;
4. При гиповолемии (ЦВД < 80-90 мм водн. ст. – Гиповолемическая форма КШ): 400 мл декстрана/натрия хлорида/ 5% р-ра глюкозы в/в капельно с постепенным увеличением скорости инфузии до исчезновения признаков шока или ЦВД до 120-140 мм вод. ст.
Слайд 15
Описание слайда:
Кардиогенный шок: принципы терапии
5. При резком снижении насосной функции левого желудочка (Истинная форма КШ): допамин 200 мг в 400 мл 5% р-ра глюкозы (физраствора) в/в капельно, начальная скорость введения – 15-20 кап/мин; 1-2 мл 0,2% р-ра норадреналина в 200-400 мл 5% р-ра глюкозы (физраствора) в/в капельно под контролем АД, начальная скорость введения – 15-20 кап/мин ИЛИ добутамин / добутрекс 250 мг на 250 мл физраствора в/в капельно, начальная скорость введения – 15-20 кап/мин.
Слайд 16
Описание слайда:
Постинфарктный синдром Дресслера
Реактивное аутоиммунное осложнение ИМ, развивающиеся через 2 – 6 недель после его начала.
Клинические проявления:
Перикардит;
Плеврит;
Пневмонит;
Атипичная форма;
Малосимптомная форма.
Лабораторная диагностика:
Лейкоцитоз, эозинофилия, гипергаммаглобулинемия, ускорение СОЭ;
Антимиокардиальные антитела;
Слайд 17
Описание слайда:
Постинфарктный синдром Дресслера
Инструментальная диагностика:
ЭхоКГ – утолщение листков перикарда, наличие свободной жидкости в полости;
Рентгенография – увеличение тени сердца, скопление жидкости в плевральной полости, небольшие очаги уплотнения легочной ткани, усиление сосудистого рисунка.
Лечение:
НПВС (диклофенак, ибупрофен, индометацин)
Глюкокортикоиды (преднизолон 20-40 мг 1 раз в сутки, в течении 2-3 недель с постепенным снижением дозы по 5 мг в неделю в течении 5-6 недель).
Слайд 18
Презентация успешно отправлена!
Ошибка! Введите корректный Email!
Источник
- Скачать презентацию (0.76 Мб)
- 1 загрузок
- 0.0 оценка
Ваша оценка презентации
Оцените презентацию по шкале от 1 до 5 баллов
Рецензии
Добавить свою рецензию
Аннотация к презентации
Посмотреть и скачать бесплатно презентацию по теме “Поздние осложнения инфаркта миокарда.”. pptCloud.ru — каталог презентаций для детей, школьников (уроков) и студентов.
Формат
pptx (powerpoint)
Количество слайдов
16
Слова
Конспект
Отсутствует
Содержание
Слайд 1
Поздние осложнения инфаркта миокарда.
Выполнила студентка 431гр.
Геращенко М.М.Слайд 2
Поздние осложнения:
синдром Дресслера (постинфарктный синдром Дресслера);
Тромбоэмболические осложнения;
ХСН;
Аневризма сердца.Слайд 3
Синдрома Дресслера:
Основной симптомокомплекс синдрома Дресслера включает в себя перикардит, плеврит, пневмонию, воспалительные поражения суставов, лихорадку. В крови при синдроме Дресслера наблюдаются типичные признаки воспаления (увеличение количества лейкоцитов и скорости оседания эритроцитов), а также, характерное для аутоиммунной реакции повышение титра антимиокардиальных антител. Антитела появляются в ответ на некроз миокарда и проникновения в кровь продуктов распада тканей.
Синдром Дресслера может регистрироваться на 2 – 6 неделе инфаркта миокарда, но иногда сроки его появления могут уменьшаться до 1 недели или растягиваться до нескольких месяцев. Течение синдрома иногда принимает тяжелый и затяжной характер, может длиться в течение нескольких лет с периодическими с ремиссиями и обострениями.Слайд 4
Все симптомы синдрома Дресслера редко появляются одновременно. Основным обязательным симптомом является перикардит.
При перикардите появляются боли в области сердца, которые могут иррадиировать в шею, левое плечо, лопатку, брюшную полость. По своему характеру боли бывают острыми, приступообразными, давящими или сжимающими. Боли обычно усиливаются от кашля, глотания или даже дыхания, а ослабевают в положении стоя или лежа на животе. Боли обычно длительные и уменьшаются после выделения воспалительного экссудата в полость перикарда. При выслушивании больных перикардитом – определяется шум трения перикарда. Шум также уменьшается после появления жидкости в полости перикарда. Течение перикардита в большинстве случаев нетяжелое. Боли стихают в течение нескольких дней, а количество скопившегося в полости перикарда экссудата в очень незначительной степени ухудшает работу сердцаСлайд 5
Хроническая аневризма сердца
Хроническая аневризма образуется спустя 1,5 – 2 месяца после начала инфаркта миокарда. К этому времени она полностью рубцуется, мешает работе сердца, способствует развитию сердечной недостаточности. Показано медикаментозное лечение. В некоторых случаях необходимо оперативное вмешательство, при котором аневризму иссекают, а дефект сердечной мышцы ушивают.
Слайд 6
Слайд 7
Тромбоэмболические осложнения
Тромбоэмболические осложнения при ИМ можно разделить на четыре вида:
• периферический венозный тромбоз и ТЭЛА;
• пристеночные (муральные) тромбы в зоне субэндокардиального ИМ (обычно их можно выявить в первые 10 дней, даже уже через 36 ч; возникают у 20—40% больных с передним ИМ и, как правило, хорошо видны на ЭхоКГ) или аневризмы с последующей потенциальной опасностью системной артериальной эмболизации;
• прогрессирование тромбоза коронарных артерий и ИМ (его распространение) или тромбоза сосудов конечностей;
• повторная закупорка коронарной артерии после успешного тромболизиса.Слайд 8
Слайд 9
Симптоматика
зависит от места тромбоэмболии (тромбоза). Так, при эмболии в сосуды почек появляется триада: сильные, но не иррадиирующие боли в животе или пояснице (несколько часов), повышение АД, мочевой синдром (микрогематурия, лейкоцитурия и белок; могут быть и олигурия, азотемия). Вскоре вслед за болями в пояснице может появиться лихорадка. При тромбоэмболии в мезентериальные сосуды возникают признаки «острого живота»: сильная, разлитая боль неопределенной локализации, резкое вздутие живота, кровавый понос и парез кишечника (симптомы перитонита). Позднее развивается клиническая картина кишечной непроходимости и симптоматика нарастающей интоксикации.
Слайд 10
Лечение тромбоэмболии
Лечение эмболии сводится к немедленному назначению внутривенно струйно гепарина — 5000—10 000 ЕД, затем внутривенно капельно, постоянно с начальной скоростью 1000 ЕД/ч (до 30 000 ЕД/сут) под контролем АЧТВ, которое должно повыситься в 2 раза по сравнению с исходным уровнем (до 50—65 с).
Слайд 11
Хроническая сердечная недостаточность (ХСН)
Хроническая сердечная недостаточность – это неспособность сердечно сосудистой системы обеспечить органы и ткани организма достаточным количеством крови.
Хроническая сердечная недостаточность развивается при нарушении функции сердца, а именно его мышечной оболочки (миокарда). При этом сердечная мышца (миокард), не в состоянии изгонять (выталкивать) кровь из сердца в сосуды, под повышенным давлением.
Слайд 12
Слайд 13
Симптомы:
Одышка
Тахикардия
Цианоз
Отеки
Набухание шейных венСлайд 14
Лечение поздних осложнений:
наиболее эффективны преднизолон (20—40 мг в сутки) или другие глюкокортикостероиды в эквивалентных дозах либо индометацин (метиндол) в суточной дозе 50—100 мг. При необходимости проводится симптоматическое лечение (анальгетики, бронхолитики, лечебная пункция плевры или перикарда). В атипичных случаях лечение обычно начинают с применения анальгетиков, обладающих противовоспалительным действием (ацетилсалициловая кислота, производные анальгина, пиразолона, препараты аминохинолинового ряда). Если нет уверенности в том, какой характер носит патологическое состояние, — аутоаллергический или инфекционный (например, при изолированном локальном перитоните, пульмоните), в первую очередь назначают антибиотики, и только убедившись в их неэффективности, терапию дополняют глюкокортикоидами.
Слайд 15
При рецидивах П. с. в амбулаторных условиях повторяют курс лечения, оказавшегося эффективным при первичных проявлениях П. с. в стационаре. Упорное рецидивирование П. с. с частыми и выраженными обострениями может потребовать назначения постоянной противорецидивной терапии глюкортикоидами, например преднизолоном по 2,5—5 мг 2—3 раза в день.
Слайд 16
Посмотреть все слайды
Предложить улучшение Сообщить об ошибке
Спасибо, что оценили презентацию.
Мы будем благодарны если вы поможете сделать сайт лучше и оставите отзыв или предложение по улучшению.
Добавить отзыв о сайте
Источник
| Осложнения ИМ |
| Клиническое течение инфаркта миокарда нередко отягощается различными осложнениями. Их развитие обусловлено не только размерами поражения, но и комбинацией причин (прежде всего, состоянием миокарда на фоне атеросклероза коронарных артерий, перенесенных ранее болезней миокарда, наличием электролитных нарушений). |
| Осложнения инфаркта миокарда можно разделить на три основные группы • электрические — нарушения ритма и проводимости (брадитахиаритмии, экстрасистолии, внутрижелудочковые и АВ-блокады) — практически постоянные осложнения крупноочагового ИМ. Часто аритмии не являются угрожающими для жизни, но свидетельствуют о серьезных нарушениях (электролитных, продолжающейся ишемии, вагальной гиперактивности и др.), требующих коррекции; • гемодинамические вследствие нарушений насосной функции сердца (ОЛЖН, ОПЖН и бивентрикулярная недостаточность, КШ, аневризма желудочка, расширение инфаркта); дисфункции сосочковых мышц; механических нарушений (острая митральная регургитация вследствие разрыва сосочковых мышц, разрывы сердца, свободной стенки или межжелудочковой перегородки, аневризмы ЛЖ, отрывы сосочковых мышц); электромеханической диссоциации; • реактивные и прочие осложнения — эпистенокардический перикардит, тромбоэмболии сосудов малого и большого круга кровообращения, ранняя постинфарктная стенокардия, синдром Дресслера. |
| о времени появления осложнения инфаркта миокарда классифицируют на: ранние осложнения — возникают в первые часы (нередко на этапе транспортировки больного в стационар) или в острейший период (3-4 дня): нарушения ритма и проводимости (90%), вплоть до ФЖ и полной АВ-блокады (самые частые осложнения и причина летальности на догоспитальном этапе). У большей части больных аритмии возникают во время пребывания в отделении интенсивной терапии и реанимации (ОИТР); внезапная остановка сердца; острая недостаточность насосной функции сердца — ОЛЖН и КШ (до 25%); разрывы сердца — наружные, внутренние; медленнотекущие, одномоментные (1-3%); острая дисфункция сосочковых мышц (митральная регургитация); ранний эпистенокардический перикардит; |
| поздние осложнения (возникают на 2—3-й неделе, в период активного расширения режима): постинфарктный синдром Дресслера (3%); пристеночный тромбоэндокардит (до 20%); ХСН; нейротрофические расстройства (плечевой синдром, синдром передней грудной стенки). |
| Как на ранних, так и на поздних стадиях течения инфаркта миокарда могут возникать острая патология ЖКТ (острые язвы, желудочно-кишечный синдром, кровотечения и др.), психические изменения (депрессия, истерические реакции, психоз), аневризмы сердца (у 3—20% больных), тромбоэмболические осложнения — системные (вследствие пристеночного тромбоза) и ТЭЛА (из-за тромбоза глубоких вен голеней). Так, тромбоэмболии клинически выявляются у 5—10% больных (на аутопсии — у 45%), часто протекают бессимптомно и являются причиной смерти у ряда госпитализированных больных ИМ (до 20%). |
| Нарушение ритма и проводимости – в 60% случаев (по данным Холтер). Причины аритмий на фоне ИМ – нарушение коронарного кровообращения, волнение, страх, появление эктопических очагов на фоне катехолемии. Последствия аритмий в плане гемодинамики – снижение ударного объёма сердца, усиление СН если она имелась у больного, снижение АД вплоть до аритмического шока. Виды аритмий (спутники инфартка): экстрасистолы пароксизмальная желудочковая тахикардия (ПЖТ) – 70% фибрилляция предсердий – 8-20% фибрилляция желудочков – 6%. Они могут сочетаться, сменять друг друга.
|
| Принципы лечения и профилактики аритмий на фоне ИМ: профилактика фибрилляций – Б-АБ, лидокаин постоянный мониторинг ЭКГ (мониторы – минимум 3 дня) выявление гипокалиемии, гипомагнезии, ацидоза малые дозы антиаритмиков по строгим показаниям СГ и эуфиллин – только по строгим показаниям электроимпульсное лечение по жизненным показаниям С точки зрения прогноза аритмии делят на: прогностически не опасные – синусовая тахи- или брадикардия, миграция водителя ритма прогностически неблагоприятные (ЧСС меньше 40 или больше 140) – частые экстрасистолы, СБ, СТ, блокады 1-2 ст. тяжёлые аритмии (ЧСС меньше 40 или больше 140) – наджелудочковая пароксизмальная тахикардия, отказ син. узла, полная АВ-блокада аритмии, опасные для жизни – ПЖТ, фибрилляция желудочков, асистолия желудочков. Требуют электроимпульсной терапии.
|
| Предсердная экстрасистола. Связана с тем, что повышается давление в левом предсердии. Фибрилляция желудочков. В 90% случаев она возникает в первые двое суток. Это основная причина остановки сердца при ИМ. Характеризуется резким снижением АД, потерей сознания. Профилактика – лидокаин.
|
| Наджелудочковая пароксизмальная тахикардия. Если ЧСС больше 180/мин, то прогноз плохой (резко повышается потребность миокарда в кислороде). Купирование – верапамил – 5-10 мг в/в болюсно за 1-3 мин. Если через 7 мин отсустствует эффект – то повторить дозу. Следующий препарат – новокаинамид.
|
| Брадиаритмии – атропин 0,4-0,6 мг каждые 6 мин (до 2 мг), эуфиллин, наружная чрескожная электростимуляция, если нет условий – вазопрессоры (дофамин, адреналин). Разрывы ЛЖ – развивается гемоперикард с последующей тампонадой сердца. При остром – смерть. При медленном развитии – снижение АД, электромеханическая диссоциация (сердце сокращается, но кровь поступае в перикард). Разрывы межжелудочковой перегородки – характеризуется систолическим шумом. Диагноз ставиться с помощью ЭХО. Разрывы сосочковых мышц – могут быть полными и неполными. Быстро развивается отёк лёгких. Большая часть кови идёт не в аорту, а в ЛП. Проводят протезирование клапанов.
|
| Аневризма сердца – обычно на фоне переднего трансмурального инфаркта. У больных появляется ОСН, частые нарушения ритма, тромбоэмболии. На лучвой артерии – малый пульс. Акцент 2 тона на легочной артерии (из-за легочной гипертензии), ритм галопа. В V2-V3 – кривая, напоминающая ИМ. Диагноз ставится по Эхо. Лечение – операция (летальность – 50%).
|
| Тромбоэндокардит. Длится нессколько месяцев. Специфических симптомов нет (потливость, повышение СОЭ, лейкоцитоз). Достоверные признаки – эмболии. Лечение – индометацин по 200 мг/день, антикоагулянты. |
| Перикардит – характеризуется трением перикарда, тупой давящей болью. Постинфарктный синдром Дреслера – перикардит, плеврит, пневмония. Лечение – гормоны (пневмония резистентна к АБ, так как это аутоиммунное поражение).
|
| Тромбоэмболия легочной артерии (ТЭЛА) – внезапная остановка кровотока в ветви легочной артерии вследствие закупорки ее кровяным сгустком (тромбом), влекущая за собой прекращение поступления крови в кровоснабжаемый этой ветвью участок легочной ткани. Следует уточнить, что упомянутый тромб является фрагментом другого тромба, образовавшегося и расположенного вне легочной артерии. Состояние же, при котором происходит распространение тромбов по сосудам организма, называют тромбоэмболией. ТЭЛА – одно из наиболее распространенных и грозных осложнений многих заболеваний послеоперационного и послеродового периодов, неблагоприятно влияющее на их течение и исход. Внезапная смерть в 1/3 случаев объясняется тромбоэмболией легочной артерии. Умирают около 20% больных с ТЭЛА, причем более половины из них в первые 2 часа после возникновения эмболии.
|
| Чаще всего причиной ТЭЛА бывают тромбы, возникшие в глубоких венах и чаще всего в глубоких венах нижних конечностей. Для образования тромба – повреждение стенки сосуда;
|
| Стенка вены может повреждаться при воспалительных заболеваниях, внутривенных инъекциях, травмах. Условия для замедления кровотока возникают вследствие сердечной недостаточности, длительном вынужденном положении: постельный режим, особенно у больных с заболеваниями легких, инфарктом миокарда, операциями по поводу перелома бедра. И чаще всего у больных с повреждениями спинного мозга. Изредка тромбоэмболия легочных артерий может возникнуть и у здоровых людей, которые долго находятся в вынужденном положении. Например, при перелете на самолете. Причинами повышения свертываемости крови являются некоторые наследственные нарушения в свертывающей системе крови, прием противозачаточных средств, СПИД.
|
| Симптомы ТЭЛА Проявления ТЭЛА зависят от массивности процесса, состояния сердечно-сосудистой системы и легких. В зависимости от объема поражения сосудов легких ТЭЛА может быть: массивная более 50% сосудов легких;
|
| Самое частое проявление тромбоэмболии легочной артерии одышка и учащенное дыхание. Одышка возникает внезапно. Больной лучше чувствует себя в положении лежа. Боль в грудной клетке имеет различный характер. У больного могут быть сильные болевые ощущения или дискомфорт в грудной клетке. Изредка возникает кровохарканье. Может появиться цианоз бледность или синюшная окраска носа, губ, ушей вплоть до чугунного оттенка. Также может наблюдаться учащенное сердцебиение, кашель, холодный пот, сонливость, заторможенность, головокружение, кратковременная или длительная потеря сознания, судороги в конечностях.
|
Инструментальные методы диагностики
|
| Спиральная компьютерная томография позволяет обнаружить тромбы в лёгочной артерии. При данном методе датчик вращается вокруг больного, которому предварительно вводится внутривенно контрастный препарат. В результате создаётся объёмная картина лёгких. Однако пациент должен суметь задержать дыхание во время процедуры (несколько секунд). Метод менее инвазивен и более безопасен, чем ангиография. Ультразвуковое исследование глубоких вен нижней конечности позволяет выявить тромбы в венах нижних конечностей. Вентиляционно-перфузионная сцинтиграфия позволяет выявить участки лёгкого, которые вентилируются, но не кровоснабжаются (в результате обструкции тромбом). Нормальная сцинтиграмма лёгких позволяет с точностью до 90 % исключить ТЭЛА. Однако дефицит перфузии может встречаться при множестве других патологий лёгких. Обычно данный метод применяют при противопоказаниях к КТ. Ангиография сосудов лёгких — самый точный метод диагностики ТЭЛА, но в то же время инвазивный и не имеет преимуществ перед КТ. Критериями достоверного диагноза считают внезапный обрыв ветви лёгочной артерии и контуры тромба, критериями вероятного диагноза — резкое сужение ветви лёгочной артерии и медленное вымывание контраста.
|
| Лечение: Коррекция гемодинамики и гипоксии При остановке сердца выполняют сердечно-лёгочную реанимацию. В случае возникновения гипоксии у пациента с ТЭЛА проводят оксигенотерапию (маски, носовые катетеры); реже требуется искусственная вентиляция лёгких. Для устранения гипотензии внутривенно вводят солевые растворы или вазопрессоры (адреналин, добутамин, допамин). Антикоагулянтная терапия Своевременная антикоагулянтная терапия снижает риск смерти и рецидивов тромбоэмболий, поэтому её рекомендуют начинать не только при подтверждённом диагнозе, но ещё в процессе диагностики при высокой вероятности ТЭЛА. |
| Реперфузионная терапия Цель реперфузионной терапии — удаление тромба и восстановление нормального лёгочного кровотока. Чаще всего для этого применяют тромболитическую терапию. Её рекомендуют проводить больным высокого риска. Некоторые авторы допускают применение тромболизиса при умеренном риске, однако польза такой терапии в этой группе больных в настоящее время не ясна. Применяют следующие препараты: Стрептокиназа Урокиназа Альтеплаза Кровотечение — основная проблема тромболитической терапии. Массивное кровотечение развивается в 13% случаев, в 1,8% — внутримозговое кровоизлияние.
|
| Хирургические методы Хирургическое удаление тромба (тромбэктомия) рассматривают как альтернативный метод лечения ТЭЛА высокого риска, когда тромболитическая терапия противопоказана. Больным с высоким риском рецидива и при абсолютных противопоказаниях к антикоагулянтной терапии возможна установка кава-фильтров. Они представляют собой сетчатые фильтры, которые улавливают отрывающиеся от стенки тромбы и предотвращают их попадание в лёгочную артерию. Кава-фильтр вводят чрескожно, чаще через внутреннюю яремную или бедренную вену, и устанавливают ниже почечных вен (выше — при наличии тромбов в почечных венах).
|
