Презентация на тему лечение инсультов
1
2
Инсульт острое нарушение мозгового кровообращения, характеризующееся внезапным (в течение нескольких минут, часов) появлением очаговой и/или общемозговой неврологической симптоматики, которая сохраняется более 24 часов или приводит к смерти больного в более короткий промежуток времени вследствие цереброваскулярной патологии.
3
К инсультам относят инфаркт мозга, кровоизлияние в мозг и субарахноидальное кровоизлияние, имеющие этиопатогенетические и клинические различия. С учётом времени регрессии неврологического дефицита, особо выделяют преходящие нарушения мозгового кровообращения (неврологический дефицит регрессирует в течение 24 часов, в отличие от собственно инсульта) и малый инсульт (неврологический дефицит регрессирует в течение трёх недель после начала заболевания).
4
5
Ишемический инсульт, или инфаркт мозга. Чаще всего возникает у больных старше 60 лет, имеющих в анамнезе инфаркт миокарда, ревматические пороки сердца, нарушение сердечного ритма и проводимости, сахарный диабет. Большую роль в развитии ишемического инсульта играют нарушения реологических свойств крови, патология магистральных артерий. Характерно развитие заболевания в ночное время без потери сознанияинфаркт миокардапороки сердца
6
Ишемический инсульт чаще всего развивается при сужении или закупорке артерий, питающих головной мозг. Не получая необходимых им кислорода и питательных веществ, клетки мозга погибают. Ишемический инсульт подразделяют на атеротромботический, кардиоэмболический, гемодинамический, лакунарный и инсульт по типу гемореологической микроокклюзии
7
Внутримозговое кровоизлияние наиболее распространённый тип геморрагического инсульта, чаще всего возникающий в возрасте 4560 лет. В анамнезе у таких больных гипертоническая болезнь, церебральный атеросклероз или сочетание этих заболеваний, артериальная симптоматическая гипертензия, заболевание крови и др. Предвестники заболевания (чувство жара, усиление головной боли, нарушение зрения) бывают редко. Обычно инсульт развивается внезапно, в дневное время, на фоне эмоционального или физического перенапряжения
8
Для гипертензивных внутримозговых кровоизлияний характерно острое течение заболевания, наличие общемозговой, менингеальной, очаговой, дислокационной симптоматики. Клиническая картина заболевания определяется прежде всего локализацией геморрагического инсульта. Наиболее часто гипертензивные гематомы располагаются в скорлупы (55%), реже субкортикально (15%), в зрительном бугре (10%), мозжечке (10%), стволе головного мозга (10%). Методы инструментальной диагностики геморрагического инсульта: рентгеновская компьютерная томография, магнитнорезонансная томография, церебральная ангиография, регистрация акустических стволовых вызванных потенциалов, электрокардиография, эхо- кардиография. Церебральную ангиографию проводят для исключения аневризмы или сосудистой мальформации пациентам молодого возраста (до 45 лет), при отсутствии в анамнезе артериальной гипертонии, при наличии базального субарахноидального кровоизлияния и при субкортикальной локализации гематомы.
9
Цели хирургического лечения: уменьшение масс-эффектаснижение локального и общего внутричерепного давления уменьшение высвобождения из гематомы нейротоксических веществ. Задачи хирургического лечения: Максимально полное удаление сгустков крови Минимальное повреждение окружающей паренхимы мозга.
10
11
12
Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) наиболее важные диагностические исследования при инсульте. КТ в большинстве случаев позволяет чётко отдифференцировать «свежее» кровоизлияние в мозг от других типов инсультов, МРТ предпочтительнее для выявления участков ишемии, оценки распространённости ишемического повреждения и пенумбры (это особенно важно в первые 1224 часа заболевания, когда методом КТ ишемический инсульт может не визуализироваться). Также с помощью этих исследований можно выявлять первичные и метастатические опухоли, абсцессы мозга и субдуральные гематомы. Если наблюдается ригидность затылочных мышц, но отсутствует отёк диска зрительного нерва, люмбальная пункция в большинстве случаев позволит быстро установить диагноз кровоизлияния в мозг, хотя при этом сохраняется незначительный риск возникновения синдрома «вклинения» мозга. В случаях, когда есть подозрения на эмболию, люмбальная пункция необходима, если предполагается применение антикоагулянтов. Люмбальная пункция имеет также важное значение для диагностики рассеянного склероза и, кроме того, может иметь диагностическое значение при нейроваскулярном сифилисе и абсцессе мозга. При недоступности КТ или МРТ необходимо выполнить эхоэнцефалографию и люмбальную пункцию.
13
Распознать инсульт возможно на месте, немедля; для этого используются три основных приёма распознавания симптомов инсульта, так называемые «УЗП». Для этого попросите пострадавшего: У улыбнуться. При инсульте улыбка может быть кривая, уголок губ с одной стороны может быть направлен вниз, а не вверх. З заговорить. Выговорить простое предложение, например: «За окном светит солнце». При инсульте часто (но не всегда!) произношение нарушено. П поднять обе руки. Если руки поднимаются не одинаково это может быть признаком инсульта.
14
Попросить пострадавшего высунуть язык. Если язык кривой или неправильной формы и западает на одну или другую сторону, то это тоже признак инсульта. Попросить пострадавшего вытянуть руки вперёд ладонями вверх и закрыть глаза. Если одна из них начинает непроизвольно «уезжать» вбок и вниз это признак инсульта. Если пострадавший затрудняется выполнить какое- то из этих заданий, необходимо немедленно вызвать скорую помощь и описать симптомы прибывшим на место медикам. Даже если симптомы прекратились (преходящее нарушение мозгового кровообращения), тактика должна быть одна госпитализация по скорой помощи; пожилой возраст, кома не являются противопоказаниями госпитализации.
15
Лечение инсульта включает комплекс мероприятий по неотложной помощи и длительный восстановительный период (реабилитацию), проводимый поэтапно. На догоспитальном этапе оказания медицинской помощи, следует оценить параметры гемодинамики больного, в том случае если наблюдается повышение артериального давления, следует принять меры к его нормализации.
16
Реанимационные мероприятия должны быть направлены на поддержание адекватных показателей гемодинамики и оксигенации. В стандарты лечения пациентов с инсультом входят такие препараты, как: Ацетилсалициловая кислота, Клопидогрел, Цитиколин (Цераксон), Антиоксидант (Актовегин) Тиклопидин, Варфарин, Ботулинический токсин, Флуоксетин, Препараты назначаются согласно стандартам лечения и по решению лечащего врача
17
К инсульту часто присоединяются пневмония и пролежни, что требует постоянного ухода, переворачивания со стороны на сторону, смены мокрого белья, кормления, очищения кишечника, вибромассажа грудной клетки.
18
В России ежегодно регистрируется более инсультов, летальность при которых достигает 35 %. Общий риск повторного инсульта в первые 2 года после первого инсульта составляет от 4 до 14 %. При увеличении введения калия с пищей (овощи, фрукты, молочные продукты с низкой жирностью) отмечено достоверное снижение артериального давления у лиц с его умеренно повышенными показателями на 11,4/5,1 мм рт. ст. У больных, длительно получавших диуретики, формируется гипокалиемия (диагностируемая при концентрации калия менее 3,5 ммоль/л) и увеличение частоты сердечно-сосудистых осложнений. При увеличении суточного потребления калия на 10 ммоль (например, при приёме препарата панангин) риск развития инсульта с летальным исходом снижается на 40 %
19
Источник
Слайды и текст этой презентации
Слайд 1
Описание слайда:
Диагностика и лечение ИНСУЛЬТА
Лекция для студентов IV курса ЛФ
Николаева Т.Я.
Слайд 2
Описание слайда:
План лекции
Методы исследований при инсульте
Общие принципы лечения. Этапность помощи
Лечение ишемического инсульта
Лечение геморрагического инсульта
Профилактика
Слайд 3
Описание слайда:
ДИАГНОСТИКА ИНСУЛЬТА
цель: установить характер и локализацию, выяснить патогенез
Общий анализ крови
Биохимические анализы (сахар, креатинин, мочевина, билирубин и др.)
ПТИ
ЭКГ
КТ или МРТ
Люмбальная пункция при САК
Ультразвуковые методы (УЗИ МАГ, ТКДГ, эхо-ЭГ)
Контрастная ангиография или МР-ангиография
Слайд 4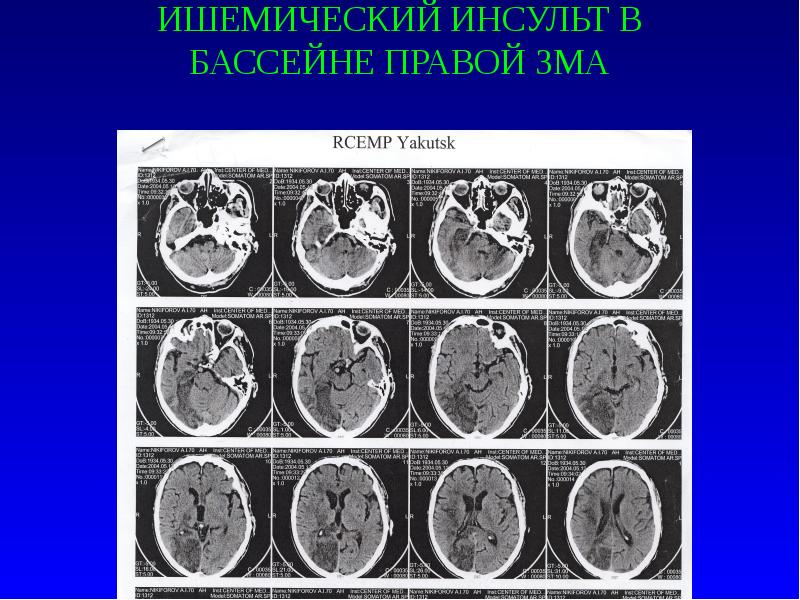
Описание слайда:
ИШЕМИЧЕСКИЙ ИНСУЛЬТ В БАССЕЙНЕ ПРАВОЙ ЗМА
Слайд 5
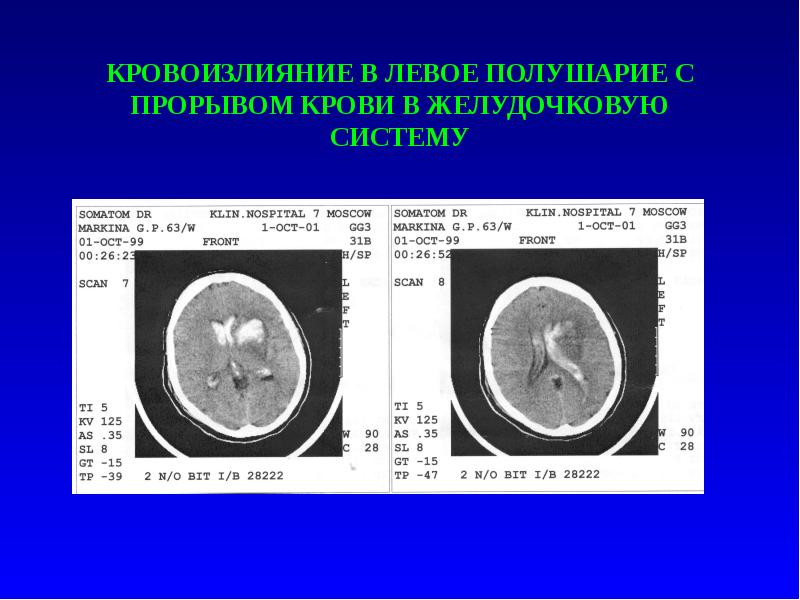
Описание слайда:
КРОВОИЗЛИЯНИЕ В ЛЕВОЕ ПОЛУШАРИЕ С ПРОРЫВОМ КРОВИ В ЖЕЛУДОЧКОВУЮ СИСТЕМУ
Слайд 6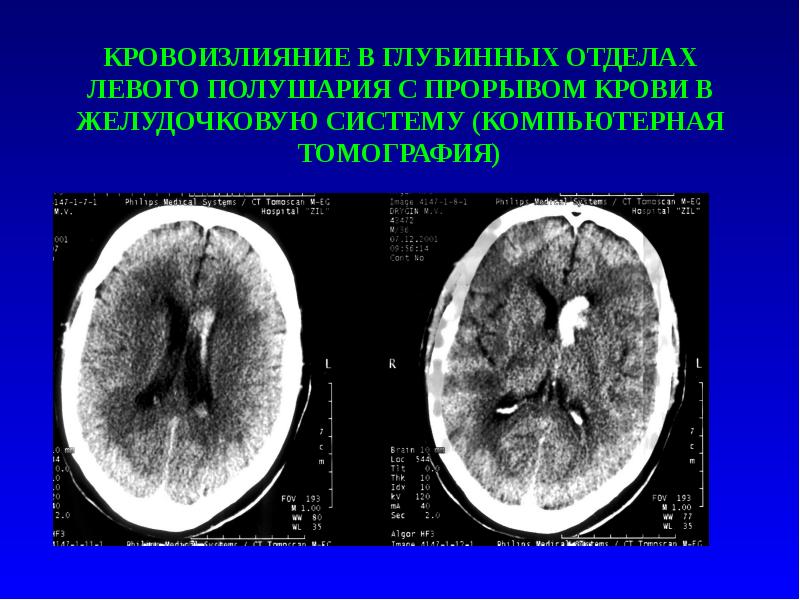
Описание слайда:
КРОВОИЗЛИЯНИЕ В ГЛУБИННЫХ ОТДЕЛАХ ЛЕВОГО ПОЛУШАРИЯ С ПРОРЫВОМ КРОВИ В ЖЕЛУДОЧКОВУЮ СИСТЕМУ (КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ)
Слайд 7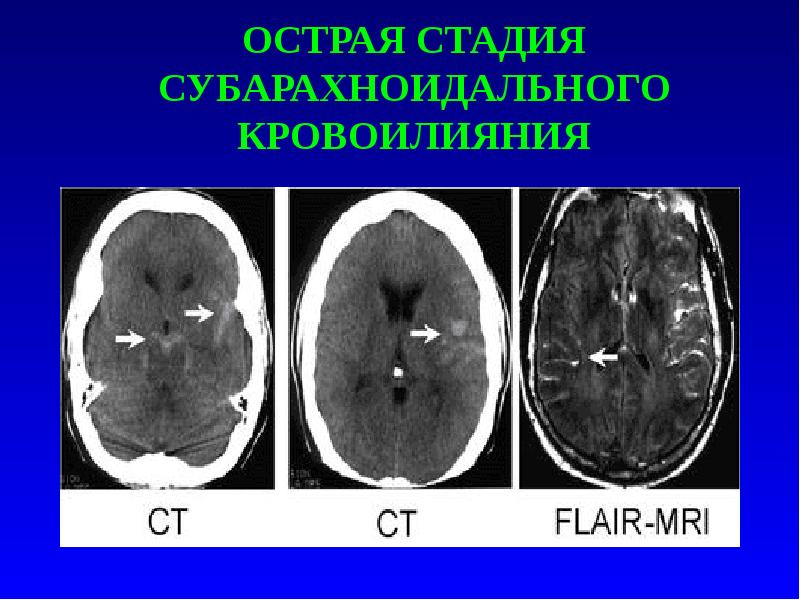
Описание слайда:
ОСТРАЯ СТАДИЯ СУБАРАХНОИДАЛЬНОГО КРОВОИЛИЯНИЯ
Слайд 8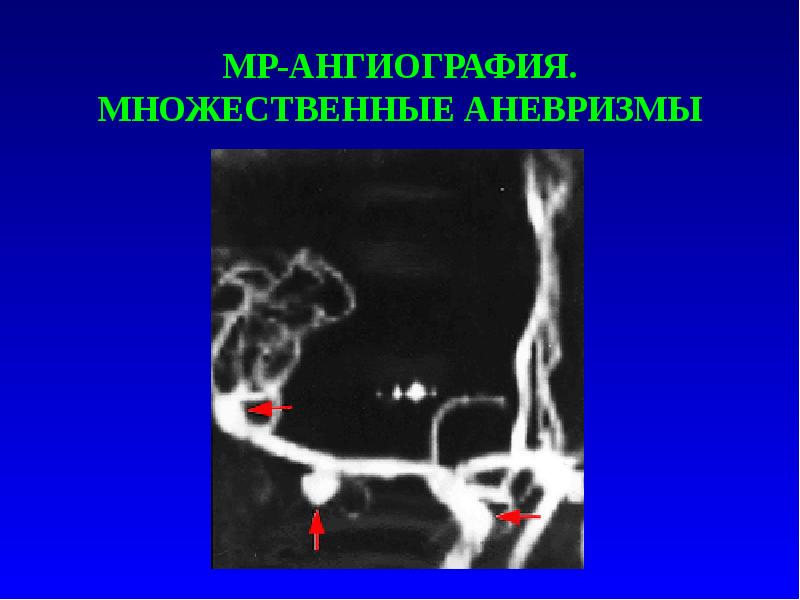
Описание слайда:
МР-АНГИОГРАФИЯ. МНОЖЕСТВЕННЫЕ АНЕВРИЗМЫ
Слайд 9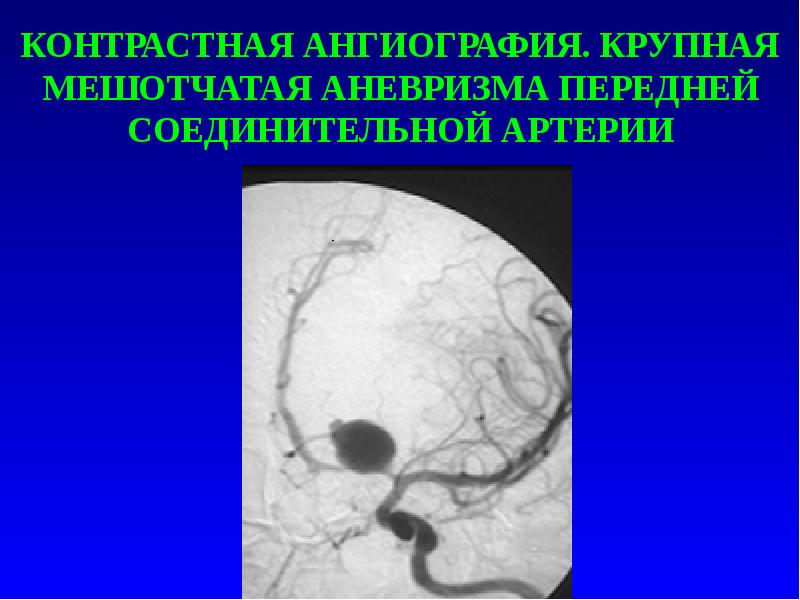
Описание слайда:
КОНТРАСТНАЯ АНГИОГРАФИЯ. КРУПНАЯ МЕШОТЧАТАЯ АНЕВРИЗМА ПЕРЕДНЕЙ СОЕДИНИТЕЛЬНОЙ АРТЕРИИ
Слайд 10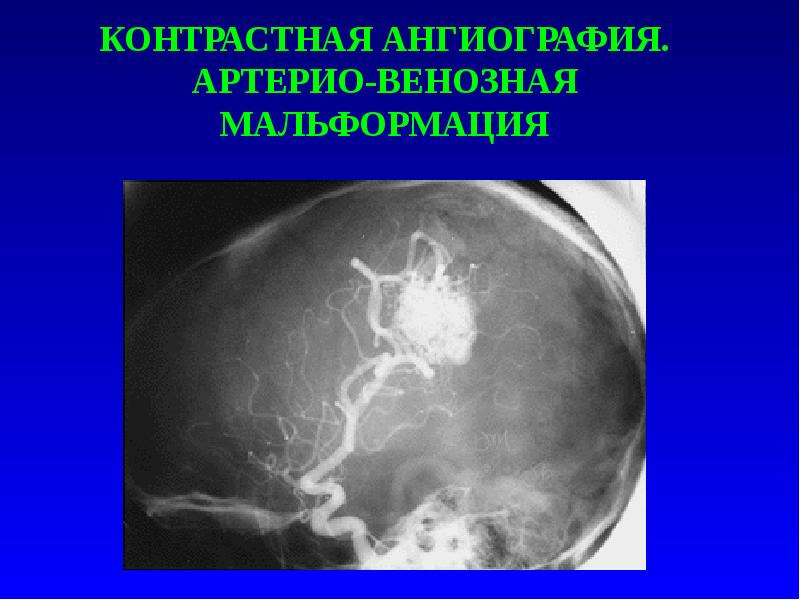
Описание слайда:
КОНТРАСТНАЯ АНГИОГРАФИЯ. АРТЕРИО-ВЕНОЗНАЯ МАЛЬФОРМАЦИЯ
Слайд 11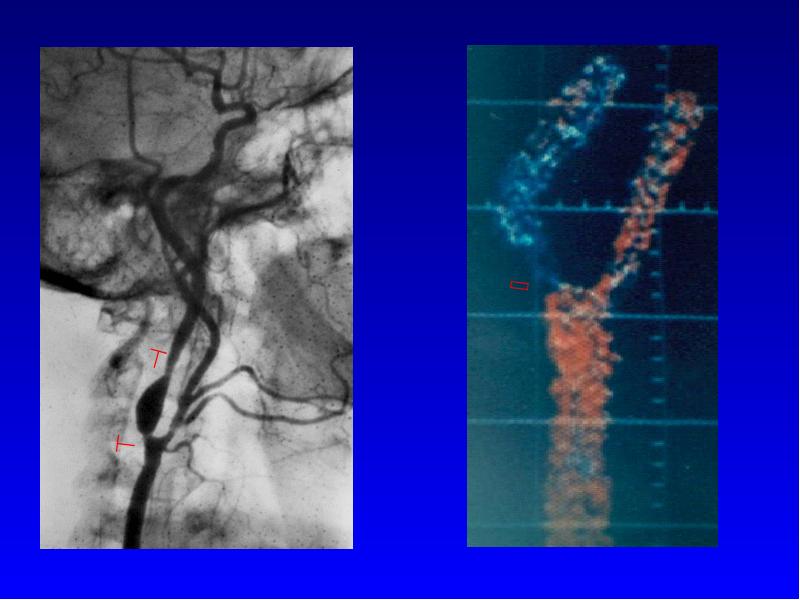
Слайд 12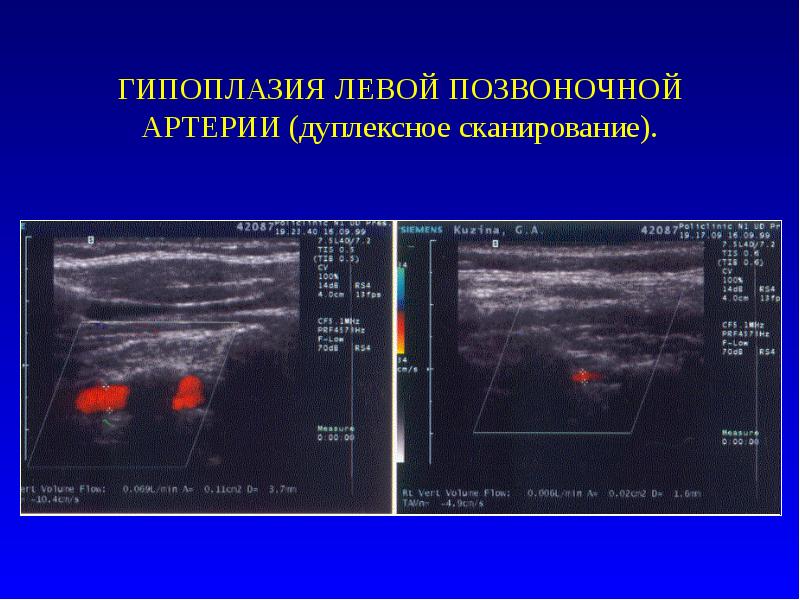
Описание слайда:
ГИПОПЛАЗИЯ ЛЕВОЙ ПОЗВОНОЧНОЙ АРТЕРИИ (дуплексное сканирование).
Слайд 13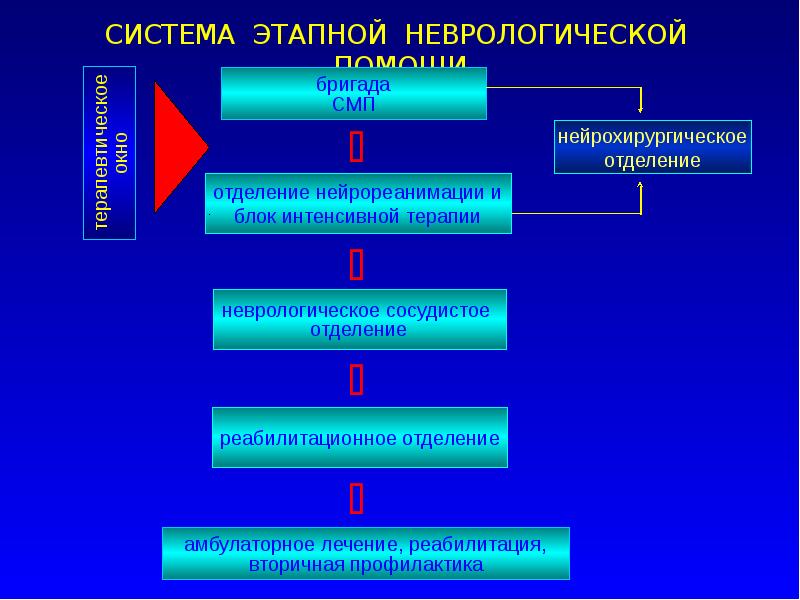
Слайд 14
Описание слайда:
Основные направления базисной терапии
Слайд 15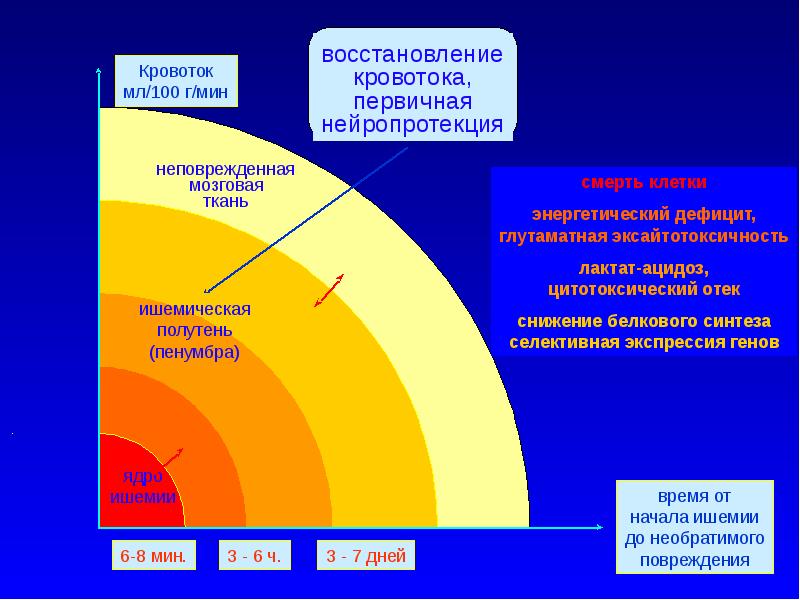
Слайд 16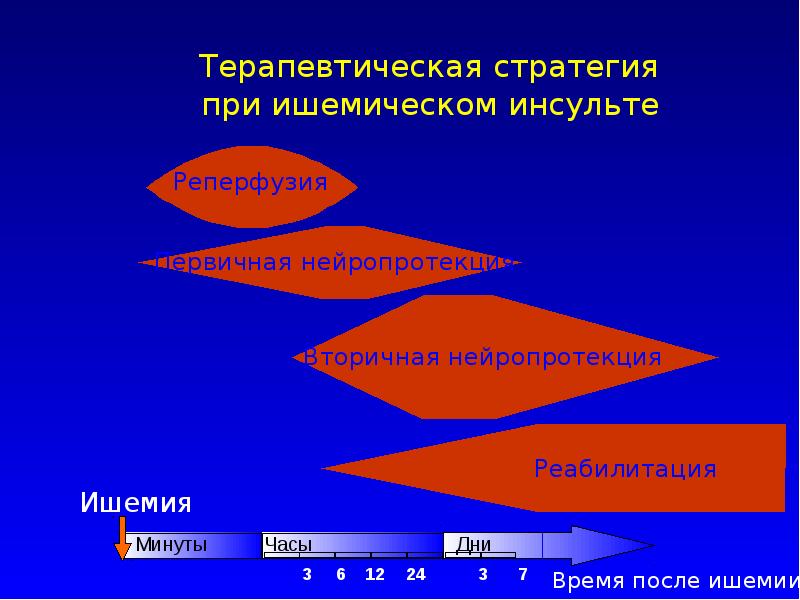
Слайд 17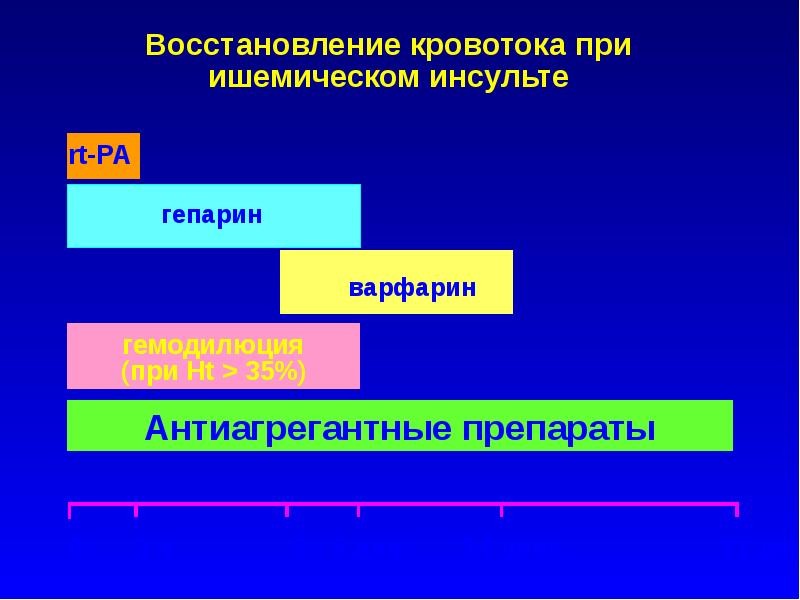
Слайд 18
Слайд 19
Описание слайда:
ОСНОВНЫЕ НАПРАВЛЕНИЯ ТЕРАПИИ ГЕМОРРАГИЧЕСКОГО ИНСУЛЬТА
Контроль артериального давления
Борьба с отеком мозга
Предупреждение повторного кровоизлияния (антифибринолитики)
Профилактика вазоспазма
Метаболическая терапия
Оперативное лечение
Слайд 20
Описание слайда:
КОНТРОЛЬ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ
Систолическое – 190 мм рт. cт (Haas, 1998)
25% -снижение среднего артериального давления от исходного уровня (Warlow Ch. et al., 2000)
На 15-20 мм рт.ст. выше привычных
цифр
Слайд 21
Описание слайда:
ГЕМОСТАТИЧЕСКАЯ ТЕРАПИЯ
Эпсилон-аминокапроновая кислота 3,0 – 4,5 г через 3 часа внутривенно или внутрь – не более 3-х суток
Трасилол (контрикал, гордокс)
Этамзилат натрия (дицинон)
Активация протромботического потенциала (рекомбинантный фактор VIII)
Слайд 22
Описание слайда:
ПРОФИЛАКТИКА ВАЗОСПАЗМА
Применение нимодипина (нимотоп) почти
вдвое снижает риск неблагоприятного
исхода при субарахноидальном
кровоизлиянии
Применяется перорально (30 мг 4 раза в сутки) или внутривенно
медленно (начиная с 1 мг/час довести до 15-30 мг/час через инфузомат; длительность – до 14 суток)
Слайд 23
Описание слайда:
ПОКАЗАНИЯ К ОПЕРАТИВНОМ ЛЕЧЕНИЮ НЕРАЗОРВАВШИХСЯ АНЕВРИЗМ
ВОЗРАСТ ДО 40 ЛЕТ (ожидаемая
продолжительность жизни – 75 лет);
АНЕВРИЗМЫ ДИАМЕТРОМ БОЛЕЕ
7 мм
АНЕВРИЗМЫ ЗАДНИХ
СОЕДИНИТЕЛЬНЫХ АРТЕРИЙ
ОТСУТСТВИЕ КРОВОИЗЛИЯНИЙ В
АНАМНЕЗЕ
Слайд 24
Описание слайда:
КОНТРАСТНАЯ АНГИОГРАФИЯ И КЛИПИРОВАНИЕ АНЕВРИЗМЫ
ПРОВОДЯТСЯ ДО 4 СУТОК ИЛИ ПОСЛЕ 11-12 ДНЯ ВО ИЗБЕЖАНИЕ УСУГУБЛЕНИЯ ВАЗОСПАЗМА
Слайд 25
Презентация успешно отправлена!
Ошибка! Введите корректный Email!
Источник
- Скачать презентацию (1.45 Мб)
- 194 загрузки
- 5.0 оценка
Ваша оценка презентации
Оцените презентацию по шкале от 1 до 5 баллов
Рецензии
Добавить свою рецензию
Аннотация к презентации
Презентационная работа по медицине на тему: “Мозговые инсульты: лечение и профилактика”, адресованная студентам. Благодаря которой студенты узнают, как проявляется инсульт по внешним признакам, каких видов он бывает и какие схемы лечения существуют.
Краткое содержание
- Инсульт
- МКБ-10
- Этиология
- Факторы риска
- Патогенез ишемии
- Этапы ишемического каскада в зоне ишемической полутени
- Повторяемость инсульта в течение первого года
- Основные патогенетические подтипы ишемических инсультов
- Кардиогенная эмболия
Формат
pptx (powerpoint)
Количество слайдов
35
Слова
Конспект
Отсутствует
Предназначение
Для проведения урока учителем
Содержание
Слайд 1
Мозговые инсульты: лечение и профилактика
Слайд 2
ИНСУЛЬТ
- острое нарушение мозгового кровообращения с внезапным (в течение минут, реже – часов) появлением очаговой неврологической симптоматики
- двигательные нарушения
- речевые нарушения
- чувствительные нарушения
- координаторные нарушения
- зрительные нарушения
- и/или общемозговых нарушений
- изменение сознания, головная боль, рвота
- сохраняются более 24 часов или приводят к смерти больного в более короткий промежуток времени вследствие причины цереброваскулярного происхождения
Слайд 3
МКБ-10
- класс IX “Болезни системы кровообращения”
- раздел “Цереброваскулярные болезни” (I60-I69)
- I61 Внутримозговое кровоизлияние
- Исключено: последствия кровоизлияния в мозг (I69.1)
- I63 Инфаркт мозга
- Включено: закупорка и стеноз церебральных и прецеребральных артерий, вызывающие инфаркт мозга
- Исключено: последствия инфаркта мозга (I69.3)
Слайд 4
ЭТИОЛОГИЯ
- артериальная гипертензия
- атеросклероз
- сахарный диабет
ФАКТОРЫ РИСКА
- артериальная гипертензия
- атеросклероз
- сахарный диабет
- возраст
- курение
- избыточный вес
Слайд 6
Этапы ишемического каскада в зоне ишемической полутени
- 1-й – снижение мозгового кровотока
- 2-й – глутаматная “эксайтотоксичность”
- 3-й – внутриклеточное накопление кальция
- 4-й – активация внутриклеточных ферментов
- 5-й – повышение синтеза NO и развитие оксидантного стресса
- 6-й – экспрессия генов раннего реагирования
- 7-й – отдаленные последствия ишемии (локальная воспалительная реакция, микроциркуляторные нарушения, повреждение ГЭБ)
- 8-й – апоптоз
Слайд 7
Повторяемость инсульта в течение первого года
- инфаркт в вертебробазилярной системе
- тотальный инфаркт
- в каротидной системе лакунарный инфаркт
- ограниченный инфаркт в каротидной системе
Слайд 8
Основные патогенетические подтипы ишемических инсультов
КАРДИОЭМБОЛИЧЕСКИЙ
- Гемодинамический
- Гемореологическая микроокклюзия
- Лакунарный
- Атеротромботический
НЕКАРДИОЭМБОЛИЧЕСКИЙ– 78%
Слайд 9
Кардиогенная эмболия
- фибрилляция предсердий (МА)
- потенциальный предиктор первичного или повторного инсульта
- частота ФП увеличивается с возрастом
- является ведущей формой сердечной аритмии у лиц пожилого возраста
- высокий риск тромбоэмболии у пациентов с ФП определяют:
- недавно возникшая сердечная недостаточность
- гипертензия, сахарный диабет
- предшествующая тромбоэмболия
- дисфункция левого желудочка
- размер левого предсердия
- кальцификация митрального клапана
- спонтанное эхоконтрастирование и тромбоз левого предсердия
- перенесенный инсульт или ТИА (ОР 2,5)
Слайд 10
Патогенез геморрагического инсульта
- разрыв мозговых сосудов в месте их патологических изменений (аневризмы)
- диапедез вследствие функционально-динамических нарушений мозгового кровообращения, ишемии сосудистой стенки и повышения ее проницаемости
- ангионекроз и диапедез вследствие первичных изменений мозгового вещества и воздействия на сосуды высвобождающихся ферментов
Слайд 11
Трудность диагностики
в остром периоде инсульта дифференциальная диагностика его характера по клинической симптоматике недостаточно надежна, даже в специализированных медицинских учреждениях частота ошибок при этом достигает 10-15%
Слайд 12
МРТ при артериальной гипертензии
Слайд 13
Компьютерная томография
Слайд 14
МРТ: Внутримозговое кровоизлияние в первые сутки заболевания
Слайд 15
МРТ: Ишемический инсульт
Слайд 16
Этапное ведение больных с ОНМК
- Диагностика инсульта на догоспитальном этапе
- Максимально ранняя госпитализация всех больных с ОНМК
- Диагностика характера инсульта
- Уточнение патогенетического подтипа ОНМК
- Выбор оптимальной лечебной тактики
- Реабилитация и мероприятия по вторичной профилактике инсульта
Слайд 17
Лечение инсультов
- Базисная (недифференцированная) терапия
- Дифференцированная (патогенетическая) терапия
Слайд 18
Базисная терапия
- адекватность оксигенации
- поддержание стабильности системной гемодинамики
- поддержание оптимального уровня системного АД
- антиаритмическая терапия при нарушениях ритма сердца
- купирование судорожного синдрома
- контроль и регуляция гомеостаза
- сахар, мочевина, креатинин
- водно-солевой баланс
- кислотно-щелочной баланс
- нейропротекция
- противоотечная терапия
- профилактика и лечение соматических осложнений
- симптоматическая терапия
Слайд 19
Общие мероприятия
- постоянный контроль глотания (профилактика бронхопневмоний, обеспечение адекватного питания)
- контроль за состоянием мочевого пузыря, кишечника
- уход за кожными покровами
- с первых же часов – проведение пассивной гимнастики и массажа рук и ног (профилактика ТЭЛА, пролежней и ранних постинсультных контрактур)
- каждые 2 часа – повороты с боку на бок
- каждые 8 часов – протирание тела больного камфорным спиртом
- клизмы (не реже чем через день)
- каждые 4-6 часов туалет рото- и носоглотки с помощью отсоса с последующим промыванием теплым настоем 5% раствора ромашки или его заменителями
Слайд 20
Поддержание оптимального уровня системного АД
- если сАД не > 200 мм рт.ст., дАД не > 120 мм рт. ст., а рассчитанное среднее АД не > 130 мм рт.ст. (сАД – дАД:3 + дАД)
- воздержаться от экстренного парентерального введения антигипертензивных препаратов
- снижать АД не следует более чем на 15-20% от исходных величин
- предпочтительнее использовать препараты, не влияющие на ауторегуляцию церебральных сосудов – β-адреноблокаторы (конкор), -β-адреноблокаторы, ингибиторы АПФ
- при артериальной гипотензии
- вазопрессоры (-адреномиметики)
- препараты, улучшающие сократимость миокарда (сердечные гликозиды)
- объемозамещающие средства (декстраны, плазма, солевые растворы)
Слайд 21
Патогенетическая терапияишемического инсульта
- восстановление кровотока в зоне ишемии
- медикаментозный тромболизис
- актилизе 0,9-1,1 мг/кг (10% – в/в болюсно за 1-2 мин., остальная доза – в/в кап. в течение 60 мин.)
- гемангиокоррекция – нормализация реологических свойств крови и функциональных возможностей сосудистой стенки
- антикоагулянты, антитромбоцитарная терапия
- вазоактивные средства
- хирургические методы рециркуляции
- поддержание метаболизма мозговой ткани и защита ее от структурных повреждений (нейропротекция)
Слайд 22
Кардиоэмболический инсульт, прогрессирующее течение атеротромботического инсульта
- антикоагулянты прямого действия в острейшем периоде
- гепарин в течение первых 2-5 дней в суточной дозе до 10-15 тыс. ЕД п/к (в 4-6 введений) или через инфузомат 5000 ЕД в/в струйно, затем вводят в/в капельно по 1000 ЕД в час
- фраксипарин – 0,3 мл п/к 2 р./сутки в течение 14 дней далее – переход на длительную поддерживающую терапию непрямыми антикоагулянтами
- Варфарин – 2,5 мг в 1 табл.
Слайд 23
ВАРФАРИН
- в плановых (несрочных) случаях начальная (насыщающая) доза – 6 мг/сут. п/еды в фиксированное время (17-19 ч)
- в срочных случаях – однократно 9 мг/сут.
- МНО определяют ежедневно утром, пока не менее чем 2 дня подряд будут получены стабильные результаты в рамках целевого диапазона, соотвествующие клинической ситуации
- терапевтическая доза достигается за 5-6 дней
- первый месяц МНО проверяется каждую неделю, потом – ежемесячно
- поддерживающая доза – 3-9 мг в зависимости от чувствительности больного к варфарину и других влияющих на лечение условий
Слайд 24
Эффективность антикоагулянтной терапиипри фибрилляции предсердий
- снижение риска развития кардиоэмболического инсульта на 60-70% (МНО – 2,0-3,0)
- у перенесших инсульт в ВББ эффективность варфарина и АСК значительно меньше – у 40% больных в течение 27 мес. развился повторный инсульт
- иследование EAFT (1999):
- длительная антикоагулянтная терапия у пациентов с ФП и недавней ТИА или малым инсультом предпочтительнее, чем антитромбоцитарная
- не доказано, что комбинация антикоагулянтных и антитромбоцитарных препаратов более эффективно снижает риск инсульта, чем только антикоагулянты
Слайд 25
ВТОРИЧНАЯ ПРОФИЛАКТИКА:медикаментозное лечение пациентов с кардиогенной эмболией
- Количество пациентов с фибрилляцией предсердий, не имевших повторного инсульта в течение 5 лет на фоне терапии
- варфарином или АСК
- варфарин
- Ацетилсалициловая кислота
Слайд 26
Зависимость частоты инсультов в год от фракции выброса
Исследование SAVE (1992, 1997) (преимущественно мужчины)
- 29-35%
- (в среднем – 32%)
- < 28%
- (в среднем – 23%)
Слайд 27
ВТОРИЧНАЯ ПРОФИЛАКТИКА:медикаментозное лечение пациентов с кардиогенной эмболией
- кардиомиопатия
- ВАРФАРИН
- у пациентов с инфарктом миокарда уменьшает риск инсульта на 40-55% в течение 37 месяцев наблюдения (МНО 2,8-4,8)
- уменьшает риск инсульта у пациентов:
- со сниженной фракцией выброса
- с неишемической кардиомиопатией
- с ИБС
- АНТИТРОМБОЦИТАРНАЯ ТЕРАПИЯ:
- ацетилсалициловая кислота, кардиомагнил – 50-325 мг в день (уменьшает риск инсульта на 20%)
- комбинация АСК (25 мг 2 р/д) и дипиридамола (200 мг 2 р/д)
- клопидогрель (75 мг в день)
Слайд 28
Некардиоэмболический инсульт – антитромбоцитарная терапия
- ацетилсалициловая кислота – 75-150 мг (1 мг/кг) в сутки кардиомагнил
- клопидогрель 75 мг/сут. (эффект – через неск. дней)
- дипиридамол в средних дозах (по 75 мг 3 раза в сутки)
- комплекс “дипиридамол + ацетилсалициловая кислота ” (400 мг/сут и 50 мг/сут)
- дипиридамол в малых дозах (по 25 мг 3 раза в сутки)
- после 65 лет
- при приеме ингибиторов АПФ (снижением их эффективности на фоне аспирина)
Слайд 29
Кардиомагнил
- комплексный препарат – соединение АСК (75 или 150 мг) с невсасывающимся антацидом гидроксидом магния (10,5 или 21 мг)
- значительно уменьшает частоту побочных реакций со стороны ЖКТ, вызываемых АСК
- антациды обладают цитопротективным действием, связанным с:
- повышением уровня простагландинов в стенке желудка
- усилением секреции гидрокарбонатов
- увеличением гликопротеинов желудочной слизи
- гидроксид магния:
- адсорбирует соляную кислоту
- снижает протеолитическую активность желудочного сока (посредством адсорбции пепсина, повышения pH среды, в результате чего пепсин становится неактивным)
- обладает обволакивающими свойствами
- связывает лизолецитин и желчные кислоты, оказывающие неблагоприятное воздействие на слизистую желудка
Слайд 30
Комплексность терапии
- увеличение утилизации
- кислорода и глюкозы
- стимуляци?
