Презентация на тему геморрагический инсульт
Презентация на тему: Геморрагический инсульт
Скачать эту презентацию
Скачать эту презентацию
№ слайда 1

Описание слайда:
Геморрагический инсульт Макаров Д.А.ОМП-406
№ слайда 2

Описание слайда:
Инсульт – это острое нарушение мозгового кровообращения, которое приводит к стойким нарушениям мозговой функции. По характеру патологического процесса инсульт разделяют на 2 большие группы: Геморрагический Ишемический
№ слайда 3

Описание слайда:
Геморрагический инсульт К геморрагическому инсульту относятся: -кровоизлияние в вещество мозга (кровоизлияние в мозг или паренхиматозное кровоизлияние);-кровоизлияние в подоболочечные пространства: Субарахноидальное Субдуральное Эпидуральное Наблюдаются и сочетанные формы кровоизлияния: субарахноидально-паренхиматозное, паренхиматозно-субарахноидальное и паренхиматозно-вентрикулярное.
№ слайда 4

Описание слайда:
Этиология Основными факторами геморрагического инсульта являются: гипертоническая болезнь и артериальная гипертензия, врожденные и приобретенные артериальные и артерио-венозные аневризмы,субдуральные и эпидуральные гематомы, которые имеют травматический генез. Реже причиной геморрагического инсульта могут быть геморрагические диатезы, атеросклероз, применение антикоагулянтов, амилоидные ангиопатии, микозы, опухоль, энцефалиты.
№ слайда 5

Описание слайда:
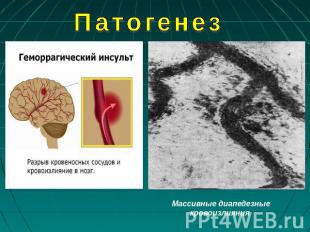
Патогенез Артериальная гипертензия изменение стенок сосудов формирование аневризмы фибриноидная дегенерация и гиалиноз артерий мозга разрыв сосуда мозговое кровотечение При заболеваниях, не сопровождающихся артериальной гипертензией, основным механизмом развития кровоизлияния является диапедез вследствие повышения проницаемости стенок сосудов для форменных элементов крови.
№ слайда 6
Описание слайда:
Патогенез Массивные диапедезные кровоизлияния
№ слайда 7

Описание слайда:
Клиническая картина Для геморрагии в головной мозг характерны сочетание общемозговых и очаговых симптомов. Развивается внезапно, в дневное время, на фоне эмоционального или физического перенапряжения. сильная головная боль,нарушение сознания,рвота, нарушение сознания,громкое дыхание, тахикардия
№ слайда 8

Описание слайда:
Клиническая картина На фоне общемозговых симптомов инсульта появляются очаговые симптомы поражения головного мозга. Клиническая картина определяется тем, какой участок мозга пострадал из-за повреждения кровоснабжающего его сосуда. Кровоизлияние в скорлупу:● контралатеральная гемиплегия,● контралатеральная гемианестезия, ● афазия Кровоизлияние в таламус:● большая выраженность чувствительных нарушений, чем двигательных;● ограничение взора, косоглазие
№ слайда 9

Описание слайда:
Клиническая картина Кровоизлияние в мост:● миоз,● отсутствие реакции зрачка на свет, ● двусторонняя децеребрационная ригидность Кровоизлияние в мозжечок:● внезапное головокружение,● выраженная атаксия, ● парез взора Субарахноидальное кровоизлияние: чаще всего обусловлено разрывом мешотчатой аневризмы, характерна внезапная интенсивная головная боль, возможна потеря сознания, часто выявляются менингеальные симптомы и субфебрильная лихорадка.
№ слайда 10
Описание слайда:
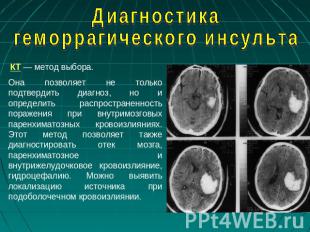
Диагностика геморрагического инсульта КТ — метод выбора. Она позволяет не только подтвердить диагноз, но и определить распространенность поражения при внутримозговых паренхиматозных кровоизлияниях. Этот метод позволяет также диагностировать отек мозга, паренхиматозное и внутрижелудочковое кровоизлияние, гидроцефалию. Можно выявить локализацию источника при подоболочечном кровоизлиянии.
№ слайда 11
Описание слайда:
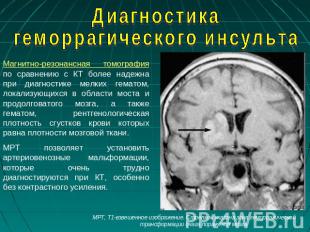
Диагностика геморрагического инсульта Магнитно-резонансная томография по сравнению с КТ более надежна при диагностике мелких гематом, локализующихся в области моста и продолговатого мозга, а также гематом, рентгенологическая плотность сгустков крови которых равна плотности мозговой ткани. МРТ позволяет установить артериовенозные мальформации, которые очень трудно диагностируются при КТ, особенно без контрастного усиления. МРТ, Т1-взвешенное изображение. Стрелкой указана зона геморрагической трансформации очага поражения мозга
№ слайда 12
Описание слайда:
Диагностика геморрагического инсульта Исследование спинномозговой жидкости показано лишь в случаях, когда компьютерная томография недоступна. Кровь в ликворе выявляется во всех случаях САК, а также при кровоизлияниях в мозжечок и мост; при небольших кровоизлияниях в скорлупу и таламус эритроциты в ликворе могут появится лишь через 2-3 суток.
№ слайда 13
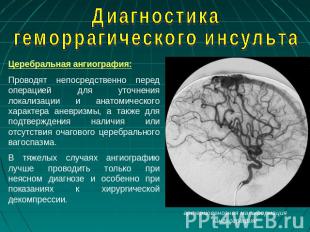
Описание слайда:
Диагностика геморрагического инсульта Церебральная ангиография:Проводят непосредственно перед операцией для уточнения локализации и анатомического характера аневризмы, а также для подтверждения наличия или отсутствия очагового церебрального вагоспазма. В тяжелых случаях ангиографию лучше проводить только при неясном диагнозе и особенно при показаниях к хирургической декомпрессии.
№ слайда 14

Описание слайда:
Лечение Общие принципы. Первая помощь при инсульте: больного удобно уложить на кровать расстегнуть затрудняющую дыхание одежду, дать достаточный приток свежего воздуха удалить изо рта рвотные массы. Голова, плечи должны лежать на подушке, чтобы не было сгибания шеи и ухудшения кровотока по позвоночным артериям. Больной с инсультом транспортируется только в положении лёжа.
№ слайда 15

Описание слайда:
Лечение Консервативная терапия Коррекция и контроль артериального давления. гипотензивные препараты (бета-блокаторы, антагонисты кальция, спазмолитики, ингибиторы АПФ) для предотвращения эмоциональных реакций назначают седативную терапию (диазепам, элениум). Иногда с профилактической целью назначают фенобарбитал (по 30 мг внутрь три раза в сутки), так как он оказывает еще и противосудорожное действие необходимо оградить больного от яркого света и шума.
№ слайда 16

Описание слайда:
Лечение Консервативная терапия Кровоостанавливающая терапия и терапия, направленная на укрепление сосудистой стенки. назначают дицинон (этамзилат натрия) внутривенно или внутримышечно; викасол (витамин К) антипротеазные препараты на 5-10 дней: гордокс или контрикалДля укрепления сосудистой стенки назначают: препараты кальция (кальций пантотенат, глюконат кальция — в/м, хлорид кальция — в/в), рутин, аскорбиновая кислота.
№ слайда 17

Описание слайда:
Лечение Консервативная терапия Борьба с отеком мозга. При появлении заторможенности или признаков вклинения назначают: осмотические диуретики- маннитол более эффективен лазикс или реоглюман.
№ слайда 18

Описание слайда:
Лечение Нейрохирургическое вмешательство.Оперативное вмешательство при внутримозговой гематоме сводится к удалению излившейся крови и созданию декомпрессии. Удаление гематомы после внутримозгового кровоизлияния, если она локализована в доступном участке мозга (например, в мозжечке, скорлупе, таламусе или височной доле), может спасти жизнь больного. Операция показана как можно раньше (24-48 часов) при разрывах аневризмы, если состояние больного не улучшается и появляются признаки вклинения. Основная операция — клипирование шейки аневризмы или, реже, экстракраниальная окклюзия внутренней сонной артерии.
№ слайда 19
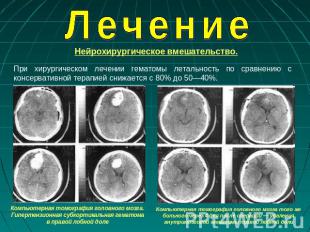
Описание слайда:
Лечение Нейрохирургическое вмешательство. При хирургическом лечении гематомы летальность по сравнению с консервативной терапией снижается с 80% до 50—40%. Компьютерная томография головного мозга. Гипертензионная субкортикальная гематома в правой лобной доле Компьютерная томография головного мозга того же больного через 4 дня после операции — удаления внутримозговой гематомы правой лобной доли
№ слайда 20

Описание слайда:
Лечение Восстановительное лечение. Восстановительная терапия проводится длительно и на всех этапах лечения, но особенно большое значение она имеет после острого периода инсульта. Лечебная физкультура сочетается при этом с физиотерапией, точечным и классическим массажем, иглорефлексотерапией, электростимуляцией, магнитотерапией. Необходима трудотерапия — обучение навыкам самообслуживания, работа на учебно-тренировочных стендах и трудовых тренажерах. Эффективна психотерапия: индивидуальная, групповая, семейная; рекомендуются аутогенные, адаптативные тренировки и др. У лиц с нарушениями речевых функций обязательны логопедические занятия.
№ слайда 21

Описание слайда:
Спасибо завнимание 🙂
Источник
1. Геморрагический инсульт
Внутримозговое кровоизлияние
(ВМК) – разрыв сосудистой стенки,
приводящей к экстравазации крови
в паренхиму мозга.
Субарахноидальное кровоизлияние
(САК) – кровоизлияние в
подоболочечное пространство
головного мозга.
2. Классификация ВМК
Первичные – характеризуются
отсутствием очевидной причины и
вызвано патологией микроциркуляторного
русла, особенно при артериальной
гипертензии и возрастных сосудистых
изменений (церебральная амилоидная
ангиопатия)
Вторичные – связано с применением
антикоагулянтов или коагулопатией,
злоупотеблением алкоголя и наркотиков,
васкулитами, структурными поражениями
(опухоли, аневризмы, мальформации,
травмы).
3. Этиология ВМК
1. Артериальная гипертензия 50%
2. Церебральная амилоидная ангиопатия –
10%
3. Коагулопатия
4. Системная фибринолитическая терапия
5. Алкоголь
6. Прием наркотических препаратов
(кокаин, амфетамин)
7. Сосудистые мальформации
4. Артериальная гипертензия
Наиболее значимая причина
первичного ВМК, выявляется в 50%
всех больных с ВМК, особенно в
следующих категориях:
-Больные, получающие неадекватную
антигипертензивную терапию
-Возраст моложе 55 лет
-курильщики
5. Церебральная амилоидная ангиопатия – 10%
Патологическое отложение амилоида
в средней оболочке и адвентиции
мелких кортикальных и
лептоменингеальных артерий и
артериол – чаще приводит к развитию
лобарных ВМК.
6. Коагулопатия
наследственная (гемофилия)
приобретенная (при циррозе печени)
у пациентов, получающих
антикоагулянтную терапию варфарином,
гепарином, даже при подборе дозировки
в соответствие с МНО.
При приеме аспирина риск ВМК
значительно ниже и увеличивается у
пациентов с очень низким уровнем
холестирина и АГ.
7. Сосудистые мальформации
-артериовенозные
-кавернозные
-венозные
Наибольшее количество мальформций
отмечается в полушариях мозга, реже
в стволе, чаще единичные, но могут
быть и множественные при аутосомнодоминантом пути наследования.
8. Патогенез
Механическая компрессия и высвобождение
вазоконстрикторных веществ из гематомы
способствуют формированию краевой зоны ишемии
в окружающем гематому веществе мозга,
сравнимую с зоной пенумбры при ишемическом
инсульте, что приводит к формированию
цитотоксического отека головного мозга в течение
48 часов после развития ВМК, который нарастает в
течение нескольких дней и приводит к росту ВЧД.
Формирование реакций воспалительного ответа,
высвобождение токсических веществ из гематомы,
возбуждающих нейротрансмттеров и
лейкотриенов), что так же способствует
формированию перифокального отека.
9. Клиника
общемозговая
очаговая
менингеальная
10. Общемозговая симптоматика
Чаще возникает в дневное время,
внезапно, головная боль, тошнота,
рвота, угнетение сознания.
11. Классификация угнетения сознания (А.И. Коновалов, 1982 г.)
1. Ясное сознание
2. Оглушение I умеренное
II глубокое
3. Сопор
4. Кома
I Умеренная
II Глубокая –
III Запредельная
12. Ясное сознание
– полная сохранность сознания с
сохранением активного
бодрствования, адекватным
восприятием себя и окружающего.
13. Оглушение
частичное выключение сознания с
сохранностью словесного контакта на
фоне повышения порога восприятия всех
внешних раздражителей и снижения
порога собственной активности.
I умеренное – частичная
дезориентировка в месте, времени,
ситуации, умеренная сонливость,
замедленное выполнение команд.
II глубокое – полная дезориентировка,
глубокая сонливость, замедленное
выполнение лишь простых команд
14. Сопор
выключение сознания с отсутствием
словесного контакта при сохранности
координированных защитных реакций
на болевые раздражители. Ведущий
признак – тотальное невыполнение
команд, патологическая сонливость,
способность к локализации боли
(координированные защитные
движения), открывание глаз на боль и
сильные раздражители.
15. Кома
полное выключение сознания с тотальной утратой
восприятия окружающей среды и самого себя и
более или менее выраженными неврологическими и
вегетативными нарушениями.
I.Умеренная – «неразбудимость», нет способности
к локализации боли (некоординированные
движения на болевой раздражитель), глаза на боль
не открываются.
II.Глубокая – «неразбудимость», отсутствие каких –
либо защитных движений на боль, мышечная
гипотония.
III.Запредельная – катастрофическое состояние
жизненно важных функций, арефлексия, мышечная
атония, двусторонний мидриаз.
16. шкала для определения тяжести комы Глазго
1. Открывание глаз
Спонтанное 4 балла
В ответ на словесную инструкцию 3 балла
В ответ на болевой раздражитель 2 балла
Отсутствует 1 балл
2. Двигательная активность
Целенаправленная в ответ на словесную инструкцию 6 балла
Целенаправленное в ответ на болевой раздражитель 5 баллов
Нецеленаправленное в ответ на болевой раздражитель 4 балла
Патологическое тоническое сгибание в ответ на болевое раздражение
(декортикационная ригидность)
3 балла
Патологическое тоническое разгибание в ответ на болевой раздражитель
(децеребрационная ригидность) 2 балла
Отсутствие двигательных реакций в ответ на болевое раздражение 1 балл
3. Словесные ответы
Сохранность ориентировки, быстрые и правильные ответы 5 баллов
Спутанность речи 4 балла
Отдельные непонятые слова, неадекватная речевая продукция 3 балла
Нечленораздельные звуки 2 балла
Отсутствие речи 1 балл
17. Сопоставление градаций состояния сознания со шкалой комы Глазго
Ясное
Умеренное оглушение
Глубокое оглушение
Сопор
Умеренная кома
Глубокая кома
Запредельная кома или
смерть мозга
15 баллов
13-14 баллов
10-12 баллов
7-9 баллов
5-6 баллов
4 балла
3 балла
18. Очаговая симптоматика
Зависит от локализации ВМК.
При полушарных кровоизлияниях –
гемипарез, афазия, гемианопсия
ВМК в мозжечок – головокружение,
рвота, атаксия.
В10% случаев – судорожный
синдром.
19. Лобарные кровоизлияния
на границе серого и белого вещества,
поражает белое вещество долей головного
мозга.
В зависимости от локализации – парезы,
параличи конечностей, сенсорный дефицит,
зрительные нарушения (гомонимная
гемианопсия), речевые и мнестические
нарушения, фокальные эпиприступы с
последующей генерализацией.
20. Субкортикальные кровоизлияния
В
В
В
В
скорлупу
таламус
мозжечок
ствол мозга
21. Кровоизлияние в таламус
Контрлатеральная
гемианестезия, моторный
дефицит, глазодвигательные
нарушения
22. Кровоизлияние в ствол мозга
Кома, нарушение зрачковых и
глазодвигательных реакций,
нарушение сердечной и дыхательной
деятельности
23. Кровоизлияние в мозжечок
Внезапное головокружение, головная
боль, невозможность передвигаться
при отсутствии гемипареза
24. Осложнения ВМК
повышение ВЧД – сдавление
вещества мозга в ограниченном
пространстве – диффузная ишемия
дислокация мозга с вклинением
– внедрение мозговой ткани из
одного внутричерепного отсека в
другой в результате локального
повышения ВЧД.
25. Виды вклинения
в вырезку намета мозжечка
(транстенториальное)
в большое затылочное отверстие
26. Виды транстенториального вклинения
латеральное
центральное
вклинение при объемных
образованиях ЗЧЯ
27.
Латеральное транстенториальное
вклинение крючка височной доли
возникает при объемных
образованиях в средней черепной
ямке, особенно в височной доле.
28. 4 стадии латерального транстенториального вклинения:
1. расширение зрачка на стороне поражения, при
сохранности сознания
2. расходящийся страбизм на стороне поражения,
гемиплегия на противоположной, нарушение
ритма дыхания по типу центральной нейрогенной
гипервентиляции
3. прогрессирующее угнетение сознания, признаки
двусторонней дисфункции зрачка – двусторонний
мидриаз, двусторонний симптом Бабинского,
децеребрационная поза (руки вытянуты по бокам
туловища и ротированы кнутри).
4. утрата стволовых реакций, атактическое дыхание,
летальный исход.
29. Центральное транстенториальное вклинение
внедрение базальных отделов обоих
полушарий в вырезку намета
мозжечка, возникает при диффузном
отеке мозга, острой гидроцефалии
или при срединном объемном
образовании.
30. 3 стадии центрального транстенториального вклинения
1. диэнцефальная – сонливость, изменение поведения.
Дыхание чаще нормальное, но могут быть частые вдохи,
зевота, иногда дыхание Чейна – Стокса. Миоз с сохранной
реакцией на свет, сохранена реакция на конвергенцию и
аккомодацию, парез взора вверх, иногда плавающие движения
глазных яблок. Тетрапарез (двустороннее повышение
сухожильных рефлексов, мышечного тонуса, рефлекс
Бабинского, иногда гемиплегия на противоположной стороне.
Обратимая стадия.
2. понтинная – средний размер зрачка, отсутствие реакций на
конвергенцию и аккомодацию, тахипноэ, ограничение
движений глаз по горизонтали, иногда – межъядерная
офтальмоплегия, выпадение окулоцефалических др.
стволовых рефлексов. В непарализованных конечностях
спонтанно или в ответ на болевой раздражитель появляется
декортикационая поза, к-рая быстро сменяется
децеребрационной. Необратимая стадия.
3. медуллярная – мидриаз, утрата всех стволовых функций,
атактическое дыхание, апноэ, летальный исход.
31. Вклинение при объемных образованиях ЗЧЯ (в результате смещения структур ЗЧЯ вверх – через вырезку намета мозжечка, или вниз (в большое заты
Вклинение при объемных образованиях ЗЧЯ (в
результате смещения структур ЗЧЯ вверх – через
вырезку намета мозжечка, или вниз (в большое
затылочное отверстие)
Ранние признаки связаны со
сдавлением ствола – парез взора
вверх, нарушение зрачковых реакций,
нарушение горизонтального движения
глаз). При вклинении миндалин
мозжечка в большое затылочное
отверстие – менингизм, глубокое
угнетение сознания, остановка
дыхания.
32. Субарахноидльное кровоизлияние
10% от всех случаев инсульта
Причины
80% – артериовенозные аневризмы
10% – артериовенозные
мальформации
10% – другие причины
33. Неаневризматические причины САК
артериопатии (церебральная амилоидная ангиопатия,
артериальная гипертензия, эклампсия, сифилис,
диссекция артерий)
– нарушения клеточного состава крови
– коагулопатии и тромбоцитопении
– инфекции (бактериальный менингит, вирусный
энцефалит, простой герпес, малярия)
– интоксикации (алкоголь, амфетамины, экстази, кокаин,
симпатомиметики)
– травма
– стресс
– эпилептические припадки
– высотная болезнь
– странгуляционная асфиксия
– новообразования
34. Аневризмы
85% – мешотчатые
Большинство не являются
врожденными, а развиваются в
течение всей жизни, причины
возникновения до конца не изучены.
15% – веретенообразные –
осложнение выраженного
атеросклероза.
Локализация внутричерепная часть
ВСА или основной артерии.
35. Генетически детерминированные заболевания, связанные с аневризмами (в связи с редкостью нечасто диагностируются):
Аутосомно-доминантный поликистоз
почек
Болезнь Элерса-Данло
Синдром Марфана
Нерофиброматоз 1 типа
36. Клиническая картина САК
1.Общемозговой синдром
2.Оболочечный синдром
3. Фокальный неврологический
дефицит
37. Общемозговой синдром
50% начало с преходящей потери
сознания (дифференцировать с
синкопами, ТИА, эпи)
Внезапная выраженная головная
боль (в типичном случае
развивается за несколько секунд до
потери сознания)
38. Ригидность мышц затылка
может возникнуть как в первые
минуты так и через несколько часов,
поэтому отсутствие оболочечной
симптоматики – не показатель
отсутствия САК.
39. Фокальный неврологический дефицит отражает локализацию аневризмы
Локализация кровоизлияния в области
сильвиевого водопровода – аневризма
СМА – контрлатеральный гемипарез.
Кровоизлиянии в область передних
межполушарных цистерн – аневризма
ПМА и ПСА – афазия.
Кровоизлияние в область
межножковых цистерн – аневризма
ЗСА – парез глазодвигательных мышц.
40. Шкала для оценки состояния при САК. (Ханта и Хесса)
0 – неразорвавшаяся аневризма
1 – бессимптомный разрыв аневризмы: умеренная
головная боль, слабо выраженная ригидность мышц
затылка.
2 – неврологический дефицит отсутствует, за
исключением пареза ЧМН: головная боль от умеренной
до выраженной, ригидность мышц затылка
3 – сонливость, спутанность и (или) фокальный
неврологический дефицит
4 – сопор, неврологический дефицит от умеренного до
выраженного
5 – глубокая кома, внешне агонирующий пациент.
При наличии существенной системной патологии или
выраженного вазоспазма градация увеличивается на
единицу.
41. 10% больных погибают в первые несколько дней
Ухудшение и летальный исход может
быть связан с:
повторным кровоизлиянием
(особенно в первые 2 недели),
ангиоспазмом (через 4-14 дней, в
среднем – 7 дней),
гдроцефалией,
гипоталамическим синдромом
42. Гипоталамические нарушения. Летальность при гипоталамическом синдроме – 40%.
1.вазомоторный тип – бледность кожных
покровов, повышение АД, гипертермия,
тахипноэ, ангиоспазм на АГ.
2.Катаболический – гипегликемия,
азотемия, в сочетании со снижением
оксикортикостероидов.
3.Нейродистрофический – мацерации,
папулы, быстрое образование
пролежней, даже в местах, не
подверженных сдавлению, кахексия.
43. Диагностика:
СКТ
МРТ
Рентгенконтрастная ангиография –
золотой стандарт при диагностике
аневризм
УЗДГ
44. Терапия ВМК
Патогенетически обоснованной
медикаментозной терапии этого вида
инсульта не существует.
1.поддержание витальных функций
2. адекватная доставка кислорода
3. коррекция факторов риска с
целью предупреждения повторного
кровотечения
4.коррекция повышенного ВЧД
45.
АД систолическое
рекомендуется поддерживать
ниже 160-170 мм.рт.ст., но не
снижать резко, чтобы не было
гипоперфузии и развития
вторичной ишемии.
46. Эпиприпадки
терапия начинается после
первого приступа, можно
прекратить через месяц после
начала при отсутствие
приступов
47. Коррекция ВЧД
– возвышенный головной конец (30)
– 10% раствор глицерина
– маннитол 25-50 мг каждые 3-6 часов (при остром
повышении ВЧД)
– дексаметазон и ГКС (эффективность не доказана)
– барбитураты (тиопентал) снижают
внутричерепное давление быстро и эффективно, но
кратковременно
– декомпрессия мозга снижает внутричерепное
давление, повышает перфузионное давление,
сохраняет церебральный кровоток, снижает
смертность с 80% до 30%
48. Средства, снижающие ВЧД
1.Гиперосмотические диуретики
2. Салуретики
3.ГКС
4.диакарб
49. Гиперосмтические диуретики
Повышают градиент между вне-и
внутриклеточным пространством,
увеличивая ОЦК и фильтрации ее
почками (осмотический диурез)
50.
Рутинное назначение больших доз
осмодиуретиков лимитируется
возникающей при их применении
гиперосмолярностью сыворотки и
массивным диурезом
51. Показания к назначению осмодиуретиков
1. остро возникающее повышние ВЧД,
проявляющаяся быстро нарастающей
неврологической симптоматикой с
признаками вклинения
2. признаки выраженного отека
мозга, выявляеме при поступлении в
стационар
3. подготовка к экстренному
хирургическому вмешательству
52. Противопоказания к назначению осмодиуретиков
1. внутричерепные кровоизлияния
2. нарушения выделительной
функции почек
3. выраженная недостаточность
сердечного ковообращения
53. Салуретики
Более медленное короткое действие, чем
у осмотических диуретиков.
Показания: 1. дополнение эффекта
осмотических диуретиков
2. выраженное накопление жидкости в
организме, с целью выравнивания
водного баланса
3. дегидратация при нерезко выраженном
отеке мозга
Дозы: фуросемид 40 мг вв, последующие
введения – по 20-40 мг через 6-8 часов
54. Диакарб
Уменьшает продукцию ликвора,
усиливает диурез и выведение
калия.
При отеке мозга 250 мг 1-2 раза в
день
Контроль калия в крови
55. ГКС
Применение связано с нормализацией
функция ГЭБ, восстановлением мембранной
проницаемости и микроциркуляции
Дозы: 1-4 сутки – 8 мг через 3 часа, с 5 по 8
сутки – 8 мг каждые 4 часа (Б.С. Виленский).
Параллельно: раннее назначение
антацидных средств, антигистаминов,
антибиотиков (т.к. изменяется иммунная
реактивность), регулярный контроль сахара
и электролитов в крови.
56. Гемостатическая терапия
введение рекомбинантного фактора
VIIa в первые 3 часа от начала ВМК
– вызывает локальный гемостаз в
местах повреждения сосуда,
локальное агрегация тромбоцитов
– увеличивает риск гидроцефалии,
тромбозов коронарных сосудов.
57. Гемостатическая терапия
Викасол только при передозировке
непрямых антикоагулянтов или
печеночной недостаточности.
При передозировке гепарина –
протамина сульфат (1 мг на каждые
100 ЕД гепарина, введенных
последние 2 часа, но не более 50
мг).
58. Гемостатическая терапия
АКК противпоказана в виду частых
тромботичеких осложнений.
59.
(+) эффект достигается при адекватной сердечнолегочной реанимации, а так же назначения
нейропротекторов.
При парциальной гематоцефалии (летальность 38%).
При тотальной гематоцефалии с прорывом в
желудочковую систему – 100% летальность.
При относительно небольшие размеры гематомы и
зоны перифокального отека, назначение
кортикостероидов, антагонистов кальция и
нейропротекторов (цераксон, церебролизин,
актовегин,), обеспечивает хорошую положительную
динамику.
60.
Проблема лечения больных с
ВМК может быть кардинально
решена только
нейрохирургами!
61. Показания к ранним хирургическим вмешательствам при мозжечковых кровоизлияниях
Размер гематомы более 3 см в
диаметре
Клинические признаки компрессии
ствола
Бесполезно – глубокая кома,
отсутствие зрачковых рефлексов с
двух сторон.
62. При супратенториальном кровоизлиянии показания к оперативному лечению до конца не определены, определяются индивидуально
Рекомендации для оперативного лечения:
у пациентов в коме и отсутствием зрачковых рефлексов (+)
эффекта операция не принесет
показания к удалению гематомы строго ограничиваются у
пациентов с обширным кровоизлиянием в левое полушарие
и выраженной клинической картиной
при наличии гидроцефалии необходимо наружное
вентриколдренирование, если данные пп.1 и 2 этому не
препятствуют
у пациентов с небольшим кровоизлиянием без потери
сознания, сохранными зрачковыми рефлексами
благоприятный прогноз при медикаментозной терапии
У пациентов с прогрессирующим ухудшение может быть
положительный эффект при немедленном удалении гематомы
при мозжечковых кровоизлияниях с размером гематомы
более 3 см в диаметре и клинических признаках компрессии
ствола
63. Лечение субарахноидальных кровоизлияний
Поддержание АД в пределах 130-160
мм.рт.ст.
Адекватная аналгезия
Мед. седация
Коррекция повышения ВЧД
(эффективность ГКС не доказана)
Коррекция эписиндрома
Строгий постельный режим, избегать
натуживания, назначение слабительных
64.
АКК противпоказана в виду частых
тромботичеких осложнений, риска
развития ангиоспазма.
65. Профилактика и лечение ангиоспазма
гиперволемия до 3 л/сут (при отеке
1,5 л/сут),
нимодипин 30-60 мг 4 раза в день
(с 4-го по 21-й день САК).
66. Хирургическое лечение аневризм
Желательно – раннее в течение 3-4
дней от начала САК.
Методы:
открытым способом – клипирование,
шунтирование, «оборачивание»
эндоваскулярное (особенно при ВББ,
4,5 степенью по Ханту и Хессу).
67. Прогноз
При ВМК менее 9 баллов по Глазго,
гематомой объемом более 60 мл –
смертность 90%.
При САК смертность 50%.
1/3 – выживших остаются
инвалидами, нуждающимися в
посторонней помощи.
Источник
