Правожелудочковая хроническая сердечная недостаточность
Хроническая сердечная недостаточность (ХСН) – это состояние, при котором снижается объем выбрасываемой сердцем крови за каждое сердечное сокращение, то есть падает насосная функция сердца, в результате чего органы и ткани испытывают нехватку кислорода. Этим недугом страдает около 15 миллионов россиян.
В зависимости от того, как быстро развивается сердечная недостаточность, её разделяют на острую и хроническую. Острая сердечная недостаточность может быть связана с травмами, действием токсинов, болезнями сердца и без лечения быстро может привести к летальному исходу.
Хроническая сердечная недостаточность развивается в течение длительного времени и проявляется комплексом характерных симптомов (одышка, утомляемость и снижение физической активности, отеки и др.), которые связаны с неадекватной перфузией органов и тканей в покое или при нагрузке и часто с задержкой жидкости в организме
О причинах этого опасного для жизни состояния, симптомах и методах лечения, в том числе и народными средствами мы поговорим в этой статье.
Классификация
Согласно классификации по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга в развитии хронической сердечной недостаточности выделяют три стадии:
- I ст. (HI) начальная, или скрытая недостаточность, которая проявляется в виде одышки и сердцебиения только при значительной физической нагрузке, ранее не вызывавшей её. В покое гемодинамика и функции органов не нарушены, трудоспособность несколько понижена.
- II стадия — выраженная, длительная недостаточность кровообращения, нарушение гемодинамики (застой в малом круге кровообращения) при незначительной физической нагрузке, иногда в покое. В этой стадии выделяют 2 периода : период А и период Б.
- Н IIА стадия — одышка и сердцебиение при умеренной физической нагрузке. Нерезкий цианоз. Как правило, недостаточность кровообращения преимущественно по малому кругу кровообращения: периодический сухой кашель, иногда кровохарканье, проявления застоя в лёгких (крепитация и незвучные влажные хрипы в нижних отделах), сердцебиение, перебои в области сердца. В этой стадии наблюдаются начальные проявления застоя и в большом круге кровообращения (небольшие отеки на стопах и голени, незначительное увеличение печени). К утру эти явления уменьшаются. Резко снижается трудоспособность.
- Н IIБ стадия – одышка в покое. Вся объективная симптоматика сердечной недостаточности резко усиливается: выраженный цианоз, застойные изменения в лёгких, длительные ноющие боли, перебои в области сердца, сердцебиение; присоединяются признаки недостаточности кровообращения по большому кругу кровообращения, постоянные отеки нижних конечностей и туловища, увеличенная плотная печень (кардиальный цирроз печени), гидроторакс, асцит, тяжёлая олигурия. Больные нетрудоспособны.
- III стадия (Н III) — конечная, дистрофическая стадия недостаточности Кроме нарушения гемодинамики, развиваются морфологически необратимые изменения в органах (диффузный пневмосклероз, цирроз печени, застойная почка и др.). Нарушается обмен веществ, развивается истощение больных. Лечение неэффективно.
В зависимости от фазы нарушения сердечной деятельности выделяют:
- Систолическую сердечную недостаточность (связана с нарушением систолы – периода сокращения желудочков сердца);
- Диастолическую сердечную недостаточность (связана с нарушением диастолы – периода расслабления желудочков сердца);
- Смешанную сердечную недостаточность (связана с нарушением и систолы, и диастолы).
В зависимости от зоны преимущественного застоя крови выделяют:
- Правожелудочковую сердечную недостаточность (с застоем крови в малом круге кровообращения, то есть в сосудах легких);
- Левожелудочковую сердечную недостаточность (с застоем крови в большом круге кровообращения, то есть в сосудах всех органов, кроме легких);
- Бивентрикулярную (двухжелудочковую) сердечную недостаточность (с застоем крови в обоих кругах кровообращения).
В зависимости от результатов физикального исследования определяются классы по шкале Killip:
- I (нет признаков СН);
- II (слабо выраженная СН, мало хрипов);
- III (более выраженная СН, больше хрипов);
- IV (кардиогенный шок, систолическое артериальное давление ниже 90 мм рт. ст).
Смертность у людей с хронической сердечной недостаточностью в 4-8 раз выше, чем у их сверстников. Без правильного и своевременного лечения в стадии декомпенсации выживаемость на протяжении года составляет 50%, что сравнимо с некоторыми онкологическими заболеваниями.
Причины хронической сердечной недостаточности
Почему развивается ХСН, и что это такое? Причиной хронической сердечной недостаточности обычно является повреждение сердца или нарушение его способности перекачивать по сосудам нужное количество крови.
Основными причинами болезни называют:
- ишемическую болезнь сердца;
- артериальную гипертонию;
- пороки сердца.
Существуют и другие провоцирующие факторы развития болезни:
- сахарный диабет;
- кардиомиопатия – заболевание миокарда;
- аритмия – нарушение сердечного ритма;
- миокардит – воспаление сердечной мышцы (миокарда);
- кардиосклероз – поражение сердца, которое характеризуется разрастанием соединительной ткани;
- злоупотребление курением и алкоголем.
Согласно статистике, у мужчин чаще всего причиной болезни бывает ишемическая болезнь сердца. У женщин данное заболевание вызывается в основном артериальной гипертонией.
Механизм развития ХСН
- Снижается пропускная (насосная) способность сердца – появляются первые симптомы болезни: непереносимость физических нагрузок, одышка.
Подключаются компенсаторные механизмы, направленные на сохранение нормальной работы сердца: укрепление сердечной мышцы, увеличение уровня адреналина, увеличение объема крови за счет задержки жидкости. - Нарушение питания сердца: мышечных клеток стало намного больше, а количество кровеносных сосудов увеличилось незначительно.
- Компенсаторные механизмы истощены. Работа сердца значительно ухудшается – с каждым толчком оно выталкивает недостаточно крови.
Признаки
В качестве основных признаков заболевания можно выделить такую симптоматику:
- Частые одышки – состояния, когда возникает впечатление нехватки воздуха, поэтому оно становится учащенным и не очень глубоким;
- Повышенная утомляемость, которая характеризуется быстротой потери сил при совершении того или иного процесса;
- Возрастание количества ударов сердца за минуту;
- Периферические отеки, которые указывают на плохой вывод жидкости из организма, начинают появляться с пяток, а потом переходят все выше к пояснице, где и останавливаются;
- Кашель – из самого начала одежды он сухой при этом заболевании, а потом начинает выделяться мокрота.
Хроническая сердечная недостаточность обычно развивается медленно, многие люди считают ее проявлением старения своего организма. В таких случаях больные нередко до последнего момента тянут с обращением к врачу-кардиологу. Конечно же, это затрудняет и удлиняет процесс лечения.
Симптомы хронической сердечной недостаточности
Начальные стадии хронической сердечной недостаточности могут развиваться по лево- и правожелудочковому, лево- и правопредсердному типам. При длительном течении заболевания присутствуют нарушения функции, всех отделов сердца. В клинической картине можно выделить основные симптомы хронической сердечной недостаточности:
- быстрая утомляемость;
- одышка, кардиальная астма;
- периферические отеки;
- сердцебиение.
Жалобы на быструю утомляемость предъявляет большинство больных. Наличие этого симптома обусловлено следующими факторами:
- малым сердечным выбросом;
- недостаточным периферическим кровотоком;
- состоянием гипоксии тканей;
- развитием мышечной слабости.
Одышка при сердечной недостаточности нарастает постепенно – вначале возникает при физической нагрузке, впоследствии появляется при незначительных движениях и даже в покое. При декомпенсации сердечной деятельности развивается так называемая сердечная астма ― эпизоды удушья, возникающие по ночам.
Пароксизмальная (спонтанная, приступообразная) ночная одышка может проявляться в виде:
- коротких приступов пароксизмальной ночной одышки, проходящих самостоятельно;
- типичных приступов сердечной астмы;
- острого отека легких.
Сердечная астма и отек легких являются по сути острой сердечной недостаточностью, развившейся на фоне хронической сердечной недостаточности. Сердечная астма возникает обычно во второй половине ночи, но в некоторых случаях провоцируются физическим усилием или эмоциональным возбуждением днем.
- В лёгких случаях приступ длится несколько минут и характеризуется чувством нехватки воздуха. Больной садится, в лёгких выслушивается жёсткое дыхание. Иногда это состояние сопровождается кашлем с отделением небольшого количества мокроты. Приступы могут быть редкими – через несколько дней или недель, но могут и повторяться несколько раз в течение ночи.
- В более тяжёлых случаях развивается тяжёлый длительный приступ сердечной астмы. Больной просыпается, садится, наклоняет туловище вперед, упирается руками в бедра или край кровати. Дыхание становится учащенным, глубоким, обычно с затруднением вдоха и выдоха. Хрипы в лёгких могут отсутствовать. В ряде случаев может присоединяться бронхоспазм, усиливающий нарушения вентиляции и работу дыхания.
Эпизоды могут быть столь неприятными, что пациент может бояться ложиться спать, даже после исчезновения симптоматики.
Диагностика ХСН
В диагностике нужно начинать с анализа жалоб, выявления симптомов. Пациенты жалуются на одышку, утомляемость, сердцебиение.
Врач уточняет у больного:
- Как тот спит;
- Не менялось ли за прошлую неделю количество подушек;
- Стал ли человек спать сидя, а не лежа.
Вторым этапом диагностики является физическое обследование, включающее:
- Осмотр кожи;
- Оценку выраженности жировой и мышечной массы;
- Проверку наличия отеков;
- Пальпацию пульса;
- Пальпацию печени;
- Аускультацию легких;
- Аускультацию сердца (I тон, систолический шум в 1-й точке аускультации, анализ II тона, «ритм галопа»);
- Взвешивание (снижение массы тела на 1% за 30 дней говорит о начале кахексии).
Цели диагностики:
- Раннее установление факта наличия сердечной недостаточности.
- Уточнение степени выраженности патологического процесса.
- Определение этиологии сердечной недостаточности.
- Оценка риска развития осложнений и резкого прогрессирования патологии.
- Оценка прогноза.
- Оценка вероятности возникновения осложнений заболевания.
- Контроль за течением заболевания и своевременное реагирование на изменения состояния пациента.
Задачи диагностики:
- Объективное подтверждение наличия или отсутствия патологических изменений в миокарде.
- Выявление признаков сердечной недостаточности:, одышки, быстрой утомляемости, учащённого сердцебиения, периферических отёков, влажных хрипов в лёгких.
- Выявление патологии, приведшей к развитию хронической сердечной недостаточности.
- Определение стадии и функционального класса сердечной недостаточности по NYHA (New York Heart Association).
- Выявление преимущественного механизма развития сердечной недостаточности.
- Выявление провоцирующих причин и факторов, усугубляющих течение заболевания.
- Выявление сопутствующих заболеваний, оценка их связи с сердечной недостаточностью и её лечением.
- Сбор достаточного количества объективных данных для назначения необходимого лечения.
- Выявление наличия или отсутствия показаний к применению хирургических методов лечения.
Диагностику сердечной недостаточности необходимо проводить с использованием дополнительных методов обследования:
- На ЭКГ обычно присутствуют признаки гипертрофии и ишемии миокарда. Нередко это исследование позволяет выявить сопутствующую аритмию или нарушение проводимости.
- Проба с физической нагрузкой проводится для определения толерантности к ней, а также изменений, характерных для ишемической болезни сердца (отклонение сегмента ST на ЭКГ от изолинии).
- Суточное холтеровское мониторирование позволяет уточнить состояние сердечной мышцы при типичном поведении пациента, а также во время сна.
- Характерным признаком ХСН является снижение фракции выброса, которое без труда можно увидеть при ультразвуковом исследовании. Если дополнительно провести допплерографию, то станут очевидными пороки сердца, а при должном умении можно даже выявить их степень.
- Коронарография и вентрикулография проводятся для уточнения состояния коронарного русла, а также в плане предоперационной подготовки при открытых вмешательствах на сердце.
При диагностике врач расспрашивает пациента о жалобах и пытается выявить признаки, типичные для ХСН. Среди доказательств диагноза важное значение имеют обнаружение у человека в анамнезе болезней сердца. На этом этапе лучше всего задействовать ЭКГ или определить натрийуретический пептид. Если не найдено отклонений от нормы, ХСН у человека нет. При обнаружении проявлений повреждений миокарда нужно направить больного на эхокардиографию, чтобы уточнить характер сердечных поражений, диастолические расстройства и пр.
На последующих этапах постановки диагноза медики выявляют причины хронической сердечной недостаточности, уточняют тяжесть, обратимость изменений, чтобы определиться с адекватным лечением. Возможно назначение дополнительных исследований.
Осложнения
У пациентов с хронической сердечной недостаточностью могут развиться такие опасные состояния, как
- частые и затяжные пневмонии;
- патологическая гипертрофия миокарда;
- многочисленные тромбоэмболии вследствие тромбозов;
- общее истощение организма;
- нарушение сердечного ритма и проводимости сердца;
- нарушение функций печени и почек;
- внезапная смерть от остановки сердца;
- тромбоэмболические осложнения (инфаркт, инсульт, тромбоэмболия легочных артерий).
Профилактикой развития осложнений служат прием назначенных лекарств, своевременное определение показаний к оперативному лечению, назначение антикоагулянтов по показаниям, антибиотикотерапия при поражении бронхолегочной системы.
Лечение хронической сердечной недостаточности
В первую очередь больным рекомендуется соблюдать соответствующую диету и ограничить физические нагрузки. Следует полностью отказаться от быстрых углеводов, гидрогенизированных жиров, в частности, животного происхождения, а также тщательно следить за потреблением соли. Также необходимо немедленно бросить курить и употреблять спиртные напитки.
Все методы терапевтического лечения хронической сердечной недостаточности состоят из комплекса мероприятий, которые направлены на создание необходимых условий в быту, способствующих быстрому снижению нагрузки на С.С.С., а также применения лекарственных препаратов, призванных помогать работать миокарду и воздействовать на нарушенные процессы водно-солевого обмена. Назначение объёма лечебных мероприятий связано со стадией развития самого заболевания.
Лечение хронической сердечной недостаточности — длительное. В него входит:
- Медикаментозная терапия, направленная на борьбу с симптомами основного заболевания и устранение причин, способствующих его развитию.
- Рациональный режим, включающий ограничение трудовой деятельности согласно формами стадиям заболевания. Это не означает, что больной должен постоянно находиться в постели. Он может передвигаться по комнате, рекомендуется занятия лечебной физкультурой.
- Диетотерапия. Необходимо следить за калорийностью пищи. Она должна соответствовать назначенному режиму больного. Полным людям калорийность пищи уменьшается на 30%. А больным с истощением, наоборот, назначается усиленное питание. При необходимости проводятся разгрузочные дни.
- Кардиотоническая терапия.
- Лечение диуретиками, направленное на восстановление водно-солевого и кислотно-щелочного баланса.
Пациенты, имеющие первую стадию, вполне трудоспособны, при второй стадии отмечается ограниченность в трудоспособности или абсолютно она утрачена. А вот при третьей стадии больные с хронической сердечной недостаточностью нуждаются в уходе постоянного характера.
Медикаментозное лечение
Медикаментозное лечение хронической сердечной недостаточности направлено на повышение функций сокращения и избавления организма от избытка жидкости. В зависимости от стадии и тяжести симптомов при сердечной недостаточности назначаются следующие группы препаратов:
- Вазодилататоры и ингибиторы АПФ – ангиотензин-превращающего фермента (эналаприл, каптоприл, лизиноприл, периндоприл, рамиприл) – понижают тонус сосудов, расширяют вены и артерии, уменьшая тем самым сопротивление сосудов во время сердечных сокращений и способствуя увеличению сердечного выброса;
- Сердечные гликозиды (дигоксин, строфантин и др.) – повышают сократимость миокарда, увеличивают его насосную функцию и диурез, способствуют удовлетворительной переносимости физических нагрузок;
- Нитраты (нитроглицерин, нитронг, сустак и др.) – улучшают кровенаполнение желудочков, увеличивают сердечный выброс, расширяют коронарные артерии;
- Диуретики (фуросемид, спиронолактон) – уменьшают задержку избыточной жидкости в организме;
- Β-адреноблокаторы (карведилол) – уменьшают частоту сердечных сокращений, улучшают кровенаполнение сердца, повышают сердечный выброс;
- Препараты, улучшающие метаболизм миокарда (витамины группы В, аскорбиновая кислота, рибоксин, препараты калия);
- Антикоагулянты (аспирин, варфарин) – препятствуют тромбообразованию в сосудах.
Монотерапия при лечении ХСН применяется редко, и в этом качестве могут быть использованы только иАПФ при начальных стадиях ХСН.
Тройная терапия (иАПФ + диуретик + гликозид) – была стандартом в лечении ХСН в 80-х годах, и сейчас остается действенной схемой в лечении ХСН, однако для пациентов с синусовым ритмом рекомендуется замена гликозида на бета-адреноблокатор. Золотой стандарт с начала 90-х годов по настоящее время – комбинация четырех препаратов – иАПФ + диуретик + гликозид + бета-адреноблокатор.
Профилактика и прогноз
Для предотвращения сердечной недостаточности необходимо правильное питание, достаточная физическая активность, отказ от вредных привычек. Все заболевания сердечно-сосудистой системы должны быть своевременно выявлены и пролечены.
Прогноз при отсутствии лечения ХСН неблагоприятный, так как большинство болезней сердца приводят к его изнашиванию и развитию тяжелых осложнений. При проведении медикаментозного и/или кардиохирургического лечения прогноз благоприятный, потому что наступает замедление прогрессирования недостаточности или радикальное излечение от основного заболевания.
(Visited 11 759 times, 13 visits today)
Источник
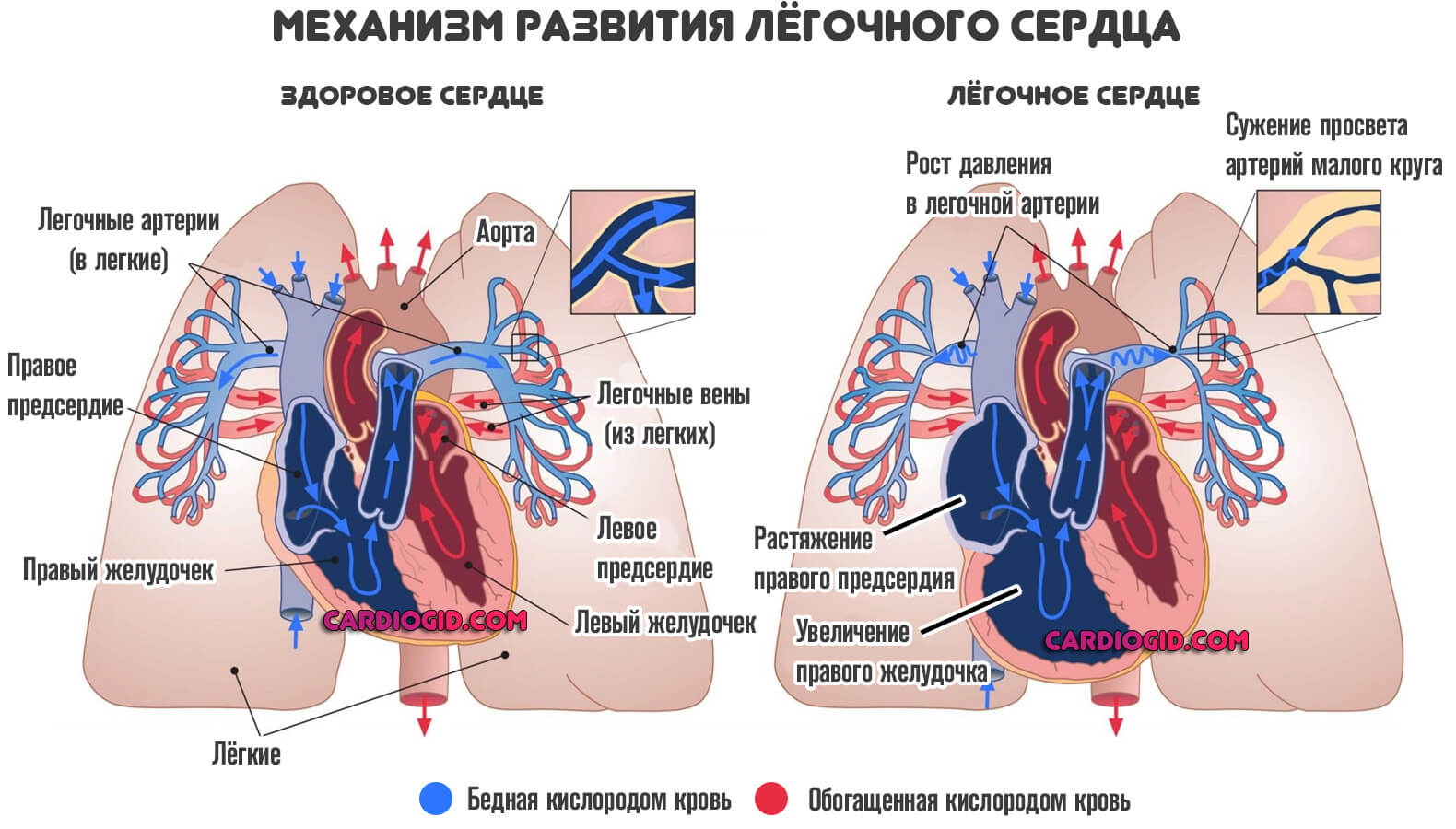
Правожелудочковая недостаточность — это острое или хроническое расстройство работе правого желудочка сердца.
Он входит в так называемый малый круг кровообращения, ответственный за насыщение крови кислородом перед транспортировкой жидкой ткани в левые камеры.
Они, в свою очередь, выбрасывают кровь в большой круг кровообращения, питающий все органы и ткани.
Соответственно, симптомы патологического процесса определяются не только сердечными признаками, но и массивными легочными нарушениями.
Восстановление представляет большие сложности, особенно при органическом характере дисфункции, что делает прогнозы на запущенных стадиях, а иногда и на довольно ранних туманными или негативными изначально.
Механизм развития
Становление патологического процесса определяется массой факторов. От высокого давления и гипертонической болезни до атеросклероза коронарных артерий и прочих вариантов.
Независимо от этого, нарушение всегда развивается по примерно одной схеме:
- На сердце воздействует негативный фактор. Наступает компенсаторная реакция тела.
Обычно это утолщение стенок миокарда, рубцевание и расширение камер мышечного органа (дилатация) в результате инфаркта, перенесенного воспалительного процесса и прочих моментов.
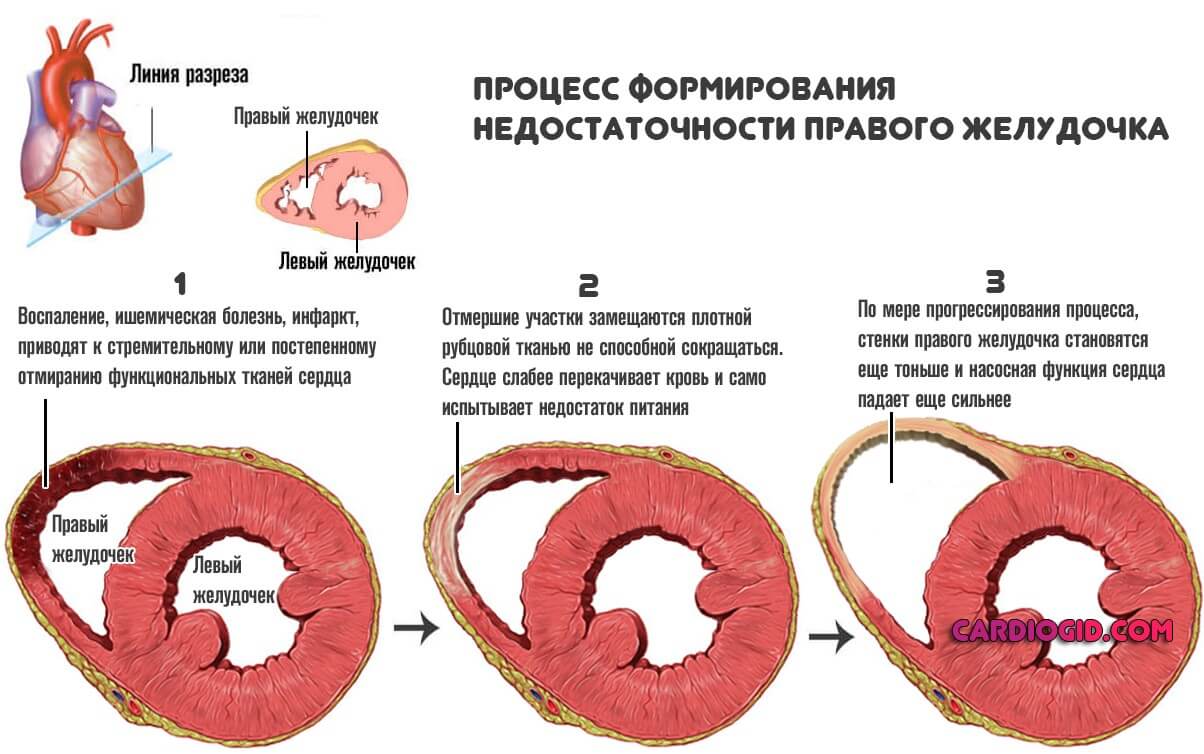
- Далее снижается сократительная способность органа в пораженном, аномально измененном участке.
Соответственно, в малый круг выбрасывается недостаточное количество крови.
Значит, гораздо меньший объем от адекватного насыщается кислородом.
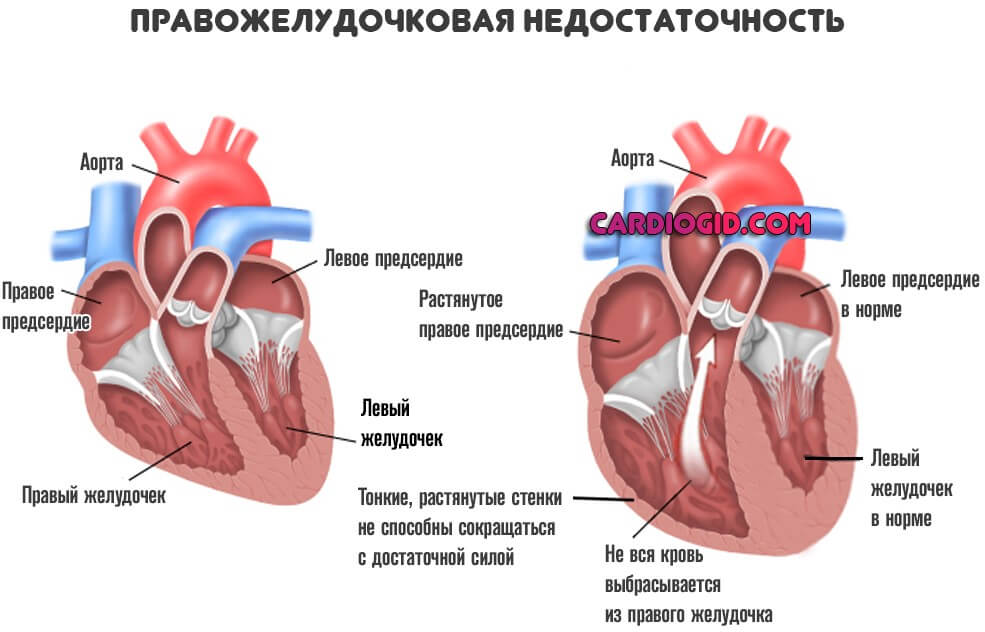
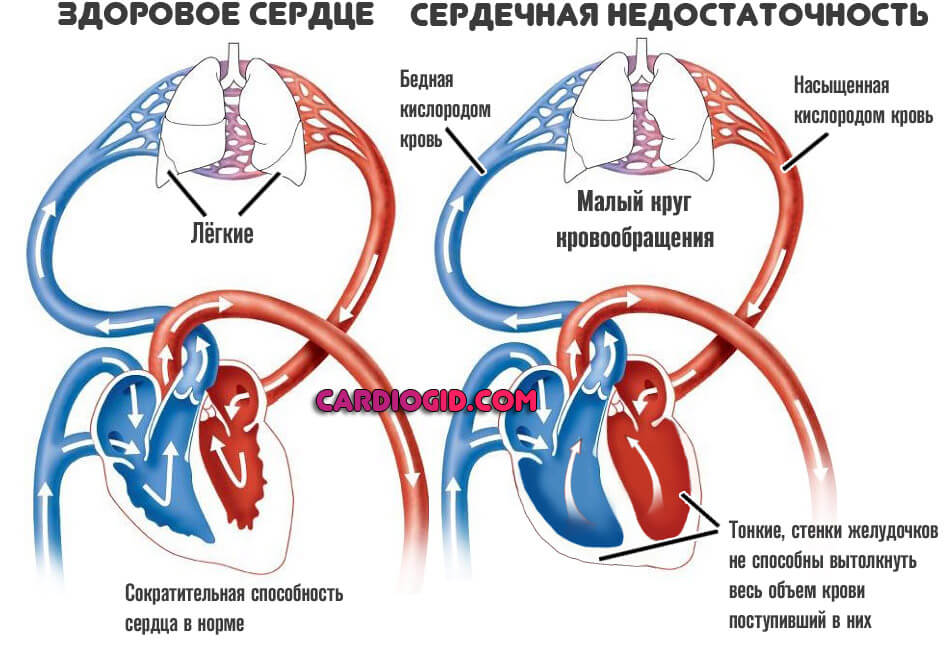
Далее же процесс двигается по цепочке. Минимальное количество жидкой ткани поступает и в левые отделы, выбрасывается в большой круг кровообращения и питает системы.
В долгосрочной перспективе это приводит к катастрофическим последствиям. В то же время, на ранних этапах развития патологического процесса организм может компенсировать состояние.
Потому угрожающих симптомов нет или проявления настолько скудные, что человек не обращает на них внимания (легкая одышка, покалывание в грудной клетке, возможно усталость, сонливость, кашель и прочие).
Основная рекомендация такова — лучше перестраховаться и обратиться к кардиологу.
Развитые стадии правожелудочковой сердечной недостаточности не лечатся и даже не подлежат частичной компенсации. Летальный исход — самый вероятный результат.
Расстройство не всегда связано со строго сосудистыми проблемами.
Тот же эффект наблюдается при вовлечении в патологический процесс легких на фоне ХОБЛ, обструктивного бронхита, астмы.
Как правило, имеет место сочетанная этиология (происхождение) заболевание. Определение причин проводится в рамках инструментальной диагностики.
Симптомы
Проявления во многом зависят от формы патологического процесса. Общепринятыми считаются две классификации.
Первая касается стадирования расстройства. Выделяют 4 этапа нарушения (в некоторых вариациях указанного способа типизации — 3 с более дробным членением пунктов).
Согласно второй классификации выделяют острую и хроническую недостаточность.
- Острая правожелудочковая недостаточность развивается стремительно, симптомы идентичны хронической но более выражены, вероятность смерти около 80%.
Для приступа требуется триггерный фактор или провокатор, на «ровном месте» он не появляется.
- Хронический или латентный, вялотекущий патологический процесс сопровождается постепенным нарастанием проявлений. Прогрессирование соответствует описанной стадиальной схеме.
1 стадия
Начальные проявления. Патологические изменения в сердце и сосудах уже присутствуют.
Однако они неспецифичны и ничтожны по интенсивности. К тому же пациент недостаточно обращает внимание. Это делает раннюю диагностику сложным вопросом.
Примерный перечень симптомов на первой стадии:
- Одышка. Легкая, практически неуловимая. Развивается на фоне крайне интенсивной физической нагрузки.
Человек имеет мало шансов встретиться с таким уровнем активности, по мере прогрессирования, планка снижается.
Примерные сроки усугубления патологического процесса — несколько лет. Редко — быстрее.
Известны случаи, когда правожелудочковая недостаточность на первой стадии продолжалась 10-15 лет и более.
- Слабость, сонливость. Непонятная усталость. Называется словом «астения». Проявляется внезапно, сопровождает пациента постоянно и не уходит. Снижается работоспособность, продуктивность мышления и деятельности.
- Кашель. Сухой, регулярный. Продолжается от нескольких минут до пары часов. Сопровождается ощущением нехватки воздуха. Обычно пациенты списывают симптом на простуду, курение и прочие обыденные причины.
- Ускорение кардиальной активности. Синусовая тахикардия. Рост числа сердечных сокращений до 110-115 ударов в минуту даже не фоне покоя. В момент физической активности показатели незначительно растут.
С такой клинической картиной встречается пациент в начальной стадии сердечной недостаточности. Иногда симптомов меньше, редко — больше. Наилучший момент для терапии.
2 стадия
Умеренные нарушения. Это уже не начало расстройства, но еще и не терминальная фаза.
Внимание:
Восстановление все еще возможно, потому опускать руки нельзя, нужно срочно обращаться к кардиологу.
Симптомы правожелудочковой недостаточности на 2 этапе выраженные, сердечные и легочные, неврогенные и психические.
Среди таковых:
- Одышка. Возникает при физической нагрузке, но требуемая интенсивность для провокации признака много меньше, чем на начальной стадии. Например, подъем на 4-5 этаж. Сопровождается усилением сердечной деятельности.
- Усталость, вялость, сонливость. Более выраженные, невозможно нормально выполнять трудовые обязанности. После отдыха состояние частично корректируется, но уже через пар часов все возвращается на круги своя и человек вновь разбитый.
- Бессонница. Характеризуется частыми ночными пробуждениям. Каждые 10-30 минут. Признак провоцирует усугубление предыдущего симптома.
- Эмоциональная лабильность, раздражительность. Психическое нарушение. Аффект обостренный, человек может взорваться по несущественному поводу, через минуту впасть в эйфорию, а еще спустя две в дистимию, депрессивное состояние. Это результат гормонального дисбаланса в системе с недостаточным питанием головного мозга.
- Тахикардия. Увеличение сердечных сокращений до уровня свыше 100 ударов в минуту. Сопровождается одышкой, потливостью. В состоянии покоя ослабевает, но полностью не проходит. Протекает приступами. Каждый продолжается от 10 до 120-180 минут.
- Боли в грудной клетке. Давящие, жгучие, распирающие. Что прямо указывает на кардиальный, ишемический характер дискомфорта. Прострелов или покалывания нет.
Внимание:
Локализация не всегда очевидна. В некоторых случаях пациент уверен, что болит желудок.
- Головные боли. Результат недостаточного кровообращения в церебральных структурах. Давящая, стреляющая по характера. Локализуется в различных частях, может быть диффузной (разлитой), без четкого расположения.
- Тошнота. Рвота. Оба симптома встречаются сравнительно редко, имеют рефлекторный характер. Потому облегчения после акта опорожнения желудка не наступает.
- Головокружение. Вертиго. Невозможность ориентироваться в пространстве. В момент острого приступа человек вынужден занять лежачее положение и меньше шевелиться, чтобы не провоцировать усиления симптома. Имеет место расстройство работы вестибулярного аппарата, экстрапирамидной системы, также мышечная слабость.
- Потливость. Гипергидроз.
- Цианоз носогубного треугольника. Посинение области вокруг рта. Имеет вид кольца.
- Бледность кожных покровов. Также ногтевых пластин, слизистых оболочек. Симптом определяется всегда.
- Кашель. Сухой, непродуктивный рефлекс. Сопровождает пациента постоянно. Интенсивность невелика, «забивающих» приступов не бывает, но не заметить нарушение не получится.
3 стадия
Недостаточность правого желудочка сердца тяжелого характера дает инвалидизирующую симптоматику, которая ставит крест на профессиональной активности и нормальной жизни.
Полное излечение невозможно, но присутствуют шансы частично скорректировать состояние.
Симптомы идентичны, но интенсивность их гораздо выше. Есть и прочие моменты, которых прежде не обнаруживалось.
- Одышка возникает при минимальной физической активности и даже в состоянии покоя. Пациент не может нормально передвигаться, прогулки становятся непосильно трудными, как и выполнение бытовых обязанностей.
- Тахикардия. Постоянная. Но, спустя несколько дней-недель, человек свыкается с состоянием и перестает ощущать ускорение кардиальной деятельности.
- Падение артериального давления. Объективный признак. Указывает на недостаточную сократительную способность миокарда, неэффективность работы сердца. Пока еще не до критических отметок, коллапса нет, но возможность неотложного состояния присутствует.
- Кровохаркание. Кашель с выделением жидкой ткани по каплям. Требуется дифференциальная диагностика с туберкулезным процессом.
- Отеки. Обуславливаются нарушением функционирования почек, сниженной скоростью выведения жидкости. Фильтрация ослабевает, потому как качество работы сердца, насосная функция падают до минимальных отметок. Восстановление требует стимуляции кардиальной активности.
4 стадия
Считается терминальной. Излечение невозможно, как и коррекция состояния. Это финал патологического процесса, который заканчивается смертью во всех случаях.
Помощь паллиативная, направлена на облегчение состояния и возможное поддержание самочувствия на приемлемом уровне.
Симптомы критические. Человек не может нормально дышать, даже в состоянии полного покоя.
Обнаруживается брадикардия со снижением частоты сердечных сокращений до 40-60 ударов в минуту. Возникают прочие аритмии, по типу экстрасистолии.
Признаки правожелудочковой недостаточности — кардиальные, легочные, неврогенные, психические, несут большую опасность жизни пациента и его возможностям.
Первая помощь при приступе
Острое состояние снимается исключительно в стационарных условиях. Потому основное, что нужно сделать — вызвать бригаду скорой.
Алгоритм до приезда докторов:
- Усадить больного. Укладывать нельзя, потому как вероятна асфиксия, нарушение мозгового кровотока.
- Руки и ноги опустить. Это поможет обеспечить приемлемую гемодинамику. Иначе она сместится в сторону периферической трофики.
- Дать прописанные на такой случай таблетки. Если лечение не назначено, тогда от применения медикаментов стоит отказаться.
- Не позволять человеку двигаться, чтобы не наступило асистолии (остановки сердца).
- В случае потери сознания повернуть голову на бок, чтобы избежать аспирации рвотой. Возможна асфиксия и гибель.
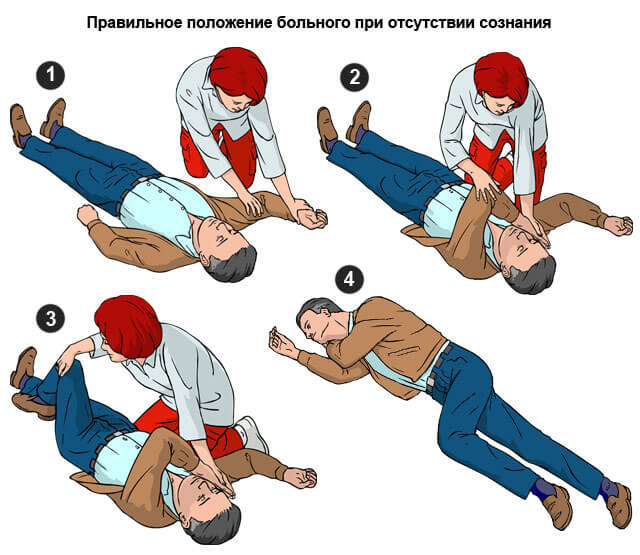
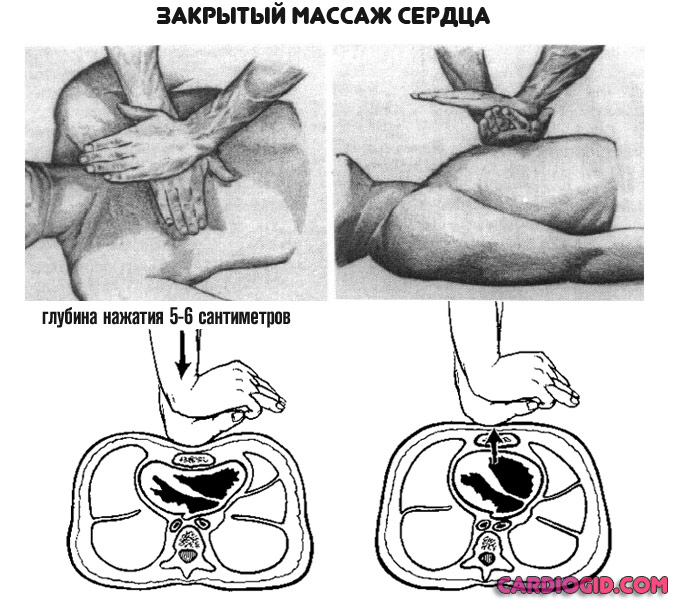
- В случае остановки сердца — провести массаж. Руки с раскрытыми ладонями наложить одна на другую, разместить их в центре грудины, нажимать с частотой 60-120 движений в минуту. Глубина продавливания — 5-6 сантиметров.

- По прибытии докторов — кратко рассказать о состоянии пострадавшего, помочь транспортировать его в стационар (по возможности).
Чего точно нельзя делать: давать препараты, народные средства, укладывать больного, отправлять его в ванну, душ, предлагать пищу.
Причины хронической формы
Сердечнососудистые патологии находятся на первом месте по частоте развития.
Гипертоническая болезнь (стабильный рост артериального давления), недостаточность левых отделов мышечного органа, кардиомиопатия, пороки, врожденные и приобретенные.
Часто встречаются и легочные заболевания. Пневмонии, ХОБЛ, бронхиты, астма аллергического или иного происхождения.
Смешанные формы патологических процессов приводят не только к манифестации правожелудочковой недостаточности, но и к ее стремительному прогрессированию даже на фоне лечения. К таковым относятся, например, легочное сердце.
Факторы становления острой формы
Причины те же самые, только для приступа требуется триггерный фактор или провокатор.
Таковым может стать стресс, курение, потребление алкоголя, кофе, чая, переохлаждение, резкая смена температуры (например, при выходе из бани зимой, перемещении в другую климатическую зону).
На ровном месте нарушение не развивается. Значит, есть органические расстройства, о которых больной не подозревает.
Диагностика
Проводится в стационаре, не считая ранних этапов патологического процесса. Основной специалист — кардиолог.
Алгоритм такой:
- Устный опрос. Для выявления симптомов, построения клинической картины и выдвижения гипотез относительно возможной болезни.
- Сбор анамнеза. Образ жизни, привычки, перенесенные и текущие патологии и прочие моменты.
- Измерение артериального давления, частоты сердечных сокращений. Оба показателя на ранних этапах в норме или незначительно изменены. Затем и АД и ЧСС приобретают тенденцию к снижению.
- Суточное мониторирование. По Холтеру. Позволяет оценить те же показатели в течение 24 часов. Методика важна возможностью анализа состояния в динамике.
- Электрокардиография. Исследование функциональной активности кардиальных структур. Показывает все аритмии, возможные пороки.
- Эхокардиография. Визуализация тканей. По сути — УЗИ сердца.
- МРТ органов грудной клетки по надобности. С контрастным усилением или без такового.
По необходимости проводятся рентген легких, бронхоскопия, анализы крови общий, биохимический, прочие способы. На усмотрение специалиста или смежных докторов (пульмонолога и других).
Лечение
Желательно в стационаре. Задачи три: устранение причины, купирование симптомов, превенция летальных осложнений.
Этиотропная терапия (первый вопрос) проводится консервативными или хирургическими способами. Нужно устранить основную патологию.
Вариантов множество:
- Гипертоническая болезнь требует применения ингибиторов АПФ, бета-блокаторов, антагонистов кальция, диуретиков и некоторых других медикаментов. В строго выверенных дозировках с тщательным подбором схемы.
- Воспаления легких купируются антибиотиками, глюкокортикоидами (Преднизолон, Дексаметазон).
- Атеросклероз. Статины (Аторис как основной).
- ХОБЛ. Используются бронходилататоры, гормональные медикаменты.
- Сердечная недостаточность. Гликозиды (настойка ландыша), антиаритмические по необходимости.
Описана ничтожно малая доля путей. В случае с пороками, аневризмами, и прочими состояниями назначается операция. То же касается атеросклероза с кальцификацией бляшек.
Симптоматическая терапия. Также медикаментозная. Используются такие препараты:
- Противогипертензивные.
- Антиаритмические (Амиодарон, Хинидин).
- Сердечные гликозиды (Дигоксин, н
