Правильная формулировка диагноза инсульта

(результат множественных гипертонических кризов, ТИА и других очаговых и диффузных сосудистых катастроф)
- Субъективные жалобы напоминают НПНМК, но не регрессируют после отдыха
- Неврологическая микросимптоматика (асимметрия носогубных складок, девиация языка, анизорефлексия)
2 -3 степень
- Вестибуло-мозжечковый
( головокружение,
(неустойчивость при ходьбе)
- Псевдобульбарный
(нечеткость речи, поперхивание,
«насильственные» эмоции)
- Экстрапирамидный
(дрожание головы, пальцев рук, замедленность движений)
- Деменция
(снижение интеллекта)
| 169.0 | Последствия САК |
| 169.1 | Последствия внутричерепного кровоизлияния |
| 169.3 | Последствия инфаркта мозга |
| 167.8 | Хроническая ишемия мозга |
Формулировка диагноза инсульта
В начальной фазе ОНМК, когда еще неизвестно, будет ли оно преходящим или речь идет об инсульте, можно ограничиться диагнозом «Острое нарушение мозгового кровообращения» или «Прогрессирующие ОНМК» с указанием сосудистого бассейна (при ишемическом характере процесса) или области мозга (при геморрагическом инсульте), где оно произошло. При наличии достаточных оснований необходимо указать вероятные причины ОНМК (см. выше этиологию инсульта), особенно, если они носят ургентный характер сами по себе (острая патология сердца, сепсис, артериальная гипотония, гипертонический криз и т.д.). По мере уточнения характера инсульта диагноз будет становиться все более дифференцированным. Принципиально важно отражать синдромы инсульта, акцентируя внимание на ургентных (бульбарный, угнетение сознания, менингеальный). Четкость формулировок диагноза определяет преемственность между этапами оказания помощи и позволяет выбрать правильную стратегию лечебных и диагностических действий специалиста.
При постановке клинического (окончательного) диагноза важно соблюдать следующие требования по постановке диагноза:
- Сначала формулируется основное заболевание. Оно может быть как одним патологическим процессом, так и комбинацией из двух и более патологических процессов в виде сочетанной патологии (дополняющих друг друга в тяжести состояния пациента) или конкурирующих заболеваний (каждый из которых может определить тяжесть состояния и исход болезни) – чаще это комбинация с другими сосудистыми катастрофами – инфаркт миокарда, множественные эмболии, мезентериальный тромбоз. Основное заболевание должно отражать характер инсульта, локализацию очага (или пораженный бассейн), основные клинические синдромы с характером и степенью функциональных нарушений. При некоторых формах инсульта следует оценить тяжесть больного в соответствии со специфическими шкалами (шкала Hunt-Hess для нетравматического субарахноидального кровоизлияния – приложение 4).
- Затем указывается фоновое заболевание, которое явилось причиной развития инсульта (артериальная гипертензия, тромбоз сосуда, кардиогенная эмболия или др.) – в том случае, если удалось уточнить природу инсульта и затем (особенно в случаях с летальным исходом заболевания).
- В заключение указываются осложнения основного заболевания (в т.ч. длительность ИВЛ) и сопутствующая патология.
^
Примеры формулировки диагноза
- Преходящее нарушение мозгового кровообращения рецидивирующего характера в бассейне левой средней мозговой артерии с явлениями транзиторного правостороннего центрального гемипареза 3 балла и моторной афазии на фоне субтотального стеноза левой СМА атеросклеротического генеза.
- Ишемический инсульт эмболического генеза (кардиогенные эмболии) в бассейне левой внутренней сонной артерии с явлениями выраженного правостороннего гемипареза (рука -1 балл, нога – 2 балла), тотальной афазией на фоне мерцательной аритмии, артериальной гипертензии 3 ст.
- Субарахноидальное нетравматическое кровоизлияние 2 степени по Hunt-Hess (HH). Разрыв мешотчатой аневризмы передней мозговой артерии справа. Операция клипирования аневризмы от 12.05.2004. Катетеризация подключичной вены справа 12.05.2004.
- Геморрагический инсульт по типу субарахноидально – паренхиматозного кровоизлияния с формированием гематомы в правой теменно-затылочной области 20х35мм с дислокацией срединных структур и желудочковой системы с явлениями левосторонней центральной гемиплегии, нарушением сознания – 7-8 баллов по шкале Глазго на фоне гипертонического криза, артериальной гипертензии 3 ст., церебрального атеросклероза. ИВЛ с 12.06.2004 по 22.06.2004. Трахеостомия 13.06.2004.
- Дисциркуляторная энцефалопатия 3 ст., преимущественно в вертебро-базилярном бассейне с грубым вестибуло-мозжечковым, псевдобульбарным синдромами, грубыми когнитивными нарушениями, тетрапирамидной недостаточностью на фоне церебрального атеросклероза и артериальной гипертензии 3 ст.
Источник
Формулировка патологоанатомического диагноза при цереброваскулярных болезнях (стр. 8 )
| Из за большого объема этот материал размещен на нескольких страницах: 1 2 3 4 5 6 7 8 9 10 |
Осложнения основного заболевания: Прорыв крови в желудочки головного мозга. Выраженный отек головного мозга с дислокацией его ствола.
Медицинское свидетельство о смерти
I. а) Отек головного мозга с дислокацией его ствола.
б) Прорыв крови в желудочки головного мозга.
в) Субарахноидальное кровоизлияние головного мозга (I60.1).
II. Почечная артериальная гипертензия (I15.1).
Заключительный клинический диагноз
Основное заболевание: Геморрагический инсульт по типу внутримозгового кровоизлияния в правое полушарие головного мозга (объем гематомы, дата развития). Атеросклероз артерий головного мозга.
Фоновое заболевание: Гипертоническая болезнь 3 ст, риск 4.
Осложнения основного заболевания: Прорыв крови в желудочковую систему. Отек головного мозга с дислокационным синдромом.
Сопутствующие заболевания: ИБС: атеросклеротический кардиосклероз.
Основное заболевание: Внутримозговая нетравматическая гематома в области подкорковых ядер правого полушария головного мозга (объем гематомы, дата развития). Атеросклероз артерий головного мозга (2-я степень, II стадия, стеноз преимущественно … артерии до 30%) (I61.0).
Фоновое заболевание: Гипертоническая болезнь: концентрическая гипертрофия миокарда (масса сердца 430 г, толщина стенки левого желудочка 1,8 см, правого — 0,3 см), артериолосклеротический нефросклероз (I10).
Осложнения основного заболевания: Прорыв крови в полости правого бокового и III-го желудочков головного мозга. Отек головного мозга с дислокацией его ствола.
Сопутствующие заболевания: Крупноочаговый кардиосклероз задней стенки левого желудочка. Стенозирующий атеросклероз коронарных артерий сердца (2-я степень, II стадия, стеноз преимущественно … артерии до 50%). Атеросклероз аорты (3-я степень, IV стадия).
Медицинское свидетельство о смерти
I. а) Отек головного мозга с дислокацией его ствола.
б) Прорыв крови в желудочки головного мозга.
в) Внутримозговая гематома (I61.0).
II. Гипертоническая болезнь (I10).
Основное заболевание. Двусторонний хронический пиелонефрит в стадии обострения, пиелонефритически сморщенные почки (масса левой почки 50 г, правой — 78 г). Почечная артериальная гипертензия: эксцентрическая гипертрофия миокарда (масса сердца 450 г, толщина стенки левого желудочка 2,0 см, правого — 0,3 см) (N11.8).
Осложнения основного заболевания: Уремия: (биохимия крови — …, дата); острый геморрагический энтероколит, двусторонняя нижнедолевая очаговая фибринозная (уремическая) пневмония; внутримозговая нетравматическая гематома (размеры, дата развития) в области затылочной доли правого полушария головного мозга, отек головного мозга и легких; жировая дистрофия печени и миокарда.
Медицинское свидетельство о смерти
б) Хронический двусторонний пиелонефрит (N11.8).
Основное заболевание. Хронический мезангио-капиллярный гломерулонефрит, тип 3 (биопсия —…, №, дата). Нефртический синдром (показатели — …, дата). Почечная артериальная гипертензия: эксцентрическая гипертрофия миокарда (масса сердца 520 г, толщина стенки левого желудочка 2,2 см, правого — 0,4 см). Хронический гемодиализ (число сеансов, даты) (N03.5).
Осложнения основного заболевания: Уремия (биохимия крови — …, дата); фибринозный перикардит, острый геморрагический гастрознтероколит; гипохромная анемия (Hb крови — клинически); внутримозговая нетравматическая гематома (размеры, дата развития) в области затылочной доли правого полушария головного мозга; жировая дистрофия печени и миокарда. Отек головного мозга; отек легких.
Медицинское свидетельство о смерти
б) Хронический мезангио-капиллярный гломерулонефрит (N03.5).
Основное заболевание: Острый двусторонний пиелонефрит …. Артериальная гипертензия….
Осложнения основного заболевания: Внутримозговое кровоизлияние….
Основное заболевание: Ишемический инфаркт головного мозга … . Стенозирующий атеросклероз артерий головного мозга ….
Фоновое заболевание: Сахарный диабет….. Диабетический нефросклероз…. Артериальная гипертензия….
Осложнения основного заболевания: Отек головного мозга с дислокационным синдромом…
Основное заболевание: Феохромоцитома … Артериальная гипертензия ….
Осложнения основного заболевания: Внутримозговое кровоизлияние ….
Основное заболевание: Синдром (болезнь) Кушинга…. Артериальная гипертензия….
Осложнения основного заболевания: Внутримозговое кровоизлияние….
Основное заболевание: Системная красная волчанка …, длительно леченая кортикостероидами.
Осложнения основного заболевания: Синдром Кушинга…. Артериальная гипертензия…. Внутримозговое кровоизлияние….
Гипертоническая болезнь, почечная артериальная гипертензия (при хроническом пиелонефрите без ХПН III ст. и уремии), реноваскулярная артериальная гипертензия и некоторые другие заболевания (например, поражение сердца с фибрилляцией предсердий при кардиоэмболическом инфаркте головного мозга) указываются в диагнозе при ЦВБ в рубрике «Фоновые заболевания» (см. клинические рекомендации «Формулировка патологоанатомического диагноза при артериальной гипертензии»).
Важно подчеркнуть, что ни алкоголизм (или хроническая алкогольная интоксикация), ни онкологические и инфекционные или системные заболевания, ни болезни легких, как и многие другие, не могут фигурировать в качестве фоновых заболеваний для ЦВБ.
Диагнозы острых ишемических поражений головного мозга (видов инфарктов, кровоизлияний) устанавливаются до 30 суток от начала заболевания, а при стационарном эпизоде оказания медицинской помощи – и более 30 суток, в зависимости от продолжительности госпитализации. Позже этих сроков указывается диагноз либо последствий перенесенных ЦВБ (коды рубрики I69.-), либо, в зависимости от ситуации, хронических ишемических заболеваний головного мозга или сосудистой деменции. В заключительном клиническом диагнозе целесообразно указывать также и период инсульта.
При летальном исходе ТИА не могут быть указаны в заключительном клиническом, патологоанатомическом или судебно-медицинском диагнозах как основное или коморбидное (конкурирующее, сочетанное) заболевания. Однако они могут фигурировать в заключительном клиническом диагнозе при выписке пациента.
Не используется клинический устаревший термин «малый инсульт (инфаркт)», так как он в значительной степени ассоциируется с лакунарным патогенетическим вариантом ишемического инфаркта головного мозга.
О наличии нарушений мозговых функций свидетельствуют общемозговые (головная боль, нарушение сознания, эпилептические припадки и т. д.), менингеальные (ригидность затылочных мышц, симптомы Кернига, Брудзинского, Бехтерева, Мондонези)..и очаговые (параличи, парезы, афазия, атаксия и др.) симптомы, которые не следует указывать в заключительном клиническом, судебно-медицинском и патологоанатомическом диагнозах.
При инсультах в патологоанатомическом и судебно-медицинском диагнозах необходимо указать конкретный вид, патогенетический вариант (для инфаркта), локализацию и размеры очага поражения головного мозга (по возможности – дату его развития), а при их исходах – такую же характеристику кисты или наличие глиального рубца. Другая его характеристика не требуется, если это не обусловлено конкретными клинико-анатомическими особенностями секционного наблюдения.
В заключительном клиническом диагнозе, в отличие от патологоанатомического или судебно-медицинского, размеры патологического очага могут быть не указаны, однако важно указать артерию, в бассейне которой развился, например, инфаркт головного мозга. Если вовлечена одна артерия используется термин «бассейн» (например бассейн средней мозговой артерии), если вовлечены несколько артерий, используется термин «система» (например система левой внутренней сонной артерии). Также термин «система» может использоваться при невозможности точно указать заинтересованный сосуд (например при инсульте в вертебрально базилярной системе). Однако внутримозговое кровоизлияние привязывать к бассейну конкретной артерии некорректно. В случае данных за разрыв аневризмы или артериовенозной мальформации необходимо указать это в диагнозе.
Важность выделения патогенетических вариантов инфаркта головного мозга подчеркнута в «Порядке оказания медицинской помощи больным с острыми нарушениями мозгового кровообращения» (утвержден приказом Минздрава России от 15 ноября 2012 г. № 000н).
В патологоанатомическом и судебно-медицинском диагнозах рекомендуется не злоупотреблять кодом I63.5 – «Ишемический инфаркт головного мозга, вызванный неуточненной закупоркой или стенозом мозговых артерий», что указывает на недостаточно квалифицированно проведенное вскрытие. При ЦВБ обязательно исследование во время вскрытия основных прецеребральных артерий (внутренней и общей сонной, позвоночных) с указанием тяжести их поражения атеросклеротическим процессом.
Хронические формы ЦВБ могут являться основным или коморбидным заболеванием (и, следовательно, первоначальной причиной смерти) только в случаях присоединения тяжелых осложнений, таких, например, как пневмония, отек головного мозга с дислокационным синдромом и т. д.
При тяжелых внебольничных пневмониях хронические формы ЦВБ не следует указывать как основное заболевание, которым становятся такие пневмонии, а хронические формы ЦВБ записываются в рубрики фоновое или сопутствующие заболевания.
Рубрика «Последствия цереброваскулярных болезней» (коды рубрики I69.-) используется только для регистрации летальных исходов в соответствующие сроки после перенесенного ОНМК (30 суток и более, если летальный исход наступил в пределах одного эпизода госпитализации) и не используется для обозначения хронических ишемических заболеваний головного мозга. Часто это состояние выставляется в рубрике «сопутствующие заболевания» (Примеры 16, 17)
Заключительный клинический диагноз
Основное заболевание: Поздний восстановительный период геморрагического инсульта по типу внутримозгового кровоизлияния в правое полушарие головного мозга (дата развития). Атеросклероз артерий головного мозга.
Источник
➤ Adblock
detector
Источник
“Быть врачем — значит из двух быть сильнее” Швенингер
Типы ишемического инсульта у европейцев
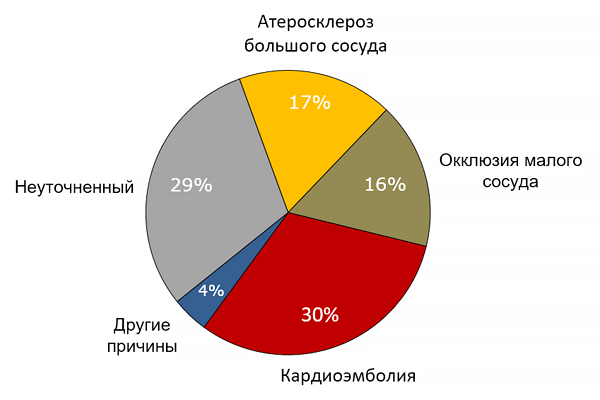
Ornello R. et al. Stroke. 2018;4:814–9.
ОПРЕДЕЛЕНИЕ ИНСУЛЬТА (AHA/ASA)
Инфаркт мозга — смерть клеток головного мозга вследствие ишемии, основанная на:
• патологических, визуальных или других доказательствах ишемического повреждения в определенных сосудистых бассейнах;
• клинических доказательствах ишемического повреждения, основанных на симптомах ≥24 ч или до смерти при исключении других причин.
Ишемический инсульт — эпизод неврологической дисфункции, вызванный локальным церебральным инфарктом.
Клинико-структурные отношения при инфаркте мозга
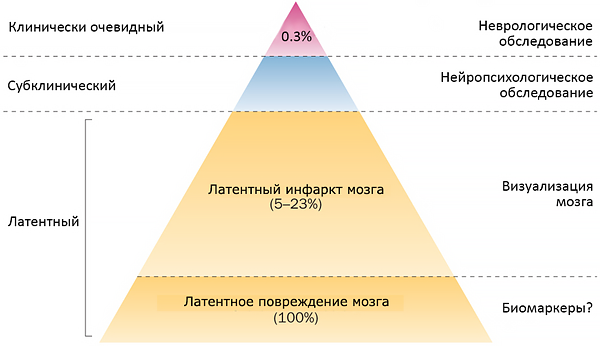
Hassell M, et al. Nat Rev Cardiol. 2013;10:696–706.
ПРИЧИНЫ ИШЕМИЧЕСКОГО ИНСУЛЬТА
• Атеросклероз и тромбоз a. carotis.
• Атеросклероз и тромбоз интракраниальных артерий.
• Артериальные эмболия из атеросклеротических бляшек.
• Поражение мелких внутримозговых артериол (лакунарный инсульт).
• Тромбоэмболии (фибрилляция предсердий, пороки клапанов сердца, инфаркт миокарда, дилатационная кардиомиопатия, открытое овальное отверстие).
Динамика летальности от инсульта в США
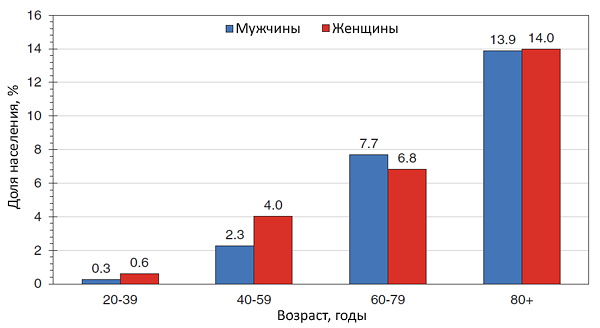
Fang M, et al. Am J Med. 2014;127:608–15.
КЛИНИКА ИНСУЛЬТА (ICSI)
Внезапное появление симптомов:
• Онемение или слабость лица, руки или ноги.
• Спутанность сознания, проблемы речи или понимания.
• Проблемы при ходьбе, головокружение, потеря баланса или координации.
• Проблемы зрения на один или оба глаза.
• Сильная головная боль без очевидной причины.
Тромб в овальном отверстии
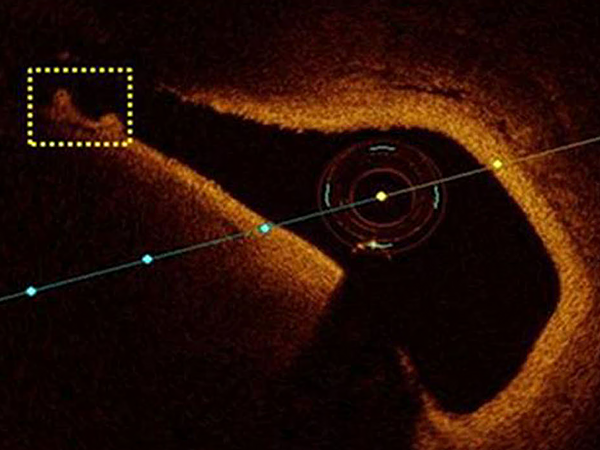
Shang X, et al. Eur Heart J. 2016;37:782.
ДИАГНОСТИКА ИНСУЛЬТА (AHA/ASA; ICSI)
Визуализаия мозга
• Неконтрастная компьютерная томография (КТ): исключение внутричерепного кровоизлияния, опухоли, энцефалита, абсцесса. В типичной ситуции достаточна для диагностики ишемического инсульта.
• Магнитно-резонансная томография (МРТ): исключает внутричерепное кровоизлияние, режим диффузионно-взвешенного изображения (DWI) чаще КТ выявляет ишемическое повреждение, ранее повреждение до 4.5 ч если DWI+ без гиперинтенсивности в режиме FLAIR.
• Оценка окклюзии большой артерии (тромбэктомия): КТ ангиография с перфузией, МРТ ангиография с диффузионно-взвешенной визуализацией ± перфузия.
Другие тесты
• Эхокардиография.
• ЭКГ, мониторирование ЭКГ (≥72 ч).
• Сатурация кислорода.
• Анализ крови включая тромбоциты.
• Гликемия, гликированный гемоглобин.
• Электролиты, азот мочевины, креатинин.
• Протромбиновое время, МНО, АЧТВ.
• Тропонин.
• Липидограмма.
Признаки раннего инфаркта мозга при магнитно-резонансной томографии

Odland A, et al. Scand J Trauma Resusc Emerg. 2015;23:22.
• Догоспитальный диагноз: CPSS, LAMS.
• Тяжесть, прогноз: NIHSS, mSOAR.
• Повторный инсульт: ESRS.
• Кровоизлияние после тромболизива: SEDAN.
• Кровотечения на длительной двойной антиагрегантной терапии: S2TOP-BLEED.
ДИАГНОСТИКА КРИПТОГЕННОГО ИНСУЛЬТА
• Длительное мониторироване ЭКГ (≥72 ч).
• Чреспищеводная эхокардиография: пороки, септальные дефекты, бляшки в грудной аорте.
• Ангиография внутримозговых сосудов.
• МРТ ангиография аорты.
• Диагностика коагулопатий.
Зона инфаркта и гипоперфузии при инсульте
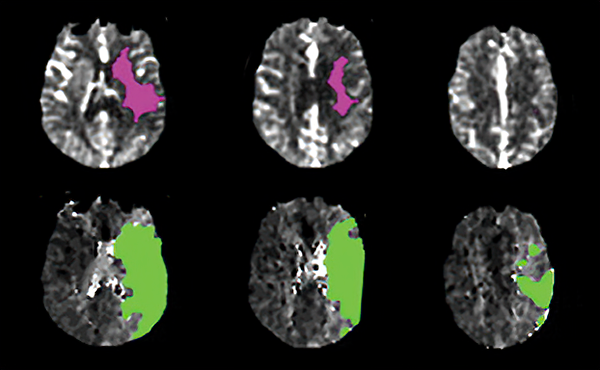
Зоны инфаркта 23 мл (А) и гипоперфузии 128 мл (Б). Albers G, et al. N Engl J Med. 2018.
Длительность мониторинга ЭКГ и частота ФП при криптогенном инсульте
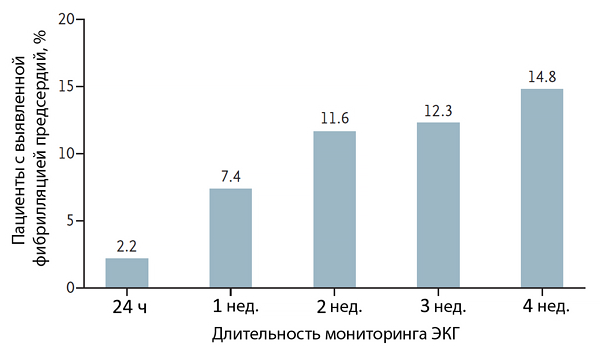
Gladstone D, et al. N Engl J Med. 2014;370:2467–77.
ФОРМУЛИРОВКА ДИАГНОЗА
□ Ишемический инсульт неуточненный (12.03.2020). Госпитальная (аспирационная) пневмония нижней доли справа, тяжелая [I63.9]
□ Ишемический инсульт в бассейне средней мозговой артерии (14:20, 09.04.2020), правосторонний гемипарез. [I63.3]
□ Персистирующая фибрилляция предсердий, инсульт (2012, 2016). [I48.1]
□ Ишемический инсульт (11.2015), ассоциированный с открытым овальным отверстием, тромбозом глубоких вен. [I63.4]
Динамика АД при ишемическом инсульте
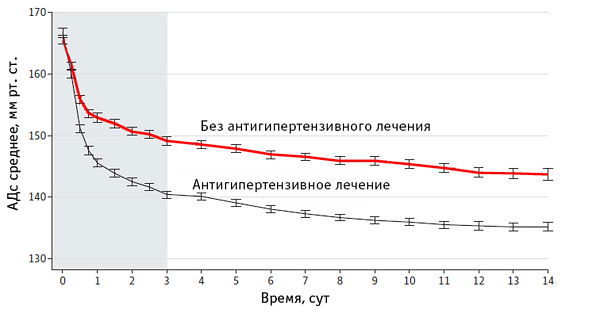
Антигипертензивное лечение при АДc <220 у пациентов с ишемическим инсультом не снижает риска смерти и тяжелой инвалидности. He J, et al. JAMA. 2014;311:479–89.
ЛЕЧЕНИЕ ОСТРОГО ИШЕМИЧЕСКОГО ИНСУЛЬТА (AHA/ASA)
• Тромболизис: до 3–4.5 ч от начала симптомов, алтеплаза 0.9 мг/кг (10% болюс, остальное за 60 мин в/в), тенектеплаза (болюс 0.25 мг/кг). Исходное АД <185/110 мм рт. ст. В 7% большое внутримозговое кровоизлияние.
• Тромбэктомия: окклюзия внутримозгового большого сосуда (внутренняя сонная или 1 сегмент средней мозговой артерии) по КТ/МРТ ангиографии, до 6–24 ч, шкалы NIHSS и ASPECTS ≥6.
• Тромболизис + тромбэктомия.
• Аспирин 325 мг, затем 162 мг/сут (позднее 24 ч после фибринолиза).
• Малый инсульт (NIHSS ≤3–5): аспирин 75 мг/сут до 21 сут + клопидогрел 300 мг и далее 75 мг/сут до 90 сут (CHANCE) или аспирин 300 мг, затем 75–100 мг/сут + тикагрелор 180 мг однократно и далее 90 мг дважды до 30 сут (THALES)..
• Симптоматическая терапия: оксигенация (>94%), контроль АД, антипиретики, антиконвульсанты, антибиотики при госпитальной пневмонии (не для профилактики при дисфагии), профилактика тромбоза глубоких вен.
• Препараты с предполагаемым нейропротективным действием не рекомендуются.
ТАКТИКА ЛЕЧЕНИЯ ИШЕМИЧЕСКОГО ИНСУЛЬТА
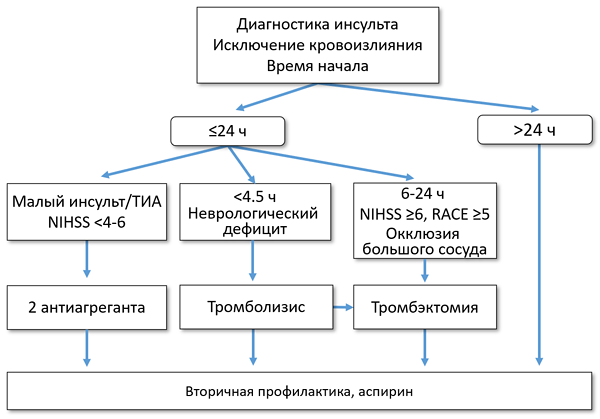
Powers W. N Engl J Med. 2020;3:252–60.
РЕАБИЛИТАЦИЯ ПОСЛЕ ИНСУЛЬТА
• Лечебная физкультура.
• Массаж.
• Восстановление речи.
• Психотерапия.
• Социальная и трудовая адаптация.
Тромбэктомия

Тромбэктомия может улучшить функциональные исходы (ESCAPE; EXTEND-IA; HERMES; MR CLEAN).
ВТОРИЧНАЯ ПРОФИЛАКТИКА ИШЕМИЧЕСКОГО ИНСУЛЬТА (AHA/ASA)
• Аспирин 75–100 мг, клопидогрел 75 мг при атеротромбозе.
• Антикоагулянты при тромбоэмболии: в течение 14 сут от начала инсульта без аспирина (нет инфаркта миокарда, стента).
• Механические клапаны: добавить к антикоагулянтам аспирин 75–100 мг (при адекватном лечении увеличить дозу аспирина до 325 мг или повысить целевое МНО).
• Антигипертензивная терапия.
• Статины (снижают риск инсульта и сердечно-сосудистых событий): розувастатин 20–40 мг, аторвастатин 80 мг.
• Отказ от курения.
• Каротидная эндартерэктомия или ангиопластика при стенозе >50%.
• Закрытие открытого овального отверстия (с аневризмой) ± аспирин, антикоагулянты при отрытом овальном отверстии (!?).
Эндоваскулярное лечение тандемной окклюзии
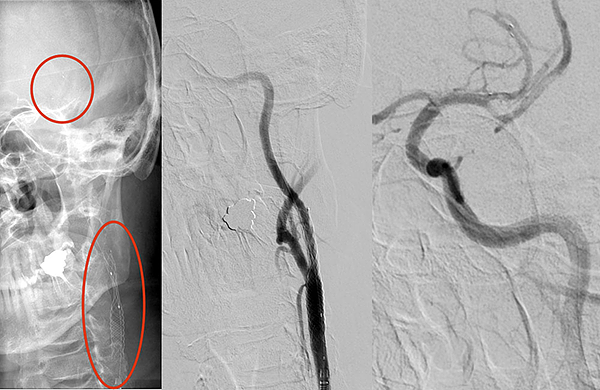
Стентирование внутренней сонной артерии и тромбэктомия левой средней мозговой артерии (Psychogios M, 2019).
ПЕРВИЧНАЯ ПРОФИЛАКТИКА ИШЕМИЧЕСКОГО ИНСУЛЬТА (AHA/ASA)
• Эффективность скрининга асимптомного каротидного стеноза не установлена (USPSTF).
• Физические нагрузки умеренной-высокой интенсивности ≥40 мин 3–4 раза в нед.
• Отказ от курения.
• Средиземноморская диета.
• Статины у пациентов высокого риска (≥7.5–10% за 10 лет) и ХС ЛНП ≥1.8–2.6 ммоль/л.
• Антигипертензивная терапия: ≥140/90 мм рт. ст.
• Антикоагулянты при ФП с высоким риском тромбоэмболий.
• Дезагреганты: каротидный стеноз, биопротезы клапанов, пациенты (женщины) высокого риска (≥10%) с диабетом.
• Каротидная эндартерэктомия или ангиопластика: возможны при стенозе ≥70%.
Источник
