После инсульта состояние глубокого сна

Кровоизлияние в мозг, обусловленное разрывом внутримозговых сосудов в связи с заболеваниями сосудов мозга (геморрагический инсульт), либо нарушение мозгового кровообращения с повреждением ткани головного мозга, изменениями его функций вследствие затруднения или прекращения поступления крови к тому или иному отделу (ишемический инсульт) могут заканчиваться комой.
Такое состояние человека чаще всего имеет пессимистический прогноз. Кома при инсульте головного мозга может закончиться летальным исходом в течение нескольких дней или часов либо длительным реабилитационным периодом после выхода из нее. Сколько же дней при инсульте продолжается кома?
Что такое кома и признаки ее возможного наступления
Кома в переводе с древнегреческого языка означает «глубокий сон». Человек, который впадает в нее, и правда похож на того, кто спит. Кома развивается в результате глубокого торможения в коре головного мозга вследствие острого нарушения кровообращения в головном мозге. Кома после инсульта – это угрожающее жизни человека состояние, когда он не реагирует на внешние раздражители, его зрачки сужены и никак не откликаются на свет. При этом рефлексы глотания и дыхания часто не нарушены, особенно при мозговой коме, в связи с чем человек, который впал в кому, может обойтись без зондового питания. При этом у него происходят самопроизвольные испражнения.
Кроме того, в отличие от обморока, клинической смерти и глубокого сна, кома при инсульте характеризуется длительным бессознательным состоянием, когда происходит нарушение температурной регуляции, уменьшение или учащение пульса, еле заметное биение сердца.
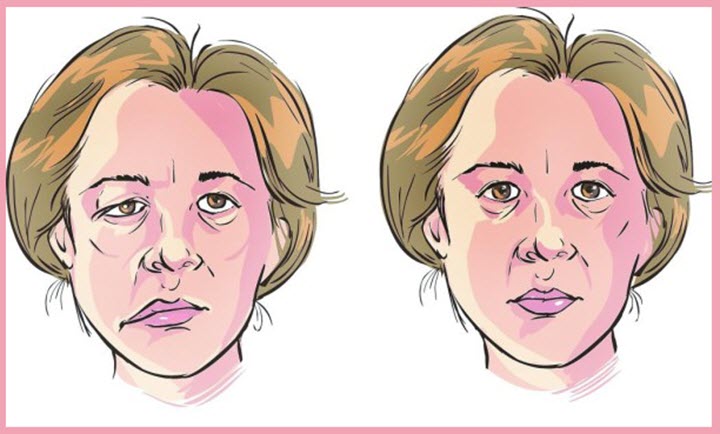
Иногда есть вероятность предугадать наступление комы по таким признакам:
- Человек постоянно зевает, у него наблюдается повышенная сонливость.
- Начинаются сильные приступы головокружения.
- Человек, впадающий в кому после инсульта, теряет координацию движений, у него путается сознание, нарушается речь.
- Происходит онемение конечностей и покалывание в некоторых частях тела.
- Учащается дыхание.
- Появляется слабость.
Вовремя обратив внимание на основные признаки приближающейся комы, можно увеличить свои шансы выжить, а также получить оптимистический прогноз протекания заболевания.
Стадии развития комы при инсульте
Прежде, чем ставить дальнейшие прогнозы относительно здоровья пациента, необходимо выявить степень тяжести коматозного состояния. В результате возникновения инсульта кома может развиться моментально быстро (от нескольких минут до нескольких часов) и медленно (от нескольких часов до нескольких дней). Существуют такие стадии пребывания в коме после инсульта:
- Первая стадия характеризируется сравнительно небольшим повреждением клеток мозга, торможением реакций при сохранении рефлексов или полной потерей сознания. Человек может глотать, переворачиваться, производить несложные действия. Происходит подавление нервной системы, может наблюдаться расходящееся косоглазие. При этой степени медики дают положительные для выздоровления прогнозы.
- При второй стадии больной погружен в глубокий сон с полным отсутствием реакций на болевые ощущения, возможны непроизвольные испражнения, кожные рефлексы отсутствуют. Могут происходить судороги, наблюдается шумное неравномерное дыхание. Шансы выжить очень малы.
- Основными признаками третьей стадии являются: отсутствие реакции зрачков на свет, понижение температуры тела и артериального давления, аритмия. Такое состояние вызвано обширным кровоизлиянием в отделы головного мозга и, как правило, оно заканчивается летальным исходом.
- На четвертой стадии происходит резкое снижение артериального давления, уменьшение температуры до критического уровня, дыхание становится нерегулярным. Такое состояние человека несопоставимо с жизнью, так как начались необратимые процессы и большая часть мозга не подлежит возобновлению. Выйти из комы после инсульта на этой стадии просто нереально. Как правило, четвертая стадия приводит к летальному исходу.

Шансы выхода больного из комы
Очень часто люди задают такие животрепещущие вопросы: сколько дней может продолжаться кома при инсульте? можно ли вывести человека из комы? Как правило, определить, как долго будет длиться коматозное состояние больного, нельзя. В большинстве случаев возможен летальный исход либо переход человеческого организма в вегетативное состояние. Однако бывают ситуации, когда человек не только вышел из коматозного состояния, но и смог частично восстановиться. Шанс на реабилитацию функций головного мозга во многом зависит от таких факторов, как:
- обширность поражения;
- стадия тяжести развития коматозного состояния и ее длительность;
- интервал периода от развития комы до момента оказания медицинской помощи;
- область мозга, которая была поражена.
Минимальный период пребывания пациента в коме составляет от 2 часов до 6 – 10 дней. В среднем коматозное состояние может продолжаться от 10 дней до двух недель, однако существует много случаев, когда пациент может впасть в глубокую кому, иногда до нескольких лет. Прийти в себя и возобновиться практически невозможно при наличии таких факторов:
- Омертвление клеток головного мозга.
- Состояние глубокого сна после повторного инсульта.
- Пожилой возраст больного от 70 лет.
- Полное отсутствие какой-либо реакции на внешние раздражители.
- Спазмы конечностей, которые продолжаются в течение 2 – 3 дней.
При коме после геморрагического инсульта происходит отек мозга, в результате чего через несколько дней наступает смерть. При ишемическом инсульте у пациента намного больше шансов выжить и выйти из комы. Подробную информацию о состоянии пациента можно получить, сделав необходимый анализ крови, компьютерную диагностику и МРТ. Чем дольше человек пребывает в коматозном состоянии, тем меньше шансов на быстрейшее выздоровление и реабилитацию. Очень часто изменения в организме бывают необратимыми.
Уход за пациентом в коме
Никогда неизвестно наперед, как долго придется ухаживать за больным, впавшим в коматозное состояние. Поэтому очень важно наладить уход за ним. Особая роль отводится питанию, которое пациент получает через зонд. Отличным вариантом является детское питание в жидком виде или переработанные с помощью блендера продукты. Кроме того, во избежание появления ран, пролежней, больного каждый день необходимо обрабатывать специальным раствором либо мылом, расчесывать волосы, очищать ротовую полость влажными салфетками, важно также менять расположение пациента, переворачивать его. Все эти функции выполняет специально подготовленный медицинский персонал. При необходимости больного могут подключить к искусственной вентиляции легких, специальному монитору, который будет выводить основные показатели жизнедеятельности организма —пульс, давление. Больному в коматозном состоянии, как правило, прописывают антибиотики в целях защиты его от инфекций. Также очень важно, чтобы в организм пациента поступали все необходимые для жизнедеятельности организма витамины и микроэлементы.

Реабилитация больного после выходы из комы
Насколько легкой не была бы стадия коматозного состояния, возобновиться полностью могут лишь 10 % пациентов. Огромную роль при выходе больного из комы играет помощь родных и близких, которые должны вселить в него веру в скорейшее выздоровление, мотивировать, помогать во всем, делать массаж, создать дружеский, благоприятный для оздоровления микроклимат. Забота и внимание самых близких людей могут творить чудеса. Определить момент выхода из коматозного состояния можно по таким признакам:
- начинают открываться глаза. Пациент может на какое-то время их открыть и опять закрыть. На этой стадии он еще не может управлять взглядом. По своей сути, это еще вегетативное состояние пациента;
- пациент лежит с открытыми глазами и может фиксировать свой взгляд на определенных предметах;
- больной начинает различать людей, что заметно по эмоциональному восприятию родственников, близких, учащению пульса, мимике. Если поражено правое полушарие, то идентификация будет происходить намного хуже;
- человек понимает направленную к нему речь, может выполнять определенные команды;
- начинается восстановление речи. Если присутствует разрушительный процесс в левой части мозга, то эта функция будет возвращаться намного дольше;
- появляется функция глотания, реакция на внешние раздражители, пациент рефлекторно двигает конечностями и головой;
- могут возникать галлюцинации, пациент начинает бредить.
Выводить пациента из комы необходимо очень медленно и постепенно. Процесс восстановления происходит долго, и здесь нужно время и много усилий, как моральных, так и физических. Самое главное — приостановить возможный повтор инсульта и избежать необратимых последствий.
Чтобы не оказаться в глубоком сне, необходимо очень бережно относиться к своему организму, вести здоровый образ жизни, рационально питаться, много бывать на свежем воздухе, заниматься физическими упражнениями, проходить профилактические осмотры каждый год, запомнить основные признаки возникновения инсульта и вовремя обращаться к специалистам.
Источник
Родственники людей, перенесших инсульт, часто замечают: сон в восстановительный постинсультный период у больного резко меняется. Ночью человек едва дремлет, часто просыпается. Днем же большую часть времени глубоко спит. В период бодрствования пребывает в полусонном состоянии.
Разберемся, чем вызвана постоянная сонливость после инсульта, как врачи объясняют такое состояние, и может ли оно пагубно повлиять на и так слабое здоровье пациента, перенесшего тяжелый мозговой кризис. Также предлагаем рассмотреть основные методы нормализации сна пациентов в постинсультный период.
Ишемический инсульт — настоящая катастрофа для мозга. В результате закупорки сосуда значительные области коры и подкорковых структур перестают получать кислород, а также другие необходимые для нормальной жизнедеятельности элементы. Нервные клетки очень чувствительны. Даже 2–3-хминутное «голодание» ведет их к гибели.
Смерть огромного количества клеток мозга влечет за собой серьезные нарушения в работе организма, которым этот мозг управляет. Отсюда — проблемы с речью, парезы, параличи, которые возникают у пациентов после инсульта. К аналогичным нарушениям относят и сбои в циркадном ритме, депрессии и другие неврологические проблемы.
Полноценный здоровый сон — одно из важнейших условий продуктивного восстановления пациента после инсульта. В идеале больной должен спать 8–10 часов в ночное время. 2–3 часа можно уделить дневному отдыху.
В остальное время пациент должен бодрствовать. Даже прикованным к постели людям показаны простейшие физические упражнения для постепенного восстановления двигательной и речевой функций. Первое время они выполняются с помощью и под наблюдением врачей-реабилитологов. По мере выхода из кризиса — пациентами самостоятельно.
Однако в 50–60% случаев в период реабилитации после инсульта наблюдаются существенные отклонения сна.
Больной почти весь день спит. В небольших промежутках между сном находится в сумеречном состоянии. Врачи считают это тревожным симптомом, который может свидетельствовать о слишком глубоком повреждении мозга.
В качестве основных причин повышенной сонливости при инсульте врачи выделяют:
- Глубокое нарушение мозгового кровообращения
Сразу после инсульта происходит «естественное» (то есть обусловленное кислородным голоданием и гибелью клеток мозга) нарушение цикла сон–бодрствование. Первые 6 часов больные обычно вообще не спят. В следующие сутки–трое постепенно начинает восстанавливаться сначала медленный, затем быстрый сон со сновидениями.
К концу первой недели после инсульта естественное соотношение медленного и быстрого ночного сна восстанавливается на 80–90%. Если же этого не происходит, пациент продолжает после инсульта спать и днем, и ночью, у него мало шансов на полноценную реабилитацию всего организма.
По данным ВОЗ, в России из сотни тысяч пациентов, переживших инсульт, 175 человек гибнут. 60% выживших остаются парализованными и/или имеют серьезные нарушения умственной деятельности. Наблюдение за восстановлением циркадного ритма как раз и дает возможность с большой точностью прогнозировать, вернется пациент к нормальной жизни или нет.
- Преклонный возраст пострадавшего
Самые тяжелые случаи приходятся на преклонный возраст. После 65–70-ти даже у здорового человека появляются проблемы со сном. Это обусловлено гормональными изменениями в организме: уменьшением выработки гормонов роста, половых гормонов и пр. Если в добавок к этому происходит еще и инсульт, пациент практически обречен на тяжелые нарушения циркадного ритма с навязчивой дневной сонливостью. Соответственно, весь процесс реабилитации протекает у него медленней, чем у человека среднего или молодого возраста.
Все эти причины лишний раз доказывают: сонливость после инсульта — не случайность, а обусловленная происходящими в организме негативными процессами закономерность.
- Депрессия
Инсульт — серьезная травма не только для физического здоровья, но и для психики человека. Больной после приступа ощущает себя беспомощным, разбитым. Его преследуют мысли о бессмысленности дальнейшего существования.
Все это приводит к депрессии. Тревожные мысли не дают уснуть ночью. Днем измученный организм одолевает навязчивая сонливость. Получается замкнутый круг: приступ (инсульт) приводит к нарушению сна, а оно — к невозможности нормальной реабилитации после инсульта.
В постинсультный период у пациентов встречается несколько основных нарушений сна:
- инсомния;
- апноэ;
- нарушение циркадных ритмов.
Выражается в регулярных нарушениях процесса засыпания. Пациент может с трудом засыпать вечером, ночью спать очень поверхностно, а просыпаться очень рано. Естественно, организм при таком режиме вообще не отдыхает. В результате пациент весь день дремлет или находится в полусонном состоянии. Диагноз «инсомния» ставят, если описанная картина наблюдается 3 и более ночей в неделю. Бессонницу обычно сопровождает раздражительность, ухудшение памяти, слабость, повышенная утомляемость. Последствия инсомнии — слишком медленный процесс реабилитации после инсульта, когнитивные нарушения, повышение риска заболеваний сердца, сосудов.

У постинсультных больных встречается очень часто. Выражается апноэ во временной остановке дыхания во сне, которое приводит к недостаточной вентиляции легких и повторному кислородному голоданию (гипоксии) мозга.
Зафиксировать момент остановки дыхания можно лишь в том случае, если у постели больного кто-то дежурит круглосуточно. Однако делать это совсем не обязательно. Характерные признаки апноэ — храп во сне и дневная сонливость постинсультного пациента.
Нарушение дыхания часто встречается у людей с разными неврологическими заболеваниями, травмами головы, эпилепсией, инсультом. Одно из грозных последствий апноэ — развитие артериальной гипертензии, что совершенно нежелательно в период реабилитации после инсульта.
Смена периодов сна в ночное время и бодрствования — в дневное определяется циркадными ритмами. Последние представляют собой сложный механизм, регулирующийся гормональной системой, которая так или иначе реагирует на присутствие/отсутствие солнечного света.
Гибель нервных клеток после инсульта приводит к сбою циркадных ритмов.
Результат этого — сонное состояние пациента днем и бессонница — ночью. Как конкретно происходит это нарушение при гипоксии мозга и поддается ли оно коррекции, пока досконально не знают ни неврологи, ни специалисты по инсульту.

Нормализация сна — одно из важнейших условий более быстрой и качественной реабилитации после инсульта. Она помогает предупредить болезни сердца и ухудшение состояния сосудов. Позволяет по максимуму (насколько это возможно) сохранить когнитивные функции. Дает пациенту надежду на полное выздоровление.
Неврологи предлагают несколько способов, как нормализовать качество и продолжительность сна постинсультных больных:

- Медикаментозное лечение. Назначает только лечащий врач, исходя из симптоматики и диагноза пациента.
- Обеспечение посильной физической нагрузки. Позволяет потратить в течение дня определенный запас энергии и элементарно устать. К вечеру усталость естественным образом вызывает глубокий ночной сон.
- Когнитивно-поведенческая психотерапия. Это курс из 6–8 встреч с психотерапевтом, во время которых больной обучается настраиваться на дневное бодрствование и расслабляться перед ночным сном.
- Уменьшение калорийности питания. Тяжесть в желудке вызывает сонливость днем, а ночью мешает нормально уснуть.
- Соблюдение режима приемов пищи. Ужин — не позднее, чем за 3–4 часа до сна.
И очень важно, соблюдение гигиены сна! В комнате, где спит пациент, должно быть слегка прохладно. Больному нужно помочь принять максимально удобное положение. Необходимо исключить все раздражающие факторы: громкую музыку, обсуждение каких-то будоражащих тем и прочего.
Соблюдение всех этих правил и точное следование рекомендациям лечащего врача поможет пациенту быстрее восстановить здоровый сон. Тот, в свою очередь, станет залогом более быстрой и продуктивной реабилитации после инсульта, возврата к нормальной жизни.

Смотрите фотографии сделанные в наших пансионатах. Фотографий много и смотреть их интересно!

Живые видеоролики из наших пансионатов. Большая коллекция для просмотра!
Источник
Инсультом называется нарушение кровоснабжения мозга. В результате мозг человека или катастрофически голодает от прекратившегося поступления крови, или, наоборот, перегружается от кровоизлияния.
Разумеется, после такого тяжелого удара организм человека долго восстанавливается, а в некоторых случаях не восстанавливается вообще: всего 20% переживших инсульт не получают ту или иную степень инвалидности. В частности, у большинства выживших после удара нарушается режим сна.
Причины сонливости
 Очень часто родственники и близкие не могут понять, почему после инсульта больной всё время спит.
Очень часто родственники и близкие не могут понять, почему после инсульта больной всё время спит.
На самом деле для тревоги нет причин – таким образом организм пытается восстановиться после мозговой катастрофы.
Поэтому в постоянном сне нет ничего настораживающего.
Подробнее рассмотрим причины, почему так происходит.
Врачи выделяют три основных фактора, влияющих на режим дня после перенесенного инсульта:
- Не восстановившееся кровообращение в организме. Мозг, от работы которого зависит практически все в организме, должен своевременно обновлять кровь; если этого не происходит, он подает соответствующие сигналы организму. Выброс гормона кортизол, отвечающий за стрессовые состояния, уменьшение выработки серотонина — главного «успокаивающего» гормона, — все это ухудшает сон. Человек начинает просыпаться на любой шорох, из-за чего организм не успевает полноценно отдохнуть. В результате длительность сна увеличивается.
- Депрессивное состояние у пациента. Депрессией, возникшей по физиологическим причинам, является нарушенный обратный захват серотонина. Это означает, что уровень этого важного для спокойствия гормона сильно падает, и человек становится апатичным. В связи с этим нередко на фоне депрессивных состояний развиваются суицидальные мысли. Ухудшившееся состояние, повышенная тревожность и подобные им факторы бьют по иммунитету и качеству сна, что в результате приводит к дневной и очень длительной дрёме.
- Возраст. Если пациенту больше 60-ти лет, перенесенный инсульт ослабляет и без того изношенный организм. В результате накопившиеся в организме физиологические недостатки, такие как тахикардия, недостаток кальция в костях и так далее, лишь обостряются. Организму нужно больше времени на восстановление, из-за чего переживший инсульт может спать по 12-14 часов в сутки.
Обратите внимание: причин, по которым у больного изменился режим сна, может быть значительно больше. Часто он сбивается из-за повышенного стресса, из-за непривычного расписания в больнице, из-за отказа от прежнего рациона и так далее.
Единственное, что действительно поможет правильно определить причину нарушения — это консультация с врачом. Правильная диагностика, в свою очередь, поможет наискорейшим образом поправить режим пациенту.
Природа гиперсомнии и бессонницы
 После перенесенного инсульта часто бывает, что больной страдает или от гиперсомнии (чрезмерного желания заснуть), или от бессонницы.
После перенесенного инсульта часто бывает, что больной страдает или от гиперсомнии (чрезмерного желания заснуть), или от бессонницы.
Гиперсомния характеризуется очень длительным сном (12-14 часов в сутки), а также непреходящим желанием заснуть.
Так, например, больной может задремать в самых неподходящих для этого ситуациях — в супермаркете, у плиты на кухне и так далее.
Явление гиперсомнии — естественная реакция организма на перенесенный стресс.
Сон необходим организму для очистки клеток от их же отходов в процессе бодрствования. Это касается в первую очередь тех клеток, что находятся в мозге, т. к. именно в этом отделе организма происходит наибольшая работа на клеточном уровне.
Так вот после инсульта организм перестает понимать, насколько «загрязнен» мозг: из-за нарушенного кровообращения мозг может думать, будто каналы забиты продуктами деятельности клеток, тогда как на самом деле это неправда. Он выделяет мелатонин (гормон сонливости), и человек хочет спать.
Нередко вместо аномально долгого сна появляется бессонница. Причины в этом случае немного другие: ощущая опасность, мозг чересчур активизирует миндалину, отвечающую за агрессию, защиту и так далее. Мозгу сложно понять, что причина стрессового состояния вовсе не вне, а внутри самого организма, поэтому он реагирует как бы на «внешнего» врага.
Вкупе с естественными переживаниями и депрессивными состояниями больного, миндалина становится активной еще больше. И больной из-за этого крайне плохо засыпает и часто не спит по ночам.
Важно. Помимо вышеуказанного, плохое кровообращение напрямую влияет на желание спать. Если человек пережил недостаток кровообращения, его может клонить в сон, т. к. в состоянии сна организм потребляет меньше ресурсов на поддержание жизнедеятельности. Другими словами, организм так защищается.
Если же больной подвергся кровоизлиянию, временно сохраняющийся избыток крови в черепной коробке приводит к чрезмерному возбуждению нервных тканей. Как результат — бессонница.
Как нормализовать состояние?
 Комплекс процедур, направленных на восстановление организма после инсульта, называются реабилитационными.
Комплекс процедур, направленных на восстановление организма после инсульта, называются реабилитационными.
Их суть сводится к комплексному восстановлению поврежденных тканей, повышению тонуса и устранение причин, предположительно повлекших за собой инсульт.
Провести реабилитацию нетрудно, если понимать причины болезни.
Врачи советуют следующие способы помочь родственнику, получившему удар:
- Понизьте температуру в комнате и обеспечьте циркуляцию кислорода: проветривайте комнату, поставьте кондиционер. Доступ к кислороду улучшит циркуляцию крови, а невысокая температура не допустит чрезмерной нагрузки на сердце. Проветривать лучше всего каждый час в течение 5-10 минут; зимой — в течение 2-4 минут.
- Еда также не должна быть слишком горячая. Кроме того, стоит избегать жирной или острой пищи. Правильная работа пищеварительного тракта напрямую сказывается на самочувствии больного. Горячая пища дополнительно нагружает и тракт, и сердце, что неблагоприятно влияет на здоровье пациента.
- Если больной не может самостоятельно переворачиваться во сне, помогите ему и периодически меняйте его положение. Это улучшит качество сна, благодаря чему режим дня со временем может прийти в норму. Более того, удобная постель, подушка и тому подобное не менее важны для улучшения состояния больного. Если же не помогать перенесшему инсульт, некоторые части тела после долгого сна в одной и той же позе могут «затечь», что означает нарушенное кровообращение. Это никак не поможет выздоровлению.
- Успокаивающие процедуры: слушание неагрессивной музыки, принятие ванн, прогулки в парке. Процедуры не только уменьшают стресс, испытываемый больным, но и обеспечивают физическую активность, лучшую циркуляцию крови и доступ к кислороду.
- Массаж и развивающая гимнастика. Физическая активность (с учетом возможностей больного), а также массажи помогают крови лучше циркулировать по организму, что частично компенсирует пережитое острое нарушение. Кроме того, упражнения повышают тонус и не дают человеку погрузиться в апатичное состояние (это очень важно, т.к. апатия часто служит началом затяжной депрессии).
- Отказ от всех вредных привычек. Разумеется, злоупотребление алкоголем или курение табачных изделий крайне негативно влияют на здоровье. Нельзя не отметить также то, что именно курение и алкоголь часто становятся прямой или косвенной причиной инсульта. Поэтому сохранять вредные привычки после удара категорически запрещается, как бы сильно не хотелось обратного.
Таким образом, главным способом победить нарушенный режим сна остается чуткость и обеспечение спокойствия. Сон нормализуется, если окружить пациента заботой и тишиной.
Нельзя также забывать, что забота родственников и/или близких людей — это дополнительный фактор, снижающий уровень кортизола (гормона стресса) в крови. Уже одно это положительно скажется на здоровье больного. Если к тому же последовать другим нашим рекомендациям — обеспечению холодного, насыщенного кислородом воздуха, подача негорячей еды и т.д. — шансы на полную реабилитацию возрастают многократно.
Полезное видео по теме:
Источник
