После инсульта поддерживающая терапия


Способ лечения инсульта подбирается врачами в зависимости от периода патологии. Для каждой стадии своя терапия, комплекс препаратов и методик. Отрезок времени прошедший после начала приступа – важный фактор, указывающий на процесс деструктивных изменений в мозговых тканях. Если прошло до трех часов от момента криза, то вероятность полного излечения 90%.
Стадии инсульта
Степени ишемического поражения:
- Сверхострый – первые 180 минут. Проводится интенсивная терапия для регенерации клеток мозга, и нормализации жизненных показателей.
- Активный – от трех дней до 4 недель.
- Раннее восстановление – от месяца до полугода.
- Позднее восстановление – от полугода до года.
- Остаточный период – от года до трех лет.
На каждой стадии инсульта назначается отдельная схема лечения.
Лечение инсульта препаратами в стационаре

Чтобы пациент восстановился как можно быстрее назначают лекарственные препараты с разным действием. Терапевтический план составляется лечащим врачом-неврологом по индивидуальной схеме. После ее можно менять под наблюдением участкового доктора. Типы применяемых лекарств:
- Ноотропы и нейропротекторы – ускоряют обменные процессы в тканях и клетках мозга.
- Нейролептики, антисудорожные, успокоительные – снимают симптоматические проявления после инсульта.
- Антикоагулянты и антиагреганты – нормализуют состояние крови, препятствуют образованию тромбов.
- Средства для нормализации АД.
- Поливитамины, БАДы.
Ноотропы и нейропротекторы
Эти препараты показаны при всех видах инсульта. Они регенерируют нейронные сети, восстанавливают нейроцитарорную структуру, защищают нервные клетки от последствий кислородного голодания. У пациента нормализуются когнитивные и двигательные функции, улучшается речь. К группе ноотропных средств относятся: «Ноотропил», «Семакс», «Глицин».
Вместе с этой группой лекарств прописывают витаминные комплексы с витаминами В. Они ускоряют процесс восстановления. Их колят внутримышечно или внутривенно около 7 дней, а затем назначают в периоральной форме (таблетки). Это «Нейрорубин», «Мильгамма» и.т.д. Схема назначения: 2 мл «Мильгаммы» раз в сутки в течение недели, далее уколы заменяются драже. Длительность приема витаминов и ноотропов не менее четырех недель.
Вазоактивные средства
Препараты, нормализующие тонус сосудов, так же необходимы при лечении инсульта в острой и восстановительной стадии. Назначают курс:
- «Инстенона»;
- «Вазорбала»;
- «Трентала»;
- «Кавинтона».
Учтите, что вазоактивные средства можно принимать только по врачебному назначению даже в таблетках. Невролог смотрит на тип перенесенного заболевания, осложнения, и общее состояние организма.
Лечение после инсульта включает в себя медикаментозную терапию и другие реабилитационные методы. Инсультники принимают ноотропные и антиагрегантные средства для нормализации артериального давления и уровня глюкозы в крови. В этот период важно не допустить рецидива инсульта, который происходит если не принимать назначаемые препараты. Последствия рецидива более тяжелые и с трудом поддаются лечению.
Список лучших препаратов для лечения инсульта
Самые действенные лекарства для лечения и восстановления после поражения:
- «Мексидол» — Опытные неврологи рекомендуют лечить инсульт Мексидолом. Он не имеет ноотропического действия, но дает хорошие результаты при применении в острой стадии инсульта. Это обусловлено свойством защищать нейроны от гипоксического воздействия. В стационарных условиях назначают «Мексидол» в ампулах. В терапии дома назначают таблетки в дозировке – 2 раза в сутки, в течение месяца.
- «Глиатилин», «Холин» — назначается в острой и восстановительной стадии инсульта. Наиболее результативен при ишемической форме. Средство уменьшает риск образования дегенеративных поражений головного мозга, которые могут привести к необратимым последствиям. Он увеличивает приток крови к клеткам мозга, помогает им регенерироваться. Курс лечения 3-6 месяцев.
- «Цераксон», «Цитиколин» — активизирует обменные процессы в нервных клетках. Препарат уменьшает мозговой отек, что предотвращает риск серьезных нарушений в работе органа, и способствует излечению на любой ступени инсульта.
- «Актовегин» — лекарство применяется диабетиками. И помогает при лечении последствий инсульта. Если использовать «Актовегин» и «Кортексин» вместе, то происходит укрепление защитной системы структур головного мозга, больной восстанавливается быстрее и снижается риск рецидива.
- «Мидокалм» — средство из группы миорелаксантов. Рекомендуется неврологами для избавления от мышечного перенапряжения, которое является последствием инсульта.
- «Трентал» — эффективное сосудоукрепляющее средство, стимулирует кровообращение в пораженных участках тела.
- «Инстенон» – лекарство комплексного воздействия, действующий как вазоактивный и одновременно стимулирующий препарат для мозговых структур. В стационаре проводится внутривенно, через капельницы. Далее назначают периорально – три пастилы ежедневно, в течение шести недель. Еще одно средство – «Кавинтон». Его используют в активном и реабилитационном периоде лечения.
Лечение в домашних условиях
Нетрадиционная медицина так же помогает лечить инсульт, используется как вспомогательное средство. Народные средства помогают контролировать артериальное давление, нормализуют кровообращение, обогащают состав крови. Использовать их нужно только в комплексе с медикаментозным лечением, и после консультации с врачом. Заменять традиционную медицину травами нельзя.
Реабилитация включает в себя лечебные упражнения для восстановления двигательных функций, укрепляющий массаж, логопедические занятия и другие способы. Рекомендуется плавание, прогулки, любые спортивные занятия с умеренной физической нагрузкой.
Методика ЛФК при инсульте

При ограниченной подвижности перенесшим инсульт нужно заниматься лечебной физкультурой ежедневно. При параличе упражнения выполняются в пассивной форме, то есть с помощью другого человека. Начинать нужно со сгибательно-разгибательных манипуляций на конечности. Важно проработать суставы: руки, ноги, пальцы. Укрепить мышцы и восстановить кровоток в пораженных конечностях. Кроме того, пассивные занятия предотвращают появление пролежней и кожных ран характерных для лежачих больных.
Как только больной начнет принимать сидячее положение пора приступать к активной лечебной физкультуре. Инсультник должен делать наклоны и повороту из стороны в сторону, махи руками, сгибание разгибание верхних и нижних конечностей, повороты головы вправо и влево.
Затем начинают разработку подвижности корпуса. Пациент встает с опопрой на ноги, важно ощущать их. После нужно попеременно напрягать и расслаблять пальцы. Затем переходят к обучению стойки без опоры и ходьбе. Для усиления эффекта упражнения сочетают с массажем и терапевтическими ваннами. Так мышцы и суставы становятся более гибкими, уходит боль и напряжение.
Главное соблюдать все советы врача-невролога и принимать препараты строго по прописанной схеме. Другие методы реабилитации так же должны проводиться под контролем специалиста.
Источник
Группы лекарств после острого нарушения мозгового кровообращения
Миорелаксанты
Группа лекарств, способствующая восстановлению двигательной активности и снятия тонуса мышц. Препараты назначают через 2-3 месяца после купирования приступа, так как в этот период у пациента начинаются спазмы и судороги. Способность двигаться частично теряется либо становится невозможной.
Препараты после инсульта для восстановления группы Миорелаксанты помогают снять гипертонус частично или полностью, а также устраняют присутствующие в этом состоянии режущие боли.
Стоит отметить, что данные лекарства не приведут к полному восстановлению, после пройденного курса лечения гипертонус может вернуться обратно.
Далее следует начинать физическую реабилитацию.
Антидепрессанты
После перенесённого приступа жизнь человека полностью меняется. Невозможность самому себя обслуживать, двигаться, совершать действия, которые раньше были привычными и доступными, многих пациентов вводит в депрессию и апатичное состояние.
В этом случае, под строгим наблюдением врача, назначаются антидепрессанты и психотропные. Ведь настрой больного на выздоровление важен в той же мере что и прописанное лечение. Эту группу лекарств назначают по статистике 80%, остальные 20% остаются в бодром расположении духа, готовые восстанавливаться и не нуждаются в дополнительных мерах.
Антиконвульсанты
Назначают для снижение судорожных приступов. Данную группу лекарственных препаратов должен прописать и взять на полный контроль лечащий врач. Лекарство вызывает сонливость, частые головокружения, туманное состояние и частичную потерю памяти.
Антиагреганты и антикоагулянты
Группа лекарств, назначающая для разжижения крови, чтобы уменьшить риск возникновения тромбов. Прописывается пациентам только в случае, если после приступа кровь поменяла консистенцию, стала вязкой. Некоторые лекарства из этой группы вводятся пациенту с помощью уколов только с помощью медицинских работников.
Во время курса лечения больному необходимо сдавать биохимический анализ крови, так как препарат повышает риск кровотечений. Антиагреганты и антикоагулянты могут дать побочные эффекты при одновременном приёме.
Если у больного присутствует диарея, рвота, головокружение, беспричинные гематомы на любых частях тела, необходимо срочно вызвать бригаду скорой помощи либо, при нахождении в мед учреждении, оповестить врача.
Нейрометаболические церебропротекторы
Более часто встречающееся название данной группы ноотропные средства или нейропротекторы. Прописываются пациенту для устранения таких патологий, как:
- внутриклеточная интоксикация после некроза;
- ишемия;
- гипоксия;
- аноксия.
Главное свойство заключается в стимуляции метаболизма нуклеиновых кислот.
Витамины
Для более быстрого восстановления после приступа лечащие врачи могут назначить определённую группу витаминов, возможно, несколько групп сразу. Применяют их внутримышечно в виде уколов. В зависимости от вида витамины способствуют регенерации тканей, формированию новых сосудов, поддерживают сердечно-сосудистую и нервную системы, являются антиоксидантами.
БАДы
Биологически активные добавки возможно принимать на любой стадии реабилитации, а также профилактики. Обычно их назначают на первых этапах начала терапии длительностью до года. Прописывают для помощи восстановления в пищеварительной и иммунной системах. Также, принимаются при недостатке питания, если пациент на вынужденной по состоянию здоровья диете.
Следует знать, что принимать БАДы необходимо только после консультации с врачом!
Лекарство после инсульта для восстановления
Для памяти, зрения и слуха
Для восстановления зрения, памяти и слуха после инсульта назначаются следующие препараты.
Танакан
Препарат снабжает мозг дополнительными кислородом и глюкозой, способствует метаболическим процессам, деактивирует активацию тромбоцитных процессов.
Показания к применению:
- синдром Рейно;
- нарушение слуха;
- координации;
- шум в голове;
- потеря зрения, или потеря остроты зрения.
Противопоказания:
- заболевания желудочно кишечного тракта;
- плохая свёртываемость крови;
- инфаркт миокарда.
С осторожностью принимать пациентам с алкоголизмом, мигренями, и циррозом печени. Цена в Москве и Санкт-Петербурге от 460 р. за упаковку.
Мексидол
Повышает метаболизм и кровоснабжение головного мозга.
Показания к применению:
- последствия черепно-мозговых травм;
- энцелофапотия;
- сбой мозгового кровообращения;
- вегетососудистая дистония.
Противопоказания: нарушения функции печени и почек.
Стоимость в столице — 230 р. за упаковку.
Траватан
Противоглаукомный глазные капли.
Показания к применению: назначается при повышенном внутриглазном давлении.
Противопоказания:
- беременность;
- период лактации.
Стоимость от 330 р.
Ксалатамакс
Глазные капли, назначаемые при повышенном офтальмотонусе. Цена — 170 р.
Для восстановления двигательной активности
Помимо упражнений и физиотерапии, для восстановления двигательной активности после инсульта больному назначаются различные препараты.
Прозерин
Способствует нервно-мышечному восстановлению.
Показания к применению:
- паралич;
- восстановление двигательных функций после травмы головного мозга.
Противопоказания:
- астма;
- язвенные болезни желудка;
- эпилепсия;
- инфекционные заболевания мочевыводящих путей и почек.
Цена по Москве и Санкт-Петербургу от 60 р.
Тиамин
Показания:
- радикулит;
- паралич;
- невралгия;
- голодание.
Противопоказания: повышенная чувствительность к препарату.
Стоимость от 33 р.
Пиридоксин
Способствует восстановлению центральной нервной системы.
Показания: при недостатке витамина группы B.
Противопоказания: повышенная чувствительность к препарату.
Цена по Москве и Санкт-Петербургу от 34 р.
Цианокобаламин
Показания к применению:
- церебральный паралич;
- анемия;
- радикулит;
- невралгия.
Противопоказания:
- эритроцитоз;
- эритремия.
Цена — 28 р.
Для возобновления тазовых функций
Терафлекс
Препарат для восстановления после инсульта для регенерации хрящевой ткани.
Показания к применению:
- заболевания суставов и позвонков;
- остеохондроз.
Противопоказания: почечная недостаточность.
Стоимость — 315 р.
Артра
Стимулирует восстановление хрящевой ткани.
Показания к применению: остеоартроз периферических суставов.
Примерная цена — 1500 р.
Дона
Показания к применению:
- остеоартроз;
- остеохондроз.
Противопоказания: почечная недостаточность.
Средняя цена по Москве и Санкт-Петербургу от 1187 р.
Какие таблетки не следует принимать и почему?
- Фуросемид. Вызывает резкое снижение артериального давления, также способен к усугублению ишемии головного мозга, а также не рекомендован после перенесённого инсульта из-за развития гемоконцентрации.
- Пирацетам. Компоненты входящие в данный препарат способны истощать головной мозг, находящийся в условиях ишемического повреждения.
- Преднизолон и Дексаметазон. Вызывают подъём артериального давления, повышенную свёртываемость крови, тромбозы. Способствует распространению некроза.
- Эуфиллин. Тормозит восстановление иммунной системы и процессы восстановления регенерации.
Мнение эксперта
Землянухина Татьяна Вячеславовна
Фельдшер скорой и неотложной помощи в Клинической больнице скорой помощи #7 г.Волгоград.
Спросить эксперта
Не соглашусь с мнением о том, что пирацетам может навредить человеку перенесшему инсульт. Откровенно говоря, этот препарат и был разработан как помощь мозгу. Он корректирует нарушение функций ЦНС, способствует ускорению обмена веществ нервной ткани, снимает все токсические эффекты и стимулирует умственную деятельность, повышает пластичность эритроцитов. Исследования проводимые еще в 90-хх отразили все положительные эффекты этого средства с точки зрения доказательной медицины. Пирацетам может стать отличным подспорьем для восстановления после инсульта.
Заключение
Реабилитация после инсульта процесс длительный и трудоёмкий. Необходимо помнить, о согласовании каждого препарата для восстановления с лечащим врачом. Верно подобранное лечение приведёт к быстрым результатам выздоровления.
Мнение эксперта
Эта статья была проверена нашими экспертами, практикующими врачами с многолетним опытом.
Задать вопрос
Если вы хотите проконсультироваться со специалистами сайта или задать свой вопрос, то вы можете сделать это совершенно бесплатно в комментариях.
А если у вас вопрос, выходящий за рамки данной темы, воспользуйтесь кнопкой Задать вопрос выше.
Источник
 Разрыв или закупорка церебральных артерий неминуемо приводит к острому расстройству мозгового кровообращения, сопровождающемуся быстрым развитием нарушения функций головного мозга. Если такая ситуация сохраняется более суток, то ставится диагноз «инсульт», в 35% случаев он может привести к смерти больного. Особенно ухудшает прогноз несвоевременно начатое лечение инсульта. Эта болезнь занимает первое место среди общего числа причин первичной инвалидности людей.
Разрыв или закупорка церебральных артерий неминуемо приводит к острому расстройству мозгового кровообращения, сопровождающемуся быстрым развитием нарушения функций головного мозга. Если такая ситуация сохраняется более суток, то ставится диагноз «инсульт», в 35% случаев он может привести к смерти больного. Особенно ухудшает прогноз несвоевременно начатое лечение инсульта. Эта болезнь занимает первое место среди общего числа причин первичной инвалидности людей.
Больше шансов на выздоровление у тех пациентов, которым была оказана квалифицированная медицинская помощь в первые два часа после случившейся сосудистой мозговой катастрофы. Пациент с подозрением на данную патологию должен быть экстренно доставлен в больницу.
Победившие болезнь люди встречаются не так редко, многое зависит от правильно организованной реабилитации. Поэтому после выписки из стационара на восстановительном этапе должно продолжаться лечение инсульта в домашних условиях.
Виды инсульта и их проявления
Острое нарушение церебрального кровоснабжения – это всегда следствие какой-то серьезной проблемы в организме человека. Чаще всего артерии мозга страдают при следующих патологических состояниях:
- атеросклеротическая болезнь;
- артериальная гипертензия – первичная или на фоне заболеваний почек, надпочечников и других причин;
- сахарный диабет.
Эти заболевания, особенно их сочетания, нередко осложняются развитием такой клинической ситуации, как инсульт головного мозга. Участки мозгового вещества в условиях потери кровоснабжения умирают через несколько минут, этим объясняется быстрое наступление неврологических расстройств. Повреждение в одном из полушарий мозга дает патологические проявления на другой стороне туловища. Например, левосторонний инсульт приводит к нарушению функционирования правой половины тела.
Что может быть: паралич (полная неподвижность) или парез (частичная потеря двигательной активности), повышение или понижение мышечного тонуса, нарушение глотания, речевые, слуховые, зрительные расстройства и т. д., у всех по-разному в зависимости от зоны повреждения мозга. Кроме перечисленных очаговых неврологических симптомов, при инсульте часто наблюдаются общемозговые расстройства – потеря сознания, рвота, головная боль.
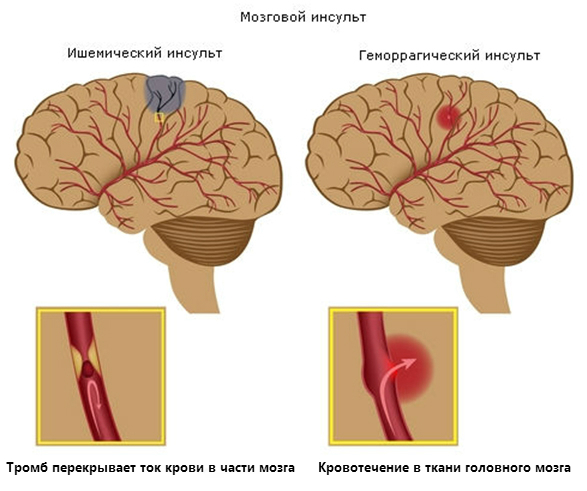
По этиологическому принципу различают два вида инсульта:
- Геморрагический вариант – это внутримозговое кровоизлияние вследствие разрыва артерии. Чаще бывает у пациентов с гипертонической болезнью на фоне атеросклероза сосудов. Возникает внезапно, приводит к потере сознания и даже коматозному состоянию. Такую ситуацию не всегда можно устранить медикаментозными методами. Если консервативная терапия неэффективна, то прибегают к нейрохирургическому вмешательству (удаление гематомы). Этот вид инсульта встречается в возрасте до 50 лет чаще у мужчин, после 60 лет среди больных преобладают женщины.
- Ишемический вариант (инфаркт мозга) – возникает из-за резкого прекращения кровотока в определенную часть левого или правого полушария вследствие сильного сужения (шок) или закупорки мозговой артерии (тромбоз, эмболия). Признаки ишемического инсульта могут развиваться внезапно или постепенно и держатся обычно около суток. Характерным является превалирование очаговой неврологической симптоматики – парезы и параличи конечностей, нарушения чувствительности, расстройства речи, выпадение полей зрения. Общемозговые проявления обычно выражены слабо. Прогноз считается более благоприятным при ранней кратковременной потере сознания по сравнению с постепенным нарастанием этого симптома. Такое заболевание чаще встречается у мужчин в возрасте старше 60 лет. Лечение ишемического инсульта проводится консервативными методами с учетом принципа «Время – это мозг».
Общие правила лечения

Благоприятный исход при таком заболевании, как острый инсульт, зависит напрямую от времени начала квалифицированной медицинской помощи.
В остром периоде лечение инсульта проводится в стационаре, стратегическими целями при этом являются:
- восстановление кровотока по тромбированной артерии;
- снижение до минимума рисков развития ранних неврологических осложнений – отека мозга,
- судорожного синдрома;
- улучшение функциональных показателей;
- уменьшение риска фатальных осложнений со стороны сердца и сосудов – смерть от ИБС, других кардиоваскулярных заболеваний.
До госпитализации в карете скорой помощи уже должны начаться мероприятия по снижению внутричерепного давления, независимо от вида инсульта. К ним принадлежит повышенное положение головы, оксигенотерапия, контроль гемодинамики.
Широко используемые методы нейропротекции, такие как внутривенное капельное введение магнезии (магния сульфат) и прием под язык препарата Глицин, не доказали своей эффективности. Карета скорой помощи должна везти пациента с предполагаемым инсультом в стационар, в котором есть возможность проведения компьютерной томографии. После госпитализации в первые часы больной должен находиться в реанимации.
Как лечить инсульт в остром периоде? Общими принципами интенсивной терапии при всех видах инсульта являются:
- мониторинг АД – поддержание этого показателя на 10% выше тех цифр, к которым пациент был адаптирован до инсульта, чтобы наладить кровоснабжение мозга в условиях отека;
- мониторинг ритма сердца – при выявлении нарушений назначаются антиаритмические препараты, а также средства для улучшения насосной функции левого желудочка и питания миокарда;
- контроль показателей обмена веществ в организме – нормализация температуры тела, поддержание нормальной величины сахара крови, водно-электролитного баланса, оксигенации и т. д.;
- уменьшение отека вещества головного мозга;
- симптоматическая терапия проводится при возникновении соответствующих симптомов – противосудорожные, обезболивающие препараты, антибиотики, подключение к аппарату ИВЛ и т. д.;
профилактика и лечение возможных осложнений – например, пневмонии, эмболии легочной артерии, флеботромбоза, стрессовых язв желудка и т. д.
Ишемический инсульт
 В данной ситуации применяются консервативные методы лечения инсульта. Всем больным в течение 4-4,5 часов от момента появления первых признаков инфаркта мозга проводится тромболитическая внутривенная терапия с целью растворения тромба, закупорившего церебральный сосуд. Это делается для ликвидации причины заболевания и предотвращения повторных тромбозов.
В данной ситуации применяются консервативные методы лечения инсульта. Всем больным в течение 4-4,5 часов от момента появления первых признаков инфаркта мозга проводится тромболитическая внутривенная терапия с целью растворения тромба, закупорившего церебральный сосуд. Это делается для ликвидации причины заболевания и предотвращения повторных тромбозов.
Основным препаратом является тканевый активатор плазминогена (актилизе) – это белок, который превращает предшественник фермента плазмина в его активную форму, обладающую фибринолитическим действием (растворяет сгустки крови). Данный метод при раннем начале способен быстро облегчить состояние больного (уменьшаются двигательные, речевые нарушения и т. п.).
Лечение ишемического инсульта с помощью тромболитических препаратов проводится только с согласия пациента или его родственников при точно известном времени появления неврологической симптоматики и подтвержденном диагнозе на КТ. Противопоказанием является тяжелое состояние больного, отсутствие сознания.
Еще один метод – назначение антиагрегантных препаратов, которые уменьшают образование кровяных сгустков путем торможения склеивания тромбоцитов. Это не альтернатива тромболизису, а вынужденная мера при невозможности его проведения или дополнение к нему (проводится через сутки и более после введения активатора плазминогена).
Для лечения после инсульта, наступившего не позднее 48 часов назад, используется Ацетилсалициловая кислота в суточной дозе от 100 до 325 мг, Дипиридамол МВ 200 мг дважды в сутки или Клопидогрел однократно в сутки в дозе 75 мг. В последующем для длительного приема внутрь (6-9 месяцев) назначается Аспирин, особенно пациентам со стенокардией, перенесшим стентирование или инфаркт миокарда. Больным с высоким риском тромбозов вен и тромбоэмболии легочной артерии (ожирение, сахарный диабет, длительный постельный режим), нарушениями сердечного ритма показано подкожное введение препаратов гепарина с последующим переходом на пероральный прием антикоагулянтов (варфарин, ксарелто).
Хирургические методы при инфаркте мозга используются реже, одним из них является установка стента для восстановления просвета в сосудах шеи или головы.
Геморрагический инсульт
 При геморрагических инсультах очень часто применяются различные нейрохирургические вмешательства. Перед операцией обязательно проводится КТ головного мозга, ангиографическое исследование, ультразвуковое сканирование. При геморрагическом инсульте кровоизлияния, особенно глубокие, могут привести к прорыву крови в желудочки и развитию окклюзионной гидроцефалии (водянки мозга), что потребует шунтирования.
При геморрагических инсультах очень часто применяются различные нейрохирургические вмешательства. Перед операцией обязательно проводится КТ головного мозга, ангиографическое исследование, ультразвуковое сканирование. При геморрагическом инсульте кровоизлияния, особенно глубокие, могут привести к прорыву крови в желудочки и развитию окклюзионной гидроцефалии (водянки мозга), что потребует шунтирования.
Хирургическое вмешательство при инсультах проводится со следующими целями:
- максимально удалить все имеющиеся сгустки крови при минимальном повреждении вещества мозга;
- снизить внутричерепное давление на местном и общем уровне;
- восстановить ликвородинамику.
Противопоказаниями для операции являются пожилой возраст пациента (старше 75 лет), отсутствие сознания (кома), наличие тяжелых сопутствующих болезней (декомпенсированный диабет, почечная недостаточность, гнойно-септические состояния, онкология).
Одной из основных проблем, возникающих при этом виде инсульта, является выраженный спазм сосудов в области кровоизлияния. Это может еще более ухудшить кровоснабжение, усилить отек мозгового вещества и повысить внутричерепное давление. Для снятия спастических явлений используются спазмолитики. В течение первых суток больному назначают препараты для повышения свертываемости крови с целью предотвращения повторных кровоизлияний или усиления кровоточивости.
Современные методы лечения
 Как победить инсульт и восстановить работу мозга – интересует многих пациентов во всем мире. Перспективным направлением является лечение стволовыми клетками. Над этим вопросом уже не одно десятилетие работают ученые в разных странах. Эти клетки являются предшественниками всех тканей организма человека, они отличаются бурным ростом, который необходимо направить в нужное русло, на восстановление определенной ткани, иначе возможно развитие раковой опухоли.
Как победить инсульт и восстановить работу мозга – интересует многих пациентов во всем мире. Перспективным направлением является лечение стволовыми клетками. Над этим вопросом уже не одно десятилетие работают ученые в разных странах. Эти клетки являются предшественниками всех тканей организма человека, они отличаются бурным ростом, который необходимо направить в нужное русло, на восстановление определенной ткани, иначе возможно развитие раковой опухоли.
Ранее для получения стволовых клеток использовался эмбриональный материал, полученный в результате абортов. В США, Великобритании, Японии и других странах с развитой системой здравоохранения прошла успешные клинические испытания методика восстановления работы головного мозга после ишемического инсульта с помощью мезенхимальных стволовых клеток, в частности, взятых из эпителия кишечника. В нашей стране в ряде клиник для регенеративной терапии после инсульта применяются стромальные мезенхимальные клетки, взятые из костного мозга пациента или родственников.
В 2016 году в США были опубликованы данные экспериментов на мышах, которые позволяют получить уверенный ответ на вопрос, как лечить ишемический инсульт с максимальной степенью восстановления утраченных функций. Ученые предложили вводить больным нейрональные стволовые клетки в комплексе с новым препаратом. Метод не только способствует возрождению нейронов, но и включению их в активную работу. Осталось провести клинические испытания на пациентах, успех которых откроет перспективу благополучного восстановления к обычной жизни для многих людей, перенесших инсульт.
Период реабилитации
 Лечение после инсульта в домашних условиях проводится под наблюдением врача-невролога в рамках вторичной профилактики, направленной на предотвращение повторных нарушений мозгового кровообращения. История болезни примерно 10-14% пациентов содержит сведения о возникновении новых цереброваскулярных нарушений в течение первых 2 лет после перенесенного инсульта.
Лечение после инсульта в домашних условиях проводится под наблюдением врача-невролога в рамках вторичной профилактики, направленной на предотвращение повторных нарушений мозгового кровообращения. История болезни примерно 10-14% пациентов содержит сведения о возникновении новых цереброваскулярных нарушений в течение первых 2 лет после перенесенного инсульта.
Программа восстановления должна быть комплексной и включать следующие мероприятия:
- медикаментозное лечение;
- качественный уход за больным;
- психотерапевтическая помощь;
- социальная адаптация;
- восстановление утраченных навыков – лечебная восстановительная гимнастика, массаж, физиотерапия.
Реабилитационный период занимает несколько месяцев или лет даже при небольшом поражении головного мозга. Первые полгода обычно уходят на психологическую адаптацию человека к изменившейся жизни. Далее происходит восстановление речевых и двигательных навыков в максимально возможном объеме. Полное возвращение к прежней жизни остается у большинства пациентов неисполнимой мечтой.
Чем лечить инсульт дома должен определить врач, индивидуально для каждого больного подбираются дозы и схемы назначения препаратов. Могут использоваться следующие группы лекарств:
- Антиагреганты – аспирин. Принимаются после перенесенного ишемического инсульта пожизненно.
- Гипотензивные средства – бета-блокаторы, диуретики, ингибиторы АПФ, блокаторы каналов кальция. Начинают обычно с малых доз препарата, отдают предпочтение лекарствам длительного действия, лечение проводится под ежедневным контролем АД.
- Статины – аторвастатин, розувастатин. Применяются для уменьшения уровня холестерина в крови и снижения риска повторного развития ишемического инсульта.
- Миорелаксанты (средства для уменьшения спастического сокращения мышц) – Баклофен, Толперизон, Тизанидин.
- Противосудорожные препараты – Карбамазепин, Клоназепам или другие.
- Ноотропные и нейротрофические средства (питание для мозга) – Ноотропил (Пирацетам), Церебролизин, Фенотропил, Актовегин.
- Антидепрессанты – Флуоксетин, Сертралин и т. п.
- Препараты для улучшения кровообращения в вертебробазилярной области – Вазобрал, Кавинтон, Бетасерк.
Как вылечить инсульт и при этом уменьшить риски развития осложнений и повторных нарушений церебрального кровообращения, а также адаптировать больного к новой жизни и повысить ее качество – трудный вопрос, решить который можно только совместными усилиями врачей, пациента, его близких родственников и всех неравнодушных людей.
Источник
