Порок сердца это инфаркт
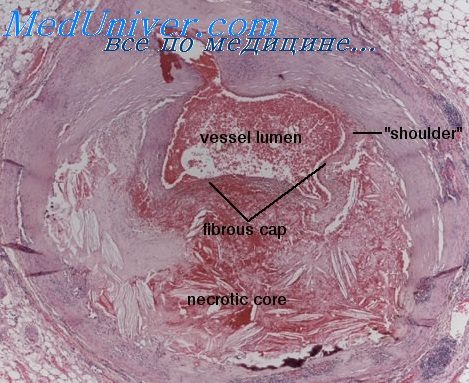
Клиника инфаркта миокарда при пороке сердца. Течение инфаркта миокарда при пороке сердца
Л. И. Фогельсон (1951) считает возникновение болей в сердце проявлением неадекватности коронарного кровотока у тяжелобольных. Гипоксия миокарда развивается при несоответствии сосудистого русла, питающего сердечную мышцу, с массой гипертрофированного миокарда желудочков, что особенно легко и быстро проявляется при физическом напряжении.
Возникновение болей в сердце может быть вызвано артериальной гипоксемией вследствие перекрестного или венозно-артериального сброса крови.
Впервые развитие инфаркта миокарда и микромиомаляции у детей описали Л. Д. Крымский (1961, 1962, 1963), Л. Д. Крымский и В. Д. Арутюнов (1963). Они наблюдали у маленьких детей деструктивные изменения от микромиомаляции до некрозов в разных стадиях развития.
Л. Д. Крымский описал патологоанатомическую картину обширного инфаркта миокарда у 2 больных в возрасте 4 и 5 лет, страдавших тетрадой Фалло. Кроме того, у 18 больных он отмечал разные стадии развития микроинфарктов миокарда: от свежих очагов до рубцов после них. Он установил, что микромиомаляции чаще всего развивались в наиболее гипертрофированной части миокарда, несущей большую часть функциональной нагрузки: например, при трикуспидальной атрезии — в левом желудочке, при тетраде Фалло — в правом.
Инфаркты миокарда возникали при минимальных изменениях коронарных сосудов, в условиях резкого увеличения количества новообразованных сосудов в гипертрофированных отделах миокарда; излюбленной локализацией их при врожденных пороках сердца является, по мнению автора, межжелудочковая перегородка. Кроме того, они могут быть одной из причин кардиосклероза при врожденных пороках сердца.
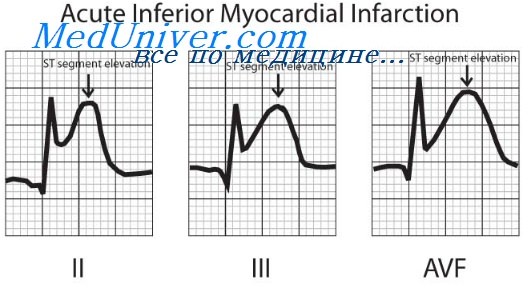
М. Р. Мордкович (1962) отмечал более тяжелое общее состояние больных с инфарктом миокарда, частые тяжелые «синюшно-одышечные» приступы у «синих» больных, изменения рентгенокимограммы и электрокардиограммы (удлинение электрической систолы и систолического показателя на 7—16%). Автор расценивал их как тяжелые дистрофические изменения миокарда. По данным электрокардиограммы, ни в одном случае он не отметил явлений коронарной недостаточности.
Развитие инфарктов миокарда у детей при минимальных изменениях коронарных артерий противоречит распространенной точке зрения о зависимости между анатомическими изменениями сосудов и инфарктом миокарда (Н. Н. Горев и М. И. Гуревич, 1959). В последнее время наряду с теорией нарушения коронарного кровотока вследствие атероматоза высказывается мнение о так называемых некоронарогенных инфарктах миокарда (А. Л. Мясников, 1962; А. Л. Мясников с соавт., 1963).
А. В. Смольянников и Т. А. Наддачина (1960) установили, что в 10% случаев всех летальных исходов от коронарной недостаточности последняя развивается при отсутствии стенозирующего атеросклероза. В 10% случаев всех обнаруженных облитераций крупных стволов коронарных артерий очаговые изменения не возникают.
Благодаря работам Bing (1955), Selye (1958), С. Е. Северина (1959) инфаркт миокарда рассматривается теперь как результат нарушения метаболизма в сердечной мышце, являющегося следствием нервных и гормональных воздействий как на коронарные сосуды, так и непосредственно на обмен веществ миокарда.
– Также рекомендуем “Инфаркты миокарда у детей. Пример инфаркта миокарда при пороке сердца”
Оглавление темы “Сопутствующая патология врожденных пороков сердца”:
1. Клиника инфаркта миокарда при пороке сердца. Течение инфаркта миокарда при пороке сердца
2. Инфаркты миокарда у детей. Пример инфаркта миокарда при пороке сердца
3. Микроинфаркты при пороке сердца. Боли в сердце при микроинфарктах
4. Частота болей в сердце при врожденных пороках. Ревмокардит при врожденных пороках сердца
5. Ревматизм при открытом артериальном протоке. Диагностика и течение ревматизма при врожденном пороке сердца
6. Легочная гипертензия при врожденном пороке сердца. Механизмы развития легочной гипертензии
7. Морфология легочной гипертензии. Частота легочной гипертензии при ВПС
8. Классификация легочной гипертензии. Клиника легочной гипертензии
9. Лечение пороков сердца с легочной гипертензией. Сердечная недостаточность при пороке сердца
10. Причины сердечной недостаточности при пороке сердца. Диастолическая перегрузка при пороке сердца
Источник
Причины инфаркта миокарда при врожденном пороке сердца. Кардиосклероз при врожденном пороке сердцаРазвитие инфарктов миокарда часто объясняют наличием атеросклероза, тромбоза и спазма коронарных артерий сердца (Н. Н. Горев и М. И. Гуревич, 1959; В, В. Парин и Ф. З. Меерсон, 1960). Какой же из перечисленных причин можно объяснить возникновение некрозов миокарда у маленьких детей при врожденных пороках сердца? За последние годы теория нарушения коронарного кровотока вследствие атероматоза оказалась в значительной мере поколебленной [С. С. Вайль, 1940; А. В. Смольянников и А. К. Апатенко, 1956; Б. А. Лапин, 1956; И. В. Давыдовский, 1958; А. В. Смольянников, 1958; Selye, 1958; А. И. Струков, 1959; Н. Н. Горев и М. И. Гуревич, 1959; Рааб (Raab, I960)]. А. И. Струков (1959) указывает, что при исследовании трупов людей старше 55 лет в 90% случаев можно обнаружить атеросклероз венечных артерий сердца без каких-либо последствий в виде инфаркта миокарда; в анамнезе у таких больных не имеется указаний на приступы стенокардии. А. В. Смольянников и Т. А. Наддачина (1960), изучив 301 сердце при В результате анализа приведенных выше наблюдений можно сделать следующее заключение: 3) инфаркты миокарда у маленьких детей при врожденных пороках сердца развиваются не только без поражения коронарных артерий, но и в условиях резкого увеличения количества новообразованных сосудов в гипертрофированных отделах миокарда;
Кардиосклероз при врожденном пороке сердцаОсобенно важным в практическом и теоретическом отношении является обнаружение в подавляющем большинстве наблюдений при врожденных пороках у маленьких детей и у молодых людей диффузного или очагового кардиосклероза. При диффузном кардиосклерозе имелось развитие грубой волокнистой соединительной ткани во всей толще мышцы, но преимущественно во внутренних слоях ее, в трабекулярных и в папиллярных мышцах. В некоторых случаях, например при тетраде Фалло, почти в каждой трабекуле был обнаружен рубец. При очаговом склерозе имелись единичные крупные и мелкие коллагеновые рубцы, располагавшиеся преимущественно во внутренних слоях миокарда. При этом в отличие от ревматизма сердца рубцы в миокарде не были территориально связаны с сосудами, т. е. не были периваскулярными. Лишь в виде исключения в 3 наблюдениях при тетраде Фалло, в 1 наблюдении при трехкамерном сердце и в 1 наблюдении при врожденном сужении артериального конуса левого желудочка мы обнаружили единичные мелкие периваскулярные очаги склероза. Диффузный кардиосклероз того или иного отдела сердца был обнаружен в 27 из 135 наблюдений (20%): при тетраде Фалло — в 16 наблюдениях, при пентаде Фалло — в 3 наблюдениях, при триаде Фалло — в 1 наблюдении, при транспозиции магистральных сосудов в сочетании с гипоплазией общего ствола легочной артерии—в 1 наблюдении, при изолированном сужении артериального конуса правого желудочка— в 1 наблюдении, при аорто-пульмональном свище — в 1 наблюдении, при болезни Лютембахера — в 1 наблюдении, при врожденном сужении артериального конуса левого желудочка — в 3 наблюдениях. Привлекает внимание, что в 25 из 27 наблюдений, в которых был обнаружен диффузный кардиосклероз, имелось сужение артериального конуса правого или левого желудочка. Таким образом, чаще всего и в наиболее резко выраженной, диффузной форме миофиброз развивается при тетраде, пентаде и триаде Фалло и при врожденном сужении устья аорты. При всем внешнем различии в клинической и анатомической картине между тетрадой, пентадой и триадой Фалло, с одной стороны, и врожденным сужением устья аорты, с другой стороны, эти пороки сердца имеют глубокое внутреннее сходство: диффузный кардиосклероз того желудочка, который выполняет главную работу по проталкиванию крови через суженный выходной тракт. При этом чем больше сужение выходного тракта, тем больше гипертрофия миокарда и кардиосклероз. Так, например, у больного Д., 25 лет, имелась крайняя степень сужения артериального конуса правого желудочка и отмечался диффузный кардиосклероз последнего, а также межжелудочковой перегородки. У больной И., 8 лет, аорта была сужена в трех местах («клапанное» сужение, гипоплазия восходящей аорты, коарктация аорты «инфантильного» типа), и у нее развился диффузный кардиосклероз левого желудочка и межжелудочковой перегородки. – Также рекомендуем “Диффузный кардиосклероза при пороках Фалло. Диффузный кардиосклероз при гипертрофии миокарда” Оглавление темы “Инфаркт миокарда и кардиосклероз при пороке сердца”: |
Источник
Термин «порок сердца» объединяет группу патологий с нарушением анатомии сердечных клапанов или перегородок. Проявляется сбоем кровообращения во всем организме с различной степенью гипоксии органов и тканей. В зависимости от этиологии может встречаться как у детей, так и у взрослых, отличаясь при этом степенью тяжести и прогнозом на будущее.
Что такое порок сердца?
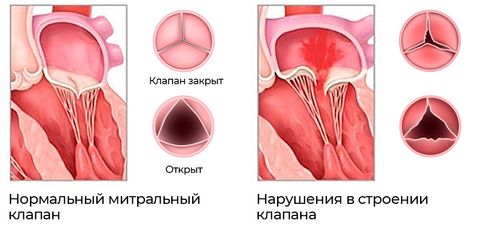
Сердце разделено на две половины. Одна из них питает малый круг кровообращения, в котором венозная кровь насыщается кислородом, а другая – большой круг кровообращения, который питает все ткани и органы. Срединная перегородка не дает венозной и артериальной крови смешиваться. Каждая половина имеет в своем составе предсердие и желудочек, а также систему клапанов. Вместе этот комплекс обеспечивает упорядоченное поступательное движение крови в выбранном направлении. Достаточно появиться повреждению в одной из упомянутых структур, и вся отработанная система кровообращения будет нарушена. Ткани и органы будут получать недостаточно кислорода и питания.
Классификация
По типу повреждений пороки бывают:
- с дефектом перегородки;
- с дефектом клапана.
По своей обширности нарушения структуры сердца могут быть простыми, сложными и комбинированными, а по уровню гипоксии – белыми, когда снабжение клеток кислородом поддерживается на достаточном уровне, и синими (с цианозом). В последнем случае, во избежание смертельного исхода или непоправимого разрушения мозговых структур, проводят срочное хирургическое вмешательство.
Классификация, предложенная Нью-Йоркской ассоциацией кардиохирургов выделяет 4 класса сложности сердечных пороков:
- Первый класс – порок имеется, но серьезные изменения анатомии сердца отсутствуют. Операция не требуется.
- Второй класс – изменения со стороны отделов сердца обратимы, другие повреждения организма, вызванные пороком, отсутствуют. Вероятность успеха после хирургического вмешательства – 100%.
- Третий класс – необратимые отклонения анатомии сердца и обратимые нарушения в других органах.
- Четвертый класс – все изменения со стороны сердца и внутренних органов носят необратимый характер. Высокий риск смертельного исхода.
Кроме того, все пороки сердца условно можно разделить на 2 группы:
- Врожденные – формируется в результате генетических мутаций или как следствие нарушений внутриутробного развития. Диагностируются в детском возрасте.
- Приобретенные – проявляются в изначально здоровом организме в течение жизни. Часто являются результатом осложнений после болезни, перенесенной травмы.
Врожденные патологии сердца (ВПС)
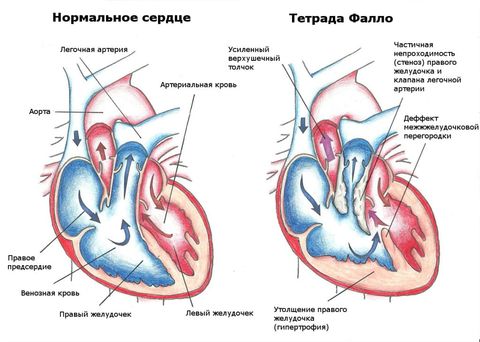
Причиной ВПС могут являться:
- различные генные и хромосомные мутации – синдром Патау, синдром Дауна;
- хронические заболевания матери – сахарный диабет, системные патологии соединительной ткани, повышенная свертываемость крови;
- внутриутробное инфицирование плода от беременной матери ветрянкой, краснухой, цитомегаловирусом;
- злоупотребление никотином, алкоголем, наркотиками во время беременности;
- интоксикация организма приемом тератогенных лекарств, проживанием в экологически неблагоприятном регионе;
- воздействие ионизирующего излучения.
Распространенные виды врожденных пороков сердца:
- дефект межжелудочковой перегородки с повреждением только слизистого или с вовлечением мышечного слоя;
- открытый артериальный проток;
- аномалии клапанной системы;
- транспозиции сосудов.
Приобретенные пороки сердца (ППС)
В отличие от врожденных пороков, среди приобретенных чаще встречаются нарушения структуры клапанного аппарата. Основные виды отклонений: стеноз (сужение отверстия клапана) и недостаточность (неполное закрытие). Подобному воздействию могут подвергаться все основные виды клапанов сердца: аортальный, митральный, трехстворчатый, клапан легочной артерии. Самый распространенный вид стеноза – аортальный. На него приходится до 80% случаев.
Наиболее вероятные причины развития ППС:
- Осложненное течение ревматизма – ревматическая болезнь сердца может поражать его внутренние структуры, в том числе клапаны.
- Осложнение инфекционных заболеваний в виде инфекционного эндокардита, где источником заражения может стать банальный кариозный зуб.
- Атеросклеротические изменения сосудов с распространением поражения на клапанную систему.
- Различные осложненные варианты сердечно-сосудистых патологий – ишемическая болезнь сердца, гипертензия, кардиомиопатии – часто становятся причиной патологического расширения камер сердца (предсердий, желудочков). Сердечная мышца растягивается и тянет за собой изменения клапанного аппарата. Развивается клапанная недостаточность, которая является одной из разновидностей порока сердца.
Диагностика

Базовый комплекс диагностических процедур при выявлении порока сердца:
- опрос на предмет жалоб и сбор анамнеза;
- осмотр пациента с пальпацией, прослушиванием и простукиванием грудной клетки;
- ЭКГ сердца;
- эхокардиография – ультразвуковое обследование;
- рентген грудной клетки.
Для новорожденных с пороком сердца характерна малая масса тела, низкая физическая активность, характерное посинение носогубного треугольника.
При обследовании на порок сердца, симптомы у взрослых пациентов достаточно специфичны:
- затрудненное дыхание, особенно в положении лежа;
- быстрая утомляемость при низкой физической активности;
- постоянная сонливость, головокружения, возможны обмороки;
- отеки тканей, наиболее выраженные в области ног;
- частые приступы стенокардии;
- проблемы с печенью – возможны боли в правом подреберье;
- частые инфекции;
- синдром барабанных палочек – крайние фаланги пальцев рук имеют характерную закругленно-утолщенную форму (признак хронического нарушения кровообращения в организме).
Помимо общих симптомов порока сердца существуют и специфические для отдельных его форм симптомы:
- ярко выраженный румянец на фоне общей бледности лица – при митральном стенозе;
- ложный атлетизм с нормально развитой верхней частью тела и ослабленной мускулатурой нижних конечностей – при коарктации (сужении) аорты;
- «сердечный горб» (выпячивание грудной клетки) – при дефектах сердечной перегородки.
Лечение
Вылечить порок сердца с помощью консервативных методов невозможно, однако многие ППС можно компенсировать приемом медикаментов:
- антибактериальная терапия;
- иммунная терапия;
- ингибиторы АПФ – для стабилизации повышенного давления;
- бета-адреноблокаторы – снижают ЧСС, стабилизируют АД, повышают устойчивость миокарда к кислородному голоданию и т.п.;
- мочегонные препараты – для устранения отеков;
- антиаритмические препараты;
- антикоагулянтные средства.
Когда медикаментозное лечение не в состоянии компенсировать имеющиеся патологии, назначают хирургическую операцию по протезированию или реконструкции клапанов. Для этого используют механические или биологические протезирующие структуры.
На заметку! В отношении ВПС есть одно исключение – открытый артериальный проток можно полностью ликвидировать медикаментозным путем, но только если начать лечение в первые сутки после рождения ребенка. Все остальное лечат только с помощью хирургических вмешательств.
Профилактические меры
Профилактика приобретенных пороков заключается в здоровом образе жизни. Он позволяет не только укрепить защиту организма от инфекций, но и усилить его регенеративные возможности в случае травматических повреждений. Основные рекомендации:
- Придерживайтесь правильного рациона питания с достаточным количеством витаминов, микроэлементов, ПНЖК – употребляйте больше свежих овощей , фруктов, зелени, нежирной рыбы, круп грубого помола.
- Регулярно практикуйте умеренные физические нагрузки – кардиотренировки в тренажерном зале, скандинавская ходьба и даже просто прогулки на свежем воздухе постепенно укрепят сердечную мышцу. При наличии патологий опорно-двигательного аппарата можно заняться плаванием и аквааэробикой.
- Контролируйте уровень артериального давления. Вовремя купируйте его скачки специально подобранными препаратами.
- Отслеживайте функциональную активность внутренних органов и систем – в первую очередь щитовидной железы, почек, печени.
- По возможности, избегайте стрессов, формируйте вокруг себя комфортную в психологическом плане среду – интересная работа, увлекательное хобби, приятные люди.
Профилактика врожденных пороков касается в первую очередь будущих родителей. Перед зачатием ребенка, а также все время беременности (особенно опасен первый триместр) будущей матери следует придерживаться следующих правил подготовки:
- Откажитесь от курения не только в качестве активного курильщика, но и в виде пассивного вдыхания дыма – пребывание в задымленных табачным дымом помещениях может оказаться для будущего малыша столь же опасно.
- Прекратите прием алкоголя в любом его проявлении – крепкие напитки, алкогольсодержащие продукты, а также лекарства на основе спирта могут оказывать тератогенный эффект на плод.
- Пройдите обследование на предмет хронических инфекций – герпеса, токсоплазм, цитомегаловируса и т.п. и при необходимости пройдите курс лечения.
- Перед тем, как забеременеть, сделайте вакцинацию от таких заболеваний, как краснуха (наиболее опасна), ветряная оспа, паротит, корь, гепатит В, полиомиелит, а также дополнительно от дифтерии и столбняка. Если вы уже переболели одной из детских инфекций, список можно сократить. Ни в коем случае не делайте прививки уже во время беременности – для плода вакцина не менее опасна, чем полноценный вирус.
- Если вы принимаете потенциально опасные для плода лекарственные препараты, проконсультируйтесь с врачом и замените их на время беременности на более щадящие.
В случае приема наркотических средств может потребоваться дополнительный курс лечения и восстановительной терапии. Беременность на фоне наркотической зависимости несет прямую угрозу нормальному развитию ребенка.
Источник
