Понимают ли люди после инсульта

Кажется, что страшный недуг настигает внезапно, но это не так. Предшествующим симптомам просто не придают должного значения. Такое пренебрежение здоровьем приводит к печальным последствиям. После инсульта человек нуждается в экстренной медицинской помощи, ему предстоит долгий процесс восстановления, необходимы внимание и уход. От правильно оказанной помощи зависит его дальнейшая жизнь.
Что это такое?
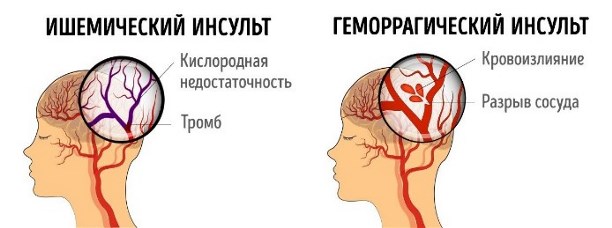
Острое нарушение мозгового кровообращения (ОНМК) называют инсультом, если оно имеет стойкий неврологический статус. Это тяжелейшее поражение тканей мозга, происходящее в результате закупорки или разрыва сосудов. Недостаток кровоснабжения (кислорода) приводит к гибели клеток серого вещества, влечет когнитивные и координационные расстройства организма.

Треть заболевших умирает в первые недели после удара. Полностью восстанавливаются 20%. Остальные остаются инвалидами с различной степенью тяжести расстройства жизненно важных функций, которые в части пострадавших со временем частично восстанавливаются. Выделяют две основные формы ОНМК:
- Ишемический (цереброваскулярный) инсульт – окклюзия, критически низкое или полное прекращение кровоснабжения участка мозга. Через три-шесть часов ткани отмирают (мозговой инфаркт). Когда симптомы регрессируют в течение 24 часов, приступ характеризуют как транзиторную ишемическую атаку (ТИА).
- Геморрагический тип – разрыв, повреждение стенок (патологическое изменение) сосудов. В результате происходит внутричерепное (внутримозговое – спонтанное субарахноидальное) кровоизлияние. При обширном кровоизлиянии происходит некроз тканей. В 72% случаев человек умирает.
Кровоизлияние – нейрохирургическая проблема. Необходимо удаление сгустков крови, гематомы. Самый опасный вид – геморрагический инсульт мозжечка.
Симптомы
ОНМК проявляется почти бессимптомно, внезапно. Больной не сразу осознает, что причиной недомогания является серьезное повреждение головного мозга. Минуту назад он чувствовал себя хорошо, и ожидает, что через какое-то время состояние нормализуется само. Не спешит вызывать скорую помощь, теряя драгоценное время, когда каждая минута промедления может стоить жизни.
В некоторых случаях квалифицированная медицинская помощь, оказанная в первые три часа, способна полностью нейтрализовать последствия инсульта.
Обратите внимание на первые признаки приступа, даже если они кратковременны. Не пропустите их. Сразу вызывайте скорую помощь, если почувствовали:
- Онемение или слабость в конечностях (правой или левой стороны).
- Нарушение речи: понять других и говорить самому трудно.
- Онемение части лица: асимметрия уголков рта; один глаз открывается не полностью, с задержкой; ухудшается зрение.
Бывают более явные проявления: рвота, головокружение, кратковременная потеря сознания, слабость в ногах, но они характерны для огромного количества недомоганий.

При похожих симптомах срочно вызывайте скорую, пройдите курс лечения в стационаре. Даже если неприятные ощущения прошли, все нормализовалось, оставлять подобные атаки без внимания нельзя. Примите срочные меры, чтобы предотвратить инсульт в тяжелой форме.
Не совершайте ошибки:
- Когда скорая приезжает по вызову, до 15% инсультников отказываются ехать в стационар. Против выступает и 8% родственников больного, мотивируя это необходимостью сдавать экзамены, срочно куда-то ехать, работать, не на кого оставить домашних животных и пр. Такое странное поведение показывает, что люди после инсульта не осознают серьезность положения: своего или своих близких.
- Одна из ошибок – позднее обращение за медпомощью. Доказано, первые часы медикаментозной терапии способствуют положительной динамике максимального восстановления после инсульта. Это 3 золотых часа, когда упущенное время приводит не только к инвалидности, но и к смерти пациента.
- Родственники, пытаясь помочь больному в домашних условиях, начинают давать препараты, которые, в этом случае, строго противопоказаны. Например, нитроглицерин или валидол. Это очень опасно: вместо облегчения можно увеличить негативные последствия приступа.
Общие симптомы инсульта:
- внезапная бледность;
- головокружение;
- нарушение координации и речи;
- затруднение с формированием и пониманием слов;
- визуальные расстройства: неспособность сосредоточить взгляд, раздвоение предметов;
- онемение конечностей: преимущественно какой-то одной стороны; (правой/левой) тела.
Лечение
В арсенале медикаментозного лечения ишемии мозга используют препараты, растворяющие образовавшийся тромб. Чем раньше это сделать, тем больше шансов сохранить мозговую деятельность неповрежденной. Через три часа, без восстановленного кровообращения, участок мозга отмирает, и человек остается недееспособным.
Спасение пациентов начинается с экстренной томографии. Это обследование помогает определить характер инсульта и назначить правильное лечение. К современным методам точной диагностики относят МРТ (магнитно-резонансную) и КТ (компьютерную томографию).

Прежде чем начать вводить препараты, необходимо диагностировать тип инсульта: это тромб или кровоизлияние. Каждый имеет характерные внешние признаки. В последнем случае, если ввести препарат, рассасывающий тромб, человек умрет через минуту. Поэтому пациента необходимо доставить в ту клинику, где есть аппарат МРТ или КТ, чтобы иметь точную картину зон пораженных полушарий.
Цель медикаментозного лечения:
- Восстановление функций и систем организма, поврежденных в результате ОНМК.
- Максимальное устранение неврологического дефекта.
- Профилактика и лечение неврологических и соматических осложнений.
Статистика
На настоящий момент в России нет точных статистических данных по заболеванию. Наблюдается тенденция роста зафиксированных инсультов в год и высокая смертность в сравнении с другими странами. Например, она выше, чем в США и Израиле в 5–8 раз, на 25%, чем в странах Северной Америки.
Из 15 миллионов больных в мире, 450–500 тысяч случаев приходится на Россию.
По всем показателям лидирует ишемический инсульт, до 70% больных подвержены инфаркту головного мозга. Продолжительность жизни после ОНМК для женщин и мужчин не одинакова:
- из 100% больных женщин летальный исход наступает почти у 40%;
- у мужчин – от 25 до 30%.
Смертность зависит от вида инсульта, возраста пациента, сопутствующих заболеваний, наличия вредных привычек, индивидуального состояния организма, сосудов, размеров очага поражения, его локализации, вовремя начатого лечения и многих других факторов:
- при инфаркте мозга смертность наступает у 35–37 % больных;
- при кровоизлиянии – от 70 до 80%.
Какова вероятность смерти?
Узнать, сколько лет живут после инсульта, опираясь на статистические данные, можно, но анализировать надо определенный случай. Каждый из них уникален, развивается не по общепринятым правилам, а включает огромный спектр индивидуальных особенностей. Приводимые цифры воспринимайте как общую картину, которая необязательно касается вашего близкого человека.

При ишемической форме
Сколько живут после ишемического инсульта, в первую очередь, зависит от типа поражения мозга. Вероятность смертельного исхода при атеротромботическом и кардиоэмболитическом повреждении – от 15 до 25%. По прогнозам меньше всего больных, около 2%, умирает при лакунарном типе. Причина летального исхода на самых ранних стадиях возникает:
- При отеке, располагающемся в области витальных центров, либо при кардиальной патологии. По этой причине уходят из жизни 40% больных, которые умирают в первую неделю.
- В первые 30 дней к смерти приводят: тромболия легочной артерии, пневмония, сердечная недостаточность.
Следующая статистика показывает, сколько живут после инсульта:
- Рубеж в 12–15 месяцев преодолевает до 70% людей.
- При неблагоприятных сопутствующих заболеваниях (пожилой возраст, сердечно-сосудистые нарушения, не нормализованное АД), 5-летие преодолевает половина инсультников.
- Десятилетний период перешагивает – 25% больных.
- Около 18% восстанавливаются и живут более перечисленных сроков.
Атеротромботический, тромбоэмболический ишемический инсульт – самая опасная форма, которая может привести к смерти.
При внутримозговом кровоизлиянии
Геморрагический инсульт более опасен, поэтому приводит к смерти до 65% больных. Причины такие же, как и при ишемическом инсульте. Плюс ко всему, имеет значение обширность и зона пораженного полушария. Если объем гематомы превышает 60 мл, пациент, скорее всего, умрет, если не произвести срочную операцию. Симптомы, отягчающие состояние:
- человек находится в коме;
- полный паралич левой или правой стороны (гемиплегия);
- повышенный уровень глюкозы в крови;
- возраст больного выше 70 лет;
Самая тяжелая форма заболевания – мозжечковое кровоизлияние. Во-первых, его труднее всего диагностировать. Во-вторых, болезнь чаще всего развивается стремительно. Человек может умереть до приезда скорой помощи. Поэтому при подозрении на инсульт, сопровождающийся рвотой, болями в затылочной части, потерей сознания, порезом конечностей, высоким АД, дорога каждая секунда.

Случаев повреждения мозжечковой области встречается около 10%. Подвергаются тяжелым приступам чаще всего люди, достигшие старческого возраста – от 60 до 80 и более лет.
Вероятность повторного приступа
Половина людей, перенесших инсульт, находится в группе риска: повторный приступ может произойти в любой момент. Как правило, последствия будут более тяжелыми, восстановительный период – более длительным. К этому приводят: неблагоприятные сопутствующие заболевания, несоблюдение предписаний врача, возврат к вредным привычкам.
Сколько же инсультов человек может перенести? В народе считается, что не более трех, но это зависит не от количества, а от состояния больного и тяжести последствий перенесенных повреждений. На самом деле, можно перенести и три, и четыре приступа. Многое зависит от оказанной вовремя медицинской помощи, и соблюдения больным реабилитационных мер.

Сердечно-сосудистые осложнения являются наиболее частой причиной смертности. Они же являются одними из главных факторов, вызывающих повторный инсульт. Для предотвращения рецидива надо наблюдаться у специалиста, если имеете:
- повышенное артериальное давление;
- признаки развития атеросклероза;
- высокий уровень холестерина;
- сахарный диабет.
Риск повторного инсульта возрастает, если:
- возраст больного старше 60 лет;
- беспокоит мерцательная аритмия;
- диагностировали сердечную недостаточность;
- имеется лишний вес;
- есть вредные привычки;
- подверженность физическому или эмоциональному стрессу.
Восстановление
Когда удар уже случился и уложил на больничную койку, говорить о его предотвращении поздно. Теперь волнует вопрос: как жить после инсульта? Возможно ли восстановление? В большинстве случаев часть утраченных функций можно восстановить. Для достижения максимальных результатов необходимо соблюсти главные условия реабилитации, тогда шансы на нормальную жизнь остаются.
- Главное – не упустить первые часы после инсульта. Сразу обратиться за медицинской помощью.
- Установить точный диагноз, пройти обследование на предмет локализации и объема поврежденного участка.
- Предотвратить прогрессирующий характер инсульта или его повторение.
- Пройти ряд реабилитационных мер как в стационаре, так и дома.

На начальном этапе полагайтесь на специалиста, которому доверяете. Доставьте больного в клинику, оснащенную современным диагностическим оборудованием. Лучший вариант – частная больница, реабилитационный центр, так как, не везде есть необходимые условия получения максимальной помощи при инсульте. Регресс жизненно важных функций организма зависит от степени тяжести повреждения мозга:
- Малый (микроинсульт) – больной может не определить. Отмечаются неврологические расстройства, которые диагностируются как другие заболевания. Их длительность фиксируют в течение 21 дня. Человек порой не догадывается, что перенес инсульт, и подвержен риску рецидива с тяжелыми последствиями.
- Легкая (средняя) степень тяжести инсульта – симптомы заболевания определяются, но прогрессирующего расстройства или отека мозговых тканей не выявлено. Задача – предотвратить расширение области повреждения, нормализовать состояние сердечно-сосудистой системы, артериального давления, восстановить утраченные функции организма.
- Тяжелая форма инсульта – сознание может отсутствовать, неврологические нарушения прогрессируют, фиксируется отек мозга. Больной может находиться в коме, бредить или быть в сознании, но никого не узнавать (слабоумие), не реагировать на события, пребывать в состоянии «овоща». Чаше всего в таких случаях предполагают летальный исход. Восстановление почти невозможно.
Длительность восстановительного периода:
- Микроинсульт – полное восстановление через 3 недели. Важно предотвратить рецидив.
- Средняя форма – возможность самообслуживания возвращается через 3–6 месяцев. Полное восстановление наступает редко и длится годами.
- Тяжелая стойкая форма неврологического дефицита – возможность сидеть появляется через год-два; восстановиться полностью невозможно.
Основные принципы реабилитации:
- Начинать двигаться сразу, как только позволит врач. Чем раньше, тем лучше, тогда процесс восстановления идет быстрее. Важные временные этапы: 30 дней; 3 месяца; 6 месяцев; год.
- Систематически, не прерывая график, умеренно увеличивать нагрузки. Упражнения и реабилитационные процедуры подбирают индивидуально для каждого больного.
- Постепенно наращивать длительность занятий по восстановлению координации движений и речи.
- Обеспечить постоянный контроль медиков. Со стороны родных – окружить заботой (без демонстрации своих переживаний), поддерживать оптимизм и уравновешенное психическое поведение больного.
- Организовать рациональный прием пищи: еда должна содержать все необходимые организму питательные вещества и витамины. Исключить продукты, способствующие накоплению холестерина.
- Гигиенический уход: использовать эффективные средства для устранения пролежней у лежачих пациентов.

Прогноз восстановления неврологических функций:
- Самые эффективные и заметные достижения происходят в первые 3 месяца.
- Чувствительность, сила и признаки пареза в ногах восстанавливаются быстрее, чем в руках.
- Гемиплегия (паралич одной из сторон) восстанавливается через 30 дней.
- Долгое сохранение плегии в руке говорит о том, что полного восстановления может не быть.
- Речь при средних и тяжелых формах инсульта восстанавливается на протяжении нескольких лет.
Прогноз по инвалидизации:
- К концу года – 30% пациентов остаются недееспособными.
- Через полгода инвалидность сохраняется у 40% больных, перенесших инсульт.
- Первые 2 месяца 65–70% людей нуждаются в посторонней помощи.
Даже при неутешительном прогнозе врачей есть шансы вернуться к осмысленной жизни. Будучи инвалидами, если не опускать руки, иметь надежду и волю, можно наполнить смыслом любое существование.
Источник
Инсульт – это серьезный удар и для самого пациента, и для его родных. Можно ли после инсульта вернуться к нормальной жизни? И как предотвратить его повторение?
Инсульт — это сигнал к тому, чтобы изменить свою жизнь, восстановить и сохранить здоровье. «Считайте, что это ваш второй шанс», — говорит Александр Атяшев, врач-невролог клиники «Медикейт». Как восстановиться после инсульта и что могут сделать родственники, чтобы принести пациенту максимальную пользу в период реабилитации?

Александр Атяшев.
Для минимализации последствий ишемического инсульта есть только первые 4,5 часа
— Александр, что происходит в организме во время инсульта и почему такими серьезными бывают его последствия?
– Инсульт — это острое нарушение мозгового кровообращения, когда прекращается кровоснабжение какого-либо участка головного мозга. Кровоснабжение нарушается — и происходит повреждение или гибель клеток мозга, а это ведет к нарушению какой-либо функции организма — речи, движения в конечностях, умственных способностей, внимания, памяти и т. д.
— Почему нарушается мозговое кровообращение?
– Инсульт возникает либо из-за блокады кровеносного сосуда, который снабжает мозг (ишемический инсульт), либо при разрыве кровеносного сосуда в мозге (геморрагический инсульт).
Блокада сосуда может быть вызвана образованием атеросклеротических бляшек (жировых отложений) или тромбом, который попадает в кровоток и вызывает закупорку артерии.
Разрыв сосуда при геморрагическом инсульте обычно происходит в размягченной стенке артерии: кровь вытекает, накапливается, что приводит к сдавливанию мозговой ткани и повреждению клеток. В обоих случаях в результате недостатка кислорода часть клеток мозга в очаге инсульта погибает, а часть повреждается.
В течение нескольких минут человек теряет способность рассуждать, говорить, двигать руками или ногами.
о возможных противопоказаниях проконсультируйтесь со специалистом
— Какие симптомы свидетельствуют об инсульте?
– Есть простейший тест, который поможет родственникам распознать инсульт. Нужно попросить его совершать всего три действия: улыбнуться, поднять обе руки и назвать свое имя. Если при улыбке опущен уголок рта, если человек не может поднять руки из-за того что одна из них ослабла, а имя произносит неразборчиво — срочно вызывайте скорую помощь.

Помните: при ишемическом инсульте для эффективного удаления блокады сосуда (тромба) есть только 4,5 часа, пока клетки поврежденного участка полностью не погибли.
Также признаками инсульта могут быть:
внезапное онемение лица, рук, ног, слабость в конечностях,
внезапное нарушение сознания, потеря способности говорить, затрудненная речь, потеря способности понимать смысл чужих слов,
внезапное нарушение зрения на один или оба глаза,
внезапное нарушение походки, головокружение, потеря равновесия,
внезапная сильная головная боль по неизвестной причине,
внезапная тошнота, боль в области лица или конечностей, общая слабость (чаще у женщин).
— Почему так важно обратиться за медицинской помощью в первые часы после инсульта?
– Инсульт — это неотложное состояние. Только в первые 3−5 часов медицинская помощь наиболее эффективна: это так называемое терапевтическое окно, во время которого лечение может восстановить поврежденные клетки мозга и минимизировать последствия инсульта. Если вовремя не обратиться за помощью, клетки погибнут безвозвратно, и дальнейшее лечение будет направлено только на приспособление к жизни с учетом имеющихся нарушений.
о возможных противопоказаниях проконсультируйтесь со специалистом
— Чем микроинсульт отличается от обычного инсульта? Он так же опасен и тоже требует лечения?
– Микроинсульт, или транзиторная ишемическая атака (ТИА), — это временное нарушение кровоснабжения части головного мозга, то есть предвестник инсульта. Во время ТИА человек может испытывать некоторые или все вышеописанные симптомы.
Особенность микроинсульта в том, что эти симптомы обычно выражены несильно и быстро проходят — наутро человек может чувствовать себя прекрасно.
Но отнеситесь к ним серьезно — обязательно вызывайте «скорую»! От этого зависит ваше здоровье и жизнь.
Реабилитация начинается в первые сутки
— Когда можно начинать реабилитацию после инсульта?
– После завершения лечения острейшей фазы, то есть фактически в первые сутки после инсульта. Даже если больной пока лежит, он может и должен двигаться — поворачивать голову, шевелить руками-ногами, пытаться садиться.
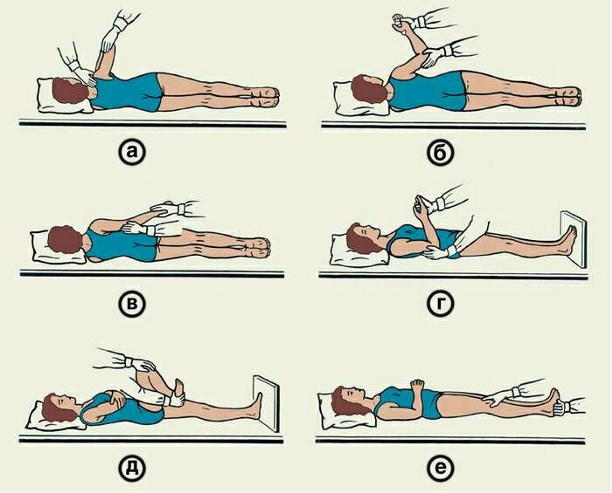 Даже с лежачими больными можно и нужно делать пассивные упражнения.
Даже с лежачими больными можно и нужно делать пассивные упражнения.
Программа реабилитации начинается уже в больнице и продолжается дома (или же в санатории, медицинском центре). Каждый день после инсульта — это работа на пути к восстановлению.
о возможных противопоказаниях проконсультируйтесь со специалистом
— Что должно быть первым шагом в процессе восстановления?
– Прежде всего нужно работать над правильным положением тела — позиционированием: это облегчает восстановление двигательных способностей, предотвращает мышечные травмы, контрактуры, уменьшает боли. Главные принципы позиционирования:
- поддерживать максимально возможную симметричность ключевых точек (плечи, лопатки, таз), держать в правильном положении голову, плечи, бедра.
- золотое плавило — пациент лежит на любом боку, но не на спине.
- не игнорировать неподвижную часть тела. Тумбочку у кровати больного ставят с пораженной стороны, чтобы при движении, например, за кружкой пациент тянулся через больную сторону и задействовал ее. Учитесь использовать вашу слабую руку — для опоры, поддержки, открывания двери, включения света. Важно развить устойчивую привычку пользоваться слабой рукой, насколько это сейчас возможно.
— Нужна ли пациенту лечебная физкультура?
– Обязательно. ЛФК необходима для восстановления навыков движения и подготовки к тому моменту, когда вы сможете более полноценно двигаться. В результате регулярных упражнений растянутся укороченные мышцы кисти, предплечья, задней поверхности ног, активизируются ослабленные мышцы рук, увеличится амплитуда движений, улучшится равновесие сидя и стоя. Если у пациента нарушена речь, необходимы артикуляционные упражнения (для языка, губ, мышц нижней челюсти, мимических мышц). Нужна вестибулярная гимнастика для восстановления координации движений, упражнения для реабилитации при двигательных нарушениях. Освоив эти упражнения под руководством врача, вы сможете делать их дома — сначала с помощью родственников, потом самостоятельно. Главное — регулярность: 5−6 раз в неделю, по 30−40 минут в день.
Совет родным пациента: разумно относитесь к его жалобам и не разрешайте ему поддаваться лени и унынию.
Больной в таком состоянии чаще всего настроен лежать, но ваша задача — настаивать на том, чтобы он двигался. Адекватно оценивайте его состояние, и если он может дойти до туалета сам, не ставьте биотуалет возле кровати. Если пациент в силах есть самостоятельно, не кормите его с ложки.
Заново учитесь говорить, есть, понимать и помнить
— Как нужно подготовить дом для пациента после инсульта? И какие дополнительные приспособления ему потребуются?
– Пока пациент восстанавливает повседневные навыки, необходимые для самостоятельного обслуживания себя, пока он с трудом двигается, необходимо обеспечить ему безопасность перемещений. Для этого:
- уберите ковры и лежащие на полу провода, чтобы пациент не споткнулся. Убедитесь, что все пути, которые использует больной, свободны для прохода и хорошо освещены.
- оборудуйте кровать поручнями, чтобы он мог присаживаться
- в ванной прикрепите специальные вертикальные перила, за которые пациент сможет держаться,

Специальные приспособления — стульчик на унитаз, сиденье для ванны — облегчат жизнь пациента дома.
- установите в ванну или душевую кабину сиденье, чтобы больной мог мыться сидя,
- поднимите высоту туалета с помощью прикроватного стула,
- когда больной учится ходить, купите для него ходунки, впоследствии — трость.
о возможных противопоказаниях проконсультируйтесь со специалистом
— После инсульта у людей часто нарушается речь. Ее можно восстановить?
– Да, восстановлению функций речи помогает артикуляционная гимнастика, о которой я говорил выше, а также занятия с логопедом, но главное — общение с близкими людьми, то есть ежедневная практика речи. Нарушения речи могут быть двух видов — афазия (пациенту трудно понимать слова и выражать свои мысли) и дизартрия (понимание есть, но нарушено произношение и плавность, четкость речи). Общие правила:
- задавайте вопросы, на которые пациент может ответить «да» или «нет».
- говорите медленно и четко, давайте больному время, чтобы ответить, не говорите за него.
- будьте терпеливы и последовательны. При регулярных занятиях со временем обязательно наступит улучшение.
— Чем нужно кормить человека после инсульта?
– У больных с инсультом часто возникает проблема нарушенного глотания — дисфагия, при этом есть риск нарушения проходимости пищевода и аспирации (проникновения инородных тел в легкие). Она может стать причиной удушья, инфекционных заболеваний, пневмонии. Таких пациентов нужно кормить, строго соблюдая рекомендации: только в положении сидя с опорой под спину, с поворотом в здоровую сторону в момент проглатывания, только небольшим количеством пищи.
Лучше всего переносится полужесткая пища — запеканка, густой йогурт, протертые овощи и фрукты, жидковатые каши.
Твердую и жидкую пищу давайте в разное время. Исключите из рациона продукты, часто вызывающие поперхивание, — хлеб, печенье, орехи и пр.
— К каким еще нарушениям приводит инсульт?
– При инсульте могут быть повреждены участки мозга, которые отвечают за процессы обучения, понимания, общения. Часто наблюдается ухудшение памяти, проблемы с восприятием: человек не осознает, что функции его тела нарушены, он не узнает знакомые предметы, людей, он может игнорировать какую-то часть тела. Со временем при правильной терапии утраченные навыки будут восстанавливаться, но это процесс небыстрый.
Дома можно и нужно упражнять память и внимание: расспрашивать пациента о том, что он делал/видел вчера, рассматривать семейный альбом, разгадывать загадки, вспоминать схожие предметы по форме, цвету, и т. д.
Еще один важный момент — настроение пациента. Человек испытывает уныние, пустоту и безнадежность из-за того, что не может выполнять свои прежние социальные функции (работать, заботиться о семье), чувство унижения из-за утраченных элементарных навыков, может отказываться от общения. Возможны внезапные перепады настроения, агрессия, злость, смехи и слезы без причины.
В таких случаях пациенту может потребоваться лечение антидепрессантами, а от родственников — спокойствие, воздержанность от критики.
И больному, и его родным нужно помнить, что все это — последствия инсульта, которые по мере восстановления пройдут.
о возможных противопоказаниях проконсультируйтесь со специалистом
Двигайтесь!
— Как подобрать правильную физическую активность после инсульта?
– Двигаться необходимо независимо от степени нарушений после инсульта, при любой степени ограничения.
Если функции ног и рук не нарушены, как можно быстрее поднимайтесь и начинайте двигаться! Занимайтесь лечебной физкультурой, ходите по лестнице вместо лифта, гуляйте по улице, занимайтесь садом, играйте с внуками. Подходит любая активность, которая доставляет вам удовольствие, — просто возьмите перед собой обязательство двигаться каждый день.
Если есть слабость в конечностях, но они работают, можно ходить пешком, в том числе на беговой дорожке, полезно плавать, заниматься гимнастикой в бассейне, йогой, танцами.
Даже если больной находится в кровати или инвалидном кресле, он тоже может двигаться — делать силовые упражнения, гимнастику на растяжку.
— Всегда ли после инсульта человек может вернуться к привычной жизни?
– Это зависит от объема поврежденных клеток, от того, какая часть мозга затронута и вовремя ли была оказана медицинская помощь. При должном упорстве, терпении, помощи врачей и родственников, утраченные функции восстанавливаются.
В моей практике были пациенты, которые возвращались к работе даже после нескольких инсультов.
И больному, и его родным нужно понимать, что восстановление — процесс долгий и сложный, от него не стоит ждать мгновенных результатов и впадать в отчаяние, когда их нет. Будут дни хорошие, когда вы будете делать огромные успехи, и дни плохие, когда кажется, что вы откатились к началу пути. Не стремитесь объять необъятное, не торопите события, а разделите цели на:
– ближайшие — которые можно отследить и измерить. Например, если больной в первые дни лежал, ближайшей целью будет сесть на кровати и самостоятельно поесть. Держать кружку, встать и дойти до двери комнаты, сделать гигиенические процедуры — все это тоже ближайшие цели.
– отдаленные — то, чего вы хотите добиться через 6 месяцев и более. Вернуться к работе, спорту, хобби — все эти цели лучше обсудить с врачом, чтобы понять, на какую степень восстановления функций можно рассчитывать.
Предотвратить инсульт — в ваших силах
— Есть ли группы риска, в которых инсульт случается чаще?
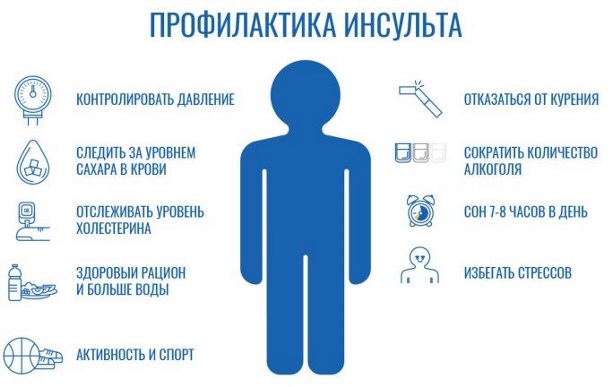
– Если вы говорите о возрасте, поле, национальности, — нет. Инсульт возникает у людей всех возрастов, у мужчин и женщин, у представителей всех национальностей и рас, у людей любого социального положения. У всех есть факторы риска. Есть факторы, на которые мы не можем повлиять: преклонный возраст, генетика, инсульт в анамнезе и т. д.. Но есть те, с которыми можно справиться и тем самым снизить риск первого и повторных инсультов:
- курение, злоупотребление алкоголем. До 55 лет курение, в том числе пассивное, является ведущим фактором риск инсульта!
- повышенное артериальное давление, диабет, повышенный холестерин. Обратитесь к врачу и придерживайтесь лечения, которое он назначит. Регулярный прием препаратов и контроль уровня холестерина и сахара крови уменьшит влияние этих факторов риска, облегчит ваше состояние и снизит риск инсульта.
- избыточный вес, малоподвижный образ жизни. Похудейте! Питайтесь правильно, выберите для себя подходящие и, главное, регулярные физические нагрузки.
о возможных противопоказаниях проконсультируйтесь со специалистом
— Каким правилам нужно следовать после инсульта, чтобы он не повторился?
– Кроме описанных выше факторов риска, на которые пациент может повлиять, есть еще несколько «правил жизни».
Во-первых, принимать все препараты, назначенные лечащим врачом. Некоторые из них принимаются определенный отрезок времени, другие — пожизненно. Не игнорируйте лекарства, не отказывайтесь от них без консультации с врачом! Купите диспенсер (таблетницу), в который можно разложить препараты на день или неделю, рассортировать их по времени дня.
Во-вторых, пациент после инсульта должен регулярно проходить обследование: сдавать анализы крови на липидный спектр, сахар 9при диабете), делать УЗИ сосудов шеи, наблюдаться у невролога, кардиолога. Полезны занятия с мануальным терапевтом, специалистом по лечебной физкультуре.
В клинике «Медикейт» разработан ежегодный комплекс для оценки рисков возникновения инсульта.
В него входит:
- консультация кардиолога
- консультация офтальмолога (+ осмотр глазного дна)
- УЗДГ артерий брахиоцефальной системы
- ЭКГ
- общий анализ крови
- сахар крови
- биохимический анализ крови (АСТ, АЛТ, билирубин, креатинин, мочевина, общий белок, холестерин, триглицериды, ЛПВП, ЛПНП)
- консультация невролога.
На комплекс действует специальная цена — 6500 рублей.

Многопрофильная клиника «Медикейт»:
Тула, ул. Вересаева, 2.
Тел.: (4872) 52−03−03, 8−950−922−93−83.
meditula.ru
о возможных противопоказаниях проконсультируйтесь со специалистом
Источник
