Пневмония и инфаркт сердца
Ежегодно более 1,5 миллиона жителей только нашей страны заболевают пневмонией. Особый интерес представляет факт развития пневмонии у больных, перенесших инфаркт миокарда. Частота таких случаев составляет около 11%, среди которых: 70% — внебольничная, 30% — нозокоминальная (внутригоспитальная).
Специфика пневмонии при инфаркте миокарда
Как показывает статистика, сердечная пневмония — распространенное явление. Деятельность легких во многом зависит от состояния сердца. Инфаркт миокарда характеризуется тромбозом венечных артерий, приводящим к частичному некрозу сердечной мышцы и развитием нарушений циркуляции крови. В частности, патология приводит к застою в малом круге кровообращения. Такие изменения в системе способствуют развитию воспалительных реакций и возникновению постинфарктного синдрома.
Постинфарктный синдром — это сочетанное инфекционное поражение ряда органов (легкие, бронхи, суставы, перикард), выявляющееся у больного, перенесшего острую коронарную недостаточность. Неспецифическое воспаление начинается приблизительно после четырнадцати дней от начала приступа, но возможно и более позднее проявление, вплоть до 12-й недели после удара. В большинстве случаев синдром является проявлением реакции организма на антитела, образующиеся при распаде некротизированной ткани миокарда.
Причины развития пневмонии после инфаркта миокарда
Пневмония или воспаление легких — заболевание, при котором поражение распространяется на легочную ткань. На фоне сердечной недостаточности чаще всего формируется гипостатическая пневмония (застойная). Наибольшую опасность она представляет для людей пожилого возраста и является причиной смертельного исхода для 21% больных.
В основе патогенеза постинфарктной пневмонии находится нарушение венозного оттока крови, ее застой и, как результат, инфильтрация альвеол. Такой патологический процесс приводит к отеку, воспалению и фиброзу легочной ткани. Это заболевание легких может возникать при осложнении сердечно-сосудистых патологий:
• острая коронарная недостаточность (инфаркт);
• кардиосклероз;
• атеросклероз;
• гипертоническая болезнь;
• варикоз, флебит, тромбофлебит;
• правожелудочковая сердечная недостаточность;
• пороки сердца.
При всех перечисленных заболеваниях отмечаются гемодинамические нарушения, снижающие дренажную функцию легких. Образующаяся мокрота ухудшает вентиляцию легочной ткани и благоприятствует присоединению патогенной флоры, что еще больше усугубляет процесс.
Существует ряд отягощающих факторов, наличие которых у постинфарктного больного увеличивает вероятность развития пневмонии в несколько раз:
• возраст старше 60 лет;
• избыточный вес, ожирение;
• вредные привычки: курение, прием алкоголя;
• гиподинамия;
• прием эстрогенов;
• длительный постельный режим;
• деформированная грудная клетка;
• хроническая венозная недостаточность;
• повышенная свертываемость крови;
• сахарный диабет.
Большое значение имеет и правильно составленный режим питания больного. Диета должна состоять из легких продуктов, содержать минимум животных жиров и соли.
Признаки присоединившегося осложнения и диагностика
В отличие от первичной пневмонии, воспаление легких при инфаркте миокарда имеет более размытую клиническую картину. Симптоматика будет зависеть от степени тяжести основного заболевания, выраженности нарушения циркуляции крови и присоединения инфекции. В зависимости от времени появления первых признаков заболевания, различают раннюю и отсроченную (позднюю) застойную пневмонию. Ранняя появляется спустя несколько дней после начала постельного режима. Поздняя — по истечении несколько недель.
Воспаление, возникающее вследствие нарушения кровообращения имеет следующие признаки:
1. Боль в груди.
2. Сухой кашель, сопровождающийся одышкой. Со временем может появиться мокрота с примесью крови.
3. Присоединение инфекции вызывает повышение температуры тела, слабость, учащение пульса.
4. При аускультации легких слышны мелкопузырчатые хрипы и жесткое дыхание. Начало плеврита дает симптом «шум трения плевры».
Заболевание опасно развитием воспаления околосердечной сумки — перикардита. Дополнительными признаками могут выступать вынужденное положение тела, облегчающее состояние и цианоз кожных покровов.
Начальные этапы болезни протекают скрыто, без выраженных симптомов. Для подтверждения диагноза необходимо провести ряд исследований. Обследование включает следующие мероприятия:
• развернутые анализы крови (клинический + биохимический) и мочи;
• исследование мокроты;
• электрокардиографию;
• УЗИ сердца и плевральной полости;
• рентгенография легких.
В некоторых случаях врач может назначить компьютерную томографию сердца и ангиографию легочных артерий. Изменения показателей крови чаще всего незначительны. При постановке диагноза требуется дифференцировать воспаление легких с туберкулезом, пневмотораксом, крупозной пневмонией и другими патологиями.
Лечение заболевания
Лечение осуществляется комплексно, консервативными методами. Наличие инфекции делает необходимым применение антибактериальных препаратов: пенициллины, цефалоспорины, макролиды. Если причина пневмонии после инфаркта — тромбоз легочной артерии, то терапию начинают с использования антикоагулянтов и фибринолитиков. Для купирования болевого приступа назначают анальгетики. Для нормализации кровообращения используются статины.
Одним из принципиальных методов лекарственной терапии при сердечной пневмонии является применение стероидных гормонов. Они быстро снимают воспаление, нормализуют состояние. При наличии отека легких необходимы мочегонные препараты. В качестве вспомогательных средств используют иммуномодуляторы и витамины.
Важную роль при пневмонии занимают физиопроцедуры, массаж, кислородотерапия и лечебная гимнастика. Если больному не противопоказано вставать с пастели и ходить, то это надо делать в обязательном порядке. Пациентам с постельным режимом требуется чаще менять положение тела и лежа выполнять несложные физические упражнения.
Источник
Инфаркт легкого симптомы и лечение
Инфаркт легкого развивается вследствие закрытия просвета одной из ветвей легочной артерии сгустком крови, т. е. развития тромбоза или эмболии. Давайте подробнее рассмотрим, что такое инфаркт легкого, симптомы и лечение этой болезни.
Инфаркт легкого — симптомы заболевания
Клиническая картина симптомов инфаркта легкого характеризуется прежде всего внезапным (в течение нескольких минут) началом с появлением немотивированной, казалось бы, инспираторной одышки (ортопноэ при этом не наблюдается) и острой боли в груди. Этот симптом инфаркта легкого возникает в момент эмболии.
Боль при инфаркте легкого нередко локализуется за грудиной, она может быть обусловлена растяжением легочной артерии; кроме того, в острейшей стадии болезни нередко развивается ишемия миокарда вследствие уменьшения сердечного выброса и коронарного кровотока.
В этот момент у больных часто возникает симптомы инфаркта легкого в виде острой сосудистой недостаточности с появлением бледности кожных покровов, тахикардии с ЧСС более 100 в 1 мин, падением АД вплоть до развития коллапса вследствие уменьшения притока крови к левым отделам сердца, потерей сознания вследствие гипоксии головного мозга.
Механизм развития симптомов инфаркта легкого
Закрытие просвета одной из ветвей легочной артерии при инфаркте легкого, с одной стороны, сопровождается спазмом других ветвей вследствие выделения из тромбоцитов серотонина, гистамина и влечет за собой нарушение насыщения венозной крови в легочных сосудах кислородом. Вследствие симптомов инфаркте легкого повышается содержание углекислого газа в крови, появляются одышка и цианоз. С другой стороны, уменьшение объема сосудистого русла легких ведет к быстрому повышению давления в сосудах малого круга кровообращения, значительному увеличению нагрузки на правый желудочек сердца и нередко к появлению признаков правожелудочковой сердечной недостаточности.
Тромбоэмболия легочных артерий (ТЭЛА)при инфаркте легкого ведет к ишемии участка легочной ткани, нарушению проницаемости сосудов этой зоны и последующему переполнению ишемизированного участка кровью, поступающей из соседних областей с ненарушенной васкуляризацией. Таков механизм формирования симптомов инфаркта легкого геморрагической формы. В зоне нарушения кровообращения за счет присоединения инфекции нередко развивается инфарктная пневмония.
В некоторых случаях при инфаркте легкого происходят распад легочной ткани и формирование абсцесса. Такой исход чаще наступает при закрытии просвета ветви легочной артерии инфицированным эмболом.
Диагностические симптомы инфаркта легкого
Помимо одышки и цианоза, при инфаркте легкого определяются набухание и пульсация шейных вен, правая граница сердца смещается кнаружи от правого края грудины, иногда появляется пульсация в подложечной области, усиливающаяся на вдохе.
При аускультации сердца выслушиваются такие симптомы инфаркта легкого как:
Инфаркт легкого: причины, лечение и последствия
Инфаркт легкого — болезнь, обусловленная тромбоэмболическими процессами в сосудистой системе легких. Это достаточно серьезный недуг, способный в особо тяжелых случаях привести к смерти.
Причины заболевания
Развиться болезнь может по причине хирургического вмешательства, нарушения нормальной работы сердца, перелома костей, злокачественных опухолей, в послеродовой период, после продолжительного постельного режима. Образовавшийся тромб закрывает просвет сосуда, в результате чего повышается давление в системе легочной артерии и происходит кровоизлияние в легочную ткань. В пораженный участок проникают болезнетворные бактерии, что приводит к воспалению.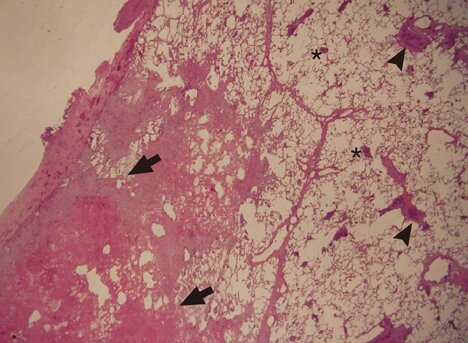
Развитие инфаркта легкого
Острая легочная гипертензия с повышенной нагрузкой на правые отделы сердца может быть обусловлена обтурацией просвета сосуда, вазоконстрикцией, связанной с выделением биологически активных веществ: гистамина, серотонина, тромбоксана, а также рефлекторным спазмом легочной артерии. При этом происходит сбой диффузии кислорода и возникает артериальная гипоксемия, которую усугубляет выброс недоокисленной крови через межсистемные и легочные артериовенозные анастомозы. Развитие инфаркта легкого происходит на фоне уже имеющегося застоя в венах. Спустя сутки после обстурации сосуда легкого происходит формирование инфаркта, полное его развитие заканчивается примерно на 7 сутки.
Патологическая анатомия
Участок легких, пораженный инфарктом, имеет форму неправильной пирамиды, ее основание направлено к периферии. Пораженный участок может быть различной величины. В некоторых случаях присоединяется экссудативный плеврит или инфарктная пневмония. Под микроскопом пораженная ткань легких имеет темно-красный цвет, она плотная на ощупь и выступает над уровнем здоровой ткани. Плевра становится матовой, тусклой, часто в плевральной полости собирается жидкость.
Инфаркт легкого: симптомы заболевания
посинение носа, губ, кончиков пальцев;
снижение артериального давления;
появление мерцательной аритмии.
Поражение крупных ветвей артерии легкого может спровоцировать правожелудочковую недостаточность, удушье. В крови обнаруживается лейкоцитоз, реакция оседания эритроцитов (РОЭ) значительно ускорена.
Диагностика
Часто установить диагноз достаточно трудно. Очень важно выявить заболевания, которые потенциально могут осложнить инфаркт легкого. Для этого необходимо провести тщательный осмотр больного (особенно нижние конечности). При инфаркте, в отличие от воспаления легких, боль в боку возникает раньше лихорадки и озноба, мокрота с кровью появляется также после сильных болей в боку. Для диагностики заболевания применяются следующие методы:
ЭКГ — для выявления признаков перегрузки правых отделов сердца.
Эхокардиография — определяются проявления перегрузки правого желудочка.
Доплеровское ультразвуковое исследование вен нижних конечностей — диагностирование тромбоза глубоких вен.
Радиоизотопное сканирование легких — для обнаружения участков снижения перфузии легких.
Ангиопульмонография — для выявления обструкции ветвей артерии легкого, внутриартериальных дефектов наполнения.
Инфаркт легкого: последствия
Данное заболевание, как правило, не несет большой угрозы для жизни человека. Однако после такого недуга, как инфаркт легкого, последствия могут быть тяжелейшими. Возможно развитие разнообразных осложнений. Например, таких как постинфарктная пневмония, нагноение и распространение воспаления на плевру, отек легких. После инфаркта есть большой риск попадания гнойного эмбола (сгустка крови) в сосуд. Это, в свою очередь, вызывает гнойный процесс и способствует абсцессу на месте инфаркта. Отек легких при инфаркте миокарда развивается, прежде всего, при снижении сократительной способности мышцы сердца и при одновременной задержке крови в малом круге. Так как интенсивность сердечных сокращений снижается внезапно, происходит развитие острого синдрома малого выброса, который провоцирует тяжелую гипоксию. При этом наблюдается возбуждение головного мозга, выброс биологически активных веществ, способствующих проницаемости альвеолярно-капиллярной мембраны, и усиленное перераспределение крови в малый круг кровообращения из большого. Прогноз инфаркта легкого зависит от основного недуга, величины пораженного участка и тяжести общих проявлений.
Лечение заболевания
При выявлении первых признаков, указывающих на инфаркт легкого, лечение должно быть начато незамедлительно. Больного требуется как можно скорее доставить в реанимационное отделение медицинского учреждения. Лечение начинают с введения препарата «Гепарин», данное средство не растворяет тромб, однако оно препятствует увеличению тромба и способно приостановить тромботический процесс. Медикамент «Гепарин» способен ослаблять бронхоспастическое и сосудосуживающее действие тромбоцитарного гистамина и серотонина, что способствует уменьшению спазма легочных артериол и бронхиол. Гепаринотерапию проводят на протяжении 7-10 дней, при этом осуществляется контроль за активированным частичным тромбопластиновым временем (АЧТВ). Также применяют низкомолекулярный гепарин — дальтепарин, эноксапарин, фраксипарин. Для того чтобы ослабить болевой синдром, снизить нагрузку на малый круг кровообращения, уменьшить одышку, применяют наркотические анальгетики, например средство «Морфин» (внутривенно вводится 1-процентный раствор). Если инфаркт легкого провоцирует боль плеврального характера, на которую влияет дыхание, положение тела, кашель, то рекомендовано применять ненаркотические анальгетики, например «Анальгин» (внутривенное введение 50-процентного раствора). При диагностировании поджелудочковой недостаточности или шока для лечения используют вазопрессоры (допамин, добутомин). Если наблюдается бронхоспазм (при нормальном атмосферном давлении), необходимо медленно внутривенно ввести 2,4-процентный раствор эуфиллина. Если развивается инфаркт— пневмония легкого, для лечения требуются антибиотики. Спокойная гипотония и гипокинез правого желудочка предполагают использование тромболитических средств («Альтеплаз», «Стрептокиназ»). В некоторых случаях может потребоваться оперативное вмешательство (тромбэктомия). В среднем небольшие инфаркты устраняются за 8-12 дней.
Для того чтобы ослабить болевой синдром, снизить нагрузку на малый круг кровообращения, уменьшить одышку, применяют наркотические анальгетики, например средство «Морфин» (внутривенно вводится 1-процентный раствор). Если инфаркт легкого провоцирует боль плеврального характера, на которую влияет дыхание, положение тела, кашель, то рекомендовано применять ненаркотические анальгетики, например «Анальгин» (внутривенное введение 50-процентного раствора). При диагностировании поджелудочковой недостаточности или шока для лечения используют вазопрессоры (допамин, добутомин). Если наблюдается бронхоспазм (при нормальном атмосферном давлении), необходимо медленно внутривенно ввести 2,4-процентный раствор эуфиллина. Если развивается инфаркт— пневмония легкого, для лечения требуются антибиотики. Спокойная гипотония и гипокинез правого желудочка предполагают использование тромболитических средств («Альтеплаз», «Стрептокиназ»). В некоторых случаях может потребоваться оперативное вмешательство (тромбэктомия). В среднем небольшие инфаркты устраняются за 8-12 дней.
Профилактика заболевания
Чтобы предупредить инфаркт легкого, необходимо в первую очередь не допустить венозного застоя в ногах (тромбоз вен нижних конечностей). Для этого рекомендуется проводить массаж конечностей, для больных, перенесших операции, инфаркт миокарда, применять эластичный бинт на голени. Также рекомендуется исключить использование лекарственных препаратов, повышающих свертываемость крови, и ограничить применение внутривенного метода введения медикаментов. По показаниям возможно назначение препаратов, понижающих свертываемость крови. Для профилактики сопутствующих инфекционных заболеваний назначается курс антибиотиков. Для того чтобы предупредить легочную гипертензию, рекомендуется применение средства «Эуфиллин».
ИНФАРКТ МИОКАРДА, ОСЛОЖНЁННЫЙ ПНЕВМОНИЕЙ Текст научной статьи по специальности « Медицина и здравоохранение »
Новости науки
Созданы робопальцы c изменяемой жесткостью
Исследователи из Берлинского технического университета разработали актуатор с изменяемой жесткостью. Результаты работы продемонстрированы на конференции ICRA 2015, текст доклада опубликован на сайте университета.
Читать полностью
Мягкость стейка научились определять при помощи рентгена
Ученые из норвежской частной исследовательской организации SINTEF создали технологию для проверки качества сырого мяса при помощи слабого рентгеновского излучения. Пресс-релиз новой методики опубликован на сайте gemini.no.
Руководство миссии приняло решение о проведении разворачивания солнечного паруса спутника «LightSail» в две стадии. Боковые панели с фотоэлементами будут открыты в среду, а отправка команды о раскрытии паруса запланирована на пятницу.
Читать полностью
Источник
Постинфарктный синдром
Постинфарктный синдром — воспалительно-аллергическое поражение некоторых органов (перикарда, плевры. легких, суставов и др.), появляющееся на 2—12-й неделе после возникновения инфаркта миокарда. Постинфарктный синдром, по-видимому, возникает как реакция организма на антитела, вырабатываемые в некротизированной сердечной мышце. Обычно постинфарктный синдром проявляется перикардитом с лихорадкой. Одновременно может возникнуть плеврит. пневмония ; последняя нередко сопровождается кровохарканьем. Реже постинфарктный синдром проявляется изолированным полиартритом. При исследовании крови отмечается лейкоцитоз, ускоренная РОЭ. иногда — эозинофилия. Течение постинфарктного синдрома — от 1—2 недель до нескольких месяцев, поскольку он может рецидивировать. Прогноз. как правило, благоприятный. При лечении применяют ацетилсалициловую кислоту, амидопирин ; при тяжелом, рецидивирующем течении показаны по назначению врача кортикостероидные гормоны (кортизон, преднизолон ).
См. также Инфаркт миокарда.
Постинфарктный синдром — это комплекс неспецифических воспалительных поражений ряда органов (перикардит, плеврит, пневмония, артрит и др.), возникающих на 2—12-й неделе, реже в более поздний срок, после начала заболевания инфарктом миокарда независимо от тяжести и распространенности его, а также обычных осложнений и их причин (сердечная недостаточность, эмболии, инфекции и т. д.).
Характерное проявление постинфарктного синдрома — перикардит (см.), который начинается с очень резких болей в области сердца, усиливающихся при глубоком вдохе и переходе в горизонтальное положение; боли иррадиируют в плечи, эпигастральную область; повышается температура, увеличивается количество лейкоцитов, ускоряется РОЭ. Перикардит чаще бывает экссудативным, реже фибринозным. Нередко к нему присоединяется плеврит, реже пневмония. Иногда перикардиальный и плевральный экссудат имеет геморрагический характер. Пневмония при постинфарктном синдроме обычно бывает атипичной, часто с кровохарканьем. П. с. сопровождается тахикардией, на ЭКГ на фоне изменений, обусловленных инфарктом миокарда, могут возникнуть изменения, характерные для перикардита.
Более редкий вариант постинфарктного синдрома — полиартрит, возникающий в комплексе с другими проявлениями П. с. или изолированно.
Патогенез постинфарктного синдрома не совсем ясен. Большинство авторов высказывается за аллергическую природу постинфарктного синдрома и полагает, что он возникает как реакция организма при образовании у больных инфарктом миокарда (см.) антител к некротизированной сердечной мышце. Антитела к антигену из сердечной мышцы при инфаркте миокарда были обнаружены В. Н. Фатенковым, Г. А. Раевской и др. Об аллергической настроенности больных инфарктом миокарда может говорить и закономерно обнаруживаемое у них увеличение количества эозинофилов на 7—12-й день болезни, более выраженное у больных с постинфарктным синдромом.
Течение постинфарктного синдрома отличается склонностью к рецидивам через различные промежутки времени.
Прогноз при своевременно начатом лечении в общем благоприятный. При отсутствии лечения возможен исход в слипчивый перикардит.
Постинфарктный синдром не всегда распознается правильно. Такие симптомы, как клинические проявления перикардита, тахикардия, лихорадка, лейкоцитоз, ускоренная РОЭ, расцениваются как рецидивирующий или затяжной инфаркт миокарда, а изменения в легких, кровохарканье, плеврит — как инфаркт легких.
Pericarditis epistenocardica, с которым приходится дифференцировать перикардит при П. с. возникает обычно в период между 2-м и 4-м днями болезни, быстро исчезает, причем, как правило, выпота в полости перикарда не бывает, отсутствует наклонность к рецидивированию.
При дифференциальном диагнозе следует иметь в виду и идиопатический перикардит, в клинической картине которого много схожих черт с П. с.; однако наличие инфаркта миокарда позволяет довольно легко отказаться от диагноза идиопатического перикардита.
Основным принципом лечения постинфарктного синдрома является применение десенсибилизирующей терапии, главным образом стероидных гормонов, быстро улучшающих состояние больных. При наличии противопоказаний для стероидной терапии можно рекомендовать применение ацетилсалициловой кислоты (аспирина). При П. с. протекающем с перикардитом, применение антикоагулянтов надо считать противопоказанным из-за опасности тампонады сердца.
Инфаркт легкого, лечение, симптомы, последствия
Инфаркт легких (геморрагический инфаркт) чаще всего является следствием эмболии и реже тромбоза легочных сосудов.
Причины инфаркта легкого
В эмболической группе к инфаркту легких ведут:
- Тромбоз периферических вен, особенно часто глубоких бедренных, вследствие замедленного и слабого кровообращения и повышенной склонности к свертыванию крови при условии строгого длительного постельного режима ослабленных больных—венотромбоз (без собственно воспалительных изменений стенок вен) при митральном стенозе, инфаркте миокарда, при сдавлении вен опухолью, бандажом, при тромбозе варикозных вен; при эритремии, в ближайшие время после удаления селезенки, при лечении средствами, повышающими свертывание крови (этим свойством обладают, например, наперстянка, пенициллин), при введении внутривенно лекарств, повреждающих сосудистую стенку (спирт).
- Тромбофлебиты воспалительные, в том числе септические, разной локализации при самых разнообразных местных и общих инфекциях, часто после ранений, особенно с повреждением костей, после хирургической и иной травмы, в послеоперационном и послеродовом периоде при затягивающейся лихорадке, при мастоидите (флебит яремной вены), септическом метрите, абсцессе предстательной железы, тифах и т. д.
- Тромбоэндокардиты и тромбозы в самом сердце (правом); при тромбах в правом ушке, пристеночном тромбоэндокардите после инфаркта миокарда, при язвенном (подостром септическом) эндокардите, ревматическом кардите.
Реже инфаркт легких бывает обусловлен местным (марантическим) тромбозом или воспалительным тромбоваскулитом (ревматическим, травматическим) легочных сосудов.
Патогенез инфаркта легких не сводится к механической закупорке и механическим нарушениям кровообращения. Основное значение имеют недостаточно изученные нервнорефлекторные воздействия, особенно с обширных рецепторных полей легочных сосудов; они обусловливают, в частности, и наиболее грозные симптомы со стороны легочного кровообращения
Большие эмболии легких с закупоркой основных ветвей или ствола легочной артерии вызывают резкое острое нарушение центрального и периферического кровообращения (острое легочное сердце); при закупорке артерий меньшего калибра возникает инфаркт легкого в результате нарушения местного кровообращения, как правило, в подплевральном участке легкого, с частичным распадом легочной ткани (лихорадка при инфаркте легких вначале асептическая, от рассасывания ткани). При инфицировании инфаркта образуется истинная пневмония (обычно пневмококковая) или плеврит, часто геморрагический, реже гнойный; в редких случаях дело доходит до массивного некроза (секвестрации) легочной ткани с образованием гангрены легких.
Симптомы и признаки инфаркта легких
Больной ощущает внезапное стеснение в груди или боль подмышкой, под углом лопатки и одышку, одновременно развивается сосудистый коллапс с бледным цианозом, холодной, покрытой липким потом кожей, частым поверхностным дыханием, нередко с ортопноэ, частым, едва уловимым пульсом. Спустя несколько часов появляется кашель, озноб с повышением температуры. Кашель вначале сухой, далее длительное время с выделением кровянистой, позже темно-коричневой, почти черной мокроты. Умеренный лейкоцитоз (со 2-го дня заболевания), желтушность. Определяется приглушение, шум трения плевры, влажные субкрепитирующие хрипы. Рентгенологически характерна негустая клиновидная тень в среднем или нижнем поле, чаще справа.
Течение, формы и осложнения инфаркта легких
Малые инфаркты легких часто проходят бессимптомно, рентгенологические изменения исчезают в 7—10 дней. Инфаркты больших размеров тянутся дольше и могут приводить к фиброзу; при тромбозе начало постепенное, коллапс не выражен; марантические инфаркты также протекают без выраженных симптомов, часто в сопровождении гипостаза или отека легких; диагностируются нередко как гипостатическая пневмония. К инфаркту легкого нередко присоединяется геморрагический плеврит.
Диагноз инфаркта легких
Необходимо помнить о частоте инфаркта легких, например, при необъяснимой иначе кратковременной лихорадке.
При диференциальном диагнозе надо иметь в виду прежде всего следующие болезни:
- инфаркт миокарда, отличающийся болями с типичной локализацией и отдачей, характерной электрокардиограммой, анамнестическими указаниями на атеросклероз и гипертонию;
- крупозную пневмонию, которая начинается ознобом и лихорадкой; позднее присоединяются боли в груди; мокрота ржавая, часто имеется герпетическая высыпь, не свойственная неосложненному инфаркту легких;
- ателектаз (обструкционный) легких, отличающийся менее бурным началом, характерным смещением органов и т. д.;
- самопроизвольный пневмоторакс при несколько сходных начальных жалобах; устанавливается легко при клиническом исследовании грудной клетки и рентгенологически.
Профилактика, и лечение инфаркта легких
Раннее вставание после операций, обеспечение движений в известном объеме даже у тяжело больных, исключение лекарств, повышающих свертываемость крови, и ограниченное применение внутривенного метода введения лекарств, при надобности назначение средств, понижающих свертываемость, позволяют уменьшить число тромбозов вен и легочных эмболии. В последнее время при тромбозе вен нижних конечностей испытывается хирургический метод перевязки бедренной вены для предотвращения повторных, возможно, смертельных, эмболии.
Лечение инфарктов легких вначале направлено против сосудистого коллапса и на облегчение болей—покой, тепло, адреналин, питуикрин; новокаин осторожно внутривенно, морфин подкожно (несмотря на одышку и цианоз), вдыхания карбогена. В дальнейшем лечение имеет целью предотвратить инфицирование и борьбу с инфекцией сульфонамидами, пенициллином; при повышении свертываемости крови, повышенном содержании протромбина—пиявки, аспирин (несколько снижающий как салициловый препарат свертываемость крови), а также гепарин, дикумарин (осторожно, под контролем определения протромбинового времени!). Что касается банок и наперстянки, то они показаны при необходимости улучшить кровообращение в легких, но наперстянку следует комбинировать с садицилатами или хинином, противодействующими повышению свертываемости крови.
- Оцените материал
Изучение взаимосвязи воспаления и прогноза инфаркта миокарда Текст научной статьи по специальности « Медицина и здравоохранение »
Новости науки
Созданы робопальцы c изменяемой жесткостью
Исследователи из Берлинского технического университета разработали актуатор с изменяемой жесткостью. Результаты работы продемонстрированы на конференции ICRA 2015, текст доклада опубликован на сайте университета.
Читать полностью
Мягкость стейка научились определять при помощи рентгена
Ученые из норвежской частной исследовательской организации SINTEF создали технологию для проверки качества сырого мяса при помощи слабого рентгеновского излучения. Пресс-релиз новой методики опубликован на сайте gemini.no.
Руководство миссии приняло решение о проведении разворачивания солнечного паруса спутника «LightSail» в две стадии. Боковые панели с фотоэлементами будут открыты в среду, а отправка команды о раскрытии паруса запланирована на пятницу.
Читать полностью
www.Fitozdorov.com — Карточка для укрепления сердца «Хуа Шен».wmv
Источник
