Питание при инфаркте перенесенном на ногах
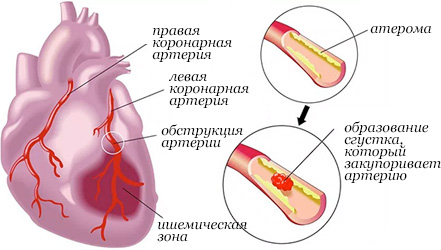
Инфаркт миокарда это один из вариантов ишемической болезни сердца, при котором внезапно, вследствие нарушения кровообращения некротизируется участок миокарда (умирает).
Как правило, это возникает в результате тромбоза коронарной артерии. К инфаркту миокарда могут приводить различные причины, не на последнем месте среди которых являются погрешности в диете (особенно при повторном инфаркте).
Основные правила диеты
Цель, которую преследует диета при инфаркте миокарда, это активизация восстановительных процессов в мышце сердца, создание благоприятных условий для нормального кровообращения и метаболизма веществ и обеспечение нормальной двигательной функции кишечника.
Согласно таблице лечебных столов по Певзнеру, диета при инфаркте миокарда соответствует столу №10И.
Общая характеристика диеты:
- выраженное снижение калорийности пищи за счет всех питательных веществ, но особенно жиров, уменьшение количества пищи, а также соли и жидкости.
Диета при инфаркте миокарда включает 3 рациона, которые назначаются последовательно в зависимости от стадии заболевания:
Рацион 1
Подобное питание назначается в первую неделю болезни (острый период).
В этот период все блюда должны быть протертыми, а режим питания 6 раз в день.
- Белков должно быть 50гр.,
- жиров 30-40гр.,
- углеводов 150-200гр.,
- свободной жидкости 0,7-0,8л в сутки.
Общая калорийность рациона составляет 1100 – 1300 ккал. Соль не употребляется.
Рацион 2
Данное питание назначается на второй-третьей неделе (подострый период). Пища может быть измельченная, режим питания соответствует 6 разам в день.
- Количество белков увеличивается до 60-70гр. в сутки,
- жиров 50-60гр.,
- 230-250 углеводов,
- свободной жидкости 0,9-1,0л,
- соль допускается до 3гр. в день.
Общая калорийность стола 1600 – 1800 ккал.
Рацион 3
Данный рацион назначается в период рубцевания, на 4-ой неделе. Пища подается измельченная или куском. Режим питания 5 раз в день.
- Количество белков возрастает до 85-90гр.,
- жиров до 70гр.,
- 300-320гр. углеводов,
- соль разрешается до 5-6гр. в сутки,
- свободной жидкости до 1-1,1 л.
Общая калорийность 2100-2300ккал.,
Температура пищи
Пища не должна быть слишком холодной или горячей, оптимальный температурный режим 15-50°C.
Режим питания
Пища принимается часто, но небольшими порциями, чтобы снизить нагрузку на сердечно-сосудистую систему и пищеварительный тракт. Количество приемов пищи увеличивается на 2, последняя еда должна быть съедена не позднее трех часов до сна.
Витаминизация пищи
Еда должна быть обогащена витаминами, особенно А, С, Д.
Водорастворимые витамины поступают в организм из свежих овощей и фруктов (их количество в диете увеличено), а жирорастворимые витамины из растительных масел.
Ограничение соли
Соль в еде больному с инфарктом миокарда и после него значительно уменьшают. Во-первых, соль вызывает задержку жидкости и отеки, а во-вторых, способствует сгущению крови и ухудшает кровообращение.
Алкоголь
Всем больным, перенесшим инфаркт миокарда, употребление алкоголя строго запрещено. Алкоголь действует возбуждающе на нервную систему, а также заставляют сердечно-сосудистую систему работать в усиленном режиме, что весьма неблагоприятно при инфаркте миокарда. Кроме того, алкоголь вызывает отеки, заставляет почки работать с двойной нагрузкой, что усугубляет заболевание.
Запрещенные продукты
Диета при инфаркте миокарда направлена на снижение массы тела и поэтому низкокалорийна.
Исключаются продукты с повышенным содержанием пуринов, так как они возбуждающе действуют на нервную и сердечно-сосудистую системы, что приводит к нарушению кровообращения и работы почек и усугубляет состояние больного.
Полностью исключены животные жиры, а также другие продукты, где отмечается высокое содержание холестерина.
Необходимо уменьшить нагрузку на пищеварительный тракт, поэтому запрещено употреблять в один прием большое количество пищи. Также с этой целью запрещаются продукты, способствующие брожению и вызывающие метеоризм.
Запрещаются и трудноперевариваемые блюда, а также продукты с канцерогенами (жареные, выпечка, приготовленные на гриле, копченые), потому что они требует повышенных энергозатрат, что усугубляет течение заболевания.
Соль вызывает задержку жидкости, поэтому запрещены продукты с ее повышенным содержанием.
Не рекомендуется блюда, которые затрудняют моторику кишечника и снижают его тонус (так как больной находится на постельном или полупостельном режиме).
Список запрещенных продуктов:
- хлеб и изделия из муки: свежий хлеб, сдоба, выпечка из различных видов теста, макаронные изделия;
- жирные сорта мяса и рыбы, наваристые бульоны и супы из них, все виды птицы, кроме курицы, жареное и приготовленное на гриле мясо;
- сало, кулинарные жиры, субпродукты, холодные закуски (солености и копчености, икра), тушенка;
- консервы, колбасы, соленые и маринованные овощи и грибы;
- яичные желтки;
- кондитерские изделия с жирным кремом, сахар ограниченно;
- бобовые, шпинат, капуста, редька, редис, лук, чеснок, щавель;
- жирные молочные продукты (цельное неснятое молоко, сливочное масло, сливки, творог повышенной жирности, острые, соленые и жирные сыры);
- кофе, какао, крепкий чай;
- шоколад, варенье;
- приправы: горчица, хрен, перец;
- виноградный сок, томатный сок, газированные напитки.
Разрешенные продукты
Необходимо употреблять продукты с высоким содержанием липотропных веществ (растворяющих жиры), витаминов, калия (он улучшает работу сердца), кальция и магния.
Также необходимы те продукты, которые обладают мягким эффектом усиления перистальтики кишечника и препятствуют запорам.
Сахар частично необходимо заменить медом, являющимся растительным биостимулятором. Кроме того, в меде содержится большое количество витаминов и микроэлементов.
Животные жиры необходимо заменить растительными маслами, в них много витаминов и они благоприятно действуют на моторику кишечника.
Диета постепенно расширяется.
В список разрешенных продуктов входят (по рационам):
- хлеб и изделия из муки: рацион №1 – сухари или подсушенный хлеб, рацион №2 – хлеб вчерашней выпечки до 150гр., в рационе №3 увеличивается количество вчерашнего хлеба из муки высшего сорта или ржаной до 250гр.
- супы: рацион №1 – супы, приготовленные на овощном бульоне с протертыми овощами или разваренными крупами до 150 – 200гр., 2-3 рационы – супы на овощном бульоне с разваренными крупами и овощами (борщ, свекольник, морковный суп-пюре);
- мясо, птица и рыба: не жирные сорта (полезна телятина), все мясо освобождается от пленок и жировых отложений, сухожилий, кожи; в рационе №1 разрешаются котлеты на пару, фрикадельки, кнели, отварная рыба, во 2 – 3 рационах допускается мясо, рыба или птица отваренные цельным куском;
- молочные продукты: молоко только в чай или блюда, кефир пониженной жирности, протертый творог, суфле, нежирные и несоленые сорта сыров, сметана только для заправки супов;
- яйца: только белковые омлеты или яичные хлопья в супах;
- крупы: до 100-150гр. каши манной, протертой гречневой или разваренной овсяной в рационе №1, во 2 рационе разрешаются жидкие и вязкие, но не протертые каши, в рационе №3 допускается до 200гр. каш, небольшое количество отваренной вермишели с творогом, запеканки и пудинги из манки, гречки, творога;
- овощи: в 1-м рационе только протертые (пюре из отваренных картофеля, свеклы, моркови), рацион №2 допускает вареную цветную капусту, тертую сырую морковь, в рационе №3 – тушеные морковь и свекла; объем блюд не должен превышать 150гр.
- закуски: запрещены в 1 и 2 рационе, в 3 рационе можно вымоченную сельдь, нежирные сорта ветчины, заливные блюда из мяса и рыбы;
- сладости: в 1-м рационе – пюре, муссы и желе из ягод и фруктов, сухофрукты (курага, чернослив), небольшое количество меда, во 2 и 3 рационе меню расширяется мягкими и спелыми ягодами и фруктами, молочным киселем и желе, меренгами, количество сахара увеличивается до 50гр.;
- специи и соусы: лимонный и томатный соки в небольшом количестве в блюдах в 1 и 2 рационах, ванилин, 3% уксус, соусы на отваре из овощей и молока, лимонная кислота;
- слабый чай с лимоном или молоком, отвар из шиповника, чернослива, соки: морковный, свекольный, фруктовые.
Необходимость соблюдения диеты
Соблюдение диеты после перенесенного инфаркта миокарда благотворно влияет на восстановительные процессы в сердечной мышце, что ускоряет выздоровление и облегчает течение заболевания.
Кроме того, лечебный стол при инфаркте миокарда позволяет нормализовать массу тела (сбросить лишние килограммы), вследствие чего улучшается работа не только сердца и всей сердечно-сосудистой системы, но и других органов и систем.
Также, диета стабилизирует течение ишемической болезни, снижает риск повторных инфарктов миокарда и предотвращает развитие атеросклероза. Полноценное и здоровое питание нормализует работу кишечника и предупреждает возникновение запоров.
Последствия несоблюдения диеты
При несоблюдении диеты при инфаркте миокарда возрастает риск следующих осложнений:
- нарушение сердечного ритма и проводимости;
- развитие острой и хронической сердечной недостаточности;
- тромбоз в сосудах большого круга;
- аневризма сердца;
- перикардит;
- повторный инфаркт миокарда;
- летальный исход как следствие усугубления болезни.
Источник
Особенности питания после инфаркта
 В динамике состояние и потребности больного быстро меняются:
В динамике состояние и потребности больного быстро меняются:
- Непосредственно после острого некроза миокарда организм ослаблен. В отделении реанимации пациенту не требуется большое количество еды, поскольку аппетит снижен или отсутствует.
Снижение объёма циркулирующей крови уменьшает нагрузку на сердце, что способствует ускорению репаративных процессов. Поэтому употребление воды в данном периоде должно быть сведено к минимуму.
Можно дать пациенту рассасывать замороженные кусочки льда для приглушения жажды.
- В ближайшие несколько дней необходимо приблизить объем потребляемой жидкости до физиологической нормы. На положительную динамику в этом процессе указывает стабилизация показателей гемодинамики. Тошнота – характерный симптом этого периода. Для борьбы с ней пищу принимают дробно, частыми маленькими порциями. В раннем постоперационном периоде существует опасность рецидива инфаркта миокарда. Поэтому принимаемая пища должна быть максимально нейтральной. Щадящей её сделают:
- подогрев до температуры человеческого тела;
- измельчение перед употреблением;
- отсутствие сильного запаха;
- нейтральные вкусовые характеристики;
- исключение продуктов, способствующих газообразованию.
- По окончании пяти дней с начала острого эпизода пациенту следует придерживаться принципов диеты №10и по Певзнеру. ЕЕ рекомендации заключаются:
- принимать пищу 6 раз в день в медленном темпе;
- исключить любую физическую активность до и после еды.
- Далее, на стационарном этапе, рекомендуется диета №10с (антиатеросклеротическая). Её подбирают согласно показаниям липидограммы:
- если преобладают хиломикроны – следует резко ограничить жиры;
- при увеличении холестерина – ограничивают только насыщенные липиды;
- большое количество пре-β-липопротеидов – вдвое уменьшают употребление углеводов.
Стоит проводить разгрузочные дни один или два раза в неделю.
- После выписки необходимо продолжать придерживаться принципов антиатеросклеротической диеты. Пациенту следует:
- соблюдать режим приемов пищи (не есть за три часа до сна);
- уменьшить употребление соли до 6 г в сутки;
- на текущий месяц полностью исключить из рациона алкоголь, не злоупотреблять им в дальнейшем;
- изменять образ жизни в пользу здорового образа поведения (отказ от курения, физическая активность для нормализации массы тела).
Последствиями срывов диеты могут стать повторный инфаркт, инсульт, атаки стенокардии, метаболические осложнения.
Таблица, характеризующая особенности питания после инфаркта.
| Период | Энергетическая ценность (Ккал/сутки) | Белки (г/сутки) | Жиры (г/сутки) | Углеводы (г/сутки) | Жидкость (л/сутки) | Соль (г/сутки) | Рекомендации |
|---|---|---|---|---|---|---|---|
| 1-5 день | 1000-1200 | 60 | 30-40 | 180 | 0,7-0,8 | 0 | Пациент употребляет продукты в перетертом виде. |
| 5-20 день | 1600 | 60-70 | 50-60 | 220-250 | 0,9-1,0 | 1-3 | Пищу принимать в состоянии покоя, медленно, 5-6 раз в день. |
| После 20 дня | 2000 | 85-90 | 70 | 290-330 | 1,1-1,5 | 5-6 | Двигательный режим расширен. |
Диета №10 и её целесообразность
Для тех, кто перенес острый инфаркт миокарда выделен диетический стол №10и по Певзнеру. Основными его принципами являются:
-
 Ограничение поваренной соли до 3-6г в сутки. Требование бусловлено способностью натрия задерживать воду в организме, что приводит к увеличению объема циркулирующей крови. Нагрузка на сердце возрастает, возможно расширение зоны некроза.
Ограничение поваренной соли до 3-6г в сутки. Требование бусловлено способностью натрия задерживать воду в организме, что приводит к увеличению объема циркулирующей крови. Нагрузка на сердце возрастает, возможно расширение зоны некроза. - Исключение продуктов, оказывающих возбуждающий эффект на нервную систему — необходимо для профилактики нарушений сердечного ритма.
- Минимизация употребления продуктов с высоким содержанием насыщенных жиров и холестерина, что важно для сохранения максимальной проходимости сосудов и профилактики осложнений атеросклероза.
- Уменьшение количества быстрых углеводов (сахар).
- Приобщение к продуктам с высоким содержаниям калия при развитии сердечной недостаточности. Этот минерал обладает широким антиаритмическим и мочегонным (уменьшающим ОЦК) действиями.
Составление меню для мужчин
- С первого по пятый день все продукты подаются пациенту в перетертом виде. К употреблению рекомендуются:
- Углеводы: белый сушенный хлеб, крупы (овсяная, рисовая, гречневая), фрукты (запеченные, перетертые).
- Белки: отварная телятина, курятина; нежирная рыба (судак, треска), яичный белок (вареный или приготовленный на пару).
- Жиры: растительное, небольшое количество домашнего сливочного масла.
- Клетчатка: свежие овощи – перетертая морковь, отварные – пюре из свеклы, кабачка, цветной капусты.
- Первые блюда: супы постные.
- Напитки: шиповниковый отвар, суррогат кофе, соки овощные и фруктовые (в небольших количествах), кисломолочная продукция.
- С 5 по 20 день рекомендуется такой же список блюд, однако пищу уже не измельчают.
- На четвертой неделе и в дальнейших периодах меню диеты после инфаркта миокарда для мужчин расширяется. Разрешено:
- хлеб вчерашний (белый или ржаной) – до 250 г в день;
- мясо и рыба (сниженной жирности) цельным куском;
- сыр (не слишком солёный и жирный);
- небольшое количество макарон;
- вымоченная сельдь;
- заливные мясо и рыба;
- нежирная ветчина;
- молочные кисели, варенье, мед, желе (до 50 г сахара в сутки);
- фрукты (киви, яблоки, груши) и ягоды без термической обработки;
- запеканки (творожные);
- морсы, фруктовые и овощные соки;
- кофейные напитки, чай (слабой крепости).
Перечень-памятку блюд стоит держать на видном месте. При включении фантазии придумать отвечающий вкусам пациента рецепт не составит труда.
На протяжении длительного периода пациенты вынуждены принимать варфарин. Действие антикоагулянта может меняться в зависимости от рациона:
Тонизирующие напитки (содержат хинин) и алкоголь усиливают эффект препарата, а богатые калием продукты (зеленые овощи, сухофрукты) снижают разжижающую способность лекарственного средства.
Какие продукты стоит исключить?
 Недопустимы блюда с высоким содержанием соли, насыщенных жиров и быстрых углеводов. Исключению подлежат: выпечка (булки, блины, пампушки, пирожные, рулеты, торты, пироги), жирная мясная продукция (сало, буженина, мозг, почки), рыба (соленая, копченая), бульоны (на основе мяса, грибов), шоколад, кофе, томатный сок.
Недопустимы блюда с высоким содержанием соли, насыщенных жиров и быстрых углеводов. Исключению подлежат: выпечка (булки, блины, пампушки, пирожные, рулеты, торты, пироги), жирная мясная продукция (сало, буженина, мозг, почки), рыба (соленая, копченая), бульоны (на основе мяса, грибов), шоколад, кофе, томатный сок.
В раннем периоде запрещаются продукты, способствующие газообразованию: помидоры, капуста, бобовые.
Чем рекомендовано обогатить рацион?
Можно и нужно есть после инфаркта способствующие реабилитации продукты:
- Жирную морскую рыбу (омега-3-жирные кислоты снижают риск повторного некроза сердечной мышцы).
- Желтые, красные, зеленые овощи (антиоксиданты предотвращают накопление в организме токсичных недоокисленных продуктов метаболизма).
- Курагу, изюм, финики (источник калия – стабилизатора сердечного ритма).
- Морепродукты (содержат микроэлементы, которые стабилизируют реологические характеристики крови).
Выводы
Инфаркт миокарда в анамнезе требует такого же строгого подхода к рациону, как и сахарный диабет. Для подобных пациентов разработаны правила питания, которые представлены в диете №10 по Певзнеру. Также среди больных распространяются буклеты с запрещенными продуктами и примерами рекомендованых блюд.
Умело приготовленная диетическая пища будет вкусной, хоть и простой. Вред от жирной и сладкой еды на данном этапе несопоставим с прихотями аппетита. От алкоголя необходимо полностью отказаться на первый месяц, а позже отдавать предпочтение более благородным его видам (вино) в ограниченном количестве.
Принципы диеты после инфаркта и стентирования для мужчин и женщин почти не отличаются. Единственная общая цель действий – снижение уровня холестерина в крови и предотвращение осложнений атеросклероза.
Источник

Общее описание болезни
При инфаркте миокарда происходит частичная гибель сердечной мышцы,
приводящая к серьезным нарушениям во всей сердечно-сосудистой системе.
Во время инфаркта миокарда ослабевает или прекращается совсем приток
крови к сокращающейся мышце сердца, из-за чего гибнут мышечные клетки.
Читайте также нашу специальную статью питание
для сердца.
Причинами могут быть:
- гипертония;
- атеросклероз;
- курение;
- ишемическая болезнь сердца;
- малоподвижный образ жизни;
- излишний вес.
Симптомы заболевания:
- 1 Сильная боль за грудиной в области сердца, отдающая часто в
шею, руку, спину; - 2 Изменения деятельности сердца, зафиксированные с помощью электрокардиограммы;
- 3 Нарушение биохимического состава крови;
- 4 Могут быть обмороки, выступать холодный пот, сильная бледность.
Из-за того, что симптомы не ярко выражены, и инфаркт миокарда может
проявлять себя по-разному, это заболевание часто принимают за другие
патологии. И только комплексное обследование, включающее проведение
УЗИ, сдачу анализов, кардиограмму позволяют поставить правильный
диагноз и спасти больного.
Полезные продукты при инфаркте миокарда
Правильное питание в реабилитационный период позволяет улучшить
функцию работы сердца и ускорить процессы восстановления в миокарде.
В первые десять дней после инфаркта нужно соблюдать строгую диету,
в которую входят только низкокалорийные продукты. Необходимо ограничить
потребление соли и жидкости. Рекомендуется употреблять жидкие каши,
фруктовые, овощные пюре и протертые супы. Из мясных блюд можно отварную
нежирную говядину.
Во второй половине реабилитационного периода (через две недели)
принимается все тоже, но уже можно в отварном, а не протертом виде.
Потребление соли ограничено.
Через месяц, в период рубцевания, необходимы продукты,
обогащенные калием. Он усиливает отток жидкости из организма
и увеличивает способность мышцы сокращаться. Полезно есть сухофрукты,
финики, бананы, цветную капусту.
Как можно больше надо есть яблоки, они способствуют очищению от
шлаков всего организма и укреплению стенок сосудов.
Рекомендуется заменить сахар медом, так как он является природным
биостимулятором. Мед обогащает организм необходимыми микроэлементами
и витаминами, расширяет сердечные сосуды, улучшает кровоснабжение
организма и повышает его защитные реакции.
Полезно есть орехи, особенно грецкие и миндаль.
Грецкие орехи содержат магний, обладающий сосудорасширяющими свойствами,
а также калий, медь, кобальт, цинк, необходимые для образования
эритроцитов.
Очень полезен березовый сок, его можно пить от 0,5 литра до 1 литра
в день.
Полезно есть репу, хурму,
пить свекольный сок.
Людям, которые перенесли инфаркт миокарда, нужно ввести в постоянный
рацион морепродукты, так как в них содержится йод, кобальт и медь.
Эти микроэлементы разжижают кровь и предотвращают образование тромбов.
Народные средства лечения инфаркта миокарда
В период реабилитации очень полезно принимать такие средства.
- 1 Свежевыжатый луковый
сок смешать в равных частях с медом. Принимать два, можно и три
раза в день по ложке. - 2 Очень полезна смесь черноплодной рябины с медом, в пропорции
1:2. Принимать один раз в день по столовой ложке. - 3 Лимонная цедра улучшает работу сердечной мышцы. Ее нужно жевать
в свежем виде. - 4 В первые реабилитационные дни очень полезен сок
из моркови.
Свежевыжатый сок нужно пить по пол стакана, с добавлением немного
растительного масла, два раза в сутки. Очень полезно совмещать
морковный сок с употреблением слабого настоя боярышника в качестве
чая. - 5 Эффективна настойка корня женьшеня с медом. Необходимо 20 грамм
корня женьшеня смешать с ½ кг меда и регулярно перемешивая, настаивать
неделю. Данная настойка также хорошо помогает при пониженном гемоглобине.
Принимать по ¼ чайной ложке трижды в день.
Опасные и вредные продукты при инфаркте миокарда
Пациентам, у которых возник инфаркт миокарда на фоне ожирения
нужно полностью пересмотреть свой рацион и в последующем, обратившись
к специалистам составить диету, направленную на постепенное снижение
массы тела.
Людям, которые перенесли инфаркт по каким-то другим причинам, до
полной реабилитации необходимо полностью исключить из своего рациона
жирные, жаренные,
мучные изделия. Запрещено употреблять продукты, приводящие к вздутию
живота: бобовые, молоко, мучные изделия. Полностью противопоказано
на протяжении всего постинфарктного периода употребление жирных
и жареных блюд.
Исключаются из рациона: копчения,
маринады, грибы, соленые сыры. Противопоказаны блюда, приготовленные
на мясном или рыбном бульоне.
Обогащая свой организм калием, будьте осторожны с крыжовником,
редисом, щавелем, черной
смородиной, так как они помимо калия содержат и щавелевую кислоту,
запрещенную при сердечных заболеваниях.
Внимание!
Администрация не несет ответственности за попытку применения представленной
информации, и не гарантирует, что она не навредит лично Вам. Материалы не могут
быть использованы для назначения лечения и постановки диагноза. Всегда консультируйтесь с профильным врачом!
Достоверность информации
9.5
Питание при других заболеваниях:
Источник

