Питание при дисфагии после инсульта
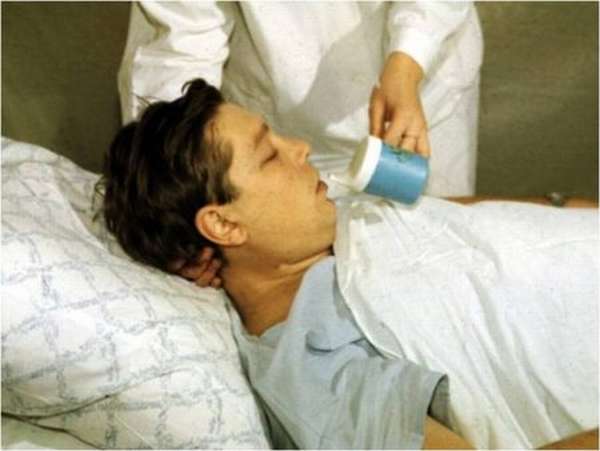
Дисфагия диагностируется при нарушении работы центров, ответственных за процесс глотания. В результате у 60% постинсультных больных проявляется спастика лицевых мышц, языка, гортани или пищевода. И встает вопрос не только полноценного питания, но и предотвращения таких осложнений, как аспирационная пневмония, которая возникает при попадании жидкости или частиц пищи в дыхательные пути.
В итоге, вместо активного восстановления после инсульта у пожилого человека возникают новые проблемы: по причине недоедания и обезвоживания организма снижается реабилитационный потенциал, появляется риск обструкции дыхательных путей, аспирации и т.д.

Как проводится диагностика, и подбираются методики работы с проблемами глотания после инсульта?
Дисфагия диагностируется несколькими методами. Используются видеофлюроскопия, фиброоптическая эндоскопия, УЗИ, манометрия, пальцевой метод. Главная задача данных методов – определить, на какой фазе глотания у пациента возникают проблемы. Только определив это, можно решать проблему питания, принимать меры безопасности и работать над процессом восстановления функций всех органов, задействованных в процессе.
В ситуации, когда после инсульта процесс глотания нарушен, на первое время может быть принято решение о постановке зонда.
Принимается такое решение на основе проведения сертифицированных скрининговых тестов, которые помогают определить, можно ли этого больного кормить через зонд или нельзя, поскольку это может грозить аспирацией. Зонд и трахеотомическая трубка ставятся временно. Не более чем на месяц. Потому что зонд, из какого бы «дружественного» человеческому организму пластика он не был сделан, в результате постоянного контакта может сформировать пролежни в носоглотке, пищеводе, вызвать повреждения слизистой. А постоянное раздражение слизистой оболочки приводит к отделению секретов защитного плана, которые могут мешать процессу занятий с логопедом.
Зонд ставится из соображений безопасности и позволяет решить вопрос с питанием. Если глотание восстанавливается, зонд убирается, и человек начинает глотать сам. Тогда логопедом совместно с диетологом определяется, как именно следует кормить такого пациента – использовать смеси, специально измельченную пищу, загустители (поскольку воду порой проглотить сложнее, чем, например, пюре).

Но если глотание в течение месяца не восстановилось, ставится гастростома – гастростомическая трубка. Она большего диаметра, чем зонд, что позволяет в отличие от зонда свободно кормить больного не только специальными смесями, но еще и более грубой пищей. Важно, что есть возможность ее прочистить.
Иногда гастростома накладывается для того, чтобы облегчить выполнение упражнений по глотанию. Поскольку сделать это с зондом гораздо сложнее. Поэтому гастростома может стоять как всю жизнь, так и столько, сколько нужно, чтобы восстановить процесс глотания.
Методики лечения дисфагии, приобретенной в результате инсульта. Упражнения для восстановления глотательных рефлексов
Заниматься восстановлением процесса глотания у постинсультных больных (проводить занятия на укрепление мышц языка, гортани и т.д. и отслеживать результат) должны только специалисты. Как правило, с этим работают логопеды. Они же на основании результатов тестов и исследований определяют методику восстановления.
Глоток имеет несколько фаз и для понимания, на какой фазе образовались проблемы и с какой частью процесса нужно работать, проводятся специальные исследования и тесты. По результатам тестов, например, может использоваться Ice-терапия, терапия льдом. Лед расслабляет, убирает спастику, которая формируется в мышцах после инсульта и мешает нормально глотать.
В курс занятий, укрепляющих мышцы речевого аппарата, могут входить как отработка простых действий – открыть-закрыть рот, сложить губы или язык трубочкой, имитировать кашель и полоскание горла, произносить с натугой разные звуки, так и более сложные, которые подбираются логопедом под конкретную ситуацию и проблемы пациента.
Когда нужно начинать работать с проблемами глотания? Или результат не зависит от времени начала занятий?
Время восстановления после инсульта глотательных рефлексов зависит от того, насколько оперативно начата работа. С любыми нарушениями лучше всего начинать работать сразу. И чем плотнее занятия со специалистами реабилитационного профиля в течение первых шести месяцев, тем больше шансов использовать все возможности реабилитационного потенциала.
Особенно эффективны первые месяцы, причем в отношении всех проблем и нарушений, приобретенных в результате инсульта. Не только в силу того, что какие-то связи, которые еще не утрачены, можно сохранить в рабочем состоянии. Важно, что еще не сформировались и патологические связи, которые будут мешать восстановлению.
И надо иметь в виду, что ни один специалист не будет делать что-то диаметрально противоположное тому, что уже применялось в восстановлении до него. Он просто будет подключать дополнительные модули и приемы.
Чем больше нарушений проявилось, тем сложнее и дольше длится восстановление после инсульта у пожилого человека. Поэтому чем плотнее занятия с логопедом первые полгода, тем больше шансов на успех, шире возможности и лучше результат.
Можно ли рассчитывать на восстановление после инсульта в домашних условиях глотательных рефлексов при дисфагии?
С учетом выполнения всех рекомендаций врача и интенсивности занятий такое восстановление после инсульта возможно. Хорошие результаты, безусловно, можно получить и амбулаторно, если позволяет состояние пациента, и дома. Главное чтобы занятия шли непрерывно и курировались специалистом-логопедом.
В процессе лечения и восстановления после инсульта в домашних условиях важно помнить о безопасности больного. Следить за правильностью положения тела при питании, соблюдать рекомендации врача о характере и консистенции пищи в рационе пациента, проводить санацию ротовой полости после приема пищи.
Необходимо также, чтобы родные больного активно участвовали в процессе, подбадривали, напоминали, стимулируя закрепление результатов во время самостоятельных занятий при восстановлении после инсульта. В домашних условиях сделать это намного проще. Чувствуя поддержку родных, пациент быстрее идет на поправку и можно рассчитывать на полное восстановление после инсульта самостоятельного глотания.
Источник
Главнейшей причиной смертности в пожилом возрасте на сегодняшний день является инсульт. Эта болезнь представляет собой нарушение кровоснабжения участков головного мозга, что приводит к их отмиранию. В зависимости от пораженных зон серого вещества, у человека нарушаются те или иные функции.
Чаще всего больной после инсульта не может глотать, двигаться (полностью либо частично), внятно и связно говорить, самостоятельно себя обслуживать в гигиеническом плане. И только после продолжительной реабилитации при посторонней помощи (родственников либо профессиональных сиделок) способности возвращаются в полном или неполном объеме, что зависит от степени и размеров повреждения мозга.
Определение инсульта и дисфагии
Ишемический инсульт являет собой некроз участка головного мозга, который возникает в результате недостаточного кровоснабжения, а отсюда – кислородного голодания. Происходит это из-за закупорки просвета кровеносных сосудов холестериновыми бляшками либо резкого их сужения (спазма). Геморрагический инсульт – это следствие кровоизлияния из сосуда в паренхиму головного мозга, вызванное его разрывом.
Подавляющее большинство больных после инсульта имеют расстройство глотательной, жевательной и сосательной функции. Это связано с тем, что для возможности глотать последовательно сокращаются множество мышц, обеспечивая безопасное продвижение пищевого комка по ротоглотке. А координируют этот процесс несколько зон головного мозга:
- Сначала пища языком перемещается в заднюю часть ротовой полости, за что отвечает XII черепной нерв,
- Контакт пищевого комка с задней стенкой ротоглотки запускает механизм закрытия входа в трахею (ведущую в легкие) и дальнейшее продвижение пищи при помощи IX и X черепных нервов,
- Далее происходит открытие перстневидно-глоточного сфинктера, перемещение пищевого комка через него и дальнейшее продвижение по пищеводу в желудок, что обеспечивает специальный центр глотания, находящийся в продолговатом мозге.
Видео об анатомических особенностях функции глотания:
Важно! При повреждении после инсульта глотательного центра, как правило, затрагиваются прилежащие к нему участки ретикулярной формации, взаимодействующие с дыхательными и другими центрами.
Так, затрудненное проглатывание пищи в медицине имеет название дисфагии. В зависимости от тяжести перенесенного инсульта, она имеет разные проявления:
- Одиночный инсульт коры или подкорковых областей (повреждение небольшой зоны локально) приводит к проявлению дисфагии в течение первых семи дней. При этом в большинстве случаев больные полностью восстанавливают глотательную функцию через 20 дней,
- При стволовом инсульте развитие дисфагии более вероятно. А для восстановления после латерального синдрома продолговатого мозга необходима интенсивная корригирующая терапия глотания,
- После множественных инсультов дисфагия более выражена и требует большего объема реабилитационных мер. Возобновление глотательной функции таких пациентов проходит долго и не восстанавливает возможность перорального питания полностью.
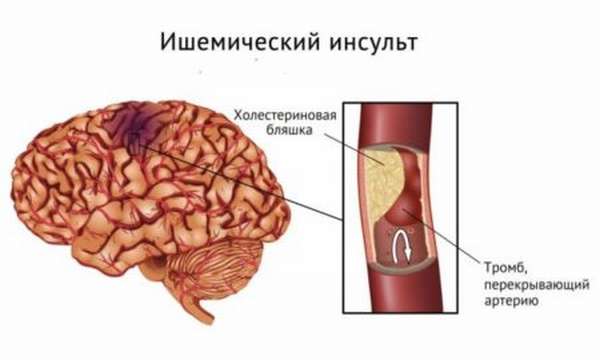
Но при любом течении заболевания очень важно знать, как кормить больного после инсульта с нарушением глотания. Если не помочь человеку справиться с дисфагией или нарушать определенные правила кормления, вероятен риск развития осложнений этой патологии.
Осложнение дисфагии
От 65 до 95 процентов людей, перенесших инсульт, страдает дисфагией, которая проявляется в первые несколько дней (до 10). Из них 10% нуждаются в питании при помощи зонда, а 25-35% гибнут.
Помимо очевидной угрозы жизни, больные с нарушенной глотательной функцией, не получающие должного ухода после инсульта, подвержены таким осложнениям:
- Из-за сложностей с употреблением пищи и жидкости, больной недополучает необходимых нутриентов, что ведет к замедлению многих процессов жизнедеятельности (проявляющихся резким и значительным снижением веса) и обезвоживанию. Это состояние чревато началом катаболических процессов в организме,
- Из-за нарушения физиологического механизма при дисфагии, защищающего легкие от попадания пищи, частички еды могут проникать в дыхательные пути. Эта патология имеет название аспирации, она опасна развитием легочных инфекций, а отсюда – пневмонией.
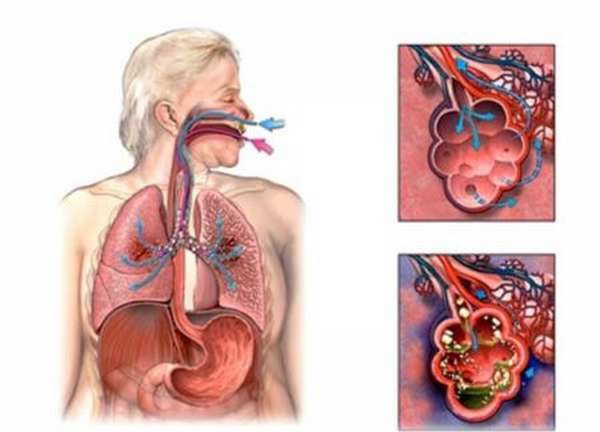
Так, развитие пневмонии у больных с нарушенной функцией глотания после инсульта происходит в 30-50% случаев. Главнейшей причиной этого является аспирация дыхательных путей содержимым рото- и носоглотки. Такое развитие событий ухудшает прогноз выживания в 2,5 раза. Поэтому чрезвычайно важно знать, как правильно восстановить глотательный рефлекс после инсульта.
Симптомы дисфагии
При дисфагии после инсульта проявления клинической картины зависят от пареза мышечной ткани языка с мягким небом и дисфункции мышц-констрикгоров ротоглотки, что сопровождается таким симптомокомплексом:
- затруднением жевания и депонированием остатков неразжёванной пищи за щеками, по причине пареза языковых и щечных мышц, нарушающих образование и продвижение комка к корню языка (что называется расстройством функций глотания в оральной фазе),
- выпадением еды изо рта, связанным с нарушением способности глотать,
- трудностью с проглатыванием пищевого комка и застревание его в ротоглотке из-за пареза мышц-констрикторов,
- затруднением проглатывания слюны, а отсюда – слюнотечением,
- рвотным рефлексом, проявляющимся как срыгивание,
- поперхиванием слюной, пищей либо жидкостью во время попыток проглатывания, что вызвано их проникновением в дыхательные пути,
- кашлем либо покашливанием после процесса проглатывания, охриплостью после питья,
- изменением голосовых характеристик в процессе глотания либо после него, проявляющимся гнусавостью и носовым произношением из-за неполного перекрытия входа в носоглотку при дисфагии, либо осиплостью, связанной с дисфункцией голосовых связок,
- затруднением или прерыванием дыхания впоследствии проглатывания, а также тахикардией,
- попаданием еды жидкой субстанции либо питья в нос, вызванным дисфункцией мышечной ткани мягкого неба,
- жевательной дисфункцией, проявляющейся как отвисание челюсти,
- длительностью и трудностью приемов пищи, после чего остается чувство застрявшего кома в ротоглотке,
- желанием прочистить горло после приема пищи при дисфагии.
Появление любого из перечисленных выше признаков свидетельствует о нарушении функции глотания у больного, перенесшего инсульт. Значит, во избежание осложнений необходима коррекция дисфагии.
Важно! Более чем у 60% больных с нарушенной функцией глотания аспирацию выявляют на этапе развития легочных инфекций (когда имеет место аспирационная пневмония), так как зачастую патология клинически себя не проявляет («тихая» аспирация).
Диагностирование нарушения глотания
У человека, перенесшего инсульт, перед кормлением должна проводиться оценка его глотательных функций. Лечащий врач выявляет дисфагию такими методами:
- клинико-анамнестическим,
- клинико-неврологическим,
- клинико-инструментальным.
Клинико-анамнестический способ выявления нарушенной функции глотания предполагает сбор анамнеза (истории болезни) и осмотр пациента. Сюда входит опрос самого больного и заботящихся о нем людей (родственников или медперсонал) на предмет проявления одного либо нескольких симптомов дисфагии (перечисленных выше). Но жалоб на признаки нарушения глотания после инсульта может и не быть из-за неосознанности самого факта болезни или сниженной чувствительности в ротовой полости. Тогда потребуются объективные тесты.
Клинико-неврологическое обследование заключается в прикроватных клинических исследованиях функции глотания, что является основой диагностики дисфагии. Для этого проводятся:
- осмотр неба в спокойном состоянии и при фонации,
- диагностирование небной и глоточной функций,
- тестирование на глотательные функции.
При этом учитывают признаки: дизартрию и дисфонию, наличие измененного, нетипичного кашля, снижение либо отсутствие глоточных рефлексов, проявление кашля непосредственно за проглатыванием жидкости и изменение голоса спустя минуту.
Если при дисфагии имеют место два и более из перечисленных признаков, опасность аспирации высокая, один предиктор говорит о низком риске, а отсутствие подобных проявлений не подтверждает проникновение пищевых остатков в органы дыхания.
Клинико-инструментальный метод определения дисфагии и аспирации у пациента, перенесшего инсульт, заключается в проведении:
- Видеорентгеноскопии, представляющей собой рентгеновское обследование органов глотания с применением бария,
- Трансназальной фиброэндоскопии, заключающейся во введении назо-эндоскопа через ноздрю до мягкого неба, что обеспечивает достаточный уровень видеомониторинга глотательного процесса в реальном времени,
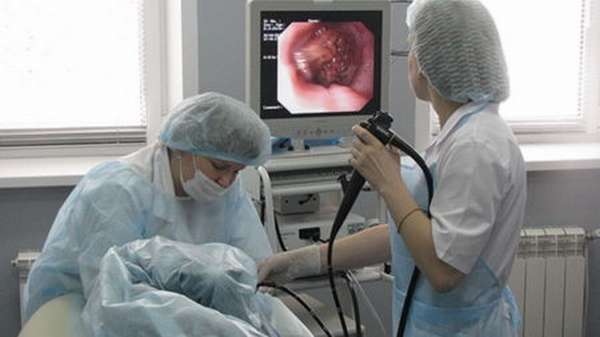
- Помимо перечисленного, применяют пульсоксиметрию, электромиографию субментальных мышечных групп, а также различные скрининговые тесты.
Подобные диагностические методы позволяют определять консистенцию пищи, допустимую при конкретном уровне дисфагии, удобное положение больного либо метод для безопасного кормления. В результате, помимо выявления патологии, вырабатывается оптимальная схема, позволяющая быстро восстанавливаться после инсульта.
Особенности лечения дисфагии после инсульта
Лечебные мероприятия при дисфагии у пациента, перенесшего инсульт, должны проводиться как можно скорее – до назначения пероральных препаратов и употребления пищи с жидкостью. Для этого в течение суток с момента госпитализации и далее ежедневно до выписки проводятся диагностические скрининги.
Для восстановления глотательных функций обычно требуется от одной до двенадцати недель после инсульта, благодаря функциональной реорганизации моторной коры здорового полушария. Но возможно сохранение признаков дисфагии более длительное время.
Важно! При невозможности восстановления глотательной функции производится кормление через зонд после инсульта. В течение всего реабилитационного периода продолжается лечение медикаментозными средствами, направленное на восстановление поврежденных клеток головного мозга и, соответственно, нарушенных функций организма.
Для поддержки организма после перенесенного инсульта, при невозможности быстрого восстановления глотания, актуально применение:
- Желудочного зонда, введенного через носоглотку и пищевод к желудку. Так осуществляется безопасная транспортировка лечебного питания в необходимом для больного после инсульта количестве,
- Гастростомы, которая представляет собой мягкую трубку, введенную через отверстие в животе сразу в желудок. Таким образом в организм доставляется жидкая и полужидкая пища.
Восстановительная методика при дисфагии после инсульта проводится прямыми и непрямыми способами. К прямым относится поиск оптимальной при приеме пищи позы больного, определение густоты питания, соблюдение определенных правил кормления и компенсаторных приемов при глотании.
Правила кормления пациентов с инсультами в домашних условиях заключаются в:
- тщательной ревизии ротовой полости перед кормлением с целью очищения от скопившегося бактериального налета,
- должной дезинфекции используемых зубных протезов (дважды в день),
- кормлении исключительно в сидячем положении с опорой под спину,

- исключении во время еды отвлекающих факторов (разговоров, телевизора и подобных),
- наблюдении за появлением признаков дисфагии спустя час после еды (в сидячем положении),
- соблюдении маленькой порционности и увеличении количества приемов пищи,
- закладывании еды с неповрежденной стороны маленькими дозами медленно из чайной ложечки (металлической),
- обучении больного самостоятельному приему пищи путем приспособления для этого ложки: удлинения либо утолщения ручки и подобных способах,
- поворачивании головы при проглатывании еды к поврежденной стороне,
- подтверждении проглатывания перед следующей порцией,
- обучении больного жевать, закрыв рот, и подносить еду или питье к середине рта, а также захватывать пищу губами (исключая зубы),
- тренировке пациента пить из ложечки либо широкой кружки, если нарушена функция всасывания,
- использовании для питья посуды со специальными приспособлениями (трубочкой либо поильником), которые препятствуют откидыванию головы назад, предупреждая таким образом аспирацию,

- очистке ротовой полости по завершении кормления от пищевых остатков.
Чтобы не затруднять, а наоборот – стимулировать жевание, глотание и выработку слюны, составлять меню больному с инсультом следует с учетом таких рекомендаций:
- предлагать аппетитно выглядящие и пахнущие блюда, что будет способствовать выработке слюны,
- добавлять лимонную кислоту в небольших количествах для улучшения глотательных рефлексов,
- предлагать достаточно теплую еду или комнатной температуры, чтобы больной ощущал ее во рту,
- поить до либо после приема твердой (полужидкой) пищи,
- отдавать предпочтение полужесткой пище: запеканкам, йогуртам, овощным и фруктовым пюре, котлетам, кашам и так далее,
- не поить жидкостью без загустителя (сухого молока, крахмала либо желатина), чтобы избежать аспирации, так как жидкие напитки легко попадают через трахею в дыхательные органы,
- подобрать приемлемую и безопасную консистенцию блюд: степень мягкости и густоты,
- изъять из меню продукты с повышенным риском возникновения аспирации: хлеб, печенье и подобные,
- включать в рацион кисломолочные продукты с сухофруктами для предупреждения запоров,
- давать больному пищу, содержащую соли магния и калия, к которым относится курага, капуста, гречневая и овсяная каши, изюм и так далее.
Видео о правильном кормлении больного, перенесшего инсульт, для восстановления функции глотания:
Важно! Если человек в результате инсульта не глотает и не жует, народные рецепты и любые другие способы лечения обязательно должны согласовываться со специалистом.
Непрямые методы восстановления глотательных функций у человека, перенесшего инсульт, заключаются в:
- реабилитационных орофарингеальных упражнениях,
- стимуляции структур ротоглотки,
- чрескожной и внутриглоточной электростимуляции,
- термальной тактильной стимуляции,
- транскраниальной магнитной стимуляции двигательной зоны ротоглотки,
- иглорефлексотерапии,
- поведенческой терапии.
Как видно, способов и рекомендаций для скорейшего, а главное – правильного, восстановления глотательной функции у человека, перенесшего инсульт, достаточно много. Нужно только скрупулезное соблюдение правил и терпение, которые снизят риск возникновения осложнений при дисфагии и ускорят возвращение больного к привычной жизни.
Загрузка…
Источник
